მიდგომა
სიფილისის სიმპტომების და ნიშNების მქონე პაციენტებს უნდა ცაუტარდეთ სადიაგნოსტიკო ტესტირება. უსიმპტომო ინფექციის მქონე პაციენტებში ფ=დიაგნოზი ეფუძნება რუტინულ სკრინინგს.
ანამნეზი
სქესოობრივი აქტივობის და რისკ ფაქტორების შესახებ ანამნეზის შეკრება მეტად მნიშნველოვანია სიფილისის დიაგნოზზე ეჭვის არსებობისას. ინფიცირების მაღალი რისკის ქვეშ მყოფ პაციენტებს მიეკუთვნება ისინი, ვისაც კონტაქტი ქონდა დაინფიცირებულ პირთან, ჰომოსექსუალი მამაკაცები, აივ ინფიცირებული ან სხვა სგდ-ის მქონე პირები, ვისაც მრავალი სქესობრივი პარტნიორი ყავს, სექს მუშაკები და ნარკოტიკების მომხმარებლები. სიფილისის მქონე ორსულ ქალებში არსებობს ინფექციის ნაყოფზე გავრცელების რისკი ტრანსპლაცენტური გზით.
აუცილებელია გაირკვეს, ხომ არ ქონია პაციენტს ანამნეზში სიფილისი (და გავლილი მკურნალობა), რადგანაც ეს შესაძლოა დაგვეხმაროს სადიაგნოსტიკო ტესტების შედეგების ინტერპრეტაციაში და ინფექციის სტადიის დადასტურებაში.
პირველადი სიფილისის ნიშნები და სიმპტომები
ცალკეული უმტკივნეულო გენიტალური წყლული (შანკრი) ანოგენიტალურ ან საშვილოსნოს ყელის არეში მტკიცედ მიუთთებს პირველადი სიფილისის დიაგნოზზე.[33] პაციენტმა და ექიმმა შეიძლება ვერც შენიშნონ წყლული. ის სპონტანურად ხორცდება. ასევე შეიძლება გამოვლინდეს მცირე, უმტკივნეულო, რეზინისებრი კონსისტენციის რეგიონალური ლიმფადენოპათია. პირველადი ინფექციისას შეიძლება გამოვლინდეს პირის ღრუს დაწყლულებაც. ასეთ შემთხვევაში წყლული მხოლოდ პირის ღრუში ვრცელდება.[Figure caption and citation for the preceding image starts]: Treponema pallidum-ით განპირობებული პირველადი სიფილისის შანკრი ვულვაზეCDC: PHIL გამოსახულება ID 5340; გამოიყენება ნებართვით [Citation ends].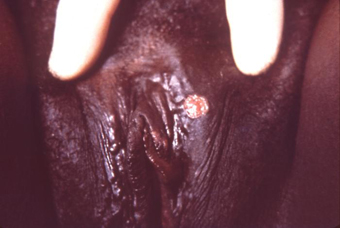 [Figure caption and citation for the preceding image starts]: შანკრი პენისზე, მდებარეობს პენისის პროქსიმალურ ნაწილზე: პირველადი სიფილისური ინფექციაCDC/ ექიმი გავინ ჰარტი; ექიმი ნჯ ფიუმარა; გამოიყენება ნებართვით [Citation ends].
[Figure caption and citation for the preceding image starts]: შანკრი პენისზე, მდებარეობს პენისის პროქსიმალურ ნაწილზე: პირველადი სიფილისური ინფექციაCDC/ ექიმი გავინ ჰარტი; ექიმი ნჯ ფიუმარა; გამოიყენება ნებართვით [Citation ends].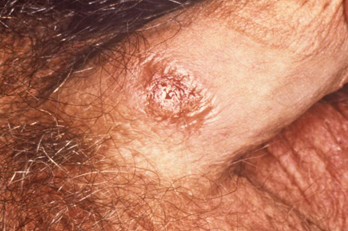
ატიპიურ შემთხვევებში, წყლული მრავლობითია და მტკივნეული. კოინფექცია გენიტალური ჰერპესით ან შანკროიდით (რბილი შანკრი) შეიძლება იყოს მტკივნეული დაწყლულების მიზეზი. აივ კოინფექცია შეიძლება იყოს მრავლობითი წყლულების მიზეზი: აივ ანტისხეულებზე დადებითი პაციენტების დაახლოებით 30% და აივ ანტისხეულებზე უარყოფითი პაციენტების 70% პირველადი სიფილისის კოინფექციის შემთხვევებში ავლენს მრავლობით გენიტალურ წყლულებს.[34]
მეორადი სიფილისის ნიშნები და სიმპტომები.
მეორადი სიფილისის კლინიკური ნიშნები, როგორც წესი, ვლინდება პირველადი სიფილისის ინფექციიდან 4-დან 8 კვირამდე, მაგრამ ასევე შეიძლება გამოჩნდეს 6 თვის შემდეგ.[6] მეორეული სიფილისის გამოვლინება მრავალფეროვანია. მეორადი სიფილისის ჰემატოგენური გავრცელება გავლენას ახდენს სხვადასხვა ორგანოებზე. პაციენტებმა შეიძლება აღნიშნონ არასპეციფიკური სიმპტომები, მათ შორის ცხელება, შეუძლოდ ყოფნა, მიალგია, დაღლილობა და ართრალგია. შესაძლოა პაციენტებმა შენიშნონ გენერალიზებული ლიმფადენოპათია. ეს ნიშნები შეიძლება აერიოთ ვირუსულ ავადმყოფობაში ან პირველად აივ ინფექციაში. შეიძლება გამოვლინდეს გენერალიზებული სიმეტრიული მაკულური, პაპულური ან მაკულოპაპულური დიფუზური გამონაყარი, რომელიც ტიპიურად ვრცელდება ხელისგულებსა და ფეხისგულებზე. გამონაყარი შეიძლება განვითარდეს სხეულსა და სკალპზეც. ზოგჯერ პაპულა განიცდის დაწყლულებას. შეიძლება გამოვლინდეს ლორწოვანის გენერალიზებული დაწყლულება, რომელიც იწვევს "ლოკოკინას ნაკვალევის" მსგავს წყლულებს ლოყის ლორწოვანზე და ეროზიებს გენიტალიებზე. შეიძლება გამოვლინდეს ხორცისფერი მეჭეჭის მსგავსი დაზიანება გენიტალიებზე, რომელიც ცნობილია რბილი კონდილომას სახელით. შეიძლება განვითარდეს კეროვანი ალოპეცია.
[Figure caption and citation for the preceding image starts]: მეორეული სიფილისური პაპულო-სკვამოზური გამონაყარი ტანსა და სხეულის ზედა ნაწილებზეCDC / სიუზან ლინდსლი; გამოიყენება ნებართვით [Citation ends].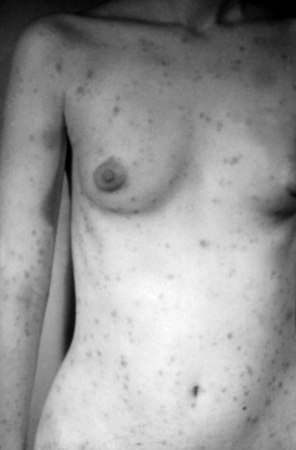 [Figure caption and citation for the preceding image starts]: მეორეული სიფილისური დაზიანებები სახეზეCDC: PHIL გამოსახულება ID 3500; გამოიყენება ნებართვით [Citation ends].
[Figure caption and citation for the preceding image starts]: მეორეული სიფილისური დაზიანებები სახეზეCDC: PHIL გამოსახულება ID 3500; გამოიყენება ნებართვით [Citation ends].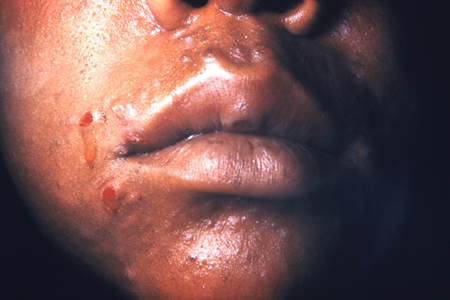 [Figure caption and citation for the preceding image starts]: მეორეული სიფილისი, ვლინდება პიგმენტური მაკულები და პაპულები კანზეCDC / სიუზან ლინდსლი; გამოიყენება ნებართვით [Citation ends].
[Figure caption and citation for the preceding image starts]: მეორეული სიფილისი, ვლინდება პიგმენტური მაკულები და პაპულები კანზეCDC / სიუზან ლინდსლი; გამოიყენება ნებართვით [Citation ends].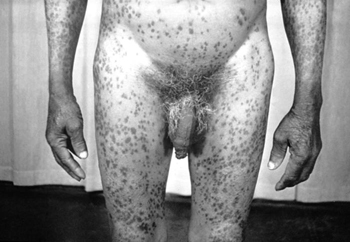 [Figure caption and citation for the preceding image starts]: მეორეული სიფილისური დაზიანებები ვაგინაზეCDC/J. ფლედჯერი; გამოიყენება ნებართვით [Citation ends].
[Figure caption and citation for the preceding image starts]: მეორეული სიფილისური დაზიანებები ვაგინაზეCDC/J. ფლედჯერი; გამოიყენება ნებართვით [Citation ends].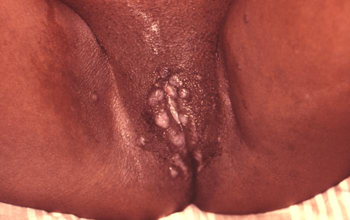
იშვიათი გამოვლინებაა სპეციფიკური ორგანოების ჩართულობა. ნევროლოგიურ ჩართულობაზე მიუთითებს თავის ტკივილი, სმენის დაკარგვა, გულყრები ან ნეიროპათია. ნეიროსიფილისი სიფილისის ინფექციის ნებისმიერ სტადიაზე შეიძლება განვითარდეს. მკურნალობის გარეშე, მისი სიხშირე 10%-ია.[21][35] სიფილისური ირიტის, უვეიტის და ქორიორეტინიტის გამო მხედველობის ცვლილებები თავდაპირველად შესაძლოა გამოვლინდეს ოფთალმოლოგიური შეფასებისას.[36] მეორეული სიფილისის შემდგომი ვასკულიტი შეიძლება გახდეს ნეფროზული სინდრომის, გლომერულონეფრიტის ან ჰეპატიტის მიზეზი.
მკურნალობის გარეშე, მეორეული სიფილისის მქონე პირთა 25% ავლენს მეორეული სიფილისის მორეციდივე ეპიზოდებს.[9][19] სიმპტომები მოიცავს გამონაყარსა და ცხელებას. ეს მორეციდივე ეპიზოდები იშვიათად გვხვდება სიფილისის გადადებიდან 1 წელზე მეტის შემდეგ.
ლატენტური სიფილისი
ლატენტური სიფილისი განიმარტება, როგორც დადებითი სეროლოგია სიფილისის, კლინიკური ნიშნების გამოვლენის გარეშე. ადრეული ლატენტური სიფილისი განისაზღვრება, როგორც ასიმპტომური ინფექცია, რომელიც დიაგნოზირებულია მხოლოდ დადებითი სეროლოგიის საფუძველზე, შეძენილი <1 წლით ადრე (აშშ-ს დაავადებათა კონტროლისა და პრევენციის ცენტრის მიხედვით [CDC]) ან <2 წლით ადრე (ჯანმრთელობის მსოფლიო მონაცემებით). ორგანიზაცია [WHO]).[7][8]
მოგვიანებითი ლატენტური სიფილისი განიმარტება, როგორც უსიმპტომო ინფექცია, რომელიც განვითარდა 1 წელზე (CDC) ან 2 წელზე (WHO) მეტი ხნის წინ.[7][8] პაციენტს არ დაუდგინდა სეროუარყოფითობა ბოლო წლის განმავლობაში (CDC კრიტერიუმები), ან ბოლო 2 წლის განმავლობაში (WHO კრიტერიუმები).[7][8]
მესამეული სიფილისის ნიშნები და სიმპტომები.
მკურნალობის გარეშე, მესამეული სიფილისი ვითარდება პაციენტთა 14-40%-ში (გვიანი სიმპტომური დაავადება).[6][20] ხასიათდება ქრონიკული, სამიზნე ორგანოების გართულებებით, ხშირად თავდაპირველი ინფექციიდან მრავალი წლის შემდეგ. დიაგნოზზე ეჭვი შეიძლება მივიტანოთ ანამნეზში დაავადების ადრეული სტადიების ნიშნების აღმომჩენისას და რისკფაქტორების არსებობისას.
ნეიროსიფილისის დროს შეიძლება დაზიანდეს ზურგის ტვინის დორსალური სვეტი, რაც იწვევს ზურგის ტვინის ტაბესის (ტაბეს დორსალის) სინდრომს. ზურგის ტვინის ტაბესის ნიშნებია:[20]
ატაქსია
ანალური და შარდის ბუშტის სფინქტერების კონტროლის დაკარგვა
არგილ-რობერთსონის გუგები
არეფლექსია
დორსალური სვეტის დაკარგვა (ვიბრაციისა და პროპრიოცეფციის/პოზიციის შეგრძნების დაკარგვა)
რომბერგის ნიშანი.
თავის ტვინის ჩართულობა იწვევს სხვადასხვა სინდრომის განვითარებას, მათ შორის კოგნიტიური და მოტორული აშლილობა. სინდრომებს ხშირად ჯგუფის სახით მოიხსენიებენ, როგორც "ზოგად პარეზს". ზოგადი პარეზის ნიშნებია:[20]
ქცევითი ცვლილებები
მეხსიერების დარღვევა
შეცვლილი გუნება-განწყობილება
კონფუზია
გულყრები
ტრემორი
არგილ-რობერთსონის გუგები.
თ არსებობს ეჭვი ნეიროსიფილისზე ან თავის ტვინის დაიზიანებაზე, აუცილებელია ნევროლოგის ან ფსიქიატრის კონსულტაცია.
გულსისხლძარღვთა სისტემის სიფილისი ძირითადად აზიანებს აორტის ფესვს, იწვევს აორტიტს, რაც ხდება აორტული რეგურგიტაციის მიზეზი. შეიძლება განვითარდეს სტენოკარდია, კორონარული სისხლძარღვების სინუსის სტენოზის გამო. აორტის მედიალური შრის ნეკროზმა შეიძლება გამოიწვიოს აორტის ანევრიზმა. აუცილებელია კარდიოლოგთან კონსულტაცია, თუ ვლინდება აორტული რეგურგიტაციის შესაბამისი გულის შუილი და/ან გულის უკმარისობის ან აორტის ანევრიზმის სიმპტომები და ნიშნები კლინიკური გასინჯვისას.
გუმოზური სიფილისი (ასევე ცნობილია, როგორც კეთილთვისებიანი მესამეული სიფილისი) აზიანებს კანსა და შინაგან ორგანოებს, რაც იწვევს ორგანომეგალიას, ინფილტრაციულ ან დესტრუქციულ დაზიანებებს, სტრუქტურების პერფორაციას ან კოლაფსს. გუმები შედგება გრანულომატოზური, რეზინისებრი ქსოვილისაგან, ნეკროზული ცენტრით. დესტრუქციულმა დაზიანებებმა შეიძლება თანდათან ნორმალური ქსოვილი ჩაანაცვლოს. გუმების განვითარება მოგვიანებითი სიფილისის უკიდურესად იშვიათი გამოვლინებაა, რომლის დროსაც ყველაზე ხშირად გვხვდება კანის ქრონიკული დაწყლულება და კვანძოვანი ინფილტრაცია.[Figure caption and citation for the preceding image starts]: გუმატოზური დაზიანებები მარცხენა ხელის დორსალურ ზედაპირზეCDC / სიუზან ლინდსლი; გამოიყენება ნებართვით [Citation ends].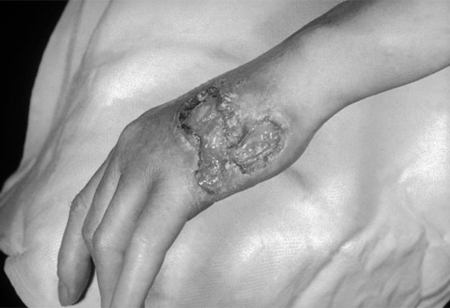
აივ კოინფექცია
სიფილისი არის აივ ტრანსმისიის მნიშვნელოვანი ხელშემწყობი ფაქტორი.[19] ჰომოსექსუალი მამაკაცები თანამდევი აივ ინფექციის განვითარების რისკის ქვეშ არიან.[23][37][38] აივ ინფექციის არსებობამ შეიძლება შეცვალოს სიფილისის გამოვლინება.[19]
პირველადი სიფილისი: უფრო დიდი, მტკივნეული, მრავლობითი წყლულები.
მეორადი სიფილისი: გენიტალური წყლულები უფრო ხშირია და აღინიშნება უფრო მაღალი ტიტრი RPR ტესტირებასა და ვენერიული დაავადებების კვლევითი ლაბორატორიის (VDRL) ტესტირებაზე.
შესაძლებელია უფრო სწრაფი პროგრესირება ნეიროსიფილისამდე.[20]
ინფექციის მიმართ სეროლოგიური რეაქცია შეიძლება ატიპიური იყოს.[36]
თანდაყოლილი სიფილისის ნიშნები და სიმპტომები
თანდაყოლილი სიფილისი ვითარდება მაშინ, როდესაც ნაყოფი ინფექციას იღებს ტრანსპლაცენტურად დედისაგან. ამან შეიძლება გამოიწვიოს თანდაყოლილი მალფორმაციები, მოშლა, მკვდრადშობადობა ან ნეონატალური სიკვდილობა.[3]საშვილოსნოსშიდა გამოვლინებები, როგორიცაა ჰიდროფსი (წყალმანკი) შეიძლება დაფიქსირდეს ნაყოფის ულტრაბგერითი კვლევისას. პოსტნათალური გამოვლინებები იყოფა ადრეულ და მოგვიანებით სტადიებად; ადრეული გამოვლინებები- სიცოცხლის პირველი 2 წლის განმავლობაში, ხოლო მოგვიანებითი გამოვლინებები- 2 წლის ასაკიდან.
თანდაყოლილი სიფილისის დიაგნოზი დასტურდება ან საეჭვოა (ძალიან სავარაუდოა, შესაძლებელია, ნაკლებად სავარაუდოა ან ნაკლებად სავარაუდოა) სხვადასხვა ფაქტორების გათვალისწინებით, მათ შორის:[8]
სიფილისის აღმოჩენა დედაში
დედის მკურნალობის ადეკვატურობა
ნაყოფში სიფილისის კლინიკური, ლაბორატორიული ან რადიოგრაფიული მტკიცებულების არსებობა (ტესტირება უნდა მოიცავდეს დაწყვილებულ დედის და ნეონათალურ არა-ტრეპონემულ სეროლოგიურ ტიტრებს, იმავე ტესტის გამოყენებით, სასურველია იმავე ლაბორატორიაში).
კლინიკური ნიშნების უმრავლესობა არ ვლინდება დაბადებისას, მაგრამ ძირითადად ვლინდება 3 თვემდე. ძალზედ ინფექციური რინიტი, რომელიც შეიძლება იყოს ჩირქოვანი ან სისხლის შემცველი, შეიძლება პერსისტირებდეს და წარმოადგენდეს ერთ-ერთ ადრეულ ნიშანს. სხვა ადრეული (ვლინდება 2 წელიწადში) ნიშნებია: ჰეპატოსპლენომეგალია, გლომერულონეფრიტი და ნეფროზული სინდრომი, გენერალიზებული ლიმფადენოპათია, ცენტრალური ნერვული სისტემის ჩართულობა (მათ შორის თავზურგტვინის სითხის პათოლოგიები და სიფილისური მენინგიტი), და ძვლის ჩართულობა (მაგ. ოსტეოქონდრიტის სახით).[6][19]შეიძლება განვითარდეს ნეონატალური გამონაყარი კანზე, რომელიც გავს მოზრდილებში მეორეული სიფილისის გამონაყარს. იგი ასევე შეიძლება იყოს უფრო გავრცელებული, ბულოზური ან პაპულონეკროზული, ან დესქვამაციით მიმდინარე. თავდაპირველად, გამონაყარი შეიძლება იყოს ვეზიკულური, მცირე ზომის ბლისტერებით ხელისგულებსა და ფეხისგულებზე. ერითემატოზული ან მაკულოპაპულური გამონაყარი, რომელიც ხშირად სპილენძისფერია, შეიძლება გაჩნდეს სახეზე, ხელისგულებსა და ფეხისგულებზე. მანეკროზებელი ფუნიზიტი (ჭიპლარის ანთება) არის თანდაყოლილი სიფილისის ვირტუალური სადიაგნოსტიკო ნიშანი და ვლინდება ძირითადად დღენაკლ ჩვილებში, რომლებიც მკვდრად დაიბადნენ ან იღუპებიან დაბადებიდან რამდენიმე კვირაში. ჭიპლარს აქვს სპეციფიკური ფორმა, რომელიც ცნობილია "ზოლიანი სვეტის" სახელით და გამოწვეულია ჭიპლარის უჯრედშორისი ნივთიერების (მატრიქსის) ანთებით.[39][Figure caption and citation for the preceding image starts]: ეს იყო თანდაყოლილი სიფილისის შემთხვევა, რომელიც დასრულდა ახალშობილის სიკვდილითCDC: PHIL გამოსახულება ID 3510; გამოიყენება ნებართვით [Citation ends]. [Figure caption and citation for the preceding image starts]: ამ ახალშობილს აღენიშნებოდა თანდაყოლილი სიფილისის სიმპტომები, მათ შორის დაზიანებები ორივე ფეხისგულებზეCDC: PHIL გამოსახულება ID 4148; გამოიყენება ნებართვით [Citation ends].
[Figure caption and citation for the preceding image starts]: ამ ახალშობილს აღენიშნებოდა თანდაყოლილი სიფილისის სიმპტომები, მათ შორის დაზიანებები ორივე ფეხისგულებზეCDC: PHIL გამოსახულება ID 4148; გამოიყენება ნებართვით [Citation ends].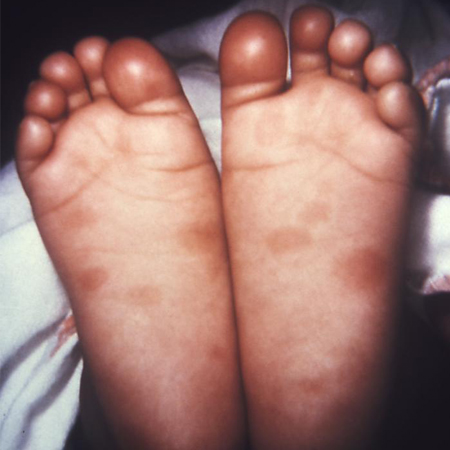
არანამკურნალები თანდაყოლილი სიფილისი შეიძლება გამოვლინდეს გვიან (2 წლის შემდეგ). მნიშვნელოვანია განვასხვავოთ თანდაყოლილი და პოსტნატალურად შეძენილი სიფილისი ერთმანეთისგან, რადგანაც ეს უკანასკნელი იწვევს ბავშვზე სქესობრივ ძალადობაზე დააუცილებლად უნდა მოხდეს გამოძიება.[40]
გვიან თანდაყოლილ სიფილისს სხვადასხვა განმსახვავებებელი ნიშნები ახასიათებს, მათ შორის: [19][Figure caption and citation for the preceding image starts]: ინტერსტიციული კერატიტიCDC/სიუზან ლინდსლი [Citation ends].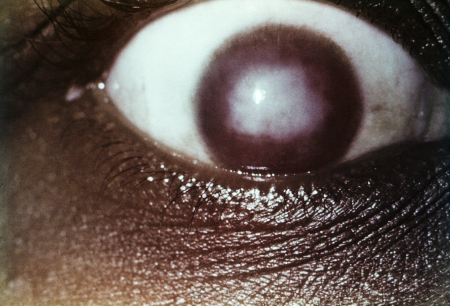 [Figure caption and citation for the preceding image starts]: კლატონის სახსრებიCDC / რიჩარდ დიიტრიკი; გამოიყენება ნებართვით [Citation ends].
[Figure caption and citation for the preceding image starts]: კლატონის სახსრებიCDC / რიჩარდ დიიტრიკი; გამოიყენება ნებართვით [Citation ends].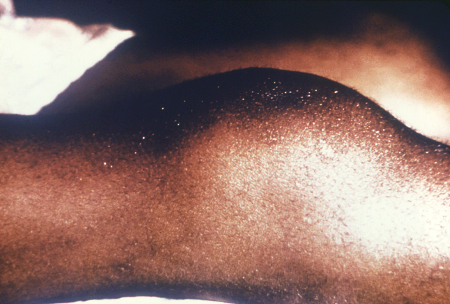 [Figure caption and citation for the preceding image starts]: ლურსმნის ფორმის, ჩანაჭდევებიანი ცენტრალური მჭრელი კბილები (ჰაჩინსონის კბილები)CDC/რობერტ ი. სამპერი; გამოიყენება ნებართვით [Citation ends].
[Figure caption and citation for the preceding image starts]: ლურსმნის ფორმის, ჩანაჭდევებიანი ცენტრალური მჭრელი კბილები (ჰაჩინსონის კბილები)CDC/რობერტ ი. სამპერი; გამოიყენება ნებართვით [Citation ends].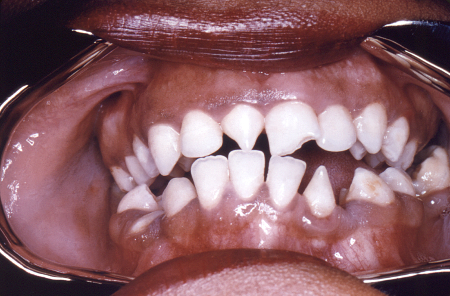 [Figure caption and citation for the preceding image starts]: დიდი წვივის ძვლის ოსტეოპერიოსტიტი ("ცულისებრი წვივები")CDC/რობერტ ი. სამპერი; გამოიყენება ნებართვით [Citation ends].
[Figure caption and citation for the preceding image starts]: დიდი წვივის ძვლის ოსტეოპერიოსტიტი ("ცულისებრი წვივები")CDC/რობერტ ი. სამპერი; გამოიყენება ნებართვით [Citation ends].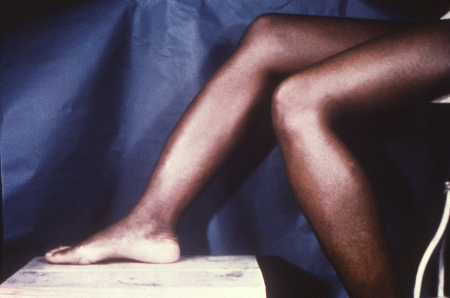
ინტერსტიციული კერატიტი
ლურსმნის ფორმის ცნტრალური საჭრელიკბილები ნაჭდევით მწვერვალზე (ჰაჩინსონის კბილები)
მერვე კრანიალური ნერვის სიყრუე
თავის ქალის გამობურცულობა წინა მხარეს
დიდი წვივის ძვლის გაღუნვა ("ხმლისებრი წვივები")
ცხვირის უნაგირისებრი დეფორმაცია
კლუტტონის სახსრები (მუხლის სიმეტრიული უმტკივნეულო შეშუპება).
ინტერსტიციული კერატიტი, ჰაჩინსონის კბილები და მერვე კრანიალური ნერვის სიყრუე ერთობლივად ცნობილია ჰაჩინსონის ტრიადის სახით.
შეძენილი სიფილისის საწყისი გამოკვლევა
მიკროსკოპული ტესტები:
2008 წლამდე შეუძლებელი იყო Treponema pallidum (T pallidum) ინ ვიტრო კულტივირება. გამოქვეყნდა კულტივირების კომპლექსური მეთოდი.[16] კანის დაზიანების მუქი ველის მიკროსკოპით კვლევამ შესაძლოა მოგვცეს სიფილისის საბოლოო დიაგნოზი, მაგრამ აღნიშნული ტესტი ჩვეულებრივ ხელმისაწვდომის სპეციალისტების გარემოს გარეთ. დაზიანება სუფთავდება და ცილდება ტამპონით, სანამ გამოჩნდება სეროზული ექსუდატი, რომელიც შემდეგ უნდა შეგროვდეს სასაგნე მინაზე მიკროსკოპული ანალიზისთვის. T pallidum-ის იდენტიფიცირება ნიმუშში დიაგნოზის დაუყოვნებლად დასმის საშუალებას იძლევა. ერთჯერადი უარყოფითი შედეგი არ გამორიცხავს ინფექციას, რაგდან ნიმუშში ტრეპონემების მოხვედრა ანალიზის შემსრულებელზეა დამოკიდებული.[7] მუქი ველის მიკროსკოპიის მგრძნობელობა გენიტალური წყლულის ნიმუშებისთვის არის 74-86%, ხოლო სპეციფიკურობა- 85-100%.[5][6][41]
მეორეული სიფილისის შემთხვევაში, მუქი ველის მიკროსკოპია შეიძლება დადებითი იყოს როგორც კანის, ასევე ანოგენიტალური წყლულების ნიმუშებში. თუმცა, მესამეული სიფილისის დროს გუმებში მიცრე ოდენობით ან საერთოდ არ მოიპოვება T pallidum მიკროორგანიზმები. მუქი ველის მიკროსკოპია ასევე უნდა ჩატარდეს შესაძლო თანდაყოლილი სიფილისის მქონე ახალშობილებში ნებისმიერი დაზიანების ან ცხვირიდან გამონადენის ნიმუშებზე.
სეროლოგიური ტესტები:
სეროლოგიური ტესტირება ყველაზე ხშირად გამოიყენება სიფილისის სადიაგნოსტიკოდ. ის უნდა ჩატარდეს ყველაპაციენტში, რომლებსაც სიფილისის ნიშნები ან სიმპტომები აქვთ (მაგ: უმტკივნეულო ანოგენიტალური წყლული). სეროლოგიური ტესტირეისთვის გამოიყენება როგორც ტრეპონემული (სპეციფიკური), ისე არატრეპონემული (არასპეციფიკური) ტესტები. ყველაზე გავრცელებული მიდგომაა ტრეპონემიური ტესტის გამოყენება საწყისი სეროლოგიური ტესტის სახით, რასაც მოჰყვება არატრეპონემული ტესტის ჩატარება, თუ ტრეპონემული ტესტი დადებითია (ე.ი. " საპირისპირო თანმიმდევრობის სკრინინგის ალგორითმი " ).[42]აღნიშნული მიდგომა ამცირებს დროს და ღირებულებას არატრეპონემულ ტესტის საწყისი ტესტირების სახით გამოყენებასთან შედარებით.[42][43]
ტრეპონემული ფერმენტული იმუნური კვლევა (EIA)
T pallidum ნაწილაკების აგლუტინაციის ტესტი (TPPA)
T pallidum ნაწილაკების აგლუტინაციის ტესტი (TPPA)
ფლუროსცენტული ანტისხეულების აბსორბცია (FTA-ABS)
იმუნოდაფიქსირების კვლევა (ICA)
ტრეპონემული ტესტები ანტიგენზე დაფუძნებული ტესტებია და მუშაობს T pallidum-ის ანტისხეულების განსაზღვრის გზით. პაციენტი, რომელის ტრეპონემული ტესტი დადებითია, დადებითი დარჩება მთელი ცხოვრების მანძილზე, მიუხედავად მიმდინარე ან გადატანილი ინფექციისა. შესაბამისად, მხოლოდ დადებითი შედეგი ვერ განასხვავებს აქტიურ (მაგ: არანამკურნალები ან არასრულად ნამკურნალები) ან გადატანილ (ნამკურნალებ) ინფექციას. ცრუ-დადებითი შედეგები შესაძლოა გამოვლინდეს არასქესობრივად გადამდები ტრეპონემული ინფექციების დროს (მაგ: ტროპიკული სიფილისი, კანის სოკოვანი დაზიანება, ენდემური სიფილისი). ცრუ-უარყოფითი შედეგები შეიძლება გამოვლინდეს ინკუბაციურ პერიოდში და პირველადი სიფილისის ადრეულ ეტაპზე.[45]
დიაგნოზის დასადასტურებლად და აქტიური დაავადების ან ხელახალი ინფექციის მტკიცებულებათა დასადგენად საჭიროა არატრეპონემალური ტესტის ჩატარება, დადებითი ტრეპონემიული ტესტის შემდეგ. არა-ტრეპონემული კვლევებია:[8][25]
RPR ანალიზი
VDRL (პირველადი არატრეპონემული) ტესტი
RPR ტესტი ჩვეულებრივ უპირატესი ტესტია, რადგანაც მისი გამოყენება და ინტერპრეტაცია უფრო ადვილია. არატრეპონემული ტესტები ავლენს ანტისხეულების პასუხს კარდიოლიპინის გამოყოფაზე სიფილისური ინფექციის დროს. ამ ტესტებმა შესაძლოა უზრუნველყოს დაავადების აქტივობის რაოდენობრივი შეფასება (ტიტრი) და შესაძლოა გამოვიყენოთ მკურნალობაზე პასუხის მინიტორინგისთვის.[25] ეფექტური მკურნალობის ფონზე, RPR და VDRL ტიტრები ძირითადად მცირდება ან ხდება არა-რეაქტიული.[8] ადეკვატური მკურნალობის მიუხედავად, ზოგიერთ პაციენტში რჩება პერსისტენული, დადებითი ანტისხეულების დაქვეითებული ტიტრი (ამ მდგომარეობას სერორეზისტენტული რეაქცია ეწოდება).[46]ცრუ დადებითი შედეგი შეიძლება გამოიწვიოს სხვადასხვა სამედიცინო მდგომარეობამ, როგორიცაა ორსულობა, აუტოიმუნური დაავადებები და სხვა ინფექციები. ცრუ უარყოფითი შედეგი ზოგჯერ შეიძლება შეგვხვდეს გაუზავებელ ნიმუშში (პროზონის ფენომენი).
თუ არატრეპონემური ტესტი უარყოფითია, მაშინ უნდა ჩატარდეს სხვა ტრეპონემური ტესტი - სასურველია TPPA ან ტრეპონემური ანალიზი, რომელიც დაფუძნებულია ორიგინალური ტესტისგან განსხვავებულ ანტიგენებზე - უნდა ჩატარდეს საწყისი ტრეპონემური ტესტის შედეგების დასადასტურებლად.[8]
აშშ-ს სურსათისა და წამლების ადმინისტრაციამ (FDA) გამოსცა გაფრთხილება ცრუ დადებითი RPR შედეგების შესახებ, რომელიც დაკავშირებულია COVID-19 ვაქცინაციასთან. RPR ცრუ რეაქტიულობა დაფიქსირდა ზოგიერთ ადამიანში ვაქცინის მიღებიდან სულ მცირე 5 თვის განმავლობაში. პრობლემა გამოვლენილია Bio-Rad BioPlex 2200 Syphilis Total & RPR ტესტის კომპლექტში. ჯერ არ არის ცნობილი, სხვა RPR ტესტები ანალოგიურად იმოქმედებს თუ არა. ჯანდაცვის პროფესიონალებისთვის, რომლებიც იყენებენ Bio-Rad BioPlex 2200 Syphilis Total & RPR ტესტის კომპლექტს, FDA რეკომენდაციას უწევს დამადასტურებელი ტესტირების ჩატარებას ყველა რეაქტიული შედეგისთვის. პაციენტებში, რომლებიც ადრე მკურნალობდნენ სიფილისზე, რომლებმაც მიიღეს COVID-19 ვაქცინა, და რომელთა კლინიკური პრეზენტაცია და ეპიდემიოლოგიური მოსაზრებები მხარს არ უჭერს სიფილისის რეინფექციას, BioPlex 2200 Syphilis Total & RPR ტესტის ნაკრებიდან მიღებული რეაქტიული RPR შედეგები უნდა დადასტურდეს RPR ტესტის გამოყენებით სხვადასხვა მწარმოებელი.[47]
იგივე არატრეპონემული ტესტი უნდა გამოვიყენოთ შემდგომში მკურნალობაზე პასუხის მონიტორინგისთვის. ეს იმიტომ, რომ ერთი ტესტის შედეგად მიღებული შედეგები პირდაპირ არ შეესაბამება სხვა, არატრეპონემული ტესტის შედეგებს. ორი არა-ტრეპონემული ტესტის შედეგებს შორის ტიტრის 4-ჯერადი ცვლილება, რაც ექვივალენტურია 2 დილუციის ცვლილების (მაგ. 1:16-დან 1:4-მდე ან 1:18-დან 1:32-მდე), მიუთითებს კლინიკურად მნიშვნელოვან განსხვავებაზე ორი არატრეპონემული ტესტის შედეგებს შორის.[8]
აივ-ით დაავადებულ პაციენტებში სეროლოგიური პასუხები შეიძლება იყოს ატიპიური, მოსალოდნელზე მაღალი მკურნალობის შემდგომი ტიტრებით (მაგ. მაღალი სეროფასტი) ან მერყევი ტიტრებით. როდესაც კლინიკური დასკვნები მიუთითებს სიფილისზე, მაგრამ სეროლოგიური ტესტები არარეაქტიულია ან მათი ინტერპრეტაცია გაურკვეველია, უნდა ჩატარდეს ალტერნატიული დიაგნოსტიკური ტესტები (მაგ., დაზიანების ბიოფსია, ბნელი ველის გამოკვლევა ან დაზიანების მასალის პოლიმერაზული ჯაჭვური რეაქცია [PCR]). განიხილება.[8]
ინკუბაციური პერიოდები (ინფექციის შემდგომი დრო, რომელიც საჭიროა ტესტზე დადებითი შედეგის მისაღებად) ტრეპონემული და არა-ტრეპონემული ტესტებისათვის:
ტრეპონემული ტესტები
EIA: 3 კვირა
TPPA: 4-6 კვირა
TPHA: 4-6 კვირა
არა-ტრეპონემული ტესტები
RPR: 4 კვირა
VDRL: 4 კვირა.
მეორადი სიფილისის მქონე პაციენტებს მკაცრად დადებითი შედეგები ექნებათ სიფილისის სეროლოგიურ ტესტებზე. დაყოვნებული ჰიპერმგრძნობელობა ან ცრუ უარყოფითი არა-ტრეპონემული სეროლოგია იშვიათად გვხვდება, თუ აღინიშნება აივ კოინფექცია.[36][48][49]
პაციენტები, რომლებსაცც ადრეული ან გვიანი სიფილისი აქვთ, შესაძლოა გამოვლინდეს სისხლის სკრინინგ ტესტების დროს (მაგ: სისხლის დონაციის წინ). EIA არის სეროლოგიური ტრეპონემული ტესტი, რომელიც ძირითაად გამოიყენება სკრინინგისთვის.[50] გვიანი ლატენტური სიფილისის დროს, ყველა ტრეპონემული ტესტი დადებითი იქნება.
მესამეულ სიფილისში, დადებითი სეროლოგია ადასტურებს დიაგნოზს, რომელიც ანამნეზის და კლინიკური ნიშნების გათვალისწინებთ დაისვა.
შეძენილი სიფილისის სხვა საწყისი კვლევები
LIA სეროლოგიური ტესტები (მაგ: INNO-LIA სიფილისის ტესტი) შესაძლოა გამოვიყენოთ სიფილისის ინფექციის დასადასტურებლად საწყისი სეროლოგიური ტრეპონემული ტესტირების შემდეგ. ერთჯერადი LIA ტესტით შესაძლოა დადასტურდეს ინფექცია, რაც უფრო ხელსაყრელია, ვიდრე სეროლოგიური დადასტურების ტრადიციული მეთოდები, რაც ჩვეულებრივ საჭიროებს მრავალი ანალიზის ჩატარებას.სიფილისის ინფექციის LIA ტესტების შემფასებელი კვლევებით გამოვლინდა უფრო მაღალი სენსიტიურობა და სპეციფიკურობა, ვიდრე FTA-ABS და TPHA სეროლოგიური ტესტების დროს.[51][52]
მომავალი კვლევები
მიმდინარე ტესტებთან შედარებით (მაგ., სეროლოგია, ბნელი ველის მიკროსკოპია), PCR ტესტირება T pallidum-ზე, უშუალოდ წყლულოვანი დაზიანებისგან აღებული ნიმუშების გამოყენებით, აღმოჩნდა ზომიერად მგრძნობიარე (70% - 80%) და მაღალი სპეციფიური (>90%) პირველადი და მეორადი სიფილისის დიაგნოსტიკა.[53] CDC მიიჩნევს PCR ტესტირებას მოქმედ მეთოდად პირველადი, მეორადი და თანდაყოლილი სიფილისის დიაგნოსტიკისთვის და მისი გამოყენება სავარაუდოდ გაიზრდება.[8][54]
ტესტირება მკურნალობის ადგილას შესაძლებელია ტრეპონემული ან კომბინაციური ტრეპონემული/არატრეპონემული ანტისხეულებით. ეს ტესტი უკვე შეფასდა მაღალი რისკის რეგიონებში, სადაც სწრაფი, ადრეული დიაგნოზი შეიძლება უფრო მნიშვნელოვანი იყოს, ვიდრე სიზუსტე. ამის შესახებ რამდენიმე კლინიკური კვლევა დამაიმედებელი აღმოჩნდა , ხოლო მკურნალობის ადგილას ტესტირება რეკომენდებულია პანამერიკული ჯანმრთელობის ორგანიზაციის სტრატეგიის ფარგლებში, სიფილისის დიაგნოსტიკის და მკურნალობის მიზნით.[55][56]
დამატებითი კვლევები შეძენილი სიფილისისთვის
ლუმბალური პუნქცია და CSF გამოკვლევა უნდა ჩატარდეს ნებისმიერ პაციენტში ნეიროსიფილისის კლინიკური ნიშნებით (მაგ., კრანიალური ნერვის დისფუნქცია, მენინგიტი, ინსულტი, მწვავე ან ქრონიკული შეცვლილი ფსიქიკური მდგომარეობა, ან ვიბრაციის შეგრძნების დაკარგვა).[8] ცენტრალური ნერვული სისტემის ჩართულობა შეიძლება გამოვლინდეს სიფილისის ნებისმიერ სტადიაზე და ვარირებდეს უსიმპტომო მენინგიალური ჩართულობიდან დემენციასა და სენსორულ ნეიროპათიამდე. მომატებული ქალასშიდა წნევის არსებობისას პირველ რიგში უნდა ჩატარდეს თავის ტვინის კომპიუტერული ტომოგრაფია ან მაგნიტურ რეზონანსული გამოკვლევა (ძირითადად იმისათვის, რომ დავრწმუნდეთ ლუმბალური პუნქციის უსაფრთხოდ ჩატარებაში). ლუმბალური პუნქცია ნაჩვენებია, როცა უცნობი ხანგრძლივობის სიფილისის დიაგნოსტირება ხდება აივ კოინფექციის პარალელურად. ნეიროსიფილისზე მიუთითებს:[33]
თავზურგტვინის სითხეში სისხლის თეთრი უჯრედების (ლეიკოციტების) რაოდენობა >10 უჯრედი/მმ³ (10 x 10⁶ უჯრედი/ლ)
თავზურგტვინის სითხეში ცილა >50 მგ/დლ (0.50 გ/ლ)
თავზურგტვინის სითხეში დადებითი VDRL ტესტი.
თავზურგტვინის სითხეში ასევე აღინიშნება დადებითი TPHA, TPPA, FTA-ABS ტრეპონემული ტესტები.[20][33][57] არა-რეაქტიული CSF-TPHA ტესტი ძირითადად გამორიცხავს ნეიროსიფილისს. ნევროლოგიური ჩართულობა ნაკლებ სავარაუდოა CSF TPHA ან TPPA ტიტრებზე <1:320. არ არსებობს მონაცემები, რომლებიც მიუთითებენ ცერებროსპინალური სითხის განმეორებით გამოკვლევის სარგებლიანობაზე იმუნოკომპეტენტურ პაციენტებში, ან აივ-ით დაავადებულ პაციენტებში, რომლებიც იღებენ ანტირეტროვირუსულ მკურნალობას, თუ ნეიროსიფილისის მკურნალობის შემდეგ შეინიშნება სეროლოგიური და კლინიკური პასუხები.[8]
როგორ ჩატარდეს დიაგნოსტიკური ლუმბალური პუნქცია მოზრდილებში. მოიცავს პაციენტის პოზიციის განხილვას, ნემსის არჩევას და გახსნისა და დახურვის წნევის გაზომვას.
გულმკერდის რენტგენი უნდა ჩატარდეს უცნობი ხანგრძლივობის მქონე სიფილისის შემთხვევაში, ან პირებში, რომლებსაც სიფილისი 2 წელიწადზე მეტია აქვთ, გულის სიმპტომების არსებობის/არარსებობის მიუხედავად. ამ კვლევით შესაძლოა გამოვლინდეს აორტის ანევრიზმა ან აორტის კალციფიკაცია. ნებისმიერ პაციენტს, რომელსაც შესაძლოა ჰქონდეს აორტული რეგურგიტაცია, გულის უკმარისობა ან აორტის ანევრიზმა, დასჭირდება როგორც გულმკერდის რენტგენი, ასევე ექოკარდიოგრაფია.
სიფილისის მქონე ყველა პაციენტს უნდა ჩაუტარდეს ტესტირება აივ ინფექციაზე. გეოგრაფიულ რაიონებში, სადაც აივ-ის პრევალენტობა მაღალია, პაციენტებს, რომლებსაც აქვთ სიფილისი, უნდა ჩაუტარდეთ ხელახალი ტესტირება აივ-ზე 3 თვის შემდეგ, თუნდაც პირველი აივ ტესტის შედეგი უარყოფითი იყოს, და შესთავაზონ აივ-ის წინასწარი ექსპოზიციის პროფილაქტიკა (PrEP).[8] რეკომენდებულია სიფილისის ტესტირებისა და მკურნალობის დაბალი ზღვარი აივ ინფიცირებულ პაციენტებში.
თავდაპირველი კვლევები თანდაყოლილი სიფილისისთვის
CDC აქვეყნებს რეკომენდაციებს თანდაყოლილი სიფილისის დიაგნოსტიკისათვის სეროლოგიური ტესტების ჩატარების შესახებ.[8] სიფილისის სეროლოგია უნდა ჩაუტარდეს ყველა ორსულ ქალს პირველი ანტენატალური ვიზიტის დროს. სეროლოგია ხელახლა უნდა განმეორდეს გესტაციის 28-ე კვირაში და მშობიარობისას სიფილისის ინფექციის მაღალი რისკის მქონე ქალებისთვის.[8] ქალებს, რომლებსაც არ ჰქონდათ ანტენატალური დახმარება მშობიარობამდე ან იმყოფებოდნენ ორსულობის დროს სიფილისის ინფექციის მაღალი რისკის ქვეშ, უნდა განისაზღვროს მათი სეროლოგიური სტატუსი, სანამ ისინი ან მათი ჩვილი საავადმყოფოდან გაეწერებიან. არც დედა და არც ბავშვი არ უნდა გაწერონ საავადმყოფოდან, თუ არ ექნებათ დედის ერთხელ მაინც დოკუმენტირებული სეროლოგიური სტატუსი თუნდაც ორსულობისას[8] ყველა ახალშობილს, რომელთა დედებსაც აღენიშნებოდათ დადებითი სეროლოგია, უნდა ჩაუტარდეს არა-ტრეპონემული ტესტი (VDRL ან RPR) ახალშობილის შრატში, და არა ჭიპლარის სისხლში. ჩვილის არატრეპონემური ტესტი უნდა იყოს იგივე ტიპის არატრეპონემური ტესტი, რომელიც ჩატარდება დედაზე.[8]
ნებისმიერ ქალს, რომელიც მკვდრადშობილ ახალშობილს გააჩენს გესტაციის 20 კვირის შემდეგ, უნდა გაიაროს ტესტი სიფილისზე.
ყველა ორსულ ქალს, რომელსაც აქვს სიფილისი და ყველა ჩვილს და ბავშვს თანდაყოლილი სიფილისის მაღალი რისკით , უნდა ჩაუტარდეს ტესტირება აივ-ზე; დიდი ბრიტანეთისა და აშშ-ის გაიდლაინები რეკომენდაციას უწევენ აივ-ზე ტესტირებას, როგორც რუტინული ანტენატალური მოვლის ნაწილი.[8][64][65]
დამატებითი კვლევები თანდაყოლილი სიფილისისთვის
სავარაუდო სიფილისის მქონე ორსულ ქალებს უნდა ჩაუტარდეთ ნაყოფის ულტრაბგერითი კვლევა. ნაყოფის ან პლაცენტის სიფილისის არსებობა (მაგ. ჰეპატომეგალია, ასციტი და ნაყოფის წყალმანკი) მიუთითებს ნაყოფის მკურნალობის წარუმატებლობის მაღალ რისკზე თანდაყოლილი სიფილისის დროს.[66]
დაბადების შემდეგ, ლუმბური პუნქცია CSF ანალიზით WBC, ცილების და VDRL-ის რაოდენობისთვის, სისხლის სრული დათვლა დიფერენციალური და თრომბოციტების რაოდენობის ჩათვლით, გრძელი ძვლის რენტგენოგრაფია და სხვა ტესტები, როგორც კლინიკურად ნაჩვენებია (მაგ. გულმკერდის რენტგენი, ღვიძლის ფუნქციის ტესტები, ნეიროვიზუალიზაცია , ოფთალმოლოგიური გამოკვლევა და სმენის ტვინის ღეროს პასუხი) რეკომენდებულია CDC-ს მიერ შემდეგ შემთხვევებში:[8]
ახალშობილები (1 თვემდე ასაკის) დადასტურებული დადასტურებული ან მაღალი ალბათობით დაავადებით პლუს:
პათოლოგიური ფიზიკური გამოკვლევა, რომელიც შეესაბამება თანდაყოლილ სიფილისს (მაგ., არაიმუნური ჰიდროპსი, კონიუგირებული ან პირდაპირი ჰიპერბილირუბინემია ან ქოლესტაზური სიყვითლე ან ქოლესტაზი, ჰეპატოსპლენომეგალია, რინიტი, კანის გამონაყარი ან კიდურის ფსევდოპარალიზი) ან
შრატის რაოდენობრივი არატრეპონემური სეროლოგიური ტიტრი, რომელიც ოთხჯერ აღემატება დედის ტიტრს (მაგ., დედის ტიტრი = 1:2, ახალშობილთა ტიტრი ≥1:8 ან დედის ტიტრი = 1:8, ახალშობილთა ტიტრი ≥1:32) ან
ბნელი ველის დადებითი ტესტი ან პლაცენტის, ტვინის, დაზიანებების ან სხეულის სითხეების PCR, ან პლაცენტის ან ტვინის დადებითი ვერცხლისფერი ლაქა.
ახალშობილები (1 თვემდე ასაკის), რომლებსაც აქვთ შესაძლო დაავადება, ნორმალური ფიზიკური გასინჯვით და შრატის რაოდენობრივი არატრეპონემური სეროლოგიური ტიტრით იგივე ან ოთხჯერ ნაკლები დედის ტიტრზე პლუს:
დედას არ ჩაუტარებია მკურნალობა, მკურნალობა იყო არაადეკვატური ან არ არსებობს დოკუმენტაცია მკურნალობის მიღების დადასტურების თაობაზე ან
დედა მკურნალობა ერითრომიცინით ან სხვა არა-პენიცილინის ჯგუფის რეჟიმით ან
დედა მკურნალობდა მშობიარობამდე 4 კვირაზე ნაკლებ პერიოდში.
≥ 1 თვის ასაკის ბავშვები სიფილისზე რეაქტიული სეროლოგიური ტესტებით.
ამ მასალის გამოყენება ექვემდებარება ჩვენს განცხადებას
