A fibrose pulmonar idiopática (FPI) é caracterizada por dispneia progressiva, tosse e um padrão restritivo nos testes de função pulmonar.
O diagnóstico requer a exclusão de causas conhecidas de doença pulmonar intersticial (por exemplo, exposições ambientais domésticas e ocupacionais, doença do tecido conjuntivo e toxicidade medicamentosa). O diagnóstico é então confirmado por padrões de TC de alta resolução (TCAR) do tórax consistentes com pneumonia intersticial usual (PIU).[Figure caption and citation for the preceding image starts]: Imagem de fibrose pulmonar idiopática em tomografia computadorizada do tóraxDo acervo de Jeffrey C. Munson, MD, MS; usada com permissão [Citation ends].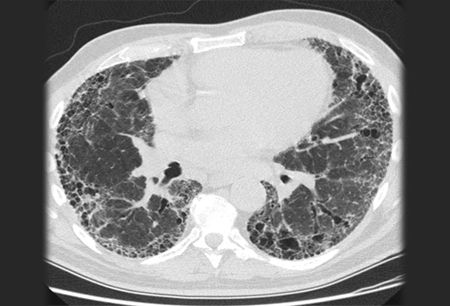 A histopatologia da biópsia pulmonar é realizada quando os dados radiológicos e clínicos resultam em um diagnóstico incerto.[42]Hunninghake GW, Zimmerman MB, Schwartz DA, et al. Utility of a lung biopsy for the diagnosis of idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2001 Jul 15;164(2):193-6.
https://www.atsjournals.org/doi/full/10.1164/ajrccm.164.2.2101090#.UmESdtglgZk
http://www.ncbi.nlm.nih.gov/pubmed/11463586?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Lâmina patológica de pneumonia intersticial usual, a aparência da biópsia característica de um paciente com fibrose pulmonar idiopáticaDo acervo de Gregory Tino, MD; usada com permissão [Citation ends].
A histopatologia da biópsia pulmonar é realizada quando os dados radiológicos e clínicos resultam em um diagnóstico incerto.[42]Hunninghake GW, Zimmerman MB, Schwartz DA, et al. Utility of a lung biopsy for the diagnosis of idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2001 Jul 15;164(2):193-6.
https://www.atsjournals.org/doi/full/10.1164/ajrccm.164.2.2101090#.UmESdtglgZk
http://www.ncbi.nlm.nih.gov/pubmed/11463586?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Lâmina patológica de pneumonia intersticial usual, a aparência da biópsia característica de um paciente com fibrose pulmonar idiopáticaDo acervo de Gregory Tino, MD; usada com permissão [Citation ends].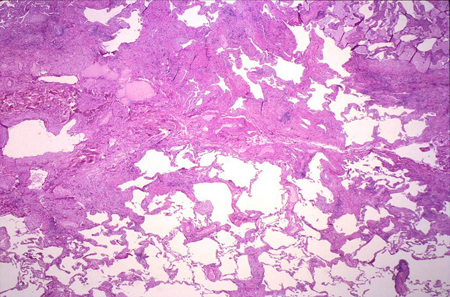 A biópsia pulmonar cirúrgica é adiada quando a avaliação clínica e os achados da TCAR dão suporte a um diagnóstico claro de FPI.
A biópsia pulmonar cirúrgica é adiada quando a avaliação clínica e os achados da TCAR dão suporte a um diagnóstico claro de FPI.
Uma abordagem diagnóstica multidisciplinar, que envolve pneumonologistas (de preferência aqueles com experiência em FPI), radiologistas e patologistas, é essencial (consulte Critérios de diagnóstico e Diferenciais).[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
[43]Travis WD, Costabel U, Hansell DM, et al; ATS/ERS Committee on Idiopathic Interstitial Pneumonias. An official American Thoracic Society/European Respiratory Society statement: update of the international multidisciplinary classification of the idiopathic interstitial pneumonias. Am J Respir Crit Care Med. 2013 Sep 15;188(6):733-48.
https://www.atsjournals.org/doi/full/10.1164/rccm.201308-1483ST#.VEpLaBbgV9M
http://www.ncbi.nlm.nih.gov/pubmed/24032382?tool=bestpractice.com
[44]Hobbs S, Chung JH, Leb J, et al. Practical imaging interpretation in patients suspected of having idiopathic pulmonary fibrosis: official recommendations from the radiology working group of the pulmonary fibrosis foundation. Radiol Cardiothorac Imaging. 2021 Feb;3(1):e200279.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7977697
http://www.ncbi.nlm.nih.gov/pubmed/33778653?tool=bestpractice.com
História
O início dos sintomas da FPI é insidioso e geralmente inclui tosse e dispneia por esforço. A dispneia é o sintoma mais proeminente e incapacitante. É progressivo, normalmente não é episódico (mas é reproduzível com esforço) e pode estar presente por >6 meses antes da apresentação.
História familiar positiva de FPI, tabagismo, idade avançada (normalmente 50 anos) e sexo masculino aumentam o índice de suspeita. Consulte Avaliação da dispneia e Avaliação da tosse crônica quando o diagnóstico não for claro.
Considere os seguintes elementos da história.
Descarte causas conhecidas de doença pulmonar intersticial.
Os sintomas de inflamação articular e erupção cutânea devem ser explorados para descartar doença do tecido conjuntivo associada a outras formas de fibrose pulmonar.
Febre é rara e sugere um diagnóstico alternativo.
Exposições ocupacionais e ambientais devem ser investigadas para descartar doenças comuns que mimetizam a FPI. Entretanto, certas exposições ambientais têm sido consistentemente associadas ao desenvolvimento de FPI, incluindo vapores, gases, poeiras e fumaças; poeira de metal, de madeira (pinheiro), de sílica e poeira agrícola.[28]Baumgartner KB, Samet JM, Coultas DB, et al. Occupational and environmental risk factors for idiopathic pulmonary fibrosis: a multicenter case-control study. Am J Epidemiol. 2000 Aug 15;152(4):307-15.
https://academic.oup.com/aje/article/152/4/307/67670
http://www.ncbi.nlm.nih.gov/pubmed/10968375?tool=bestpractice.com
[29]Gandhi SA, Min B, Fazio JC, et al. The impact of occupational exposures on the risk of idiopathic pulmonary fibrosis: a systematic review and meta-analysis. Ann Am Thorac Soc. 2024 Mar;21(3):486-98.
http://www.ncbi.nlm.nih.gov/pubmed/38096107?tool=bestpractice.com
A história de uso de medicamentos deve ser investigada para descartar agentes causadores de fibrose pulmonar que mimetizam a FPI (por exemplo, amiodarona, nitrofurantoína e bleomicina).
A história familiar do paciente deve ser explorada para descartar doença vascular do colágeno e outras condições pulmonares, bem como para explorar a possibilidade de fibrose pulmonar familiar.[16]Borie R, Kannengiesser C, Antoniou K, et al. European Respiratory Society statement on familial pulmonary fibrosis. Eur Respir J. 2023 Mar;61(3):2201383.
https://erj.ersjournals.com/content/61/3/2201383.long
http://www.ncbi.nlm.nih.gov/pubmed/36549714?tool=bestpractice.com
[19]Borie R, Kannengiesser C, Sicre de Fontbrune F, et al. Management of suspected monogenic lung fibrosis in a specialised centre. Eur Respir Rev. 2017 Jun 30;26(144):160122.
https://err.ersjournals.com/content/26/144/160122.long
http://www.ncbi.nlm.nih.gov/pubmed/28446600?tool=bestpractice.com
Perda de peso, mal-estar e fadiga podem ser observados.
Exacerbações agudas intermitentes
Alguns pacientes progridem rapidamente, enquanto outros progridem lentamente; no entanto, um subconjunto tem uma evolução da doença caracterizada por exacerbações agudas intermitentes seguidas por declínios abruptos e frequentemente permanentes na função pulmonar.[15]Collard HR, Ryerson CJ, Corte TJ, et al. Acute exacerbation of idiopathic pulmonary fibrosis. an international working group report. Am J Respir Crit Care Med. 2016 Aug 1;194(3):265-75.
https://www.atsjournals.org/doi/10.1164/rccm.201604-0801CI?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
http://www.ncbi.nlm.nih.gov/pubmed/27299520?tool=bestpractice.com
Uma exacerbação aguda é caracterizada pelo agravamento da dispneia nos últimos 30 dias e uma TCAR que demonstra novas opacidades em vidro fosco bilaterais e/ou condensação sobre as alterações subjacentes típicas da PIU. Não deve haver evidência de infecção pulmonar, insuficiência cardíaca esquerda, embolia pulmonar ou outras causas identificáveis de lesão pulmonar aguda.[15]Collard HR, Ryerson CJ, Corte TJ, et al. Acute exacerbation of idiopathic pulmonary fibrosis. an international working group report. Am J Respir Crit Care Med. 2016 Aug 1;194(3):265-75.
https://www.atsjournals.org/doi/10.1164/rccm.201604-0801CI?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
http://www.ncbi.nlm.nih.gov/pubmed/27299520?tool=bestpractice.com
Pacientes com FPI correm maior risco de hospitalização e morte devido à COVID-19.[45]Aveyard P, Gao M, Lindson N, et al. Association between pre-existing respiratory disease and its treatment, and severe COVID-19: a population cohort study. Lancet Respir Med. 2021 Aug;9(8):909-23.
https://www.thelancet.com/journals/lanres/article/PIIS2213-2600(21)00095-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/33812494?tool=bestpractice.com
[46]Wong AW, Shapera S, Morisset J, et al. Optimizing care for patients with interstitial lung disease during the COVID-19 pandemic. Can J Respir Crit Care Sleep Med. 2020;4:226-8.
https://www.tandfonline.com/doi/full/10.1080/24745332.2020.1809930
Após a recuperação da COVID-19, sintomas respiratórios persistentes devem levar à avaliação de fibrose pulmonar e/ou deterioração pós-COVID da doença pulmonar intersticial preexistente.[46]Wong AW, Shapera S, Morisset J, et al. Optimizing care for patients with interstitial lung disease during the COVID-19 pandemic. Can J Respir Crit Care Sleep Med. 2020;4:226-8.
https://www.tandfonline.com/doi/full/10.1080/24745332.2020.1809930
Exame físico
O exame pulmonar geralmente revela estertores bibasilares que são "secos" e descritos como "velcro" em termos de qualidade. Pacientes assintomáticos podem ser encontrados em exames clínicos de rotina dos pulmões pela presença de estertores inspiratórios bibasilares, sem sinais ou sintomas de insuficiência cardíaca congestiva. O baqueteamento digital pode estar presente, principalmente em doenças mais avançadas.
O paciente deve ser examinado para sinais de distúrbios sistêmicos associados à doença pulmonar intersticial, incluindo esclerodermia, artrite reumatoide, sarcoidose, polimiosite, síndrome de Sjögren e lúpus eritematoso sistêmico
Teste de função pulmonar
Demonstrarão reduções na capacidade de difusão, normalmente com restrição concomitante (isto é, capacidade vital forçada reduzida, capacidade pulmonar total reduzida). Uma diminuição isolada no teste de capacidade de difusão pulmonar talvez seja observada no início da doença ou se houver doença concomitante das vias aéreas (por exemplo, DPOC).
Radiografia torácica
Quase todos os pacientes com FPI apresentam uma radiografia torácica anormal na apresentação.[44]Hobbs S, Chung JH, Leb J, et al. Practical imaging interpretation in patients suspected of having idiopathic pulmonary fibrosis: official recommendations from the radiology working group of the pulmonary fibrosis foundation. Radiol Cardiothorac Imaging. 2021 Feb;3(1):e200279.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7977697
http://www.ncbi.nlm.nih.gov/pubmed/33778653?tool=bestpractice.com
A radiografia torácica pode mostrar opacidades basilares, periféricas, bilaterais, assimétricas ou reticulares.[44]Hobbs S, Chung JH, Leb J, et al. Practical imaging interpretation in patients suspected of having idiopathic pulmonary fibrosis: official recommendations from the radiology working group of the pulmonary fibrosis foundation. Radiol Cardiothorac Imaging. 2021 Feb;3(1):e200279.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7977697
http://www.ncbi.nlm.nih.gov/pubmed/33778653?tool=bestpractice.com
Alguns pacientes podem apresentar sintomas leves ou até mesmo ausentes após uma radiografia torácica obtida por outros motivos. Isso pode mostrar evidências de alterações fibróticas. A radiografia torácica continua sendo útil na avaliação de diagnósticos alternativos, como pneumonia ou pneumotórax, especialmente em exacerbações agudas.
Tomografia computadorizada de alta resolução (TCAR) do tórax
Todos os pacientes com suspeita de diagnóstico de FPI devem ser submetidos a TCAR torácica.
As diretrizes para o diagnóstico de FPI afirmam que a TCAR deve ser categorizada pela certeza de que os achados representam uma patologia subjacente de pneumonia intersticial usual (PIU).[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
[44]Hobbs S, Chung JH, Leb J, et al. Practical imaging interpretation in patients suspected of having idiopathic pulmonary fibrosis: official recommendations from the radiology working group of the pulmonary fibrosis foundation. Radiol Cardiothorac Imaging. 2021 Feb;3(1):e200279.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7977697
http://www.ncbi.nlm.nih.gov/pubmed/33778653?tool=bestpractice.com
Isso pode exigir uma avaliação multidisciplinar.[44]Hobbs S, Chung JH, Leb J, et al. Practical imaging interpretation in patients suspected of having idiopathic pulmonary fibrosis: official recommendations from the radiology working group of the pulmonary fibrosis foundation. Radiol Cardiothorac Imaging. 2021 Feb;3(1):e200279.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7977697
http://www.ncbi.nlm.nih.gov/pubmed/33778653?tool=bestpractice.com
Um padrão de PIU na TCAR inclui anormalidades reticulares subpleurais e predominantemente basilares com faveolamento. A bronquiectasia de tração pode ou não estar presente.[Figure caption and citation for the preceding image starts]: Imagem de fibrose pulmonar idiopática em tomografia computadorizada do tóraxDo acervo de Jeffrey C. Munson, MD, MS; usada com permissão [Citation ends].
As seguintes características são inconsistentes com PIU e devem estar ausentes:
Predominância na área superior ou no terço médio do pulmão
Predominância peribroncovascular ou perilinfática
Opacidades em vidro fosco predominantes
Micronódulos profusos
Nódulos centrolobulares
Nódulos pulmonares distintos
Cistos distintos
Atenuação acentuada em mosaico, sugestiva de aprisionamento aéreo
condensação
Se não houver faveolamento, mas as outras características estiverem presentes, a TCAR representará uma possível PIU.[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
A sensibilidade diagnóstica (71% a 90%), especificidade (64% a 95%) e valor preditivo positivo (79% a 100%) da TCAR para FPI dependem do nível de certeza relatado pelo radiologista intérprete.[1]Raghu G, Remy-Jardin M, Myers JL, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Diagnosis of idiopathic pulmonary fibrosis. An official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2018 Sep 1;198(5):e44-68.
https://www.atsjournals.org/doi/full/10.1164/rccm.201807-1255ST
http://www.ncbi.nlm.nih.gov/pubmed/30168753?tool=bestpractice.com
Em pacientes com história e exame clínico sugestivos, e sem um diagnóstico alternativo identificável, um padrão de PIU na TCAR é suficiente para diagnosticar FPI sem estudos adicionais mais invasivos.[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
Se a TCAR demonstrar PIU provável, uma biópsia pulmonar cirúrgica só é necessária se houver incerteza clínica em relação a diagnósticos alternativos.[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
As diretrizes ATS/ERS/JRS/ALAT classificam um padrão indeterminado como doença subpleural e predominantemente basilar que mostra reticulação sutil, com ou sem opacidades leves em vidro fosco ou distorção.[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
Esse padrão indeterminado provavelmente sugere FPI precoce. Diretrizes semelhantes publicadas pela Fleischner Society em 2018 definem um padrão de TCAR indeterminado de forma diferente, exigindo apenas que ele mostre distribuição variável ou difusa com algumas características sugestivas de um padrão não PIU.[47]Lynch DA, Sverzellati N, Travis WD, et al. Diagnostic criteria for idiopathic pulmonary fibrosis: a Fleischner Society White Paper. Lancet Respir Med. 2017 Nov 15;6(2):138-53.
https://spiral.imperial.ac.uk:8443/handle/10044/1/56696
http://www.ncbi.nlm.nih.gov/pubmed/29154106?tool=bestpractice.com
Isso pode representar um processo de doença diferente da FPI.
Estudos de RNM
A RNM não é adequada para avaliação de doença pulmonar intersticial, mas pode ser usada quando há suspeita de outra doença.[44]Hobbs S, Chung JH, Leb J, et al. Practical imaging interpretation in patients suspected of having idiopathic pulmonary fibrosis: official recommendations from the radiology working group of the pulmonary fibrosis foundation. Radiol Cardiothorac Imaging. 2021 Feb;3(1):e200279.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7977697
http://www.ncbi.nlm.nih.gov/pubmed/33778653?tool=bestpractice.com
Exames laboratoriais
Não existem anormalidades laboratoriais específicas em FPI.
A avaliação de rotina laboratorial pode, no entanto, descartar distúrbios sistêmicos. As diretrizes de 2018 da ATS/ERS/JRS/ALAT recomendam testes sorológicos para a maioria dos pacientes. Isso deve incluir proteína C-reativa, velocidade de hemossedimentação, fator antinuclear por imunofluorescência, fator reumatoide, perfil de miosite e antipeptídeo citrulinado cíclico.
Testes sorológicos para outras doenças do tecido conjuntivo podem ser solicitados com base no quadro clínico. Elevações leves de fator antinuclear e fator reumatoide são comuns na FPI e não descartam o diagnóstico de FPI, desde que não haja outros sinais clínicos ou sorológicos de doença do tecido conjuntivo.[1]Raghu G, Remy-Jardin M, Myers JL, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Diagnosis of idiopathic pulmonary fibrosis. An official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2018 Sep 1;198(5):e44-68.
https://www.atsjournals.org/doi/full/10.1164/rccm.201807-1255ST
http://www.ncbi.nlm.nih.gov/pubmed/30168753?tool=bestpractice.com
Lavagem broncoalveolar (LBA)
O valor diagnóstico da LBA na FPI é limitado. Não é recomendada em pacientes com TCAR que demonstre um padrão de PIU.[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
Se não for possível identificar um padrão de PIU confiável nas imagens de TCAR, a LBA para celularidade diferencial pode ser um adjuvante útil, pois padrões específicos, como uma elevação isolada de linfócitos (>40%), são incomuns na FPI e sugerem diagnósticos alternativos, como pneumonite por hipersensibilidade crônica.[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
[48]Meyer KC, Raghu G, Baughman RP, et al. An official American Thoracic Society clinical practice guideline: the clinical utility of bronchoalveolar lavage cellular analysis in interstitial lung disease. Am J Respir Crit Care Med. 2012 May 1;185(9):1004-14.
http://www.ncbi.nlm.nih.gov/pubmed/22550210?tool=bestpractice.com
Biópsia pulmonar transbrônquica e criobiópsia
A biópsia pulmonar transbrônquica (BPTB) pode ter um papel quando a avaliação clínica sugere um diagnóstico alternativo, zonas centrolobulares estão envolvidas ou a patologia não é complexa (por exemplo, linfangite carcinomatosa, sarcoidose, pneumonia em organização e dano alveolar difuso).[49]Korevaar DA, Colella S, Fally M, et al. European Respiratory Society guidelines on transbronchial lung cryobiopsy in the diagnosis of interstitial lung diseases. Eur Respir J. 2022 Nov;60(5):2200425.
https://erj.ersjournals.com/content/60/5/2200425.long
http://www.ncbi.nlm.nih.gov/pubmed/35710261?tool=bestpractice.com
Embora a BPTB tenha historicamente demonstrado baixo rendimento diagnóstico devido a amostras pequenas, erros de amostragem e artefatos de esmagamento, o uso de classificadores genômicos em amostras de BPTB pode melhorar sua utilidade clínica.[50]Kim SY, Diggans J, Pankratz D, et al. Classification of usual interstitial pneumonia in patients with interstitial lung disease: assessment of a machine learning approach using high-dimensional transcriptional data. Lancet Respir Med. 2015 Jun;3(6):473-82.
http://www.ncbi.nlm.nih.gov/pubmed/26003389?tool=bestpractice.com
[51]Lasky JA, Case A, Unterman A, et al. The impact of the Envisia genomic classifier in the diagnosis and management of patients with idiopathic pulmonary fibrosis. Ann Am Thorac Soc. 2022 Jun;19(6):916-24.
https://www.atsjournals.org/doi/10.1513/AnnalsATS.202107-897OC?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
http://www.ncbi.nlm.nih.gov/pubmed/34889723?tool=bestpractice.com
As diretrizes de 2022 da ATS/ERS/JRS/ALAT recomendam a criobiópsia transbrônquica (CBTB) como uma alternativa aceitável à biópsia pulmonar cirúrgica para diagnóstico histopatológico, desde que haja experiência clínica tanto na realização quanto na interpretação da investigação.[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
[49]Korevaar DA, Colella S, Fally M, et al. European Respiratory Society guidelines on transbronchial lung cryobiopsy in the diagnosis of interstitial lung diseases. Eur Respir J. 2022 Nov;60(5):2200425.
https://erj.ersjournals.com/content/60/5/2200425.long
http://www.ncbi.nlm.nih.gov/pubmed/35710261?tool=bestpractice.com
Os rendimentos diagnósticos são estimados em 80% com biópsia transbrônquica, em comparação com 90% com biópsia cirúrgica; os riscos de pneumotórax e sangramento grave são semelhantes.[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
Biópsia pulmonar cirúrgica
A biópsia pulmonar cirúrgica, geralmente por toracoscopia assistida por vídeo, é crucial na avaliação de pacientes com histórico, avaliação clínica e achados de TCAR que não sustentam um diagnóstico claro de FPI.
Histologicamente, a PIU na biópsia pulmonar cirúrgica é caracterizada por fibrose de idades variadas (ou seja, heterogeneidade temporal), com áreas de pulmão normal próximas a áreas de faveolamento e áreas de formação de cicatriz mais ativa, incluindo focos fibroblásticos. A inflamação intersticial é geralmente leve a moderada e encontrada em uma distribuição irregular.[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
[52]Katzenstein AL, Myers JL. Idiopathic pulmonary fibrosis: clinical relevance of pathologic classification. Am J Respir Crit Care Med. 1998 Apr;157(4 Pt 1):1301-15.
https://www.atsjournals.org/doi/full/10.1164/ajrccm.157.4.9707039#.UmEVMdglgZk
http://www.ncbi.nlm.nih.gov/pubmed/9563754?tool=bestpractice.com
A classificação histopatológica da PIU é baseada em quatro padrões:[5]Raghu G, Remy-Jardin M, Richeldi L, et al; American Thoracic Society, European Respiratory Society, Japanese Respiratory Society, and Latin American Thoracic Society. Idiopathic pulmonary fibrosis (an update) and progressive pulmonary fibrosis in adults: an official ATS/ERS/JRS/ALAT clinical practice guideline. Am J Respir Crit Care Med. 2022 May 1;205(9):e18-e47.
https://www.atsjournals.org/doi/10.1164/rccm.202202-0399ST
http://www.ncbi.nlm.nih.gov/pubmed/35486072?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Lâmina patológica de pneumonia intersticial usual, a aparência da biópsia característica de um paciente com fibrose pulmonar idiopáticaDo acervo de Gregory Tino, MD; usada com permissão [Citation ends].
Padrão de PIU
Padrão de PIU provável
Indeterminado para PIU
diagnóstico alternativo
A biópsia pulmonar cirúrgica é considerada o padrão-ouro para o diagnóstico de FPI, mas só deve ser considerada em casos de incerteza diagnóstica, devido ao risco de complicações do procedimento (por exemplo, exacerbação de doença pulmonar intersticial).[53]Bando M, Ohno S, Hosono T, et al. Risk of acute exacerbation after video-assisted thoracoscopic lung biopsy for interstitial lung disease. J Bronchology Interv Pulmonol. 2009 Oct;16(4):229-35.
http://www.ncbi.nlm.nih.gov/pubmed/23168584?tool=bestpractice.com
[54]Ghatol A, Ruhl AP, Danoff SK. Exacerbations in idiopathic pulmonary fibrosis triggered by pulmonary and nonpulmonary surgery: a case series and comprehensive review of the literature. Lung. 2012 Aug;190(4):373-80.
http://www.ncbi.nlm.nih.gov/pubmed/22543997?tool=bestpractice.com
A biópsia pulmonar cirúrgica não deve ser interpretada isoladamente de outros achados clínicos porque nem todos os pacientes com PIU na biópsia apresentam FPI clínica. Outras causas de PIU, como doença vascular do colágeno e toxicidade medicamentosa, devem ser examinadas e descartadas antes da biópsia. Normalmente, são necessárias várias amostras, de preferência de pelo menos dois locais anatômicos distintos, para diagnosticar a PIU com segurança.
 A histopatologia da biópsia pulmonar é realizada quando os dados radiológicos e clínicos resultam em um diagnóstico incerto.[42][Figure caption and citation for the preceding image starts]: Lâmina patológica de pneumonia intersticial usual, a aparência da biópsia característica de um paciente com fibrose pulmonar idiopáticaDo acervo de Gregory Tino, MD; usada com permissão [Citation ends].
A histopatologia da biópsia pulmonar é realizada quando os dados radiológicos e clínicos resultam em um diagnóstico incerto.[42][Figure caption and citation for the preceding image starts]: Lâmina patológica de pneumonia intersticial usual, a aparência da biópsia característica de um paciente com fibrose pulmonar idiopáticaDo acervo de Gregory Tino, MD; usada com permissão [Citation ends]. A biópsia pulmonar cirúrgica é adiada quando a avaliação clínica e os achados da TCAR dão suporte a um diagnóstico claro de FPI.
A biópsia pulmonar cirúrgica é adiada quando a avaliação clínica e os achados da TCAR dão suporte a um diagnóstico claro de FPI.


