Os dois elementos principais para a terapia bem-sucedida em pacientes com aspergilose invasiva (AI) são:
Reversão da imunodeficiência subjacente
Introdução precoce de terapia antifúngica.
A terapia antifúngica pode ser definitiva, empírica ou preventiva.
O tratamento definitivo é fornecido em um cenário de diagnóstico provável/confirmado.
O tratamento empírico é fornecido em um diagnóstico suspeito em um paciente de alto risco com características clínicas sugestivas de infecção sem confirmação adicional (por exemplo, radiologia, sorologia).
A terapia preventiva é fornecida nos casos de forte suspeita de AI em um paciente de alto risco com características clínicas sugestivas associadas à presença de evidências adicionais (por exemplo, tomografia computadorizada [TC] sugestiva e/ou biomarcadores positivos).
Em casos ocasionais, uma abordagem cirúrgica para remover tecido infectado pode ter um papel fundamental para um desfecho bem-sucedido.
O tratamento da aspergilose pulmonar crônica (APC) depende do tipo. A aspergilose pulmonar cavitária crônica (APCC) pode exigir terapia antifúngica para estabilizar a progressão e melhorar os sintomas. O tratamento de aspergiloma simples em pacientes assintomáticos não é justificado. Não há dados de alta qualidade baseados em evidências para dar suporte ao uso de terapia antifúngica.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
Em pacientes sintomáticos com hemoptise grave, deve-se considerar tratamento cirúrgico.
Aspergilose invasiva suspeita (possível diagnóstico)
Em pacientes de alto risco, a terapia empírica pode ser usada quando o diagnóstico de AI for suspeito (por exemplo, em pacientes neutropênicos com febre que não responde a agentes antibacterianos de amplo, espectro sem foco de infecção óbvio).[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
A febre pode ser causada por etiologia não fúngica. No entanto, como é difícil confirmar o diagnóstico, frequentemente empregam-se antifúngicos. Anfotericina B lipossomal ou equinocandina são os medicamentos usados nesse contexto.[96]Walsh TJ, Pappas P, Winston DJ, et al. Voriconazole compared with liposomal amphotericin B for empirical antifungal therapy in patients with neutropenia and persistent fever. N Engl J Med. 2002 Jan 24;346(4):225-34.
http://www.ncbi.nlm.nih.gov/pubmed/11807146?tool=bestpractice.com
[97]Freemantle N, Tharmanathan P, Herbrecht R. Systematic review and mixed treatment comparison of randomized evidence for empirical, pre-emptive and directed treatment strategies for invasive mould disease. J Antimicrob Chemother. 2011 Jan;66 Suppl 1:i25-35.
http://jac.oxfordjournals.org/content/66/suppl_1/i25.full.pdf+html
http://www.ncbi.nlm.nih.gov/pubmed/21177401?tool=bestpractice.com
As diretrizes da Infectious Diseases Society of America (IDSA) também recomendam o voriconazol.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
Aspergilose invasiva (diagnóstico confirmado/provável)
1. Reversão da imunodeficiência subjacente
O uso de fatores estimuladores de colônias pode reduzir a duração da neutropenia. A descontinuação ou redução da dose de corticosteroides pode ajudar a restaurar a função imunológica. No entanto, em muitas situações, a deficiência imunológica subjacente pode ser incorrigível (por exemplo, na presença de doença do enxerto contra o hospedeiro [DECH] grave). Nesses casos, geralmente o prognóstico é desfavorável. O diagnóstico precoce seguido pelo início precoce de terapia com agentes antifúngicos melhora o desfecho.[98]von Eiff M, Roos N, Schulten R, et al. Pulmonary aspergillosis: early diagnosis improves survival. Respiration. 1995;62(6):341-7.
http://www.ncbi.nlm.nih.gov/pubmed/8552866?tool=bestpractice.com
2. Terapia antifúngica
As classes de medicamentos antifúngicos com boa atividade in vitro/in vivo contra as espécies Aspergillus incluem:
Polienos (por exemplo, anfotericina B)
Azólicos (por exemplo, voriconazol, posaconazol, isavuconazol)
Equinocandinas (por exemplo, caspofungina, micafungina).
O isavuconazol e o voriconazol são os medicamentos de primeira escolha no tratamento da AI confirmada/provável.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[97]Freemantle N, Tharmanathan P, Herbrecht R. Systematic review and mixed treatment comparison of randomized evidence for empirical, pre-emptive and directed treatment strategies for invasive mould disease. J Antimicrob Chemother. 2011 Jan;66 Suppl 1:i25-35.
http://jac.oxfordjournals.org/content/66/suppl_1/i25.full.pdf+html
http://www.ncbi.nlm.nih.gov/pubmed/21177401?tool=bestpractice.com
[99]Denning DW, Ribaud P, Milpied N, et al. Efficacy and safety of voriconazole in the treatment of acute invasive aspergillosis. Clin Infect Dis. 2002 Mar 1;34(5):563-71.
http://cid.oxfordjournals.org/content/34/5/563.long
http://www.ncbi.nlm.nih.gov/pubmed/11807679?tool=bestpractice.com
Embora as eficácias do isavuconazol e do voriconazol sejam semelhantes, o primeiro parece ter um melhor perfil de segurança.[16]Ullmann AJ, Aguado JM, Arikan-Akdagli S, et al. Diagnosis and management of Aspergillus diseases: executive summary of the 2017 ESCMID-ECMM-ERS guideline. Clin Microbiol Infect. 2018 May;24 Suppl 1:e1-e38.
https://www.doi.org/10.1016/j.cmi.2018.01.002
http://www.ncbi.nlm.nih.gov/pubmed/29544767?tool=bestpractice.com
O voriconazol demonstrou ser mais seguro e efetivo que anfotericina B desoxicolato convencional.[100]Herbrecht R, Denning DW, Patterson TF, et al. Voriconazole versus amphotericin B for primary therapy of invasive aspergillosis. N Engl J Med. 2002 Aug 8;347(6):408-15.
http://www.nejm.org/doi/full/10.1056/NEJMoa020191#t=article
http://www.ncbi.nlm.nih.gov/pubmed/12167683?tool=bestpractice.com
No entanto, ele não foi comparado com nenhuma formulação lipídica de anfotericina B.
Existe uma associação bem estabelecida entre o voriconazol e as reações cutâneas. Isto inclui fototoxicidade e, principalmente, carcinoma de células escamosas cutâneo, que tem sido descrito como agressivo e multifocal, em vários relatos de casos.[101]Williams K, Mansh M, Chin-Hong P, et al. Voriconazole-associated cutaneous malignancy: a literature review on photocarcinogenesis in organ transplant recipients. Clin Infect Dis. 2014 Apr;58(7):997-1002.
https://academic.oup.com/cid/article/58/7/997/412197
http://www.ncbi.nlm.nih.gov/pubmed/24363331?tool=bestpractice.com
Tais reações foram amplamente descritas em 1% a 2% dos pacientes que receberam >12 semanas de terapia.[102]Clancy CJ, Nguyen MH. Long-term voriconazole and skin cancer: is there cause for concern? Curr Infect Dis Rep. 2011 Dec;13(6):536-43.
http://www.ncbi.nlm.nih.gov/pubmed/21997681?tool=bestpractice.com
[103]Miller DD, Cowen EW, Nguyen JC, et al. Melanoma associated with long-term voriconazole therapy: a new manifestation of chronic photosensitivity. Arch Dermatol. 2010 Mar;146(3):300-4.
https://jamanetwork.com/journals/jamadermatology/fullarticle/209667
http://www.ncbi.nlm.nih.gov/pubmed/20083676?tool=bestpractice.com
A fotossensibilidade induzida pelo voriconazol resulta em eritema semelhante a queimadura de sol e é limitada aos locais expostos ao sol.[101]Williams K, Mansh M, Chin-Hong P, et al. Voriconazole-associated cutaneous malignancy: a literature review on photocarcinogenesis in organ transplant recipients. Clin Infect Dis. 2014 Apr;58(7):997-1002.
https://academic.oup.com/cid/article/58/7/997/412197
http://www.ncbi.nlm.nih.gov/pubmed/24363331?tool=bestpractice.com
Os mecanismos subjacentes a isto não são claros e o estabelecimento de uma associação causal definitiva entre o voriconazol e o carcinoma de células escamosas exigirá mais estudos. Em pacientes que necessitam de tratamento de longa duração com voriconazol, a educação do paciente e o exame cuidadoso da pele devem ser realizados regularmente, juntamente com aconselhamento para evitar exposição excessiva ao sol e usar proteção ultravioleta generosamente.
Opções alternativas ao isavuconazol ou voriconazol são posaconazol ou uma formulação lipídica de anfotericina B, complexo lipídico de anfotericina B ou anfotericina B lipossomal.[104]Chandrasekar PH, Ito JI. Amphotericin B lipid complex in the management of invasive aspergillosis in immunocompromised patients. Clin Infect Dis. 2005 May 1;40 Suppl 6:S392-400.
https://academic.oup.com/cid/article/40/Supplement_6/S392/273030
http://www.ncbi.nlm.nih.gov/pubmed/15809925?tool=bestpractice.com
[105]Walsh TJ, Hiemenz JW, Seibel NL, et al. Amphotericin B lipid complex for invasive fungal infections: analysis of safety and efficacy in 556 cases. Clin Infect Dis. 1998 Jun;26(6):1383-96.
http://www.ncbi.nlm.nih.gov/pubmed/9636868?tool=bestpractice.com
[106]Cornely OA, Maertens J, Bresnik M, et al.; AmBiLoad Trial Study Group. Liposomal amphotericin B as initial therapy for invasive mold infection: a randomized trial comparing a high-load regimen with standard dosing (AmBiLoad trial). Clin Infect Dis. 2007 May 15;44(10):1289-97.
https://academic.oup.com/cid/article/44/10/1289/355162
http://www.ncbi.nlm.nih.gov/pubmed/17443465?tool=bestpractice.com
O posaconazol demonstrou não inferioridade ao voriconazol no tratamento da aspergilose invasiva em um ensaio clínico randomizado e controlado; o posaconazol também foi associado a menos eventos adversos relacionados ao tratamento.[107]Maertens JA, Rahav G, Lee DG, et al. Posaconazole versus voriconazole for primary treatment of invasive aspergillosis: a phase 3, randomised, controlled, non-inferiority trial. Lancet. 2021 Feb 6;397(10273):499-509.
http://www.ncbi.nlm.nih.gov/pubmed/33549194?tool=bestpractice.com
Em áreas de resistência aos azóis conhecida e crescente, uma formulação lipídica de anfotericina B deve ser considerada o agente de primeira linha até que os resultados do teste de resistência estejam disponíveis.[16]Ullmann AJ, Aguado JM, Arikan-Akdagli S, et al. Diagnosis and management of Aspergillus diseases: executive summary of the 2017 ESCMID-ECMM-ERS guideline. Clin Microbiol Infect. 2018 May;24 Suppl 1:e1-e38.
https://www.doi.org/10.1016/j.cmi.2018.01.002
http://www.ncbi.nlm.nih.gov/pubmed/29544767?tool=bestpractice.com
Tendo em vista o potencial nefrotóxico, a anfotericina B convencional não é mais favorecida.[108]Bates DW, Su L, Yu DT, et al. Mortality and costs of acute renal failure associated with amphotericin B therapy. Clin Infect Dis. 2001 Mar 1;32(5):686-93.
http://cid.oxfordjournals.org/content/32/5/686.long
http://www.ncbi.nlm.nih.gov/pubmed/11229835?tool=bestpractice.com
AI por Aspergillus terreus pode não responder à anfotericina B.[19]Walsh TJ, Petraitis V, Petraitiene R, et al. Experimental pulmonary aspergillosis due to Aspergillus terreus: pathogenesis and treatment of an emerging fungal pathogen resistant to amphotericin B. J Infect Dis. 2003 Jul 15;188(2):305-19.
http://jid.oxfordjournals.org/content/188/2/305.long
http://www.ncbi.nlm.nih.gov/pubmed/12854088?tool=bestpractice.com
[20]Mays SR, Bogle MA, Bodey GP. Cutaneous fungal infections in the oncology patient: recognition and management. Am J Clin Dermatol. 2006;7(1):31-43.
http://www.ncbi.nlm.nih.gov/pubmed/16489841?tool=bestpractice.com
Os pacientes geralmente apresentam melhora clínica/radiológica em 5 a 7 dias. A melhora é maior quando a imunodeficiência subjacente é corrigida - geralmente, o retorno de neutrófilos. Se o sistema imunológico continuar comprometido, o desfecho geralmente é desfavorável.
O monitoramento terapêutico dos medicamentos (MTM) é útil no manejo da AI com voriconazol, isavuconazol e posaconazol, quando disponível. Em caso de falha da terapia com voriconazol, isavuconazol ou com formulações lipídicas de anfotericina B, a deterioração clínica é aparente em 7 a 10 dias. Medidas adicionais incluem a verificação das concentrações séricas de voriconazol, troca de voriconazol para formulações lipídicas de anfotericina B e/ou uma equinocandina, ou adição de uma equinocandina à terapia com voriconazol para possível sinergia. A terapia combinada (um antifúngico azólico associado a uma equinocandina) pode ser mais eficaz que a monoterapia com um azólico.[109]Marr KA, Boeckh M, Carter RA, et al. Combination antifungal therapy for invasive aspergillosis. Clin Infect Dis. 2004 Sep 15;39(6):797-802.
http://cid.oxfordjournals.org/content/39/6/797.long
http://www.ncbi.nlm.nih.gov/pubmed/15472810?tool=bestpractice.com
[110]Singh N, Limaye AP, Forrest G, et al. Combination of voriconazole and caspofungin as primary therapy for invasive aspergillosis in solid organ transplant recipients: a prospective, multicenter, observational study. Transplantation. 2006 Feb 15;81(3):320-6.
http://www.ncbi.nlm.nih.gov/pubmed/16477215?tool=bestpractice.com
Em pacientes em estado crítico, pode-se tentar a terapia combinada. Para terapia de resgate, vários medicamentos são usados simultaneamente como medida desesperada com uma taxa de sucesso de cerca de 40%.[111]Maertens J, Raad I, Petrikkos G, et al. Efficacy and safety of caspofungin for treatment of invasive aspergillosis in patients refractory to or intolerant of conventional antifungal therapy. Clin Infect Dis. 2004 Dec 1;39(11):1563-71.
https://academic.oup.com/cid/article/39/11/1563/462249
http://www.ncbi.nlm.nih.gov/pubmed/15578352?tool=bestpractice.com
[112]Kontoyiannis DP, Hachem R, Lewis RE, et al. Efficacy and toxicity of caspofungin in combination with liposomal amphotericin B as primary or salvage treatment of invasive aspergillosis in patients with hematologic malignancies. Cancer. 2003 Jul 15;98(2):292-9.
http://onlinelibrary.wiley.com/doi/10.1002/cncr.11479/full
http://www.ncbi.nlm.nih.gov/pubmed/12872348?tool=bestpractice.com
Pacientes com risco elevado de infecção fúngica invasiva com TC sugestiva e/ou biomarcadores positivos (por exemplo, galactomanana sérico) são candidatos para terapia preventiva com voriconazol. Procedimentos invasivos podem não proporcionar resultados positivos ou podem ser de difícil execução e, por isso, voriconazol é empregado com base em um diagnóstico presuntivo.[113]Maertens J, Theunissen K, Verhoef G, et al. Galactomannan and computed tomography-based preemptive antifungal therapy in neutropenic patients at high risk for invasive fungal infection: a prospective feasibility study. Clin Infect Dis. 2005 Nov 1;41(9):1242-50.
https://academic.oup.com/cid/article/41/9/1242/277461
http://www.ncbi.nlm.nih.gov/pubmed/16206097?tool=bestpractice.com
A intervenção cirúrgica pode ser indicada em pacientes com lesões de AI contíguas aos grandes vasos ou ao pericárdio, hemoptise grave de uma única cavidade ou invasão da parede torácica. A presença de uma única lesão pulmonar anterior à quimioterapia intensiva ou ao transplante de células-tronco é outra indicação relativa para ressecção cirúrgica.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[114]Caillot D, Mannone L, Cuisenier B, et al. Role of early diagnosis and aggressive surgery in the management of invasive pulmonary aspergillosis in neutropenic patients. Clin Microbiol Infect. 2001;7 Suppl 2:54-61.
http://www.ncbi.nlm.nih.gov/pubmed/11525219?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Abordagem de tratamento para aspergilose invasivaCriado pelos autores [Citation ends].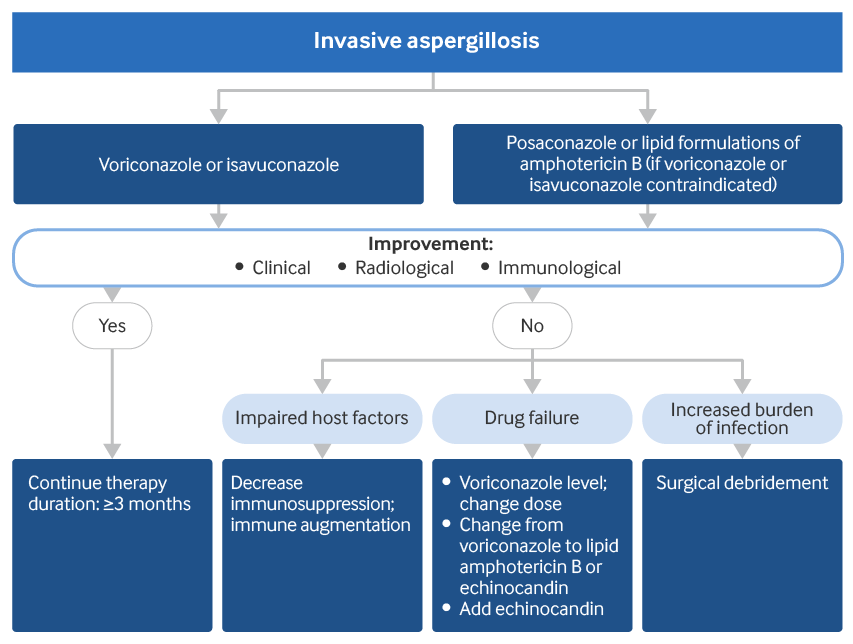
Aspergilose pulmonar crônica
Aspergiloma:
Pacientes com aspergiloma simples e estável que apresentam sintomas mínimos ou inexistentes não necessitam de tratamento.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[115]Maghrabi F, Denning DW. The management of chronic pulmonary aspergillosis: the UK National Aspergillosis Centre approach. Curr Fungal Infect Rep. 2017;11(4):242-51.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5705730
http://www.ncbi.nlm.nih.gov/pubmed/29213345?tool=bestpractice.com
Não há evidências suficientes de que o aspergiloma responda a agentes antifúngicos. A terapia com anfotericina B por via intravenosa não se mostrou benéfica nesses pacientes. A penetração de anfotericina B nas cavidades pulmonares ficou abaixo do ideal e a instilação endobrônquica, intracavitária e por via inalatória de anfotericina B não demonstrou um benefício consistente.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
Há somente relatórios anedóticos de que o tratamento com itraconazol ou voriconazol por via intravenosa pode ser efetivo. Em pacientes assintomáticos com aspergiloma, o monitoramento periódico com radiografia torácica é apropriado.
A embolização da artéria brônquica pode ser útil como medida de temporização em pacientes sintomáticos com hemoptise grave, embora a presença de vasos sanguíneos colaterais maciços faça com que o procedimento seja abaixo do ideal.[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
[116]Uflacker R, Kaemmerer A, Picon PD, et al. Bronchial artery embolization in the management of hemoptysis: technical aspects and long-term results. Radiology. 1985 Dec;157(3):637-44.
http://www.ncbi.nlm.nih.gov/pubmed/4059552?tool=bestpractice.com
A ressecção cirúrgica pode ser necessária em hemoptise com risco de vida; porém, a morbidade/mortalidade pós-operatória ainda é uma grande preocupação. Complicações incluem sangramento, fístula broncopulmonar, empiema e insuficiência respiratória.[117]Chen JC, Chang YL, Luh SP, et al. Surgical treatment for pulmonary aspergilloma: a 28 year experience. Thorax. 1997 Sep;52(9):810-3.
http://www.ncbi.nlm.nih.gov/pubmed/9371213?tool=bestpractice.com
[118]Regnard JF, Icard P, Nicolosi M, et al. Aspergilloma: a series of 89 surgical cases. Ann Thorac Surg. 2000 Mar;69(3):898-903.
http://www.annalsthoracicsurgery.org/article/S0003-4975(99)01334-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/10750780?tool=bestpractice.com
A terapia antifúngica peri e pós-operatória não é necessária como rotina, mas as diretrizes sugerem que, se houver um risco moderado de extravasamento cirúrgico do aspergiloma, a terapia antifúngica com um azol ou uma equinocandina pode ser usada para prevenir empiema por Aspergillus.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
Aspergilose pulmonar cavitária crônica (APCC):
Os pacientes com APCC são tratados com terapia antifúngica para interromper a progressão, melhorar os sintomas e minimizar a hemoptise.[115]Maghrabi F, Denning DW. The management of chronic pulmonary aspergillosis: the UK National Aspergillosis Centre approach. Curr Fungal Infect Rep. 2017;11(4):242-51.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5705730
http://www.ncbi.nlm.nih.gov/pubmed/29213345?tool=bestpractice.com
O itraconazol e o voriconazol, ambos por via oral, são as opções preferenciais.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[115]Maghrabi F, Denning DW. The management of chronic pulmonary aspergillosis: the UK National Aspergillosis Centre approach. Curr Fungal Infect Rep. 2017;11(4):242-51.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5705730
http://www.ncbi.nlm.nih.gov/pubmed/29213345?tool=bestpractice.com
O posaconazol oral também pode ser considerado como uma opção alternativa se as opções preferenciais não puderem ser utilizadas. O tratamento dura no mínimo 6 meses e pode ser prolongado em alguns pacientes. O tratamento requer monitoramento terapêutico do medicamento e monitoramento de efeitos colaterais ou toxicidade relacionados ao medicamento.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
Os pacientes devem ser tratados por médicos com experiência em terapia antifúngica. A terapia antifúngica intravenosa pode ser considerada em pacientes com doença progressiva ou que são intolerantes aos azóis ou desenvolvem resistência. Um ciclo inicial de terapia antifúngica intravenosa também pode ser considerado para alguns pacientes agudamente enfermos.[2]Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice guidelines for the diagnosis and management of aspergillosis: 2016 update by the Infectious Diseases Society of America. Clin Infect Dis. 2016 Aug 15;63(4):e1-e60.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4967602
http://www.ncbi.nlm.nih.gov/pubmed/27365388?tool=bestpractice.com
[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
As opções incluem anfotericina B desoxicolato, anfotericina B lipossomal ou uma equinocandina (por exemplo, micafungina, caspofungina).
Aspergilose pulmonar fibrosante crônica (APFC):
A APFC geralmente resulta de APCC não tratada, embora possa representar falha do tratamento e progressão da doença. O tratamento antifúngico é igual ao tratamento para APCC e pode ser mantido indefinidamente.[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
[4]Kosmidis C, Denning DW. The clinical spectrum of pulmonary aspergillosis. Thorax. 2015 Mar;70(3):270-7.
https://thorax.bmj.com/content/70/3/270.long
http://www.ncbi.nlm.nih.gov/pubmed/25354514?tool=bestpractice.com
Aspergilose invasiva subaguda (AISA):
A AISA deve ser tratada da mesma forma que a AI aguda acima.[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
Nódulo de Aspergillus:
Os nódulos de Aspergillus são diagnosticados após biópsia excisional, geralmente após suspeita de neoplasia maligna. Nódulos únicos completamente excisados podem não necessitar de terapia antifúngica, a menos que o paciente esteja imunocomprometido.[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
[4]Kosmidis C, Denning DW. The clinical spectrum of pulmonary aspergillosis. Thorax. 2015 Mar;70(3):270-7.
https://thorax.bmj.com/content/70/3/270.long
http://www.ncbi.nlm.nih.gov/pubmed/25354514?tool=bestpractice.com
Nódulos únicos que não foram completamente removidos devem ser monitorados rigorosamente.
A terapia antifúngica também pode ser considerada em pacientes com múltiplos nódulos.[3]Denning DW, Cadranel J, Beigelman-Aubry C, et al. Chronic pulmonary aspergillosis: rationale and clinical guidelines for diagnosis and management. Eur Respir J. 2016 Jan;47(1):45-68.
https://erj.ersjournals.com/content/47/1/45.long
http://www.ncbi.nlm.nih.gov/pubmed/26699723?tool=bestpractice.com
