Critérios
Definições de consenso de doença fúngica invasiva da European Organisation for Research and Treatment of Cancer e do Mycoses Study Group Education and Research Consortium[95]
A European Organisation for Research and Treatment of Cancer e o Mycoses Study Group fornecem definições consensuais para doenças fúngicas invasivas “comprovadas”, “prováveis” e “possíveis” (incluindo aspergilose invasiva). As categorias “provável” e “possível” aplicam-se apenas a pacientes imunocomprometidos, enquanto a categoria “comprovada” pode aplicar-se a qualquer paciente, independentemente de ser ou não imunocomprometido.
Critérios para doença fúngica invasiva comprovada:
Exame histopatológico, citopatológico ou microscópico direto de uma amostra obtida por aspiração com agulha ou biópsia em que hifas são observadas acompanhadas por evidências de dano tecidual
Cultura de uma amostra obtida por um procedimento estéril de um local normalmente estéril e clinicamente ou radiologicamente anormal consistente com um processo de doença infecciosa, excluindo líquido da lavagem broncoalveolar (LBA), uma amostra da cavidade do seio paranasal ou processo mastoide e urina
Hemocultura que produz um fungo (por exemplo, espécie Fusarium) no contexto de um processo de doença infecciosa compatível
Amplificação de DNA fúngico por reação em cadeia da polimerase combinada com sequenciamento de DNA quando fungos são observados em tecido fixado em formalina e embebido em parafina
Provável doença pulmonar fúngica invasiva:
Requer a presença de um fator do hospedeiro, uma característica clínica e evidência micológica (ver abaixo).
Possível doença pulmonar fúngica invasiva:
Presença de um fator do hospedeiro e uma característica clínica, mas não foram encontradas evidências micológicas.
Fatores do hospedeiro
História recente de neutropenia (<0.5 × 10⁹ neutrófilos/L [<500 neutrófilos/mm³] por >10 dias) temporariamente relacionada ao aparecimento de doença fúngica
Neoplasia hematológica
Recebimento de um transplante alogênico de células-tronco
Recebimento de um transplante de órgão sólido
Uso prolongado de corticosteroides (excluindo pacientes com aspergilose broncopulmonar alérgica) em dose terapêutica ≥0.3 mg/kg/dia por ≥3 semanas nos últimos 60 dias
Tratamento com outros imunossupressores de células T reconhecidos, como inibidores de calcineurina, bloqueadores do fator de necrose tumoral alfa, anticorpos monoclonais específicos contra linfócitos, análogos de nucleosídeos imunossupressores durante os últimos 90 dias
Tratamento com imunossupressores de células B reconhecidos, como inibidores de tirosina quinase de Bruton, por exemplo, ibrutinibe
Imunodeficiência grave hereditária (como doença granulomatosa crônica ou imunodeficiência combinada grave)
Doença do enxerto contra o hospedeiro aguda de grau III ou IV envolvendo intestino, pulmões ou fígado que é refratária ao tratamento de primeira linha com esteroides.
Características clínicas
Aspergilose pulmonar (presença de um dos quatro padrões a seguir na TC):
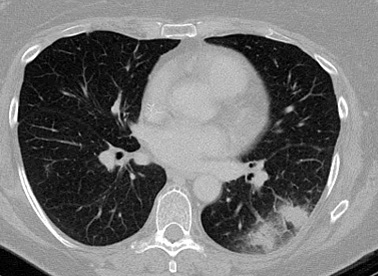
Uma ou mais lesões densas, bem-circunscritas, com ou sem sinal de halo[Figure caption and citation for the preceding image starts]: Sinal de "halo" em aspergilose pulmonar inicialDo acervo do Dr. P. Chandrasekar; usado com permissão [Citation ends].
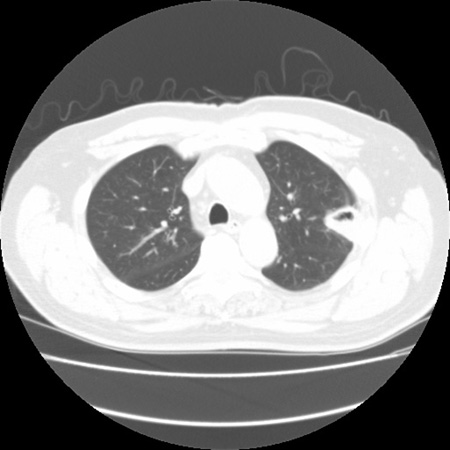
Sinal do crescente aéreo[Figure caption and citation for the preceding image starts]: Sinal do "crescente aéreo" em aspergilose pulmonar avançadaDo acervo do Dr. P. Chandrasekar; usado com permissão [Citation ends].
Cavidade
Condensação lobar ou segmentar em formato de cunha
Traqueobronquite:
Ulceração traqueobrônquica, nódulo, pseudomembrana, placa ou escara observada na análise broncoscópica
Infecção sinonasal:
Dor aguda localizada (inclusive dor irradiando para os olhos)
Úlcera nasal com escara negra
Extensão a partir do seio paranasal através de barreiras ósseas, inclusive para a órbita
Infecção do sistema nervoso central (um dos dois sinais seguintes):
Lesões focais na imagem
Realce meníngeo na ressonância nuclear magnética (RNM) ou TC.
Evidência micológica
Aspergillus recuperado por cultura de escarro, líquido de LBA, escovado ou aspirado brônquico
Detecção microscópica de elementos fúngicos indicando fungo no escarro, líquido de LBA, escovado ou aspirado brônquico
Antígeno galactomanana de Aspergillus detectado no plasma, soro, LBA ou líquido cefalorraquidiano
Dois ou mais testes de reação em cadeia da polimerase consecutivos positivos em plasma, soro ou sangue total, ou dois ou mais testes de reação em cadeia da polimerase duplicados positivos em líquido de LBA, ou pelo menos um teste de reação em cadeia da polimerase positivo em plasma, soro ou sangue total e um teste de reação em cadeia da polimerase positivo em líquido de LBA.
Critérios de diagnóstico para aspergilose pulmonar crônica da European Society for Clinical Microbiology and Infectious Diseases e da European Respiratory Society[3]
Aspergiloma simples
Cavidade pulmonar única contendo uma bola fúngica, com evidência sorológica ou microbiológica implicando espécies de Aspergillus em um paciente não imunocomprometido com sintomas menores ou nenhum sintoma e sem progressão radiológica durante pelo menos 3 meses de observação.
Aspergilose pulmonar cavitária crônica (APCC)
Uma ou mais cavidades pulmonares (com parede fina ou espessa) possivelmente contendo um ou mais aspergilomas ou material intraluminal irregular, com evidências sorológicas ou microbiológicas implicando espécies de Aspergillus com sintomas pulmonares e/ou sistêmicos significativos e progressão radiológica evidente (novas cavidades, aumento de infiltrados pericavitários ou aumento da fibrose) durante pelo menos 3 meses de observação.
Aspergilose pulmonar fibrosante crônica (APFC)
Destruição fibrótica grave de pelo menos dois lobos do pulmão, complicando a APCC, causando grande perda da função pulmonar. A destruição fibrótica grave de um lobo com uma cavidade é simplesmente chamada de APCC afetando esse lobo. Geralmente a fibrose se manifesta como condensação, mas podem ser observadas grandes cavidades com fibrose circundante.
Nódulo de Aspergillus
Um ou mais nódulos que podem ou não cavitar são uma forma incomum de APC. Eles podem mimetizar tuberculoma, carcinoma pulmonar, coccidioidomicose e outros diagnósticos e só podem ser diagnosticados definitivamente na histologia. A invasão tecidual não é demonstrada, embora a necrose seja frequente.
Aspergilose invasiva subaguda
Aspergilose invasiva, geralmente em pacientes levemente imunocomprometidos, ocorrendo durante 1-3 meses, com características radiológicas variáveis, incluindo cavitação, nódulos, condensação progressiva com “formação de abscesso”. A biópsia mostra hifas no tecido pulmonar invadido e as investigações microbiológicas refletem as da aspergilose invasiva, isto é, antígeno galactomanana positivo para Aspergillus no sangue (ou fluidos respiratórios).
O uso deste conteúdo está sujeito ao nosso aviso legal