Anamnesis y examen
Principales factores de diagnóstico
común
antecedentes o diagnóstico actual de trombosis vascular
Antecedentes de uno o más episodios de trombosis venosa, arterial o microvascular confirmados por imágenes objetivas o histopatología. Incluye las presentaciones menos frecuentes de accidente cerebrovascular, trombo en la arteria coronaria, enfermedad arterial periférica y microangiopatía trombótica renal.[4]
anamnesis de pérdida del embarazo
Tres o más pérdidas de embarazo consecutivas <10 semanas de gestación y/o muerte fetal inexplicable >10 semanas de gestación.[4]
infrecuente
antecedentes de morbilidad asociada al embarazo
Parto prematuro (<34 semanas de gestación) debido a preeclampsia, desprendimiento prematuro de placenta o restricción del crecimiento intrauterino (es decir, signos de insuficiencia placentaria)
Otros factores de diagnóstico
común
antecedentes de lupus eritematoso sistémico
Hasta un 36% de los pacientes con SAF presentan antecedentes de lupus eritematoso sistémico, y otro 5% presenta un síndrome similar al lupus.[4]
características de la trombocitopenia
Pueden estar presentes en el síndrome antifosfolípido (SAF), a menudo debido a un mecanismo de inmunidad o a la presencia de otra enfermedad autoinmune (púrpura trombocitopénica idiopática). La incidencia de hemorragia asociada es rara. Las características de la trombocitopenia incluyen erupción petequial o síntomas de sangrado de las mucosas.
artralgia/artritis
Las dolencias de artralgia (39%) y artritis (27%) son frecuentes y se deben a un lupus eritematoso sistémico subyacente o a una enfermedad similar al lupus (si el paciente no presenta suficientes criterios para cumplir la definición de lupus eritematoso sistémico).[4]
livedo reticularis
Hasta el 20% de los pacientes con síndrome antifosfolípido (SAF) presenta esta decoloración violácea moteada en la piel que pueden blanquearse o no blanquearse a la presión. El livedo reticularis que no se blanquea se debe a la deposición de fibrina en la periferia de la circulación de las arteriolas de la piel.[Figure caption and citation for the preceding image starts]: Livedo reticularisDe la colección personal para enseñanza del profesor Hunt, usado con autorización [Citation ends].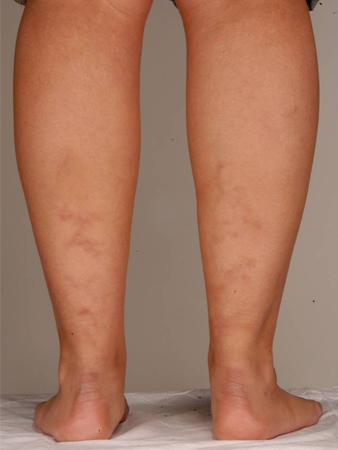 [Figure caption and citation for the preceding image starts]: Livedo reticularisDe la colección personal para enseñanza del profesor Hunt, usado con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Livedo reticularisDe la colección personal para enseñanza del profesor Hunt, usado con autorización [Citation ends].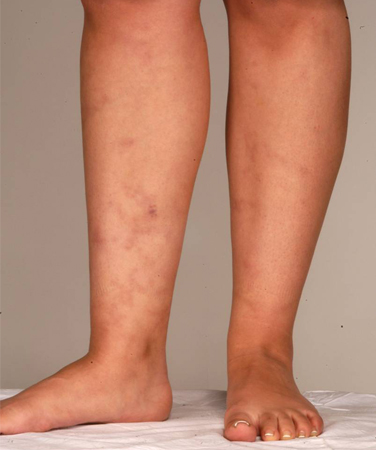
infrecuente
antecedentes de otros trastornos reumatológicos o del tejido conectivo
La evaluación de una gran cohorte de pacientes con síndrome antifosfolípido demostró que los trastornos reumatológicos no similares al lupus ocurrieron con las siguientes frecuencias: síndrome de Sjögren primario (2,2%), artritis reumatoide (1,8%), esclerosis sistémica (0,7%), vasculitis sistémica (0,7%) y dermatomiositis (0,5%).[4]
soplo cardíaco
Las vegetaciones, el engrosamiento de las válvulas y la disfunción de las válvulas cardíacas parecen ser más frecuentes en el SAF que en los pacientes con lupus eritematoso sistémico en solitario. Esto se conoce como endocarditis de Libman-Sacks y puede estar relacionada con el depósito de fibrina en las válvulas. La válvula mitral es la que se ve afectada con mayor frecuencia. Hasta un 20% de los pacientes con SAF presenta alteraciones en las válvulas, aunque rara vez causan problemas hemodinámicos.[40]
edema
En ocasiones, los pacientes presentan signos o síntomas de nefropatía (edema y proteinuria) debido a una trombosis microangiopática secundaria al síndrome antifosfolípido.[31]
crisis convulsiva, cefalea, pérdida de memoria, signos de mielopatía transversa
Los pacientes que presentan un accidente cerebrovascular o un ataque isquémico transitorio, especialmente si son menores de 50 años, deben hacer sospechar un diagnóstico subyacente de SAF. Las presentaciones neurológicas menos frecuentes incluyen convulsiones, cefalea, pérdida de memoria, mielopatía transversa y, raramente, corea gravídica en el embarazo.[32][33]
molestia en las extremidades, inflamación, decoloración de la piel y úlceras
Hasta un 30% de los pacientes pueden experimentar un síndrome postflebítico tras un episodio de trombosis venosa profunda. Este se puede manifestar como molestia en las extremidades, inflamación, decoloración de la piel y úlceras.[34]
Factores de riesgo
Fuerte
antecedentes de lupus eritematoso sistémico
Aunque el lupus eritematoso sistémico (LES) no se considera un criterio de diagnóstico, hasta el 36% de los pacientes presentan antecedentes de LES, y el 5% presentan un síndrome similar al lupus (dolor articular simétrico y fatiga).[4]
antecedentes de otros trastornos reumatológicos autoinmunitarios
La evaluación de una gran cohorte de pacientes con síndrome antifosfolípido demostró que los trastornos reumatológicos no similares al lupus ocurrieron con las siguientes frecuencias: síndrome de Sjögren primario (2.2%), artritis reumatoide (1.8%), esclerosis sistémica (0.7%), vasculitis sistémica (0.7%) y dermatomiositis (0.5%).[4]
antecedentes de otras enfermedades autoinmunitarias
Existe una fuerte asociación con otras enfermedades autoinmunes, como el hipo e hipertiroidismo, la anemia perniciosa, la enfermedad celíaca y la enfermedad de Addison, y el seguimiento de rutina debe incluir la evaluación de su desarrollo.[1]
Débil
antecedentes de trastornos hematológicos autoinmunitarios
Los anticuerpos antifosfolípidos se detectan en el 25% de los pacientes con púrpura trombocitopénica inmune y, con menos frecuencia, en la anemia hemolítica autoinmunitaria; el 10% de los pacientes con anticuerpos para el síndrome antifosfolípido presenta una prueba de Coombs positiva, pero se asocia con hemólisis activa con escasa frecuencia.[6][27][28]
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad