A avaliação de um paciente com suspeita de doença coronariana crônica (DCC) geralmente começa com a avaliação dos sintomas e dos fatores de risco. Juntos, os sintomas e os fatores de risco determinam a probabilidade pré-teste de DCC do paciente. Seja calculada formalmente por meio de tabelas de risco ou informalmente com base em critérios clínicos, a probabilidade pré-teste é a base para a realização de outros testes diagnósticos.[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
Um primeiro passo importante é garantir que os sintomas estejam estáveis. Sintomas crônicos ou subagudos que sejam intermitentes e causados por esforço são característicos da DCC. Uma dor torácica ou dispneia de início agudo ou rapidamente progressiva podem ser sinais de síndrome coronariana aguda ou outras doenças emergentes. A avaliação e a estratificação de risco desses pacientes é diferente e, geralmente, realizada em pronto-socorro ou em cenários de cuidados agudos. Consulte Avaliação da dor torácica.
História clínica
A angina pectoris, desconforto torácico causado por isquemia cardíaca, é o principal sintoma da doença coronariana. Com frequência, os pacientes descrevem pressão, aperto, peso ou desconforto em vez de "dor". Classicamente, a angina é subesternal, embora possa irradiar para o pescoço, a mandíbula, o epigástrio e o braço esquerdo ou, possivelmente, o direito. É incomum ela apresentar-se acima da mandíbula, abaixo do umbigo, ou localizada em uma área pequena da parede torácica. As dores agudas, posicionais, ou pleuríticas, são menos características. Os sintomas da angina geralmente são graduais no início e duram minutos, em vez de transitórios ou prolongados por várias horas.[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
A angina é definida por três características:
Desconforto torácico subesternal de qualidade e duração características
Provocada por exercício ou estresse emocional
Aliviada com repouso ou nitroglicerina.
Os pacientes com maiores quantidades dessas características têm maior probabilidade de apresentarem DCC.[66]Diamond GA, Forrester JS. Analysis of probability as an aid in the clinical diagnosis of coronary-artery disease. N Engl J Med. 1979 Jun 14;300(24):1350-8.
http://www.ncbi.nlm.nih.gov/pubmed/440357?tool=bestpractice.com
[67]Genders TS, Steyerberg EW, Alkadhi H, et al. A clinical prediction rule for the diagnosis of coronary artery disease: validation, updating, and extension. Eur Heart J. 2011 Jun;32(11):1316-30.
https://academic.oup.com/eurheartj/article/32/11/1316/2398002
http://www.ncbi.nlm.nih.gov/pubmed/21367834?tool=bestpractice.com
[68]Juarez-Orozco LE, Saraste A, Capodanno D, et al. Impact of a decreasing pre-test probability on the performance of diagnostic tests for coronary artery disease. Eur Heart J Cardiovasc Imaging. 2019 Nov 1;20(11):1198-207.
https://academic.oup.com/ehjcimaging/article/20/11/1198/5456837
http://www.ncbi.nlm.nih.gov/pubmed/30982851?tool=bestpractice.com
No entanto, os pacientes com DCC podem apresentar sintomas diferentes ou adicionais, inclusive “equivalentes” anginosos, tais como dispneia, fadiga, náuseas, dormência, indigestão e tontura.[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
Nos EUA, há evidências de que mulheres e pacientes negros, hispânicos e sul-asiáticos têm menor probabilidade de receberem testes diagnósticos adequados para doença coronariana. Embora as mulheres costumem apresentar sintomas típicos, elas também têm maior probabilidade de apresentar dispneia, náuseas e fadiga.[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
A dor torácica tem sido tradicionalmente descrita como “típica” se tiver todas as três características de angina, “atípica” se tiver duas e “não anginosa” se tiver uma ou nenhuma das características de angina. Algumas diretrizes evitam o termo "atípico" e, em vez disso, sugerem dor "cardíaca", "possivelmente cardíaca" e "não cardíaca", embora os sintomas por si só não possam determinar a causa da dor torácica.[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
[69]Anderson HVS, Masri SC, Abdallah MS, et al. 2022 ACC/AHA key data elements and definitions for chest pain and acute myocardial infarction: A report of the American Heart Association/American College of Cardiology Joint Committee on Clinical Data Standards. Circ Cardiovasc Qual Outcomes. 2022 Oct;15(10):e000112.
https://www.ahajournals.org/doi/full/10.1161/HCQ.0000000000000112?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org
http://www.ncbi.nlm.nih.gov/pubmed/36041014?tool=bestpractice.com
Exame físico
O exame físico muitas vezes é normal ou inespecífico nos pacientes com angina estável, mas pode revelar sinais de doenças associadas, como insuficiência cardíaca (IC), valvopatia ou cardiomiopatia hipertrófica. Os achados sugestivos de doença aterosclerótica não coronariana, como diminuição de pulsos pediosos, massa abdominal pulsátil ou sopro carotídeo, aumentam a probabilidade de doença coronariana.[66]Diamond GA, Forrester JS. Analysis of probability as an aid in the clinical diagnosis of coronary-artery disease. N Engl J Med. 1979 Jun 14;300(24):1350-8.
http://www.ncbi.nlm.nih.gov/pubmed/440357?tool=bestpractice.com
[70]Chun AA, McGee SR. Bedside diagnosis of coronary artery disease: a systematic review. Am J Med. 2004 Sep 1;117(5):334-43.
http://www.ncbi.nlm.nih.gov/pubmed/15336583?tool=bestpractice.com
A presença de atrito sugere doença pericárdica ou pleural como a origem da dor. Uma dor que é reproduzida por palpação do tórax reduz a probabilidade de angina.[71]Levine HJ. Difficult problems in the diagnosis of chest pain. Am Heart J. 1980 Jul;100(1):108-18.
http://www.ncbi.nlm.nih.gov/pubmed/6770665?tool=bestpractice.com
A fundoscopia pode demonstrar a presença de aumento do reflexo arteriolar e de cruzamentos arteriovenosos, fornecendo evidências de hipertensão e risco associado de doença coronariana. A presença de xantomas ou xantelasma sugere hipercolesterolemia grave.
Exames básicos iniciais
Como parte da investigação inicial dos pacientes com suspeita de DCC, os exames básicos incluem exames bioquímicos gerais, ECG e exames de imagem em alguns casos.
Exames laboratoriais:
Os exames de sangue devem incluir: hemograma completo, incluindo hemoglobina para avaliar anemia; exames bioquímicos com estimativa da função renal; perfil lipídico; rastreamento para diabetes mellitus (glicemia de jejum ou HbA1c)
O teste de função tireoidiana pode ser incluído quando a doença tireoidiana for considerada um possível fator contribuinte para angina.[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
ECG em repouso:
O ECG é recomendado para todos os pacientes sem uma causa não cardíaca óbvia de dor torácica.[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
Ele será normal em >50% dos pacientes, mas poderá revelar anormalidades, como arritmias, ondas Q ou alterações do segmento ST, que podem aumentar a probabilidade de cardiopatia isquêmica. Além disso, o ECG em repouso pode determinar as anormalidades iniciais que podem impedir o uso do eletrocardiograma de esforço como teste não invasivo sob estresse. Essas anormalidades incluem bloqueio de ramo esquerdo >1 mm ou infradesnivelamento do segmento ST e ritmo de marca-passo ou síndrome de pré-excitação. Um ECG realizado durante um episódio de dor torácica pode demonstrar infradesnivelamento do segmento ST sugestivo de isquemia.[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
[72]Multimodality Writing Group for Chronic Coronary Disease, Winchester DE, Maron DJ, et al. ACC/AHA/ASE/ASNC/ASPC/HFSA/HRS/SCAI/SCCT/SCMR/STS 2023 multimodality appropriate use criteria for the detection and risk assessment of chronic coronary disease. J Am Coll Cardiol. 2023 Jun 27;81(25):2445-67.
https://www.sciencedirect.com/science/article/pii/S0735109723052233?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/37245131?tool=bestpractice.com
O ECG pode revelar fibrilação atrial comórbida.
[Figure caption and citation for the preceding image starts]: Eletrocardiograma (ECG) mostrando infradesnivelamento do segmento ST inespecífico em V5 e V6, que pode indicar isquemia. Existem alterações inespecíficas no segmento ST em III e aVFDo acervo do Dr. S.D. Fihn; usado com permissão [Citation ends].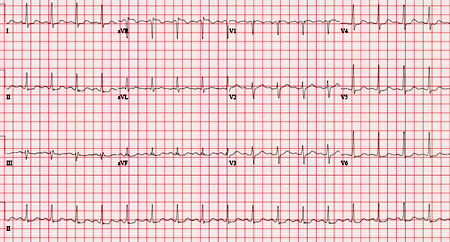 [Figure caption and citation for the preceding image starts]: Eletrocardiograma (ECG) normalDo acervo do Dr. S.D. Fihn; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Eletrocardiograma (ECG) normalDo acervo do Dr. S.D. Fihn; usado com permissão [Citation ends].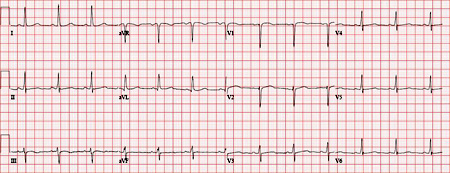
Ecocardiografia em repouso:
As diretrizes europeias endossam a ecocardiografia em todos os casos de suspeita de DCC.[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
Ela pode ser usada para identificar infarto do miocárdio (IAM) prévio; sugerir causas alternativas para sintomas torácicos; auxiliar no diagnóstico de condições comórbidas, como insuficiência cardíaca, e fornecer informações prognósticas nos pacientes com DCC.
Entretanto, o valor desses exames adicionais não está bem estabelecido nos pacientes sem história, exame ou achados eletrocardiográficos sugestivos de um evento anterior (por exemplo, IAM, ataque isquêmico transitório) ou condições associadas (por exemplo, IC).
Radiografia torácica:
Estimativa da probabilidade pré-teste
Quando a avaliação clínica estiver concluída, o médico deverá determinar se a probabilidade de isquemia justifica a realização de exames adicionais.
A probabilidade pré-teste foi tipicamente estimada a partir da idade, do sexo e da classificação clínica da dor torácica: típica (cardíaca), atípica (possivelmente cardíaca) ou não cardíaca.[73]Pryor DB, Shaw L, McCants CB, et al. Value of the history and physical in identifying patients at increased risk for coronary artery disease. Ann Intern Med. 1993 Jan 15;118(2):81-90.
http://www.ncbi.nlm.nih.gov/pubmed/8416322?tool=bestpractice.com
[74]Weiner DA, Ryan TJ, McCabe CH, et al. Exercise stress testing. Correlations among history of angina, ST-segment response and prevalence of coronary-artery disease in the Coronary Artery Surgery Study (CASS). N Engl J Med. 1979 Aug 2;301(5):230-5.
http://www.ncbi.nlm.nih.gov/pubmed/449990?tool=bestpractice.com
As probabilidades pré-teste atualizadas com o uso de conjuntos de dados contemporâneos também incluem estimativas para os pacientes que se apresentam com dispneia em vez de angina.[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
[68]Juarez-Orozco LE, Saraste A, Capodanno D, et al. Impact of a decreasing pre-test probability on the performance of diagnostic tests for coronary artery disease. Eur Heart J Cardiovasc Imaging. 2019 Nov 1;20(11):1198-207.
https://academic.oup.com/ehjcimaging/article/20/11/1198/5456837
http://www.ncbi.nlm.nih.gov/pubmed/30982851?tool=bestpractice.com
Esses conjuntos de dados atualizados sugerem taxas mais baixas de DCC para a maioria dos grupos. Não se sabe se as probabilidades pré-teste mais baixas nos estudos contemporâneos se devem a alterações nos esforços de prevenção em nível populacional (por exemplo, estatinas), nos relatos dos pacientes, ou nos desenhos dos estudos. As diretrizes dos EUA e europeias sugerem o uso das novas probabilidades pré-teste, mais baixas.[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
As diretrizes também sugerem ajustar a probabilidade pré-teste calculada de acordo com fatores adicionais (por exemplo, história familiar, tabagismo), bem como com outros dados que possam estar disponíveis (por exemplo, alterações no ECG em repouso, escore de cálcio nas artérias coronárias [CAC]).[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
No entanto, não há uma forma algorítmica de fazer esses ajustes. Há interesse em usar o teste do CAC como rastreamento inicial, o qual pode eliminar a necessidade de exames adicionais para os pacientes com escore de CAC zero, embora essa estratégia não tenha sido endossada nas principais diretrizes.[75]Agha AM, Pacor J, Grandhi GR, et al. The prognostic value of CAC zero among individuals presenting with chest pain: a meta-analysis. JACC Cardiovasc Imaging. 2022 Oct;15(10):1745-57.
https://www.sciencedirect.com/science/article/pii/S1936878X22002443?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/36202453?tool=bestpractice.com
Os biomarcadores plasmáticos de inflamação e trombose foram propostos na estratificação de risco dos pacientes com doença coronariana. Não há evidências suficientes para apoiar o uso de rotina da maioria dos biomarcadores na estratificação do risco, embora algumas diretrizes recomendem o uso seletivo da proteína C-reativa.[33]Visseren FLJ, Mach F, Smulders YM, et al. 2021 ESC guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J. 2021 Sep 7;42(34):3227-37.
https://academic.oup.com/eurheartj/article/42/34/3227/6358713
http://www.ncbi.nlm.nih.gov/pubmed/34458905?tool=bestpractice.com
[44]Grundy SM, Stone NJ, Bailey AL, et al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA guideline on the management of blood cholesterol: a report of the American College of Cardiology/American Heart Association Task Force on clinical practice guidelines. Circulation. 2019 Jun 18;139(25):e1082-143.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000625
http://www.ncbi.nlm.nih.gov/pubmed/30586774?tool=bestpractice.com
[76]US Preventive Services Task Force., Curry SJ, Krist AH, et al. Risk assessment for cardiovascular disease with nontraditional risk factors: US Preventive Services Task Force recommendation statement. JAMA. 2018 Jul 17;320(3):272-80.
https://jamanetwork.com/journals/jama/fullarticle/2687225
http://www.ncbi.nlm.nih.gov/pubmed/29998297?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Probabilidades pré-teste de doença arterial coronariana obstrutiva em pacientes sintomáticos de acordo com a idade, sexo e natureza dos sintomas em uma análise combinadaJuarez-Orozco et al. Eur Heart J Cardiovasc Imaging. 2019 Nov 1;20(11):1198-207; usado com permissão [Citation ends].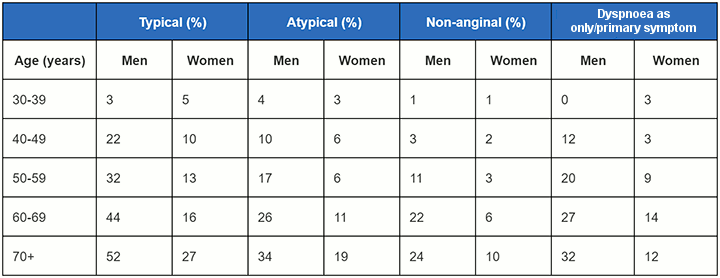 Observação: a angina típica indica a presença das três características de angina (dor/desconforto torácicos subesternais; provocados por exercícios ou estresse emocional; aliviados com repouso ou nitroglicerina); angina atípica indica presença de duas das três características; dor não anginosa indica a presença de uma ou de nenhuma característica.
Observação: a angina típica indica a presença das três características de angina (dor/desconforto torácicos subesternais; provocados por exercícios ou estresse emocional; aliviados com repouso ou nitroglicerina); angina atípica indica presença de duas das três características; dor não anginosa indica a presença de uma ou de nenhuma característica.
As diretrizes dos EUA e da Europa recomendam testes diagnósticos para os pacientes estáveis com probabilidade pré-teste de 15% ou mais.[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
Nos pacientes com baixo risco, os testes podem ser adiados, embora as diretrizes europeias considerem razoável a realização de testes em pacientes com probabilidade pré-teste de 5% a 15%, e as diretrizes dos EUA considerem razoável a realização de testes selecionados (escore de CAC ou eletrocardiograma de esforço) para os pacientes com baixo risco. Quando há probabilidade pré-teste muito baixa, os profissionais devem ter em mente que um resultado positivo tem maior probabilidade de ser um falso-positivo (baixo valor preditivo positivo).
Teste diagnóstico
Os exames para DCC podem ser divididos em dois tipos principais: anatômicos e funcionais. Os exames anatômicos identificam aterosclerose e/ou estreitamento do lúmen nas artérias coronárias epicárdicas. Os exames funcionais avaliam a função do miocárdio e/ou a perfusão em repouso e durante o estresse.
Tradicionalmente, o único exame anatômico foi a angiografia coronariana invasiva, e o único exame funcional foi o teste ergométrico não invasivo. Assim, os exames funcionais geralmente foram a escolha inicial para a doença estável. O exame anatômico habitualmente tem sido a opção de segunda linha e foi considerado o padrão de referência. No entanto, avanços nos exames de imagem cardíaca agora possibilitam exames anatômicos não invasivos. Além disso, novos procedimentos no laboratório de cateterismo podem fornecer informações funcionais como parte de uma avaliação invasiva.
Esses desenvolvimentos suscitaram questões a respeito da importância relativa da carga aterosclerótica total, dos estreitamentos luminais focais e do comprometimento pela função na DCC. Novas pesquisas agora comparam diretamente a capacidade dos exames anatômicos e funcionais para prever os eventos cardíacos e melhorar os desfechos clínicos.[77]Douglas PS, Hoffmann U, Patel MR, et al; PROMISE Investigators. Outcomes of anatomical versus functional testing for coronary artery disease. N Engl J Med. 2015 Apr 2;372(14):1291-300.
https://www.nejm.org/doi/full/10.1056/NEJMoa1415516
http://www.ncbi.nlm.nih.gov/pubmed/25773919?tool=bestpractice.com
[78]Skelly AC, Hashimoto R, Buckley DI, et al. Noninvasive testing for coronary artery disease. Comparative effectiveness reviews, no. 171. Rockville, MD: Agency for Healthcare Research and Quality (US); 2016:1-363.
https://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0087137
http://www.ncbi.nlm.nih.gov/pubmed/27148617?tool=bestpractice.com
[79]SCOT-HEART Investigators. CT coronary angiography in patients with suspected angina due to coronary heart disease (SCOT-HEART): an open-label, parallel-group, multicentre trial. Lancet. 2015 Jun 13;385(9985):2383-91.
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(15)60291-4/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/25788230?tool=bestpractice.com
[80]McKavanagh P, Lusk L, Ball PA, et al. A comparison of cardiac computerized tomography and exercise stress electrocardiogram test for the investigation of stable chest pain: the clinical results of the CAPP randomized prospective trial. Eur Heart J Cardiovasc Imaging. 2015 Apr;16(4):441-8.
https://academic.oup.com/ehjcimaging/article/16/4/441/2397463
http://www.ncbi.nlm.nih.gov/pubmed/25473041?tool=bestpractice.com
[81]Min JK, Koduru S, Dunning AM, et al. Coronary CT angiography versus myocardial perfusion imaging for near-term quality of life, cost and radiation exposure: a prospective multicenter randomized pilot trial. J Cardiovasc Comput Tomogr. 2012 Jul-Aug;6(4):274-83.
http://www.ncbi.nlm.nih.gov/pubmed/22732201?tool=bestpractice.com
[82]Zito A, Galli M, Biondi-Zoccai G, et al. Diagnostic strategies for the assessment of suspected stable coronary artery disease : a systematic review and meta-analysis. Ann Intern Med. 2023 Jun;176(6):817-26.
http://www.ncbi.nlm.nih.gov/pubmed/37276592?tool=bestpractice.com
Exames não invasivos
Testes de estresse:
Os exames funcionais não invasivos, também chamados de testes de esforço, continuam sendo uma modalidade diagnóstica importante. Os testes de esforço podem ser categorizados pelo tipo de esforço e pelo desfecho usado para avaliar a função/perfusão cardíaca.
Geralmente, o exercício é o meio de esforço preferido porque pode proporcionar níveis mais altos de estresse fisiológico, bem como informações valiosas do ponto de vista prognóstico sobre o status funcional do paciente. O uso do estresse farmacológico em vez do exercício normalmente se reserva aos pacientes incapazes de executarem exercício moderado em decorrência de limitações ortopédicas, pulmonares, ou outras comorbidades. As opções para o exame de estresse farmacológico incluem vasodilatadores (adenosina, dipiridamol ou regadenoson) ou um beta-agonista (dobutamina).
As medidas de resultado do teste de estresse incluem o ECG isoladamente ou o ECG associado a estudos de imagem. As opções de imagem mais comuns são a ecocardiografia e a imagem nuclear (SPECT). A tomografia por emissão de pósitrons (PET) e a imagem por ressonância magnética cardíaca (RNMC) também podem estar disponíveis. O uso de imagens como um resultado para o teste de estresse é necessário quando os achados basais do ECG impedem a identificação da isquemia induzível (como o bloqueio do ramo esquerdo, o ritmo ventricular ou a depressão do segmento ST basal ≥0.5 mm). As imagens também são geralmente necessárias quando se utiliza um estresse farmacológico. A adição de estudos de imagem ao ECG no teste de estresse fornece uma localização anatômica mais precisa, bem como informações sobre a magnitude da isquemia induzível e do tecido irreversivelmente infartado. Depois de tomada a decisão de se acrescentarem estudos de imagem, a escolha da modalidade depende da finalidade do exame (diagnóstico, estratificação do risco, avaliação da viabilidade miocárdica) e de fatores relacionados ao paciente (obesidade, preocupações com radiação), além da expertise e da disponibilidade locais. Caso o paciente tenha sido submetido a um tipo de teste no passado, repetir o mesmo teste pode facilitar a comparação.
O eletrocardiograma de esforço pode ter sensibilidade menor nas mulheres, embora não esteja claro se essa diferença altera a estratégia diagnóstica.[83]Okin PM, Kligfield P. Gender-specific criteria and performance of the exercise electrocardiogram. Circulation. 1995 Sep 1;92(5):1209-16.
https://www.ahajournals.org/doi/10.1161/01.CIR.92.5.1209
http://www.ncbi.nlm.nih.gov/pubmed/7648667?tool=bestpractice.com
[84]Shaw LJ, Mieres JH, Hendel RH, et al; WOMEN Trial Investigators. Comparative effectiveness of exercise electrocardiography with or without myocardial perfusion single photon emission computed tomography in women with suspected coronary artery disease: results from the What Is the Optimal Method for Ischemia Evaluation in Women (WOMEN) trial. Circulation. 2011 Sep 13;124(11):1239-49.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.111.029660
http://www.ncbi.nlm.nih.gov/pubmed/21844080?tool=bestpractice.com
Além de prever a probabilidade de lesões obstrutivas no angiograma, o exame funcional pode estratificar os pacientes por risco de mortalidade cardiovascular. O escore da esteira de Duke é um modelo bem validado, deduzido com base na duração do exercício, nas alterações no segmento ST e na angina em um ECG de esforço em esteira ergométrica padrão.[85]Shaw LJ, Peterson ED, Shaw LK, et al. Use of a prognostic treadmill score in identifying diagnostic coronary disease subgroups. Circulation. 1998 Oct 20;98(16):1622-30.
http://www.ncbi.nlm.nih.gov/pubmed/9778327?tool=bestpractice.com
Modelos com outras variáveis podem aumentar a capacidade de identificar pacientes de baixo risco.[86]Lauer MS, Pothier CE, Magid DJ, et al. An externally validated model for predicting long-term survival after exercise treadmill testing in patients with suspected coronary artery disease and a normal electrocardiogram. Ann Intern Med. 2007 Dec 18;147(12):821-8.
http://www.ncbi.nlm.nih.gov/pubmed/18087052?tool=bestpractice.com
A adição dos estudos de imagem ao ECG de esforço também acrescenta informações de prognóstico.[87]Hachamovitch R, Berman DS, Kiat H, et al. Exercise myocardial perfusion SPECT in patients without known coronary artery disease: incremental prognostic value and use in risk stratification. Circulation. 1996 Mar 1;93(5):905-14.
http://www.ncbi.nlm.nih.gov/pubmed/8598081?tool=bestpractice.com
[88]Marwick TH, Case C, Vasey C, et al. Prediction of mortality by exercise echocardiography: a strategy for combination with the Duke treadmill score. Circulation. 2001 May 29;103(21):2566-71.
http://www.ncbi.nlm.nih.gov/pubmed/11382725?tool=bestpractice.com
Angiotomografia coronária (ATC):
A ATC, um estudo de tomografia computadorizada (TC) com contraste, pode identificar placas e estenoses coronarianas. A ATC avançou a ponto de alcançar alta concordância com a angiografia invasiva na identificação de estenoses significativas e, portanto, oferece um exame anatômico não invasivo.q A ATC também pode identificar lesões ateroscleróticas menores e não obstrutivas (assim como a angiografia invasiva). Como até mesmo essas placas não obstrutivas estão associadas a um maior risco cardíaco, a ATC pode acrescentar algum poder preditivo para além dos testes funcionais.[89]Hoffmann U, Ferencik M, Udelson JE, et al; PROMISE Investigators. Prognostic value of noninvasive cardiovascular testing in patients with stable chest pain: insights from the PROMISE trial (Prospective Multicenter Imaging Study for Evaluation of Chest Pain). Circulation. 2017 Jun 13;135(24):2320-32.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.116.024360
http://www.ncbi.nlm.nih.gov/pubmed/28389572?tool=bestpractice.com
Em particular, a ausência de qualquer aterosclerose na ATC está associada a taxas muito baixas de eventos cardiovasculares durante 5 anos, pelo menos.[90]Xie JX, Cury RC, Leipsic J, et al. The Coronary Artery Disease-Reporting and Data System (CAD-RADS): prognostic and clinical implications associated with standardized coronary computed tomography angiography reporting. JACC Cardiovasc Imaging. 2018 Jan;11(1):78-89.
http://www.ncbi.nlm.nih.gov/pubmed/29301713?tool=bestpractice.com
[91]Andreini D, Pontone G, Mushtaq S, et al. A long-term prognostic value of coronary CT angiography in suspected coronary artery disease. JACC Cardiovasc Imaging. 2012 Jul;5(7):690-701.
http://imaging.onlinejacc.org/content/5/7/690
http://www.ncbi.nlm.nih.gov/pubmed/22789937?tool=bestpractice.com
Escolhendo uma modalidade de exame não invasivo
A comparação dos testes para DCC é complicada pelo viés de verificação, pela escassez de estudos de comparação direta e pela incerteza acerca do padrão de referência ideal.[92]Froelicher VF, Lehmann KG, Thomas R, et al; Veterans Affairs Cooperative Study in Health Services #016 (QUEXTA) Study Group. The electrocardiographic exercise test in a population with reduced workup bias: diagnostic performance, computerized interpretation, and multivariable prediction. Quantitative exercise testing and angiography. Ann Intern Med. 1998 Jun 15;128(12 Pt 1):965-74.
http://www.ncbi.nlm.nih.gov/pubmed/9625682?tool=bestpractice.com
Dito isso, é útil comparar aproximadamente a capacidade dos testes não invasivos para preverem estenoses significativas à angiografia invasiva.[Figure caption and citation for the preceding image starts]: Sensibilidade e especificidade dos testes para doença arterial coronariana anatomicamente significativaAdaptado de Knuuti et al. The performance of non-invasive tests to rule-in and rule-out significant coronary artery stenosis in patients with stable angina: a meta-analysis focused on post-test disease probability. Eur Heart J. 2018 Sep 14;39(35):3322-30; usado com permissão. (ATC, angiotomografia coronária; IC, intervalo de confiança; RNMC, ressonância nuclear magnética cardíaca; PET, tomografia por emissão de pósitrons; SPECT, tomografia computadorizada por emissão de fóton único [SPECT sob esforço de exercício com ou sem dipiridamol ou adenosina]; ecocardiografia de estresse, ecocardiografia de esforço por exercício) [Citation ends].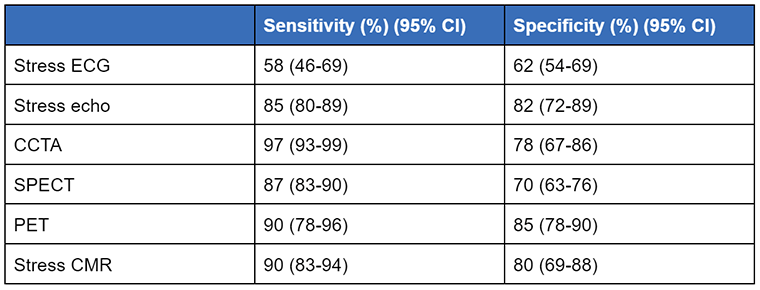
Para diagnóstico inicial, diretrizes europeias e dos EUA atuais recomendam a ATC ou um teste de esforço com imagem. O eletrocardiograma de esforço tem um papel limitado.[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
As diretrizes do Reino Unido enfatizam a ATC como o teste diagnóstico inicial para a DCC e recomendam contra o eletrocardiograma de esforço.[93]National Institute for Health and Care Excellence. Recent-onset chest pain of suspected cardiac origin: assessment and diagnosis. Nov 2016 [internet publication].
https://www.nice.org.uk/guidance/cg95
[94]Scottish Intercollegiate Guidelines Network. Management of stable angina: a national clinical guideline. Apr 2018 [internet publication].
https://www.sign.ac.uk/sign-151-stable-angina
É provável que o uso de ATC como teste diagnóstico inicial identifique os pacientes com aterosclerose subclínica que não seriam identificados ao exame funcional. Os riscos e benefícios dessa abordagem ainda não foram plenamente definidos. Um importante ensaio norte-americano que randomizou pacientes para exame funcional versus ATC mostrou uma maior taxa de cateterismos invasivos no grupo da ATC, mas nenhuma diferença nos desfechos clínicos.[77]Douglas PS, Hoffmann U, Patel MR, et al; PROMISE Investigators. Outcomes of anatomical versus functional testing for coronary artery disease. N Engl J Med. 2015 Apr 2;372(14):1291-300.
https://www.nejm.org/doi/full/10.1056/NEJMoa1415516
http://www.ncbi.nlm.nih.gov/pubmed/25773919?tool=bestpractice.com
Um ensaio clínico randomizado realizado na Escócia que acrescentou ATC aos cuidados de rotina (incluindo eletrocardiograma de esforço para a maioria dos pacientes) mostrou aumento das taxas de tratamentos preventivos e sintomáticos de DCC, sem diferenças nas taxas globais de angiografia ou revascularização a 5 anos.[95]SCOT-HEART Investigators., Newby DE, Adamson PD, et al. Coronary CT angiography and 5-year risk of myocardial infarction. N Engl J Med. 2018 Sep 6;379(10):924-33.
https://www.nejm.org/doi/full/10.1056/NEJMoa1805971
http://www.ncbi.nlm.nih.gov/pubmed/30145934?tool=bestpractice.com
Pode haver vantagens ao se usar a ATC para pacientes mais jovens e de risco baixo a intermediário, e o teste de esforço para pacientes com idade mais avançada e alto risco. No entanto, a expertise local, a disponibilidade e fatores específicos do paciente podem pesar na escolha entre a ATC e o teste de esforço com imagem.
Exames invasivos
Angiografia coronariana:
A angiografia coronariana usa cateteres para injetar contraste diretamente nas artérias coronárias epicárdicas, promovendo a visualização do lúmen arterial e o grau de estenose.
Os riscos da angiografia invasiva incluem os advindos do contraste e radiação, trombose ou hemorragia relacionados ao acesso vascular, arritmia e ateroembolismo.
Tradicionalmente, as lesões que provocam estenose acima de 50% a 70% são consideradas significativas, embora a presença de estenoses de menor grau também esteja associada a desfechos cardíacos piores.[96]Maddox TM, Stanislawski MA, Grunwald GK, et al. Nonobstructive coronary artery disease and risk of myocardial infarction. JAMA. 2014 Nov 5;312(17):1754-63.
https://jamanetwork.com/journals/jama/fullarticle/1920971
http://www.ncbi.nlm.nih.gov/pubmed/25369489?tool=bestpractice.com
Devido à variabilidade no comprimento e irregularidade das placas, as estimativas do grau de estenose podem ser imperfeitas, e as medições do estreitamento luminal não se correlacionam necessariamente com o nível de comprometimento sintomático ou funcional.[97]Tonino PA, Fearon WF, De Bruyne B, et al. Angiographic versus functional severity of coronary artery stenoses in the FAME study: fractional flow reserve versus angiography in multivessel evaluation. J Am Coll Cardiol. 2010 Jun 22;55(25):2816-21.
http://www.onlinejacc.org/content/55/25/2816
http://www.ncbi.nlm.nih.gov/pubmed/20579537?tool=bestpractice.com
Uma de várias técnicas para superar os limites da angiografia convencional, a reserva de fluxo fracional (FFR), é cada vez mais utilizada para guiar as decisões sobre intervenção procedimental. FFR - a medição direta dos gradientes de pressão através de uma estenose após a administração de adenosina - fornece informações funcionais sobre o fluxo sanguíneo com um estresse farmacológico. Ela se correlaciona com os testes de esforço em pequenos estudos e prevê a probabilidade de eventos cardíacos futuros.[98]Pijls NH, De Bruyne B, Peels K, et al. Measurement of fractional flow reserve to assess the functional severity of coronary-artery stenoses. N Engl J Med. 1996 Jun 27;334(26):1703-8.
https://www.nejm.org/doi/10.1056/NEJM199606273342604
http://www.ncbi.nlm.nih.gov/pubmed/8637515?tool=bestpractice.com
[99]Barbato E, Toth GG, Johnson NP, et al. A prospective natural history study of coronary atherosclerosis using fractional flow reserve. J Am Coll Cardiol. 2016 Nov 29;68(21):2247-55.
http://www.onlinejacc.org/content/68/21/2247
http://www.ncbi.nlm.nih.gov/pubmed/27884241?tool=bestpractice.com
Novos exames
Escore de cálcio nas artérias coronárias (CAC):
O escore de CAC consegue identificar a carga global de aterosclerose calcificada sem caracterizar a gravidade das estenoses específicas.
As diretrizes endossam um papel limitado para o teste de CAC na estratificação de risco para os pacientes assintomáticos em que se considerarem intervenções para a prevenção primária da doença coronariana. Pode ser usado, por exemplo, em conjunto com marcadores clínicos na decisão sobre se deve-se iniciar uma estatina para a prevenção primária.[44]Grundy SM, Stone NJ, Bailey AL, et al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA guideline on the management of blood cholesterol: a report of the American College of Cardiology/American Heart Association Task Force on clinical practice guidelines. Circulation. 2019 Jun 18;139(25):e1082-143.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000625
http://www.ncbi.nlm.nih.gov/pubmed/30586774?tool=bestpractice.com
[100]Mach F, Baigent C, Catapano AL, et al. 2019 ESC/EAS guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020 Jan 1;41(1):111-88.
https://academic.oup.com/eurheartj/article/41/1/111/5556353
http://www.ncbi.nlm.nih.gov/pubmed/31504418?tool=bestpractice.com
Atualmente não há ensaios clínicos que avaliem o uso do teste do CAC para intensificar ou reduzir a prevenção primária. As diretrizes também sugerem que o teste do CAC pode ser considerado para a estratificação de risco dos pacientes estáveis com sintomas e baixa probabilidade pré-teste da doença de maneira que nenhum outro teste diagnóstico seja indicado.[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
[101]Winther S, Schmidt SE, Mayrhofer T, et al. Incorporating coronary calcification into pre-test assessment of the likelihood of coronary artery disease. J Am Coll Cardiol. 2020 Nov 24;76(21):2421-32.
https://www.sciencedirect.com/science/article/pii/S0735109720373678?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/33213720?tool=bestpractice.com
Para os pacientes sintomáticos, um escore de CAC existente pode ser incorporado no cálculo da probabilidade pré-teste para determinar se são indicados testes diagnósticos adicionais.[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
[101]Winther S, Schmidt SE, Mayrhofer T, et al. Incorporating coronary calcification into pre-test assessment of the likelihood of coronary artery disease. J Am Coll Cardiol. 2020 Nov 24;76(21):2421-32.
https://www.sciencedirect.com/science/article/pii/S0735109720373678?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/33213720?tool=bestpractice.com
Alguns propuseram usar o teste do CAC como um rastreamento inicial para os pacientes sintomáticos que estiverem sendo avaliados para DCC. A sugestão é que um escore de CAC de zero pode evitar a necessidade de exames adicionais.[75]Agha AM, Pacor J, Grandhi GR, et al. The prognostic value of CAC zero among individuals presenting with chest pain: a meta-analysis. JACC Cardiovasc Imaging. 2022 Oct;15(10):1745-57.
https://www.sciencedirect.com/science/article/pii/S1936878X22002443?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/36202453?tool=bestpractice.com
No entanto, essa estratégia não foi endossada nas principais diretrizes. Nem todas as placas ateromatosas são calcificadas e, especialmente nos pacientes mais jovens e sintomáticos, um escore de CAC negativo pode não descartar a DCC de maneira efetiva.[102]Villines TC, Hulten EA, Shaw LJ, et al; CONFIRM Registry Investigators. Prevalence and severity of coronary artery disease and adverse events among symptomatic patients with coronary artery calcification scores of zero undergoing coronary computed tomography angiography: results from the CONFIRM (Coronary CT Angiography Evaluation for Clinical Outcomes: An International Multicenter) registry. J Am Coll Cardiol. 2011 Dec 6;58(24):2533-40.
http://www.onlinejacc.org/content/58/24/2533
http://www.ncbi.nlm.nih.gov/pubmed/22079127?tool=bestpractice.com
[103]Wieske V, Walther M, Dubourg B, et al. Computed tomography angiography versus Agatston score for diagnosis of coronary artery disease in patients with stable chest pain: individual patient data meta-analysis of the international COME-CCT Consortium. Eur Radiol. 2022 Aug;32(8):5233-45.
https://link.springer.com/article/10.1007/s00330-022-08619-4
http://www.ncbi.nlm.nih.gov/pubmed/35267094?tool=bestpractice.com
Perfusão miocárdica por TC e reserva de fluxo fracionada por TC (FFRCT):
Novas tecnologias de TC visam adicionar informações funcionais aos dados anatômicos fornecidos pela ATC. A perfusão miocárdica por TC e a reserva de fluxo fracionada por TC (FFRCT) parecem aumentar a especificidade da ATC com uma pequena perda de sensibilidade, embora as variações nos protocolos de teste gerem resultados ligeiramente diferentes.[104]Hamon M, Geindreau D, Guittet L, et al. Additional diagnostic value of new CT imaging techniques for the functional assessment of coronary artery disease: a meta-analysis. Eur Radiol. 2019 Jun;29(6):3044-61.
http://www.ncbi.nlm.nih.gov/pubmed/30617482?tool=bestpractice.com
[105]Celeng C, Leiner T, Maurovich-Horvat P, et al. Anatomical and functional computed tomography for diagnosing hemodynamically significant coronary artery disease: a meta-analysis. JACC Cardiovasc Imaging. 2019 Jul;12(7 pt 2):1316-25.
https://www.sciencedirect.com/science/article/pii/S1936878X18306818?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/30219398?tool=bestpractice.com
[106]Patel AR, Bamberg F, Branch K, et al. Society of cardiovascular computed tomography expert consensus document on myocardial computed tomography perfusion imaging. J Cardiovasc Comput Tomogr. 2020 Jan - Feb;14(1):87-100.
http://www.ncbi.nlm.nih.gov/pubmed/32122795?tool=bestpractice.com
Testes para vasoespasmo e disfunção microcirculatória:
Alguns pacientes apresentam sintomas consistentes com angina, mas não apresentam a estenose de artérias coronárias epicárdicas clássica. Para esses pacientes, podem ser considerados testes invasivos e não invasivos para vasoespasmo e disfunção microcirculatória.[23]Knuuti J, Wijns W, Saraste A, et al. 2019 ESC guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020 Jan 14;41(3):407-77.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
http://www.ncbi.nlm.nih.gov/pubmed/31504439?tool=bestpractice.com
[24]Gulati M, Levy PD, Mukherjee D, et al. 2021 AHA/ACC/ASE/CHEST/SAEM/SCCT/SCMR guideline for the evaluation and diagnosis of chest pain: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2021 Nov 30;144(22):e368-454.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001029
http://www.ncbi.nlm.nih.gov/pubmed/34709879?tool=bestpractice.com
Evidências limitadas mostram melhora dos sintomas com a terapia personalizada.[25]Ford TJ, Stanley B, Good R, et al. Stratified medical therapy using invasive coronary function testing in angina: the CorMicA trial. J Am Coll Cardiol. 2018 Dec 11;72(23 pt a):2841-55.
https://www.sciencedirect.com/science/article/pii/S0735109718383815
http://www.ncbi.nlm.nih.gov/pubmed/30266608?tool=bestpractice.com
 [Figure caption and citation for the preceding image starts]: Eletrocardiograma (ECG) normalDo acervo do Dr. S.D. Fihn; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Eletrocardiograma (ECG) normalDo acervo do Dr. S.D. Fihn; usado com permissão [Citation ends].
 Observação: a angina típica indica a presença das três características de angina (dor/desconforto torácicos subesternais; provocados por exercícios ou estresse emocional; aliviados com repouso ou nitroglicerina); angina atípica indica presença de duas das três características; dor não anginosa indica a presença de uma ou de nenhuma característica.
Observação: a angina típica indica a presença das três características de angina (dor/desconforto torácicos subesternais; provocados por exercícios ou estresse emocional; aliviados com repouso ou nitroglicerina); angina atípica indica presença de duas das três características; dor não anginosa indica a presença de uma ou de nenhuma característica.