მიდგომა
დიაგნოზი გაკეთებულია, ჯერ ასციტის არსებობის გამოვლენით, შემდეგ პერიტონეუმის გაღიზიანების მყარი ნიშნებით და სიმპტომებით, და ბოლოს, პერიტონეალური სითხის გამოკვლევით.[Figure caption and citation for the preceding image starts]: სპონტანური ბაქტერიული პერიტონიტის დიაგნოსტირების ალგორითმი (ნეიტროფილების აბსოლუტური რაოდენობა [ANC]; ლაქტატ დეჰიდროგენაზა [LDH]; კარცინოემბრიონული ანტიგენი [CEA])ექიმ ბრაიან ჩინოკის პირადი კოლექციიდან; გამოყენებულია მისი ნებართვით [Citation ends].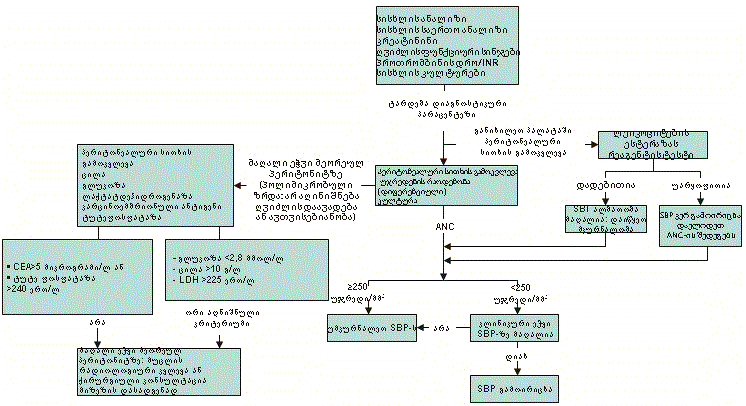
ანამნეზი და კლინიკური გასინჯვა
ბოლო სტადიის ღვიძლის დაავადების მქონე პაციენტები ღვიძისმიერი ენცეფალოპათიით, დეკომპენსირებული ციროზით, ასციტური მოცულობის და/ან სიხშირის მატებით, ან გასტროინტესტინური (GI) სისხლდენით, SBP-ის განვითარების განსაკუთრებულად მაღალი რისკის ქვეშ იმყოფებიან. პაციენტები, რომელთაც სულ ახლო წარსულში ჩაუტარდათ თერაპიული ენდოსკოპია, ასევე რისკის ქვეშ იმყოფებიან. ავთვისებიანი პროცესებით, თირკმლის უკმარისობით ან გულის შეგუბებითი უკმარისობით გამოწვეული ასციტი ასევე შეიცავს რისკს, თუმცა ის უფრო ნაკლებად არის შესწავლილი, ვიდრე ღვიძლის დაავადების ბოლო სტადიის მქონე პაციენტების რისკი.[74]
ცხელება და მუცლის ტკივილი არის ორი ყველაზე ხშირი სიმპტომი. სხვა სიმპტომები მოიცავს გულისრევას, ღებინებას, ჰემატემეზისს, ჰემატოხეზიას და მელენას.
გასინჯვის შედეგები მოიცავს ცხელებას ან ჰიპოთერმიას, ჰიპოტენზიას, ტაქიკარდიას, მენტალური სტატუსის ცვლილებას და მუცლის შებერილობას და/ან ტკივილს.
პერიტონეალური სითხის ტესტირება ერთადერთი გზაა SBP-ის დასადასტურებლად ან გამოსარიცხად; ნიშნები, სიმპტომები და კლინიკური არსი არასანდოა.[75][76]
ასციტის დადგენა
არსებობს ასციტის დადგენის რამდენიმე საშუალება, მათ შორის მუცლის გვერდითი ნაწილის მოყრუება, ცვლადი მოყრუება, სითხის ტალღა, და აუსკულტაციური პერკუსია.
მუცლის კედლის პერკუსიით გამოწვეული მუცლის გვერდით ნაწილის მოყრუება იწყება ჭიპის გარშემო არეალებიდან და გრძელდება გარეთ ლატერალური ღარებისკენ. თუ წარმოდგენილია ასციტი, ხმიანობაში ცვლილებაა ტიმპანიტიდან მოყრუებამდე.
ცვლადი მოყრუების დასადგენად, მუცლის პერკუსია უნდა განხორციელდეს ჭიპიდან ლატერალურად და იმ დონემდე, სადაც ტიმპანიტი იცვლება მოყრუებით. შემდეგ პაციენტი უნდა მოთავსდეს ლატერალური დეკუბიტუსის პოზიციაში. კიდევ ერთხელ ხდება მუცლის პერკუსია მარცხიდან მარჯვნივ. თუ სახეზე ასციტი, დონე, სადაც ტიმპანიტი გადადის მოყრუებაში, შეიცვლება.
სითხის ტალღის დასაჭერად დახმარებაა საჭირო. პაციენტი უნდა იყოს სუპინირებული და ასისტენტის იდაყვის მხარე და წინამხარი მოთავსებული უნდა იყოს მუცლის წინა კედლის შუა ხაზზე. გამსინჯავის ხელები კი უნდა განლაგდეს მუცლის ორივე მხარეს. როცა ერთი ხელი მიარტყამს მუცელს, ასციტის მქონე პაციენტში მეორე ხელი შეიგრძნობს სითხის ტალღას.
აუსკულტაციური პერკუსიისას პაციენტი დგას. აუსკულტაცია იწყება ზუსტად სიმფიზის ზედა კიდიდან, მაშინ როცა პერკუსია იწყება ნეკნის კიდიდან ქვევით მენჯის მიმართულებით. ჩვეულებრივ, მენჯის საზღვარზე არის მახვილი გადასვლა სიჩუმიდან ხმაურში. ასციტის მქონე პაციენტებში გადასვლა ჩნდება გაცილებით მაღლა.
ასციტთან მიმართებით ამ ნიშნების სენსიტიურობა და სპეციფიურობა ფართოდ ცვალებადია. მუცლის კედლის პერკუსია ასციტის დროს ყველაზე სენსიტიური მანევრია, სენსიტიურობის მაჩვენებლით 84%.[77]
ულტრაბგერითი კვლევა წარმოადგენს ასციტის განსაზღვრის უტყუარ საშუალებას. პაციენტების 25%-ში, რომელთა გასინჯვით ასციტი ივარაუდეს, შემდგომი გამოკვლევებით დადგინდა, რომ ასციტი ან საერთოდ არ ჰქონდათ ან ჰქონდათ ძალზე მინიმალური.[78] სონოგრაფიას შეუძლია განსაზღვროს პარაცენტეზისთვის საჭირო სითხის საკმარისი რაოდენობა და შეუძლია პროცედურის ლოკალიზაციაში დახმარება.[Figure caption and citation for the preceding image starts]: მუცლის ულტრაბგერითი გამოკვლევა აჩვენებს დიდი რაოდენობით ასციტს ნაწლავის მარყუჟებთან ერთადექიმ ბრაიან ჩინოკის პირადი კოლექციიდან; გამოყენებულია მისი ნებართვით [Citation ends].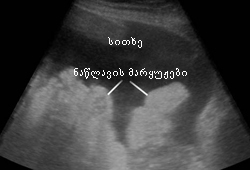
საწყისი კვლევები
თავდაპირველი ლაბორატორიული კვლევები უნდა მოიცავდეს:
სისხლის საერთო ანალიზს, რომელიც გვიჩვენებს ლეიკოციტების მატებას; ანემიამ შეიძლება მიგვანიშნოს გასტროინტესტინურ სისხლდენაზე.
კრეატინინი, რამეთუ შეიძლება თანმხვედრად განვითარდეს ჰეპატორენალური სინდრომი
ღვიძლის ფუნქციური სინჯები და ლიპაზა, რომელიც უნდა იქნას გაზომილი, თუ საეჭვოა მუცლის ღრუს პათოლოგია
PT/INR, უნდა გაკეთდეს თუ არსებობს გასტროინტესტინური ან სხვა სისხლდენები
სისხლის კულტურა, რომელიც შეიძლება დაგვეხმაროს პათოგენური ორგანიზმების იდენტიფიცირებაში, რამეთუ მათი ზრდა პერიტონეალურ სითხეში მცირეა.
დიაგნოსტიკური პარაცენტეზი
ციროზისა და ასციტის მქონე ჰოსპიტალიზებულ პაციენტებში სპონტანური ბაქტერიული პერიტონიტის მაღალი პრევალენტობის გამო, დიაგნოსტიკური პარაცენტეზი უნდა ჩატარდეს ამ ორი მდგომარეობის მქონე ყველა პაციენტში, ინფექციის დამახასიათებელი სიმპტომების არარსებობის შემთხვევაშიც კი.[59][79] დადგენილი ასციტის მქონე პაციენტები, რომლებსაც განუვითარდათ გასტროინტესტინური სისხლდენა, როგორც წესი, უნდა შეფასდნენ SBP-ზე. დიაგნოსტიკური პარაცენტეზი, როგორც აღმოჩნდა, უსაფრთხოა ისეთ პაციენტებშიც კი, ვისაც გააჩნია მნიშვნელოვანი კოაგულოპათია ან თრომბოციტოპენია, ხოლო ახლად გაყინული პლაზმა ან თრომბოციტების გადასხმა არ არის ნაჩვენები დიაგნოსტიკურ პარაცენტეზამდე კოაგულოპათიის მქონე პაციენტებში.
დიაგნოსტიკური პარაცენტეზი რაც შეიძლება ადრე უნდა გაკეთდეს.[59] ჰოსპიტალიზებული პაციენტების დიდი მონაცემთა ბაზის კვლევამ აჩვენა, რომ ასციტის მქონე ჰოსპიტალიზებულ პაციენტებში ადრეული პარაცენტეზი ამცირებს ნებისმიერი მიზეზით გამოწვეულ სიკვდილობას, SBP-ით გამოწვეულ სიკვდილობას და 30 დღის განმავლობაში რეჰოსპიტალიზაციის მაჩვენებელს.[85]
ასციტური სითხის ლაბორატორიული კვლევა
სპონტანური ბაქტერიული პერიტონიტის ანალიზისთვის პერიტონული სითხის ძირითადი ანალიზები არის უჯრედების რაოდენობა და კულტურა.[59] ასციტური სითხე უნდა კულტივირდეს პაციენტის მკურნალობის ადგილზე, აერობული და ანაერობული სისხლის კულტურის ბოთლებში ანტიბიოტიკების დანიშვნამდე.[59] ლაბორატორიის თანამშრომლების მიერ ასევე შეიძლება შესწავლილი იყოს სითხის ზოგადი იერსახე.
უჯრედების რაოდენობა
როცა პერიტონეულ სითხეში ნეიტროფილების აბსოლუტური რაოდენობა (ANC) >250 უჯრედი/მმ^3, ეს SBP-ის დიაგნოზის მიღებულ კრიტერიუმს წარმოადგენს.[59][79]
მიუხედავად იმისა, რომ როცა ANC >500 უჯრედი/მმ^3, ეს დიაგნოზის უფრო სპეციფიკური ნიშანია, პაციენტებში, რომელთაც ANC 250-500 უჯრედი/მმ^3 ინტერვალში მერყეობს, დაუშვებლად დიდია SBP-ის მხედველობიდან გამორჩენის საფრთხე.[1] აქედან გამომდინარე, პაციენტთან, რომელიც მიიჩნევა, რომ იმყოფება SBP-ის განვითარების მაღალი რისკის ქვეშ, საფიქრებელია მკურნალობის დაწყება.
აღმოჩნდა, რომ საკვლევ ასციტურ სითხეში უჯრედების ავტომატური მთვლელი უჯრედების მანუალური დათვლის ეკვივალენტურია.[86][87][88]
კულტივირება
ასციტური სითხის კულტურას იმ პაციენტებშიც კი, რომლებთანაც SBP ცალსახაა, დაბალი შედეგი აქვს, რაც განპირობებულია ინფიცირებულ სითხეში პათოგენური ბაქტერიის დაბალი კონცენტრაციით სხვა სითხეებში არსებულ ინფექციებთან შედარებით (მაგ., შარდში).
ასციტურ სითხეს ვთესავთ უშუალოდ პაციენტის საწოლთან სისხლის კულტურიან ბოთლში, რაც მნიშვნელოვნად ზრდის შედეგიანობას და ეს უნდა იყოს შეგროვების სტანდარტული მეთოდი.[59][89] თუმცა, კულტურები მაინც ნეგატიურია ასციტის მქონე პაციენტთა დაახლოებით 50%-ში, როცა ANC >250 უჯრედი/მმ^3.[1][17]
პოლიმიკრობული ზრდა შეიძლება მიანიშნებდეს მეორად პერიტონიტზე.
სითხის იერსახე
SBP-ის დასადგენად ლაბორანტის მიერ ასცირუტი სითხის ისეთ სუბიექტურ აღწერილობას, როგორიცაა ‘მღვრიე’, ‘დანისლული’ ან ‘სისხლიანი’ გააჩნია 72%-98%-იანი სენსიტიურობის ხარისხი.[76][90]
კლინიკური შთაბეჭდილება, მათ შორის ასციტური სითხის შესახედაობა, არ შეიძლება იყოს დიაგნოზის გამორიცხვის საფუძველი.[76]
სხვა ტესტები, რომელიც შეიძლება ჩატარდეს ასციტურ სითხეზე, მოიცავს ცილის, გლუკოზის, ლაქტატ დეჰიდროგენაზის, კარცინოემბრიონული ანტიგენის და ალკალინ ფოსფატაზის გაზომვას. თუმცა ეს ტესტები რუტინულად არ გამოიყენება SBP-ის განსასაზღვრად, მათ შეიძლება მიენიჭოს SBP-ის მეორადი პერიტონიტისგან განმასხვავებლის როლი.
შრატი-ასციტის ალბუმინის გრადიენტის (SAAG) და ასციტის მთლიანი ცილის კონცენტრაციის გაზომვა უნდა იყოს გათვალისწინებული ასციტის პირველი ეპიზოდის დროს და შრატი-ასციტის ალბუმინის გრადიენტის შემოწმება რეკომენდებულია, თუ გვაქვს ეჭი, რომ არსებობს ასციტის ციროზისგან განსხვავებული გამომწვევი მიზეზი.[59][79]
ასევე შეიძლება გაიზომოს ასციტური სითხის pH. როდესაც ასციტური სითხის pH <7.35 და არტერიულისა და ასციტური სითხის pH- გრადიენტი >0.10, SBP-ის დიაგნოსტირებისთვის ორივეს ალბათობის ხარისხი დაახლოებით 10.[91] თუმცა, რადგან SBP-ის დიაგნოსტირებაში ANC მიღებულია როგორც სტანდარტული სარწმუნო ტესტი, ეს ტესტი ხშირად არ გამოიყენება.
SBP-ის გამოსარიცხად შეიძლება გამოვიყენოთ ასციტური სითხის მაღალი მგრძნობელობის ანალიზი ლეიკოციტური ესთერაზის რეაგენტის ზონრით (Periscreen). ერთ მულტიცენტრულ კვლევაში, რომლის ფარგლებში შეფასდა ასციტური სითხის 84 ნიმუში SBP-ის მქონე 9 ამბულატორიული (ასციტური სითხის 17 ნიმუში) და 31 სტაციონარული პაციენტისგან (ასციტური სითხის 67 ნიმუში), ლეიკოციტური ესთერაზის რეაგენტის ზონრის ტესტმა აჩვენა მგრძნობელობის 92%-იანი და სპეციფიკურობის 57%-იანი მაჩვენებელი.[92] გადაუდებელი დახმარების განყოფილებაში ჩატარებულმა კვლევამ აჩვენა 95%-იანი მგრძნობელობა.[93]
შესწავლილ იქნა SBP-ის შფასებისთვის ასციტური სითხის ანალიზი ლეიკოციტური ესთერაზის რეაგენტის ზონრის ტესტით პაციენტის საწოლთან (სტანდარტული შარდის). ზონარს ათავსებენასციტურ სითხეში და 60-დან 120 წამის შემდეგ შედეგის გაანალიზება ხდება ამ ზონრის კოლორიმეტრული შკალის მიხედვით. კვლევების უმეტესობა იყენებდა ზონრის ფერს, რომელიც იძლევა დადებით შედეგს, თუ შეესაბამება 15 (1+)-დან 125-მდე ლეიკოციტი/მლ (3+) შორის ნიშნულს. ერთ მეტაანალიზში აღმოჩნდა სენსიტიურობის მერყეობა 45%-იდან 100%-მდე და სპეციფიურობის მერყეობა 90%-დან 100%-მდე.[94]
დაბალი სენსიტიურობა მიანიშნებს, რომ პაციენტის საწოლთან ჩატარებული ლეიკოციტური ესთერაზის რეაგენტის ზონრის ტესტი არ გამოდგებს SBP-ის სწრაფი გამორიცხვისთვის. თუმცა, მისი მაღალი სპეციფიკურობა მიუთითებს იმაზე, რომ ეს ტესტი გარკვეულ როლს ასრულებს SBP-ის სწრაფ დიაგნოსტიკაში, რაც ამარტივებს ანტიბიოტიკოთერაპიის დაწყებას.
ასციტურ სითხეში შეიძლება გაიზომოს ლაქტოფერინი. თუ ის მომატებულია, მას გააჩნია SBP-ის აღმოჩენის სენსიტიურობა 96% და სპეციფიკურობა 97%.[95] არ სრულდება რუტინულად, მაგრამ თუ უშუალოდ საწოლთან ანალიზი შეიძლება ხარისხიანად ჩატარდეს, ამან შესაძლოა მნიშვნელოვნად შეამციროს დიაგნოსტირების დრო.
მუცლის კტ კვლევა
შეიძლება განიხილებოდეს იმ პაციენტებში, ვისთანაც შედეგები მიანიშნებს მეორეულ პერიტონიტზე. შეიძლება გამოჩნდეს თავისუფალი ჰაერი. ავადმყოფობის ისტორიაში აღწერილია პაციენტი ციროზით , რომელსაც საბოლოოდ აღმოაჩნდა ბაქტერიული ასციტი (დადებითი ასციტური სითხის კულტურა; ნეიტროფილების აბსოლუტური რაოდენობა <250 უჯრედი/მმ^3; სისტემური ან ლოკალური ინფექციის ნიშნების გარეშე), რომელსაც აღენიშნებოდა წვრილი ნაწლავის მრავლობითი მარყუჟების პნევმატოზი და ჯორჯლის ვენური აირი. პაციენტს უმკურნალეს არაქირურგიულად, ფართო სპექტრის ანტიბიოტიკებით და ის გამოჯანმრთელდა.[96]
ამ მასალის გამოყენება ექვემდებარება ჩვენს განცხადებას
