საწყისი შეფასების მიზნებია ინსულტის სინდრომის ამოცნობა, დარწმუნება კლინიკლურ სტაბილურობაში, მოკლე ნევროლოგიური გამოკვლევის ჩატარება (მაგ. ჯანმრთელობის ნაციონალური ინსტიტუტის[NIH] ინსულტის შკალით),
[
NIH-ის ინსულტის ქულა
Opens in new window
]
და სწრაფად გადაიყვანეთ პაციენტი კომპიუტერულ ტომოგრაფიაზე (CT) ან მაგნიტურ-რეზონანსული ტომოგრაფიის (MRI) სკანერზე, რათა დაიწყოს სკანირება რაც შეიძლება მალე.[117]Alberts MJ, Latchaw RE, Jagoda A, et al. Revised and updated recommendations for the establishment of primary stroke centers: a summary statement from the brain attack coalition. Stroke. 2011 Sep;42(9):2651-65.
https://www.ahajournals.org/doi/full/10.1161/strokeaha.111.615336
http://www.ncbi.nlm.nih.gov/pubmed/21868727?tool=bestpractice.com
დროში შეზღუდვის გამო ანამნეზი და ფიზიკალური გასინჯვა შეიძლება, გადაიდოს სკანირების ჩატარებამდე და თრომბოლიზისის ჩატარების გადაწყვეტილების მიღებამდე. ამის მიზეზი ისაა, რომ იშემიური ინსულტის სწორი დიაგნოსტიკისა და ლოკალიზაციის მგრძნობელობა და სპეციფიურობა ნევროლოგიური ანამნეზითა და გასინჯვით ფრიად დაბალია. ამასთან, ბევრი სხვა ნევროლოგიურ პათოლოგიებს შეუძლიათ ინსულტის იმიტირება. იშემიური ინსულტის სწორი დიაგნოზის დასადგენად და ინტრაკრანიალური სისხლდენის გამოსარიცხად საჭიროა კრანიოცერვიკალური CT ან MRI.
ბევრ შემთხვევაში, ნევროლოგის კონსულტაცია დახმარების აღმომჩენია. ეს განსაკუთრებით სწორია, როცა არჩევანია გასაკეთებელი თრომბოლიზისსა და სხვა მწვავე რეპერფუზიულ მკურნალობებს შორის; გაიდლაინები გვირჩევენ, რომ თრომბოლიზისი ნევროლოგებმა ჩაატარონ დაწესებულებაში დამტკიცებული შიდა მართვის პროტოკოლების მიხედვით.[117]Alberts MJ, Latchaw RE, Jagoda A, et al. Revised and updated recommendations for the establishment of primary stroke centers: a summary statement from the brain attack coalition. Stroke. 2011 Sep;42(9):2651-65.
https://www.ahajournals.org/doi/full/10.1161/strokeaha.111.615336
http://www.ncbi.nlm.nih.gov/pubmed/21868727?tool=bestpractice.com
დაწყების დრო
ანამნეზიდან ყველაზე მნიშვნელოვანი ინფორმაცია, ნევროლოგიური სიმპტომების გამოვლენის გარდა, დაავადების განვითარების დროა. ინსულტის განვითარების დრო უმთავრესი მონაცემია, რაც მწვავე ინსულტის მკურნალობის შერჩევას განაპირობებს.
ინსულტის განვითარების დროის განსაზღვრა არ არის ყოველთვის ადვილი, განსაკუთრებით თუ ამის მოწმე არავინ იყო და პაციენტი კონტაქტური არაა; სიმპტომები მსუბუქადაა გამოხატული და მაშინვე არ შეინიშნება; ან მიმდინარეობა წყვეტილი და მერყევია. როდესაც სიმპტომების გამოვლენა არ იყო შემჩნეული, სიმპტომების დაწყების შესაბამისი ოპერაციული განმარტება არის დრო, როდესაც პაციენტი ბოლოს ნახეს ნორმალურ მდგომარეობაში (ანუ არ ჰქონდა ინსულტის სიმპტომები). ასევე გასათვალისწინებელია, რომ თუ სიმპტომები და ნიშნები სრულიად გაქრა წყვეტილი მიმდინარეობის შემთხვევაში, რეკანალიზაციის შესახებ გადაწყვეტილება შეიძლება, გადაისინჯოს.
წინასწარი სამედიცინო ინფორმაცია, რომელიც დაკავშირებულია ინსულტის მწვავე მართვასთან
მოიცავს:
ახლახან გადატანილ ინსულტს
მოციმციმე არითმია
გულყრებს, ან ეპილეფსიას
მიოკარდიუმის ინფარქტი
ახლახან ჩატარებულ ქირურგიულ ჩარევას
ახლახან გადატანილ ტრავმას
სისხლდენას
ანამნეზში ჰემორაგიულ ინსულტს
თანმხლები დაავადებები (განსაკუთრებით ჰიპერტენზია და დიაბეტი)
ახლა, ან ადრე ნარკოტიკების მოხმარებას
ფარმაკოლოგიურ მკურნალობას (გასაკუთრებით ანტიკოაგულანტებს, ინსულინს და ანტიჰიპერტენზიულ წამლებს).
სხვა რისკ ფაქტორები მოიცავს: ხანდაზმულ ასაკი (გარდა ცერებრალური ვენური თრომბოზისა, რომელიც ყველაზე ხშირად გვხვდება ახალგაზრდა ქალებში), ანამნეზში გარდამავალი იშემიური შეტევა (TIA), აფრო-ამერიკელი ან ლათინოამერიკელი (ესპანურენოვანი)/ლათინელი წარმომავლობა, მოწევა, გულის სხვა თანმხლები დაავადებები, კაროტიდული არტერიის სტენოზი და ნამგლისებრუჯრედოვანი დაავადება.[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
[10]Seth SM, Aaron WA, Zaid IA, et al. 2024 heart disease and stroke statistics: a report of US and global data from the American Heart Association. Circulation. 2024 Jan 24;149:e347-913.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001209
[11]Tsao CW, Aday AW, Almarzooq ZI, et al; American Heart Association Council on Epidemiology and Prevention Statistics Committee and Stroke Statistics Subcommittee. Heart disease and stroke statistics-2023 update: a report from the American Heart Association. Circulation. 2023 Feb 21;147(8):e93-621.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001123
http://www.ncbi.nlm.nih.gov/pubmed/36695182?tool=bestpractice.com
[12]Gardener H, Sacco RL, Rundek T, et al. Race and ethnic disparities in stroke incidence in the Northern Manhattan Study. Stroke. 2020 Apr;51(4):1064-9.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7093213
http://www.ncbi.nlm.nih.gov/pubmed/32078475?tool=bestpractice.com
[13]Howard G, Moy CS, Howard VJ, et al. Where to focus efforts to reduce the Black-White disparity in stroke mortality: incidence versus case fatality? Stroke. 2016 Jul;47(7):1893-8.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4927373
http://www.ncbi.nlm.nih.gov/pubmed/27256672?tool=bestpractice.com
[15]Cruz-Flores S, Rabinstein A, Biller J, et al. Racial-ethnic disparities in stroke care: the American experience: a statement for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2011 Jul;42(7):2091-116.
https://www.ahajournals.org/doi/full/10.1161/STR.0b013e3182213e24
http://www.ncbi.nlm.nih.gov/pubmed/21617147?tool=bestpractice.com
[29]Kissela BM, Khoury JC, Alwell K, et al. Age at stroke: temporal trends in stroke incidence in a large, biracial population. Neurology. 2012 Oct 23;79(17):1781-7.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3475622
http://www.ncbi.nlm.nih.gov/pubmed/23054237?tool=bestpractice.com
[30]Adams RJ, McKie VC, Hsu L, et al. Prevention of a first stroke by transfusions in children with sickle cell anemia and abnormal results on transcranial Doppler ultrasonography. N Engl J Med. 1998 Jul 2;339(1):5-11.
https://www.nejm.org/doi/10.1056/NEJM199807023390102
http://www.ncbi.nlm.nih.gov/pubmed/9647873?tool=bestpractice.com
[35]Shahjouei S, Sadighi A, Chaudhary D, et al. A 5-decade analysis of incidence trends of ischemic stroke after transient ischemic attack: a systematic review and meta-analysis. JAMA Neurol. 2021 Jan 1;78(1):77-87.
https://www.doi.org/10.1001/jamaneurol.2020.3627
http://www.ncbi.nlm.nih.gov/pubmed/33044505?tool=bestpractice.com
[36]Lioutas VA, Ivan CS, Himali JJ, et al. Incidence of transient ischemic attack and association with long-term risk of stroke. JAMA. 2021 Jan 26;325(4):373-81.
https://www.doi.org/10.1001/jama.2020.25071
http://www.ncbi.nlm.nih.gov/pubmed/33496774?tool=bestpractice.com
[44]Chambers BR, Norris JW. Outcome in patients with asymptomatic neck bruits. N Engl J Med. 1986 Oct 2;315(14):860-5.
http://www.ncbi.nlm.nih.gov/pubmed/3528855?tool=bestpractice.com
[45]Barnett HJ, Taylor DW, Haynes RB, et al; North American Symptomatic Carotid Endarterectomy Trial Collaborators. Beneficial effect of carotid endarterectomy in symptomatic patients with high-grade carotid stenosis. N Engl J Med. 1991 Aug 15;325(7):445-53.
https://www.nejm.org/doi/10.1056/NEJM199108153250701
http://www.ncbi.nlm.nih.gov/pubmed/1852179?tool=bestpractice.com
ექიმები, ისევე, როგორც კრიტიკული მედიცინის განყოფილების პერსონალი, რომელიც პაციენტს მკურნალობს, სასურველია, დაუკავშირდნენ მოწმეს, ან უახლოეს ნათესავს(ან პიროვნებას, რომელსაც ოფიციალურად აქვს უფლება ჯანმრთელობასთან დაკავშირებული გადაწყვეტილებები მიიღოს, მაგალითად მინდობილობა ჯანმრთელობის შესახებ). საჭიროა არა მარტო შეგროვდეს ზუსტი და სანდო ანამნეზი, არამედ მიღებული იქნას თანხმობა საჭიროების შემთხვევაში ინვაზიური გამოკვლევებისა, თუ მკურნალობის შესახებ.
არსებული სიმპტომები
ინსულტის გამოვლენილი სიმპტომები ძალიან მრავალფეროვანია და ინსულტის ლოკალიზაციასა და განვითარების მექანიზმზეა დამოკიდებული. უმეტეს შემთხვევაში იშემიური ინსულტის სიმპტომები სწრაფად ვითარდებიან, წამებსა და წუთებში.
ანტერიორული (წინა) ცირკულაციის ინსულტის ყველაზე ხშირი სიმპტომები იპსილატერალურია:
უკანა ცირკულაციის ინსულტი ხშირად ვლინდება შემდეგნაირად:
არტერიის განშრევება შეიძლება გამოვლინდეს:
ლაკუნარული ინსულტი ხშირად ვლინდება:
კიდურის და/ან სახის სისუსტით (დამახასიათებელია სახის, ფეხის, და ხელის დაზიანება ერთნაირი სიხშირით)
მეტყველების გაძნელება
ატაქსია
პარესთეზია ან დაბუჟება (როგორც წესი, თანაბრად მოქმედებს სახეზე, ფეხზე და მკლავზე)
ცერებრალური ვენების თრომბოზი ხშირად ასოცირდება:[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
ფიზიკალური გასინჯვა და ნევროლოგიური გამოკვლევა
მწვავე ინსულტის დროს დროული და ადეკვატური ნევროლოგიური შეფასების უზრუნველსაყოფად, ჯანმრთელობის ნაციონალური ინსტიტუტის ინსულტის შკალით (NIHSS) შეფასება პრიორიტეტული უნდა იყოს. ეს ხელს უწყობს ინსულტის სიმძიმის დადგენას და იძლევა სასარგებლო ინფორმაციას მკურნალობის გადაწყვეტილების მიღების პროცესში.
[
NIH-ის ინსულტის ქულა
Opens in new window
]
საწყისი შეფასება, სასურველია, მიმართული იყოს სასუნთქი გზების გამტარობის, სუნთქვის და სისხლის მიმოქცევის ისეთი დარღვევის გამოსავლენად, რაც გადაუდებელ მკურნალობას საჭიროებს. ზოგადი სისტემური გასინჯვით სასურველია, გამოვავლინოთ რისკ ფაქტორები, როგორებიცაა გულის არითმია, ან სარქვლოვანი პათოლოგია. არითმია, შუილი და ფილტვების შეშუპება დაკავშირებულია გულის თანმხლებ დაავადებებთან, რაც ინსულტისკენ მიდრეკილებას განაპირობებს. ინფექციები, მაგალითად, ოტიტი, მასტოიდიტი, სახის ინფექცია დაკავშირებულია ცერებრალური ვენების თრომბოზთან.[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
სხვა ტიპის დეტალური ნევროლოგიური გამოკვლევა შეიძლება ჩატარდეს საჭიროებისამებრ მკურნალობის პარადიგმის განსაზღვრის შემდეგ.
სიმპტომების მსგავსად, ინსულტის გამოვლენილი ნიშნებიც საკმაოდ განსხვავდება მისი მექანიზმისა და ლოკალიზაციის მიხედვით.
წინა ცირკულაციის ინსულტები უფრო დაკავშირებულია:
სახის და/ან ქვედა კიდურების ნაწილობრივ, ან სრულ სისუსტესთან (უმეტესად ცალმხრივად)
ექსპრესიული და /ან რეცეპციული მეტყველების დისფუნქცია(დისფაზია)
მგრძნობელობის დაკარგვა სახეზე და ზედა და/ან ქვედა კიდურებზე(დაკავშირებულია სენსორულ ნეგლექტთან, თუ არა- დომინანტური ჰემისფეროს ინსულტია)
მხედველობის დაკარგვა ერთ თვალში ან მხედველობის ველის დეფიციტი
მონოკულური მხედველობის დაქვეითება შეიძლება, მოხდეს და ხშირად გარდამავალია.[118]Tao WD, Liu M, Fisher M, et al. Posterior versus anterior circulation infarction: how different are the neurological deficits? Stroke. 2012 Aug;43(8):2060-5.
https://www.doi.org/10.1161/STROKEAHA.112.652420
http://www.ncbi.nlm.nih.gov/pubmed/22678088?tool=bestpractice.com
ეს უმთავრესი ადრეული გამაფრთხილებელი სიმპტომია კაროტიდული არტერიების სტენოზის დროს. ის შეიძლება გამოვლინდეს როგორც amaurosis fugax ან ბადურის ინსულტი (ტოტი ან ცენტრალური ბადურის არტერიის ოკლუზია); ამოიცანით და გამოიკვლიეთ იმავე სისწრაფით.
მზერის პარეზი (ხშირად ჰორიზონტალური და ცალმხრივი) თვალის გადახრა არასწორ მხარეს(ანუ მზერის დევიაცია ტვინის დაზიანების საწინააღმდეგო მიმართულებით, ჰემიპარეზის მხარეს) უნდა მიგვანიშნებდეს გულყრის არსებობაზე, თუმცა შეიძლება შეგვხვდეს ინსულტის დროს, რომელიც აზიანებს ტვინის ხიდს ან თალამუსს. ჰორნერის სინდრომი მიგვანიშნებს საძილე არტერიის იფსილატერალურ განშრევებაზე.
უკანა ცირკულაციის ინსულტები უფრო ხშირად დაკავშირებულია:
კრანიული ნერვების სპეციფიურ დეფიციტთან: მაგალითად ენის ცალმხრივ სისუსტესთან, დიპლოპიასთან
ჰორნერის სინდრომი(ჰემილატერალური ტრიადა მიოზის, ფტოზისა და სახის ანჰიდროზის)
მხედველობის ველის დაქვეითება
დიზართრია
გულისრევა და/ან ღებინება
მოძრაობის მდგრადობისა და წონასწორობის დაღვევა
"ჯვარედინი" სინდრომები:
ცნობიერების დონის შესაძლო ცვლილება და კომა
ლაკუნარული ინსულტი დაკავშირებულია:
სუფთა მოტორულ ჰემიპარეზთან
სუფთა სენსორულ ჰემიპარეზთან
ატაქსია
შერეულ მოტორულ და სენსორულ ნიშნებთან
დიზართრია
ცერებრალური ვენების თრომბოზი ჩვეულებრივ ასოცირდება:[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
თავის ტკივილი
გულისრევა და/ან ღებინება
ვიზუალური სიმპტომები: მაგალითად, მხედველობის გარდამავალი დაბინდვა ან მხედველობის დაკარგვა, პაპილოედემა და დიპლოპია
სხვა კრანიალური ნეიროპათია და კეროვანი ნევროლოგიური დეფიციტი
გულყრები
ვინაიდან ინსულტი შეიძლება ზოგადი კლინიკური პათოლოგიის გამოვლინება იყოს, როგორიცაა ჰიპერკოაგულაციური მდგომარეობა ავთვისებიან დაავადებასთან ერთად, ან გულის იშემია, ან არითმია, დაწვრილებითი ანამნეზი ძალიან გვეხმარება შესაფერისი მკურნალობის შერჩევაში.
გამოსახულებითი კვლევები
სიცოცხლის შემანარჩუნებელი საწყისი დახმარების შემდეგ, რაც მოიცავს სასუნთქი გზების გამტარობის, სუნთქვისა და სისხლის მიმოქცევის მონაცემების მართვას, შემდეგი დაუყოვნებლივი მიზანი გარდამავალი იშემიური შეტევის ან შესაძლო იშემიური ინსულტის მქონე თითოეულ პაციენტში არის თავის ტვინის სწრაფი რადიოლოგიური ვიზუალიზაცია.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
[119]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-418.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000211
http://www.ncbi.nlm.nih.gov/pubmed/31662037?tool=bestpractice.com
ინსულტზე ან გარდამავალ იშემიურ შეტევაზე ეჭვის არსებობის დროს, სიმპტომური იშემიური ცერებრული სისხლძარღვების დაავადების დიაგნოზის დასადასტურებლად რეკომენდებულია თავის ტვინის კომპიუტერული ან მაგნიტურ-რეზონანსული ტომოგრაფია.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
როგორც წესი, პაციენტებს უტარდებათ თავის არაკონტრასტული CT, რათა გამოირიცხოს თავის ტვინში ჰემორაგია და დაინიშნოს მკურნალობა.[119]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-418.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000211
http://www.ncbi.nlm.nih.gov/pubmed/31662037?tool=bestpractice.com
[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
პაციენტებში, რომლებსაც ეღვიძებათ ინსულტით ან აღენიშნებათ გამოვლინების გაურკვეველი დრო საბაზისო წერტილიდან ან ბოლოს თავის დამაკმაყოფილებლად გრძნობიდან >4.5 საათის შემდეგ, მაგნიტურ-რეზონანსული ტომოგრაფიის შესრულება შესაძლებელია დიფუზია-დადებითი სითხით შესუსტებულ ინვერსიულ აღდგენაზე (FLAIR) უარყოფითი დაზიანებების აღმოსაჩენად. ეს შეუსაბამობა დიფუზიით შეწონილ გამოსახულებასა და მაგნიტურ რეზონანსულ ტომოგრაფიაზე FLAIR ნიშნებს შორის შეიძლება სასარგებლო იყოს იმ ადამიანების შესარჩევად, ვინც შეიძლება ისარგებლოს ალტეპლაზას ინტრავენური შეყვანით ინსულტის სიმპტომების ამოცნობიდან 4,5 საათის განმავლობაში, ან ბოლოს პაციენტის დამაკმაყოფილებლად ყოფნიდან 10 საათის ფარგლებში.[119]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-418.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000211
http://www.ncbi.nlm.nih.gov/pubmed/31662037?tool=bestpractice.com
თავის ტვინის კომპიუტერულ-ტომოგრაფიული პერფუზია ან მაგნიტურ-რეზონანსული ტომოგრაფია, განსაკუთრებით დიფუზური შეწონვით და გრადიენტული ექო სექვენირებით, იძლევა უფრო ზუსტ ინფორმაციას, ვიდრე კომპიუტერული ტომოგრაფია ინსულტის დაზიანების შესახებ, ნათლად ავლენს იშემიური ინფარქტის არეალს, აჩვენებს ნებისმიერ ჰემორაგიულ ცვლილებებს და შეიძლება გვაჩვენოს გამომწვევის დამატებითი მიზეზები.[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
თუმცა, MRI-ს შეიძლება დასჭირდეს 30 წუთზე მეტი დრო და ეს არ არის უნივერსალურად ხელმისაწვდომი. CT და MRI მონაცემები უნდა განიხილოს და შეაფასოს ინსულტის ვიზუალიზაციის ექსპერტიზის მქონე ექიმმა.[119]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-418.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000211
http://www.ncbi.nlm.nih.gov/pubmed/31662037?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: (A) T2-შეწონილი სურათი გვიჩვენებს გაძლიერებულ სიგნალს, რომელიც წარმოადგენს პროლონგირებულ T2-ს. წარმოაჩენს პათოლოგიურ T2-ს 153.38 მწმ მარცხნივ, შედარებით ნორმალურ კონტრალატერალურ მხარესთან (96 მწმ). მიაქციეთ ყურადღება, რომ დაზიანების კერა განლაგებულია აღმავალ ფრონტალურ ხვეულზე. (B) ექო გრადიენტული სურათი ავლენს ჰემოსიდერინის ნაერთებს რკინის მაგნიტის მგრძნობელობის გამო. უარყოფითი შედეგის შემთხვევაშიერიკ ე. სმიტის პერსონალური კოლექციიდან; გამოიყენება ნებართვით [Citation ends].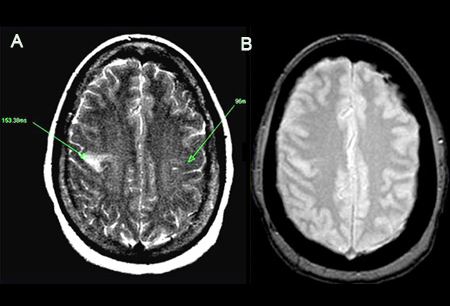 [Figure caption and citation for the preceding image starts]: (A) არაკონტრასტული T1-შეწონილი მრტ. (B) პოსტ-კონტრასტული T1-შეწონილი მრტ გვიჩვენებს ლეპტომენინგიალური სისხლძარღვების მინიმალურ გადიდებას მარჯვენა ფრონტალურ რეგიონში. (C) დიფუზურ-შეწონილი გამოსახულება (DWI), რომელიც წარმოგვიდგენს ჰიპერინტენსიურ უბანს მარჯვენა ფრონტალურ რეგიონში. (D) აშკარა დიფუზიის კოეფიციენტის (ADC) რუკაზე ჩანს ჰიპოინტენსიური კერა, რაც მიუთითებს შეზღუდულ დიფუზიაზე, რაც ურთიერთკავშირშია DWI მაღალ ინტენსიურობასთან და ექსპონენციურ დიფუზიასთან. (E) ADC მაჩვენებელი არის 0.22X10^-3mm^2/წამში, რაც შეესაბამება უმწვავეს ინფარქტს.ერიკ ე. სმიტის პერსონალური კოლექციიდან; გამოიყენება ნებართვით [Citation ends].
[Figure caption and citation for the preceding image starts]: (A) არაკონტრასტული T1-შეწონილი მრტ. (B) პოსტ-კონტრასტული T1-შეწონილი მრტ გვიჩვენებს ლეპტომენინგიალური სისხლძარღვების მინიმალურ გადიდებას მარჯვენა ფრონტალურ რეგიონში. (C) დიფუზურ-შეწონილი გამოსახულება (DWI), რომელიც წარმოგვიდგენს ჰიპერინტენსიურ უბანს მარჯვენა ფრონტალურ რეგიონში. (D) აშკარა დიფუზიის კოეფიციენტის (ADC) რუკაზე ჩანს ჰიპოინტენსიური კერა, რაც მიუთითებს შეზღუდულ დიფუზიაზე, რაც ურთიერთკავშირშია DWI მაღალ ინტენსიურობასთან და ექსპონენციურ დიფუზიასთან. (E) ADC მაჩვენებელი არის 0.22X10^-3mm^2/წამში, რაც შეესაბამება უმწვავეს ინფარქტს.ერიკ ე. სმიტის პერსონალური კოლექციიდან; გამოიყენება ნებართვით [Citation ends].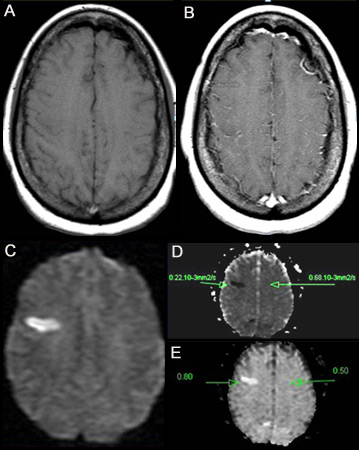 [Figure caption and citation for the preceding image starts]: თავის ტვინის არაკონტრასტული კტ სკანირება ავლენს მარცხენა ბაზალური განგლიის ქვემწვავე იზოლირებულ ინფარქტს მარცხენა ფრონტალური რქის??? მასის ეფექტით.Courtesy of BMJ Case Reports 2009; doi:10.1136/bcr.10.2008.1139 [Citation ends].
[Figure caption and citation for the preceding image starts]: თავის ტვინის არაკონტრასტული კტ სკანირება ავლენს მარცხენა ბაზალური განგლიის ქვემწვავე იზოლირებულ ინფარქტს მარცხენა ფრონტალური რქის??? მასის ეფექტით.Courtesy of BMJ Case Reports 2009; doi:10.1136/bcr.10.2008.1139 [Citation ends].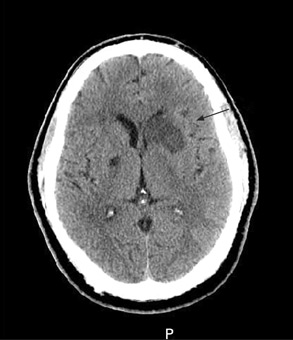
მაგნიტურ-რეზონანსულმა ტომოგრაფიულმა სკანირებამ დიფუზიური შეწონვის ვიზუალიზაციის (DWI) და FLAIR სექვენირების გამოყენებით, შეიძლება გამოავლინოს ტვინის გადარჩენადი ქსოვილი (ჩნდება როგორც დაზიანება, რომელიც ჩანს DWI-ზე, მაგრამ არა FLAIR-ის სექვენირებით) მწვავე ინსულტის მქონე პაციენტებში, რომლებიც ინსულტმა გააღვიძა, ან პაციენტებში, რომლებშიც ინსულტის დაწყების დრო უკანასკნელი 24 საათის განმავლობაში გაურკვეველია.[121]Schwamm LH, Wu O, Song SS, et al; MR WITNESS Investigators. Intravenous thrombolysis in unwitnessed stroke onset: MR WITNESS trial results. Ann Neurol. 2018 May;83(5):980-93.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6095471
http://www.ncbi.nlm.nih.gov/pubmed/29689135?tool=bestpractice.com
პაციენტების ორივე ამ ჯგუფს შეუძლია ისარგებლოს ინტრავენური თრომბოლიზით.[122]Campbell BC, Ma H, Ringleb PA, et al; EXTEND, ECASS-4, and EPITHET Investigators. Extending thrombolysis to 4·5-9 h and wake-up stroke using perfusion imaging: a systematic review and meta-analysis of individual patient data. Lancet. 2019 Jul 13;394(10193):139-47.
http://www.ncbi.nlm.nih.gov/pubmed/31128925?tool=bestpractice.com
[123]Campbell BCV, Ma H, Parsons MW, et al. Association of reperfusion after thrombolysis with clinical outcome across the 4.5- to 9-hours and wake-up stroke time window: a meta-analysis of the EXTEND and EPITHET randomized clinical trials. JAMA Neurol. 2021 Feb 1;78(2):236-40.
http://www.ncbi.nlm.nih.gov/pubmed/33137171?tool=bestpractice.com
პაციენტებში, მწვავე ინსულტით, როდესაც დაწყებიდან 6 საათის განმავლობაში ვლინდება დიდი სისხლძარღვის ოკლუზიის და მექანიკური თრომბექტომიის ჩვენება, უნდა ჩატარდეს თავის CT პლუს CT ანგიოგრაფია (CTA) ან მაგნიტურ-რეზონანსული (MR) ანგიოგრაფია
ინსულტის მქონე პაციენტებისთვის, რომლებსაც განუვითარდათ ინსულტი გაღვიძებისას ან ინსულტის დაწყებიდან უკანასკნელი 24 საათია, CTA ან MR ანგიოგრაფია პლუს CT პერფუზია ან MR პერფუზია უნდა ჩატარდეს თრომბექტომიის შესაძლებლობის მოსაძებნად 6-დან 24 საათამდე პაციენტის კარგად ყოფნიდან.[119]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-418.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000211
http://www.ncbi.nlm.nih.gov/pubmed/31662037?tool=bestpractice.com
[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
[123]Campbell BCV, Ma H, Parsons MW, et al. Association of reperfusion after thrombolysis with clinical outcome across the 4.5- to 9-hours and wake-up stroke time window: a meta-analysis of the EXTEND and EPITHET randomized clinical trials. JAMA Neurol. 2021 Feb 1;78(2):236-40.
http://www.ncbi.nlm.nih.gov/pubmed/33137171?tool=bestpractice.com
CT ან MRI შეიძლება გამოავლინოს ნიშნები, რომლებიც ზრდის ცერებრალური ვენების თრომბოზის ეჭვს, მაგალითად, თრომბის პირდაპირი ვიზუალიზაცია ან ვენური ავსების არარსებობა.[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
ცერებრალური ვენების თრომბოზის დიაგნოზი უნდა დადასტურდეს სისხლძარღვთა ვიზუალიზაციით.[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
სხვა კვლევები
კომპიუტერული ტომოგრაფია/მაგნიტურ-რეზონანსულ ტომოგრაფიაზე ტრანსოპრტირების პერიოდში უნდა განთავსდეს ინტრავენური კათეტერი, რათა სისხლის სინჯები ავიღოთ შემდეგი ანალიზებისთვის:
რეკომენდებული სამიზნე დრო ალტეპლაზას ინტრავენური თრომბოლიზისთვის (თუ მითითებულია) არის რაც შეიძლება მალე და იდეალურად არაუმეტეს 60 წუთისა სასწრაფო დახმარების განყოფილებაში მისვლიდან.[117]Alberts MJ, Latchaw RE, Jagoda A, et al. Revised and updated recommendations for the establishment of primary stroke centers: a summary statement from the brain attack coalition. Stroke. 2011 Sep;42(9):2651-65.
https://www.ahajournals.org/doi/full/10.1161/strokeaha.111.615336
http://www.ncbi.nlm.nih.gov/pubmed/21868727?tool=bestpractice.com
[119]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-418.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000211
http://www.ncbi.nlm.nih.gov/pubmed/31662037?tool=bestpractice.com
ყველა პაციენტში ალტეპლაზას ინტრავენური შეყვანის დაწყებას წინ უნდა უსწრებდეს მხოლოდ სისხლში გლუკოზის შეფასება.[119]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-418.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000211
http://www.ncbi.nlm.nih.gov/pubmed/31662037?tool=bestpractice.com
ჰიპოგლიკემია დაკავშირებულია ავტონომიურ და ნევროლოგიურ სიმპტომებთან, ხოლო ჰიპერგლიკემია დაკავშირებულია ინტრაცერებრულ სისხლდენასთან და უარეს კლინიკურ გამოსავალთან რეკომბინანტული ქსოვილოვანი პლაზმინოგენის აქტივატორით ნამკურნალებ პაციენტებში; როგორც ჰიპო-, ისე ჰიპერგლიკემია სასურველია, გამოირიცხოს პაციენტის მკურნალობის ადგილზე(მწოლიარე მდგომარეობაში) ჩატარებული გლუკოზის ანალიზის მეშვეობით. თრომბოლიზის დაწყებამდე უნდა ნორმალიზდეს სისხლში გლუკოზის დონე.[119]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-418.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000211
http://www.ncbi.nlm.nih.gov/pubmed/31662037?tool=bestpractice.com
ალტეპლაზით მკურნალობა არ უნდა გადაიდოს რაიმე დამატებითი გამოკვლევების გამო, თუ არ არის ეჭვი კონკრეტული უკუჩვენების შესახებ და საჭიროებს გამორიცხვას.
ელექტროკარდიოგრამა
სასურველია, გადავიღოთ ეკგ გულის არითმიის, ან იშემიის გამოსარიცხად, რაც შედარებით ხშირია იშემიური ინსულტის დროს.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
ახლანდელი დიაგნოსტიკური პროტოკოლები გვთავაზობენ, რომ პაციენტი სულ ცოტა, 24 საათი იყოს ეკგ მონიტორზე მოციმციმე არითმიის გამოსარიცხად.[119]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-418.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000211
http://www.ncbi.nlm.nih.gov/pubmed/31662037?tool=bestpractice.com
ეკგ-ს მონიტორინგი გულის ჩასადგმელი მონიტორის გამოყენებასთან ერთად უპირატესია ჩვეულებრივ ეკგ მონიტორინგთან შედარებით წინაგულების ფიბრილაციის დიაგნოსტიკის მხრივ, კრიპტოგენური ინსულტის მქონე პაციენტებში.[124]Sanna T, Diener HC, Passman RS, et al. Cryptogenic stroke and underlying atrial fibrillation. N Engl J Med. 2014 Jun 26;370(26):2478-86.
https://www.nejm.org/doi/10.1056/NEJMoa1313600
http://www.ncbi.nlm.nih.gov/pubmed/24963567?tool=bestpractice.com
რიტმის გრძელვადიანი მონიტორინგი (გულის მობილური ამბულატორიული ტელემეტრიით, იმპლანტირებული ციკლური ჩამწერით ან სხვა მიდგომით) მიზანშეწონილია გაურკვეველი ეტიოლოგიის ინსულტის მქონე პაციენტებში წყვეტილი წინაგულების ფიბრილაციის გამოსავლენად.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
კრიპტოგენული ინსულტის, ან გარდამავალი იშემიური შეტევის მქონე პაციენტები, რომლებიც 55 წლის, ან უფრო მოზრდილი ასაკის არიან, იმყოფებოდნენ არაინვაზიური ამბულატორული ეკგ დაკვირვების ქვეშ 30 დღის განმავლობაში, რათა ექიმებმა შეძლონ პაროქსიზმული მოციმციმე არითმიის დიაგნოსტირება და მკურნალობა.[125]Gladstone DJ, Spring M, Dorian P, et al; EMBRACE Investigators and Coordinators. Atrial fibrillation in patients with cryptogenic stroke. N Engl J Med. 2014 Jun 26;370(26):2467-77.
https://www.nejm.org/doi/10.1056/NEJMoa1311376
http://www.ncbi.nlm.nih.gov/pubmed/24963566?tool=bestpractice.com
შემდგომი კვლევები
მოიცავს:
შრატში ტოქსინების გამოკვლევა უტარდება ყველა იმ პაციენტს, რომლებიც სავარაუდოდ ტოქსიური ნივთიერებებით მოიწამლნენ. ნიშნები და სიმპტომები შეიძლება, ინსულტის მსგავსი იყოს.
კარდიოპულმონური ნიშნებისა და სიმპტომების არსებობისას გულმკერდის რენტგენოსკოპიით შეიძლება, სხვა მნიშვნელოვანი პათოლოგიებიც გამოვავლინოთ, როგორიცაა კარდიომეგალია, აორტის განშრევება, ან პნევმონია.
კრიპტოგენური ინსულტის მქონე პაციენტებში მიზანშეწონილია ტესტების ჩატარება მემკვიდრეობითი ან შეძენილი ჰიპერკოაგულაციური მდგომარეობის, სისხლის ან თავზურგტვინის სითხის ინფექციების და ასევე იმ ინფექციების გამოსავლენად, რომლებმაც შეიძლება გამოიწვიოს ცენტრალური ნერვული სისტემის ვასკულიტი (მაგ. აივ და სიფილისი), ასევე, ტესტები საჭიროა ჩატარდეს უკანონო ნივთიერებების მოხმარებაზე (მაგ., კოკაინი და ამფეტამინები) და სისტემური ანთების მარკერებზე და მიზანშეწონილია გენეტიკური ტესტების ჩატარება ინსულტთან დაკავშირებულ მემკვიდრულ დაავადებებზე, კლინიკური ჩვენების მიხედვით.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
ტესტირებამ შეიძლება გამოავლინოს ერთგენიანი დარღვევები, რომლის პირველად გამოვლინებად აღინიშნება ინსულტი (მაგ., ცერებრალური აუტოსომური დომინანტური არტერიოპათია სუბკორტიკალური ინფარქტით და ლეიკოენცეფალოპათიით [CADASIL], ცერებრალური აუტოსომური რეცესიული არტერიოპათია სუბკორტიკალური ინფარქტით და ლეიკოენცეფალოპათიით [CARASIL], ოჯახური ცერებრული ამილოიდური ანგიოპათია).[126]Boehme AK, Esenwa C, Elkind MS. Stroke risk factors, genetics, and prevention. Circ Res. 2017 Feb 3;120(3):472-95.
https://www.doi.org/10.1161/CIRCRESAHA.116.308398
http://www.ncbi.nlm.nih.gov/pubmed/28154098?tool=bestpractice.com
პაციენტებში დადასტურებული ცერებრალური ვენების თრომბოზით, მიზანშეწონილია ჩატარდეს ტესტები წინასწარგანწყობის ფაქტორების ან მასთან ასოცირებული სამედიცინო მდგომარეობების გამოსავლენად; მაგალითად, ინფექციები (მაგ., COVID-19), მემკვიდრეობითი ან შეძენილი ჰიპერკოაგულაციური მდგომარეობა, აუტოიმუნური დაავადბები (მაგ. ანტიფოსფოლიპიდური ანტისხეულების სინდრომი, სისტემური წითელი მგლურა, ბეჰჩეტის დაავადება, სარკოიდოზი) და გენეტიკური ტესტების ჩატარება მემკვიდრეობითი დაავადებებისთვის, რომლებიც დაკავშირებულია დადასტურებულ ცერებრალური ვენურ თრომბოზთან (მაგ., MTHFR (C677T) პოლიმორფიზმი).[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
სისხლძარღვის ვიზუალიზაციური კვლევა
პაციენტებში, წინა ცირკულაციის ცერებრალური ინფარქტის სიმპტომებით ან TIA-ით, რომლებიც არიან რევასკულარიზაციის კანდიდატები, რეკომენდებულია არაინვაზიური საძილე არტერიების ვიზუალიზაცია კაროტიდების ულტრასონოგრაფიით, CTA ან MR ანგიოგრაფიით სტენოზის ან ინტრაკრანიალური, კაროტიდული ან აორტის სისხლძარღვების ფოლაქების სკრინინგისთვის.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
თავის CTA არის ინტრაკრანიალური სისხლძარღვების შეფასების ყველაზე სწრაფი საშუალება მსხვილი სისხლძარღვების ოკლუზიური ინსულტის დროს.[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
კისრის CTA შეიძლება სწრაფად იქნას მიღებული თავის CTA-სთან ერთად და შესაძლოა დამატებითი ინფორმაცია მოგვაწოდოს ინსულტის ეტიოლოგიის შესახებ, ასევე შეიძლება სასარგებლო აღმოჩნდეს ენდოვასკულარული ქირურგიის დაგეგმვისთვის ენდოვასკულარული თერაპიისას.[119]Powers WJ, Rabinstein AA, Ackerson T, et al. Guidelines for the early management of patients with acute ischemic stroke: 2019 update to the 2018 guidelines for the early management of acute ischemic stroke: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2019 Dec;50(12):e344-418.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000211
http://www.ncbi.nlm.nih.gov/pubmed/31662037?tool=bestpractice.com
[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
ინტრაკრანიული დიდი ზომის არტერიების მაღალი გარჩევადობის გამოსახულება და ექსტრაკრანიული ხერხემლის არტერიული სისტემის გამოსახულება ასევე შეიძლება ეფექტური იყოს ათეროსკლეროზული დაავადების, განშრევების, მოიამოას დაავადების ან სხვა ეტიოლოგიურად შესაბამისი ვასკულოპათიების იდენტიფიცირებისთვის.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
ინტრაკრანიულ (ტრანსკრანიული დოპლერი), ან კისრის კაროტიდულ სისხლძარღვთა ულტრაბგერითმა გამოკვლევამ შეიძლება, შეავსოს მაგნიტურ-რეზონანსული, ან კომპიუტერულ-ტომოგრაფიული ანგიოგრაფიული კვლევის მონაცემები და გარკვეული პერიოდის განმავლობაში დააფიქსიროს სისხლის დინების სიჩქარის ცვლილებები. იშემიური ინსულტის ან გარდამავალი იშემიური ინსულტის მქონე პაციენტებში, რომლებშიც განიხილება შეუხორცებელი ოვალური ხვრელის (PFO) დახურვა, ტრანსკრანიული დოპლერი ემბოლიის გამოვლენით შეიძლება იყოს გონივრული მარჯვნიდან მარცხნივ მიმართულების შუნტის სკრინინგისთვის.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
ტრანსკრანიული დოპლერი დადებითად უპირატესია ტრანსთორაკალურ ექოკარდიოგრაფიასთან შედარებით მარჯვნიდან მარცხნივ მიმართული შუნტირების გამოსავლენად, რომლის მიზეზი, როგორც წესი, შეუხორცებელი ოვალური ხვრელია.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
ტრანსკრანიული დოპლერი ასევე შეიძლება გამოიყენებოდეს ვილისის წრის ძირითადი არტერიული ტოტების არტერიული ოკლუზიის დასადგენად. ის განსაკუთრებით სასარგებლოა სუბარაქნოიდული სისხლდენის მქონე პაციენტებში ვაზოსპაზმის გამოსავლენად და ბავშვებში, რომელთაც აღენიშნებათ ნამგლისებრუჯრედოვანი ანემია. სივრცული რეზოლუცია შეზღუდულია კომპიუტერულ-ტომოგრაფიულ და მაგნიტურ-რეზონანსულ ანგიოგრაფიასთან შედარებით.[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
ცერებრალური ანგიოგრაფიას აქვს ყველაზე მაღალი სივრცითი და დროითი გარჩევადობა სისხლძარღვთა ვიზუალიზაციის სხვა ნებისმიერ კვლევასთან შედარებით. კათეტერზე მიმართული ანგიოგრაფიის ინვაზიურობის გამო, ინსულტის კვლევის საწყის ეტაპზე, როგორც წესი, უპირატესობა ენიჭება სხვა მეთოდებს.[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
იშემიური ინსულტის დროს რუტინული ანგიოგრაფია შემონახულია იმ პაციენტებისთვის, რომლებისთვისაც ენდოვასკულური გამოკვლევა არჩევის მეთოდია, ან თუ მეტი ინფორმაციაა საჭირო იშემიური ტვინის ჰემოდინამიკური სტატუსის უკეთ გასარკვევად(მაგ. კოლატერალური სისხლის მიმოქცევის დასადგენად) შემდგომი მართვისთვის(მაგ, რევასკულარიზაციისთვის).[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
[120]American College of Radiology. ACR appropriateness criteria: cerebrovascular diseases-stroke and stroke-related conditions. 2023 [internet publication].
https://acsearch.acr.org/docs/3149012/Narrative
თუ რუტინული ვიზუალიზაციის კვლევები ვერ აჩვენებენ არტერიულ ოკლუზიას, და თუ ინფარქტის ვიზუალიზაცია და კლინიკური სურათი იძლევა ვენური ინსულტის მახასიათებლებს (მაგ., იშემიური ქსოვილი, რომელიც არ შეესაბამება სისხლძარღვთა მდებარეობას, მძიმე ჰემორაგიული ტრანსფორმაცია და/ან შეშუპება, რთულად კონტროლირებადი გულყრების, ინტრაკრანიალური წნევის მომატების ნიშნები), ცერებრალური ვენური სინუსების გამავლობა შეიძლება შეფასდეს ვენოგრაფიით (CT ან MRI).[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
ცერებრალური ვენური სინუსის თრომბოზის დიაგნოზის დასადასტურებლად რეკომენდებულია MRI ვენოგრაფია.[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
CT ვენოგრაფია არის გონივრული ალტერნატივა შეზღუდული რესურსების მქონე ცენტრებში ან თუ წინასწარ ტესტირების ალბათობა დაბალია.[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
ციფრული სუბტრაქციული ვენოგრაფია ჩვეულებრივ გამოიყენება მხოლოდ მაშინ, როდესაც განიხილება ინვაზიური მკურნალობა.[8]Saposnik G, Bushnell C, Coutinho JM, et al. Diagnosis and management of cerebral venous thrombosis: a scientific statement from the American Heart Association. Stroke. 2024 Mar;55(3):e77-90.
https://www.doi.org/10.1161/STR.0000000000000456
http://www.ncbi.nlm.nih.gov/pubmed/38284265?tool=bestpractice.com
ექოკარდიოგრამა
კრიპტოგენური ინსულტის მქონე პაციენტებში ექოკარდიოგრაფია კონტრასტით ან მის გარეშე მიზანშეწონილია, რათა შეფასდეს ცერებრალური ემბოლიის შესაძლო გულის წყაროები ან ტრანსკარდიული გზები.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
თავის ტვინში კარდიოაორტის ემბოლია შეადგენს იშემიური ინსულტების დაახლოებით 15%-დან 30%-მდე წილს.[2]Adams HP Jr, Bendixen BH, Kappelle LJ, et al; TOAST Investigators. Classification of subtype of acute ischemic stroke: definitions for use in a multicenter clinical trial (TOAST - Trial of Org 10172 in Acute Stroke Treatment). Stroke. 1993 Jan;24(1):35-41.
https://www.ahajournals.org/doi/pdf/10.1161/01.STR.24.1.35
http://www.ncbi.nlm.nih.gov/pubmed/7678184?tool=bestpractice.com
[127]Kamel H, Healey JS. Cardioembolic stroke. Circ Res. 2017 Feb 3;120(3):514-26.
https://www.doi.org/10.1161/CIRCRESAHA.116.308407
http://www.ncbi.nlm.nih.gov/pubmed/28154101?tool=bestpractice.com
ტრანსთორაკალური ექოკარდიოგრაფია (TTE) უპირატესია ტრანს-ეზოფაგური ექოკარდიოგრაფიაზე (TOE) მარცხენა პარკუჭის (LV) თრომბის გამოსავლენად, მაგრამ ტრანსეზოფაგური ექოკარდიოგრაფია უპირატესია ტრანსთორაკალურ ექსოკარდიოგრაფიაზე, მარცხენა წინაგულის თრომბის, აორტის ათერომის, სარქვლის პროთეზირების ანომალიების, სარქვლის პათოლოგიების, ძგიდის ანომალიების და გულის სიმსივნეების გამოვლენაში.[102]Kleindorfer DO, Towfighi A, Chaturvedi S, et al. 2021 guideline for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline from the American Heart Association/American Stroke Association. Stroke. 2021 Jul;52(7):e364-467.
https://www.ahajournals.org/doi/full/10.1161/STR.0000000000000375
http://www.ncbi.nlm.nih.gov/pubmed/34024117?tool=bestpractice.com
ინსულტის შეფასება გარდამავალი იშემიური შეტევის შემდეგ
ერთი ან მეტი გარდამავალი იშემიური შეტევა, რომელიც შეიძლება იყოს სტერეოტიპული, ზოგჯერ, წინ უსწრებს ინსულტს. ინსულტის პრევენციისთვის მათი სწრაფი გამოცნობა და შესაფერისი ჩარევა მნიშვნელოვანია.
ABCD2 შკალა რისკის შემფასებელი მეთოდია, რომელიც შეიძლება, დაგვეხმაროს გიშ შემდგომ ხანმოკლე პერიოდში ინსულტის რისკის პროგნოზირებაში.[128]Johnston SC, Nguyen-Huynh MN, Schwarz ME, et al. National Stroke Association guidelines for the management of transient ischemic attacks. Ann Neurol. 2006 Sep;60(3):301-13.
http://onlinelibrary.wiley.com/doi/10.1002/ana.20942/full
http://www.ncbi.nlm.nih.gov/pubmed/16912978?tool=bestpractice.com
[
ABCD2 ქულა გიშ-ის შემდეგ ინსულტის რისკის პროგნოზირებისთვის
Opens in new window
]
შკალა შემუშავებულია გიშ მომდევნო 2 დღის განმავლობაში ინსულტის რისკის პროგნოზირებისთვის, მაგრამ ასევე შეიძლება ინსულტის პროგნოზირება 90 დღის განმავლობაშიც.
ABCD3 და ABCD3-I ქულები რისკის შეფასების უფრო დეტალური ინსტრუმენტებია, რომლებიც აერთიანებს გარდამავალი იშემიური შეტევის რაოდენობას წინა კვირაში და მაგნიტურ-რეზონანსული ტომოგრაფიის დასკვნებს. ABCD3 და ABCD3-I უფრო ზუსტია, ვიდრე ABCD2 შემდგომი ინსულტის პროგნოზირებისთვის.[129]Kiyohara T, Kamouchi M, Kumai Y, et al. ABCD3 and ABCD3-I scores are superior to ABCD2 score in the prediction of short- and long-term risks of stroke after transient ischemic attack. Stroke. 2014 Feb;45(2):418-25.
https://www.ahajournals.org/doi/full/10.1161/STROKEAHA.113.003077
http://www.ncbi.nlm.nih.gov/pubmed/24335223?tool=bestpractice.com
[130]Zhao M, Wang S, Zhang D, et al. Comparison of stroke prediction accuracy of ABCD2 and ABCD3-I in patients with transient ischemic attack: a meta-analysis. J Stroke Cerebrovasc Dis. 2017 Oct;26(10):2387-95.
http://www.ncbi.nlm.nih.gov/pubmed/28647418?tool=bestpractice.com
[131]Mayer L, Ferrari J, Krebs S, et al; Austrian Stroke Unit Collaborators. ABCD3-I score and the risk of early or 3-month stroke recurrence in tissue- and time-based definitions of TIA and minor stroke. J Neurol. 2018 Mar;265(3):530-4.
https://link.springer.com/article/10.1007/s00415-017-8720-8
http://www.ncbi.nlm.nih.gov/pubmed/29327286?tool=bestpractice.com
ABCD3I calculator
Opens in new window
დიდი ბრიტანეთის ჯანდაცვის და სამედიცინო დახმარების დახელოვნების ეროვნული ინსტიტუტი აღნიშნავს, რომ ყველა ადამიანი, ვისზეც არსებობს გარდამავალ იშემიურ შეტევაზე ეჭვი, განიხილებოდეს, როგორც ინსულტის პოტენციურად მაღალი რისკის მქონე, სპეციალისტის მიერ შეფასებით და გამოკვლევით სიმპტომების დაწყებიდან 24 საათის განმავლობაში. ეს ეფუძნება მტკიცებულებას, რომ რისკის პროგნოზირების ქულები, რომლებიც გამოიყენება იზოლირებულად, დაბალია გარდამავალი იშემიური შეტევის შემდეგ ინსულტის დაბალი და მაღალი რისკის დიფერენცირებაში.[132]National Institute for Health and Care Excellence. Stroke and transient ischaemic attack in over 16s: diagnosis and initial management. April 2022 [internet publication].
https://www.nice.org.uk/guidance/ng128
 [Figure caption and citation for the preceding image starts]: (A) არაკონტრასტული T1-შეწონილი მრტ. (B) პოსტ-კონტრასტული T1-შეწონილი მრტ გვიჩვენებს ლეპტომენინგიალური სისხლძარღვების მინიმალურ გადიდებას მარჯვენა ფრონტალურ რეგიონში. (C) დიფუზურ-შეწონილი გამოსახულება (DWI), რომელიც წარმოგვიდგენს ჰიპერინტენსიურ უბანს მარჯვენა ფრონტალურ რეგიონში. (D) აშკარა დიფუზიის კოეფიციენტის (ADC) რუკაზე ჩანს ჰიპოინტენსიური კერა, რაც მიუთითებს შეზღუდულ დიფუზიაზე, რაც ურთიერთკავშირშია DWI მაღალ ინტენსიურობასთან და ექსპონენციურ დიფუზიასთან. (E) ADC მაჩვენებელი არის 0.22X10^-3mm^2/წამში, რაც შეესაბამება უმწვავეს ინფარქტს.ერიკ ე. სმიტის პერსონალური კოლექციიდან; გამოიყენება ნებართვით [Citation ends].
[Figure caption and citation for the preceding image starts]: (A) არაკონტრასტული T1-შეწონილი მრტ. (B) პოსტ-კონტრასტული T1-შეწონილი მრტ გვიჩვენებს ლეპტომენინგიალური სისხლძარღვების მინიმალურ გადიდებას მარჯვენა ფრონტალურ რეგიონში. (C) დიფუზურ-შეწონილი გამოსახულება (DWI), რომელიც წარმოგვიდგენს ჰიპერინტენსიურ უბანს მარჯვენა ფრონტალურ რეგიონში. (D) აშკარა დიფუზიის კოეფიციენტის (ADC) რუკაზე ჩანს ჰიპოინტენსიური კერა, რაც მიუთითებს შეზღუდულ დიფუზიაზე, რაც ურთიერთკავშირშია DWI მაღალ ინტენსიურობასთან და ექსპონენციურ დიფუზიასთან. (E) ADC მაჩვენებელი არის 0.22X10^-3mm^2/წამში, რაც შეესაბამება უმწვავეს ინფარქტს.ერიკ ე. სმიტის პერსონალური კოლექციიდან; გამოიყენება ნებართვით [Citation ends]. [Figure caption and citation for the preceding image starts]: თავის ტვინის არაკონტრასტული კტ სკანირება ავლენს მარცხენა ბაზალური განგლიის ქვემწვავე იზოლირებულ ინფარქტს მარცხენა ფრონტალური რქის??? მასის ეფექტით.Courtesy of BMJ Case Reports 2009; doi:10.1136/bcr.10.2008.1139 [Citation ends].
[Figure caption and citation for the preceding image starts]: თავის ტვინის არაკონტრასტული კტ სკანირება ავლენს მარცხენა ბაზალური განგლიის ქვემწვავე იზოლირებულ ინფარქტს მარცხენა ფრონტალური რქის??? მასის ეფექტით.Courtesy of BMJ Case Reports 2009; doi:10.1136/bcr.10.2008.1139 [Citation ends].