El diagnóstico es clínico y se respalda con pruebas cuando sea necesario. Se debe preguntar a los pacientes sobre la frecuencia, la gravedad, el momento (diurno o nocturno) y la duración de los síntomas, así como sobre la presencia de desencadenantes específicos (dietéticos o no dietéticos).[5]Fass R. Gastroesophageal reflux disease. N Engl J Med. 2022 Sep 29;387(13):1207-16.
http://www.ncbi.nlm.nih.gov/pubmed/36170502?tool=bestpractice.com
Los síntomas de mayor confianza son acidez y regurgitación.[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
Estos síntomas a menudo aparecen después de las comidas, especialmente comidas en gran cantidad o con grasas. Los síntomas pueden empeorar cuando el paciente se encuentra acostado o se inclina. El alivio con antiácidos es típico. Entre los síntomas extraesofágicos atípicos, se incluyen tos, laringitis, asma o erosión dental.[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
[6]Chen JW, Vela MF, Peterson KA, et al. AGA clinical practice update on the diagnosis and management of extraesophageal gastroesophageal reflux disease: expert review. Clin Gastroenterol Hepatol. 2023 Jun;21(6):1414-21.e3.
https://www.cghjournal.org/article/S1542-3565(23)00143-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/37061897?tool=bestpractice.com
Los síntomas de alarma (anemia, disfagia, hematemesis, melenas, vómitos persistentes o pérdida de peso involuntaria) aumentan la posibilidad de desarrollar estenosis péptica, esofagitis o cáncer.[9]Savarino E, Bredenoord AJ, Fox M, et al. Expert consensus document: advances in the physiological assessment and diagnosis of GERD. Nat Rev Gastroenterol Hepatol. 2017 Nov;14(11):665-76.
https://www.nature.com/articles/nrgastro.2017.130
http://www.ncbi.nlm.nih.gov/pubmed/28951582?tool=bestpractice.com
La exploración física generalmente es normal.
Si bien es posible que se indique un protocolo terapéutico con inhibidores de la bomba de protones (IBP) a los pacientes típicos, se justifica hacer pruebas diagnósticas adicionales a aquellos que presenten síntomas de larga duración o de alarma. Aquellos que no respondan a los IBP también ameritan una evaluación adicional para detectar complicaciones u otras enfermedades.
En la mayoría de las guías de práctica clínica, no se recomienda la detección rutinaria de Helicobacter pylori. Sin embargo, en el Reino Unido, las guías de práctica clínica del National Institute for Health and Care Excellence (NICE) recomiendan ofrecer la prueba de Helicobacter pylori (mediante una prueba de aliento o una prueba de antígeno en heces) a personas con síntomas "similares al reflujo" no investigados (es decir, personas con síntomas "similares al reflujo" que no se han sometido a una endoscopia).[36]National Institute for Health and Care Excellence. Gastro-oesophageal reflux disease and dyspepsia in adults: investigation and management. Oct 2019 [internet publication].
https://www.nice.org.uk/guidance/cg184
Síntomas típicos
En los pacientes con síntomas típicos, es decir, ardor de estómago y regurgitación, debe iniciarse un ensayo breve (unas 8 semanas) de un IBP y una terapia de estilo de vida (como la pérdida de peso, si es necesario, y la elevación de la cabecera de la cama para los rasgos nocturnos).[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
[37]Yadlapati R, Gyawali CP, Pandolfino JE, et al. AGA clinical practice update on the personalized approach to the evaluation and management of GERD: expert review. Clin Gastroenterol Hepatol. 2022 May;20(5):984-94.e1.
https://www.cghjournal.org/article/S1542-3565(22)00079-9/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/35123084?tool=bestpractice.com
El alivio de los síntomas se presume como diagnóstico, pero el fracaso del tratamiento con IBP no excluye la ERGE.
Utilizando la endoscopia y la monitorización ambulatoria del pH como norma de referencia, un ensayo breve de dosis altas de IBP presenta una sensibilidad conjunta del 78% y una especificidad del 54%.[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
Endoscopia en caso de síntomas prolongados, no reactivos o atípicos
La endoscopia gastrointestinal superior (esofagogastroduodenoscopia [EGD]) está indicada en los pacientes que tienen síntomas atípicos, recidivantes o persistentes.[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
[5]Fass R. Gastroesophageal reflux disease. N Engl J Med. 2022 Sep 29;387(13):1207-16.
http://www.ncbi.nlm.nih.gov/pubmed/36170502?tool=bestpractice.com
[37]Yadlapati R, Gyawali CP, Pandolfino JE, et al. AGA clinical practice update on the personalized approach to the evaluation and management of GERD: expert review. Clin Gastroenterol Hepatol. 2022 May;20(5):984-94.e1.
https://www.cghjournal.org/article/S1542-3565(22)00079-9/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/35123084?tool=bestpractice.com
[38]Muthusamy VR, Lightdale JR, Acosta RD, et al; ASGE Standards of Practice Committee. The role of endoscopy in the management of GERD. Gastrointest Endosc. 2015;81(6):1305-10.
http://www.giejournal.org/article/S0016-5107(15)00147-9/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/25863867?tool=bestpractice.com
La esofagogastroduodenoscopia (EGD) puede identificar un diagnóstico alternativo (como neoplasia maligna esofágica o úlcera péptica) o identificar complicaciones de la ERGE (como el esófago de Barrett).
Considere la evaluación de causas no gastrointestinales antes de la endoscopía en pacientes con características extraesofágicas aisladas (p. ej., laringitis, globo faríngeo, erosiones del esmalte dental, halitosis).[6]Chen JW, Vela MF, Peterson KA, et al. AGA clinical practice update on the diagnosis and management of extraesophageal gastroesophageal reflux disease: expert review. Clin Gastroenterol Hepatol. 2023 Jun;21(6):1414-21.e3.
https://www.cghjournal.org/article/S1542-3565(23)00143-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/37061897?tool=bestpractice.com
Los pacientes que tienen características extraesofágicas con síntomas típicos de ERGE pueden someterse a una prueba inicial de 8-12 semanas de terapia con IBP antes de la endoscopía o de pruebas adicionales.[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
[6]Chen JW, Vela MF, Peterson KA, et al. AGA clinical practice update on the diagnosis and management of extraesophageal gastroesophageal reflux disease: expert review. Clin Gastroenterol Hepatol. 2023 Jun;21(6):1414-21.e3.
https://www.cghjournal.org/article/S1542-3565(23)00143-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/37061897?tool=bestpractice.com
Si se realiza una endoscopia para diagnosticar la ERGE, debe suspenderse el tratamiento con IBP durante 2-4 semanas para evaluar si hay una exposición excesiva al ácido esofágico en ausencia de un IBP.[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
El esófago de Barrett se puede detectar después de la cicatrización de la esofagitis erosiva de grados más altos. Por lo tanto, si la endoscopia se realiza debido a la preocupación por el esófago de Barrett (p. ej., síntomas de larga data), puede ser mejor llevar a cabo el procedimiento después de un curso de 8 semanas de tratamiento con IBP.[38]Muthusamy VR, Lightdale JR, Acosta RD, et al; ASGE Standards of Practice Committee. The role of endoscopy in the management of GERD. Gastrointest Endosc. 2015;81(6):1305-10.
http://www.giejournal.org/article/S0016-5107(15)00147-9/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/25863867?tool=bestpractice.com
Signos y síntomas de alarma
Los signos y síntomas de alarma que sugieren una enfermedad complicada son la pérdida de peso, la disfagia, la odinofagia, la anemia, el sangrado o la evidencia de sangre en las heces.[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
[9]Savarino E, Bredenoord AJ, Fox M, et al. Expert consensus document: advances in the physiological assessment and diagnosis of GERD. Nat Rev Gastroenterol Hepatol. 2017 Nov;14(11):665-76.
https://www.nature.com/articles/nrgastro.2017.130
http://www.ncbi.nlm.nih.gov/pubmed/28951582?tool=bestpractice.com
Está justificada la realización de una endoscopia en estos pacientes.[Figure caption and citation for the preceding image starts]: Esofagitis de moderada a grave con múltiples úlceras esofágicas lineales de fondo limpioDe la colección del Dr Douglas G. Adler; usado con autorización [Citation ends].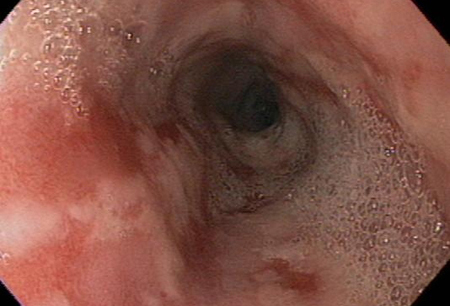
Pacientes con síntomas persistentes en terapia con IBP
Se justifica la realización de más pruebas en pacientes con síntomas persistentes a pesar del tratamiento con IBP. Debe realizarse una endoscopia, si no se ha realizado previamente.[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
[37]Yadlapati R, Gyawali CP, Pandolfino JE, et al. AGA clinical practice update on the personalized approach to the evaluation and management of GERD: expert review. Clin Gastroenterol Hepatol. 2022 May;20(5):984-94.e1.
https://www.cghjournal.org/article/S1542-3565(22)00079-9/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/35123084?tool=bestpractice.com
En ausencia de esofagitis erosiva (grado B de Los Ángeles y superior) o esófago de Barrett de segmento largo (≥3 cm), debe realizarse una monitorización ambulatoria prolongada del pH, sin tratamiento farmacológico, para confirmar o descartar la ERGE.[37]Yadlapati R, Gyawali CP, Pandolfino JE, et al. AGA clinical practice update on the personalized approach to the evaluation and management of GERD: expert review. Clin Gastroenterol Hepatol. 2022 May;20(5):984-94.e1.
https://www.cghjournal.org/article/S1542-3565(22)00079-9/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/35123084?tool=bestpractice.com
Debe realizarse una manometría esofágica:[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
antes de la cirugía antirreflujo
en pacientes que no responden a los IBP y cuya etiología no puede determinarse mediante la monitorización de la impedancia-pH
y en pacientes con dolor torácico no cardíaco, especialmente los que no responden a los IBP, para evaluar las anomalías de la motilidad.
Otras modalidades de estudios por imágenes
La cápsula endoscópica esofágica se introdujo como una alternativa segura y menos invasiva para la endoscopia gastrointestinal superior, y como una posible herramienta diagnóstica y de cribado para evaluar la patología esofágica. Según estudios realizados, se demostró solo sensibilidad y especificidad moderadas para el diagnóstico de los desórdenes esofágicos, y presentan una aceptación y un rol limitados en el cribado de enfermedades de la mucosa (esofagitis erosiva y esófago de Barrett).[39]Sharma P, Wani S, Rastogi A, et al. The diagnostic accuracy of esophageal capsule endoscopy: a blinded, prospective study. Am J Gastroenterol. 2008 Mar;103(3):525-32.
http://www.ncbi.nlm.nih.gov/pubmed/17459025?tool=bestpractice.com
[40]Eliakim R, Sharma VK, Yassin K, et al. A prospective study of the diagnostic accuracy of PillCam ESO esophageal capsule endoscopy versus conventional upper endoscopy in patients with chronic gastroesophageal reflux diseases. J Clin Gastroenterol. 2005 Aug;39(7):572-8.
http://www.ncbi.nlm.nih.gov/pubmed/16000923?tool=bestpractice.com
[41]Bhardwaj A, Hollenbeak CS, Pooran N. A meta-analysis of the diagnostic accuracy of esophageal capsule endoscopy. Am J Gastroenterol. 2009 Jun;104(6):1533-9.
http://www.ncbi.nlm.nih.gov/pubmed/19491867?tool=bestpractice.com
La prueba de cápsula endoscópica se realiza para comodidad del paciente en determinadas circunstancias. Está contraindicada ante la sospecha de estenosis (p. ej., presencia de disfagia), o estenosis o adherencias conocidas.
La ingesta de solución de bario puede ser útil en pacientes con disfagia para los que la endoscopia está contraindicada o no está disponible.[42]Hirano I, Richter JE; Practice Parameters Committee of the American College of Gastroenterology. ACG Practice Guidelines: esophageal reflux testing. Am J Gastroenterol. 2007 Mar;102(3):668-85.
http://www.gi.org/physicians/guidelines/EsophagealRefluxTesting.pdf
http://www.ncbi.nlm.nih.gov/pubmed/17335450?tool=bestpractice.com
[43]Levine MS, Carucci LR, DiSantis DJ, et al. Consensus statement of Society of Abdominal Radiology disease-focused panel on barium esophagography in gastroesophageal reflux disease. AJR Am J Roentgenol. 2016 Nov;207(5):1009-15.
https://www.doi.org/10.2214/AJR.16.16323
http://www.ncbi.nlm.nih.gov/pubmed/27490234?tool=bestpractice.com
Los estudios por imágenes de bario no deben utilizarse únicamente como prueba diagnóstica de la ERGE.[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
La presencia de reflujo en un esofagrama con bario tiene escasa sensibilidad y especificidad para la ERGE, en comparación con las pruebas de pH.[1]Katz PO, Dunbar KB, Schnoll-Sussman FH, et al. ACG clinical guideline for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2022 Jan 1;117(1):27-56.
https://journals.lww.com/ajg/fulltext/2022/01000/acg_clinical_guideline_for_the_diagnosis_and.14.aspx
http://www.ncbi.nlm.nih.gov/pubmed/34807007?tool=bestpractice.com
