Abordaje
El cáncer de páncreas, por lo general, se presenta de manera tardía con la enfermedad avanzada. Los síntomas incluyen dolor abdominal superior sin explicación, ictericia obstructiva indolora, pérdida de peso y, en las últimas etapas, dolor de espalda. Todos los pacientes de los que se tenga sospecha de cáncer de páncreas deben ser sometidos a investigación y tratamiento, sin demora, en un marco de equipos de especialistas para garantizar un diagnóstico rápido y un tratamiento inmediato.
Anamnesis y exploración física
Los médicos deben considerar el cáncer de páncreas en todos los pacientes que presenten dolor abdominal superior sin explicación, ictericia obstructiva indolora, pérdida de peso y dolor de espalda. El cáncer de páncreas se puede presentar como enfermedad en fase inicial o avanzada.
Enfermedad en fase inicial
En las etapas iniciales, cuando no hay obstrucción de las vías biliares, la enfermedad se presenta con síntomas inespecíficos, como malestar general, dolor abdominal, náuseas o pérdida de peso.[36]
Enfermedad avanzada
En la enfermedad más avanzada, los tumores de la cabeza del páncreas generalmente obstruyen el conducto biliar común y se presentan con síntomas de ictericia obstructiva, como heces claras, orina oscura o prurito. Los tumores en el cuerpo y en la cola suelen presentarse más tarde y más a menudo con dolor, generalmente, epigástrico con radiación hacia la espalda; la ictericia en estos pacientes es generalmente provocada por metástasis hiliar o hepática. El dolor de espalda persistente está asociado con las metástasis retroperitoneales.
La infiltración pancreática extensiva o la obstrucción de los conductos pancreáticos principales también provocarán disfunción exocrina, lo cual lleva a una malabsorción y una esteatorrea, o un episodio de pancreatitis sin explicación. La disfunción endocrina, que lleva a una diabetes de inicio reciente que se presenta con sed, poliuria, nicturia y pérdida de peso, está presente en entre un 20% y un 47% de los pacientes.[37] El cáncer de páncreas se debe considerar en pacientes adultos (50 años de edad o más) con diabetes de inicio reciente, pero sin características predisponentes o historia familiar positiva de diabetes mellitus.[1][5]
Otros signos de enfermedad avanzada incluyen pérdida de peso, anorexia, fatiga, una masa abdominal en el epigastrio, hepatomegalia, un signo de Courvoisier positivo (ictericia y vesícula biliar palpable indolora) o signos de coagulación intravascular diseminada: petequias, púrpura, equimosis. Un tumor grande o un edema peritumoral pueden comprimir el estómago o el duodeno, lo que provoca náuseas y saciedad precoz.[36]
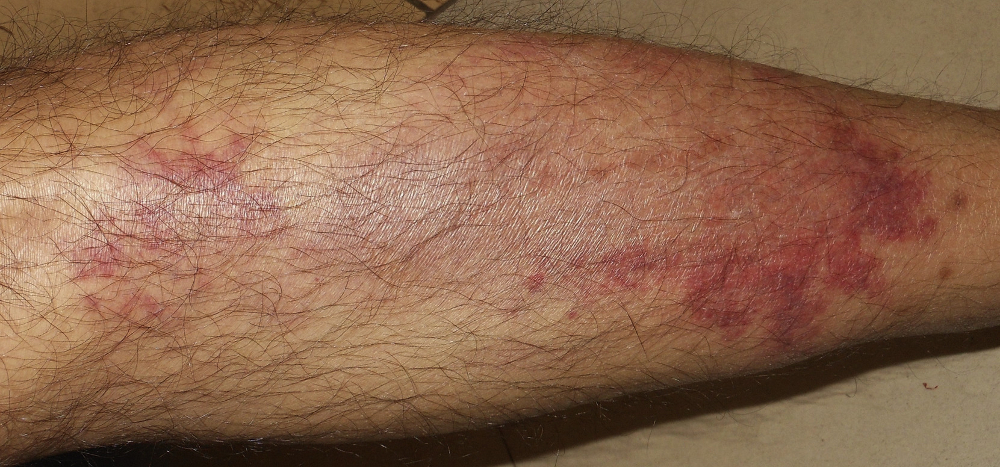
Debido a que los pacientes con cáncer de páncreas tienen un mayor riesgo de padecer una enfermedad tromboembólica, la trombosis venosa o la tromboflebitis migratoria (signo de Trousseau) también podrían ser una primera presentación del cáncer de páncreas.[7][Figure caption and citation for the preceding image starts]: Signo de Trousseau en un paciente con adenocarcinoma de páncreasPunithakumar EJ et al. Síndrome de Trousseau en el carcinoma de páncreas. Surgery. 2021;169(2):E3-4; usado con autorización [Citation ends].
Análisis clínicos
No existen análisis de sangre diagnósticos para el cáncer de páncreas. Los análisis clínicos adecuados para realizar en el análisis diagnóstico incluyen los siguientes.
Pruebas de función hepática (PFH): las PFH anormales están asociadas con el grado de ictericia obstructiva, pero no pueden diferenciar la obstrucción biliar (de cualquier causa) de las metástasis hepáticas.[38]
Biomarcadores: los biomarcadores disponibles, como el antígeno del cáncer (CA)19-9 o el antígeno carcinoembrionario, carecen de la especificidad y sensibilidad deseadas para una detección temprana.[39] CA19-9 tiene una sensibilidad de 70% a 90% y una especificidad del 90%. Los resultados falsos positivos se obtienen a menudo en la ictericia obstructiva benigna o en la pancreatitis crónica. CA19-9 es especialmente útil para ayudar en la estadificación preoperatoria, en la identificación de la recurrencia en pacientes que se sometieron a resección y en la evaluación de la respuesta al tratamiento en la enfermedad avanzada.[18] Sin embargo, no se recomienda utilizar el CA19-9 por sí solo para predecir la resecabilidad quirúrgica.[40]
Perfil de coagulación y hemograma completo (HC): una alteración de los factores de coagulación dependientes de la vitamina K provocará un tiempo de protrombina prolongado. Es necesario realizar un hemograma completo (HC) y un perfil de coagulación antes de cualquier procedimiento diagnóstico invasivo.
Estudios por imágenes no invasivos
La tomografía computarizada (TC) se utiliza para diagnosticar y estadificar el cáncer de páncreas, y para determinar si un tumor es resecable.[1][41]
Protocolo pancreático TAC
Todos los pacientes de los que se tenga sospecha inicial de cáncer de páncreas deben someterse a una evaluación mediante una tomografía computarizada (TC) espiral o helicoidal en fase dinámica de acuerdo con un protocolo específico del páncreas (es decir, con imágenes transversales trifásicas y cortes delgados, y en el aspecto específico de la fase venosa, con contraste intravenoso).[1][42][43] Se ha demostrado que se consigue un 97% de tasas de diagnóstico de cáncer de páncreas con una predicción precisa de la resecabilidad en el 80% al 90% de los pacientes.[18][44][45]
En el Reino Unido, se recomienda realizar un TC urgente (o una ecografía si no se dispone de TC) a los pacientes ≥60 años con pérdida de peso y cualquiera de los siguientes síntomas: diarrea, dolor de espalda, dolor abdominal, náuseas, vómitos, estreñimiento o diabetes de inicio reciente.[46] Los pacientes de edad ≥40 años con ictericia deben ser remitidos directamente para una cita hospitalaria urgente.[46]
[Figure caption and citation for the preceding image starts]: Contrast enhanced abdominal computed tomography scan showing (A) a large mass in the head of pancreas with encasement of the superior mesenteric artery (white arrow) and (B) dilated intrahepatic ducts (black arrowheads) and encasement of the superior mesenteric vein (white arrow)Takhar AS et al. BMJ. 2004;329:668 [Citation ends].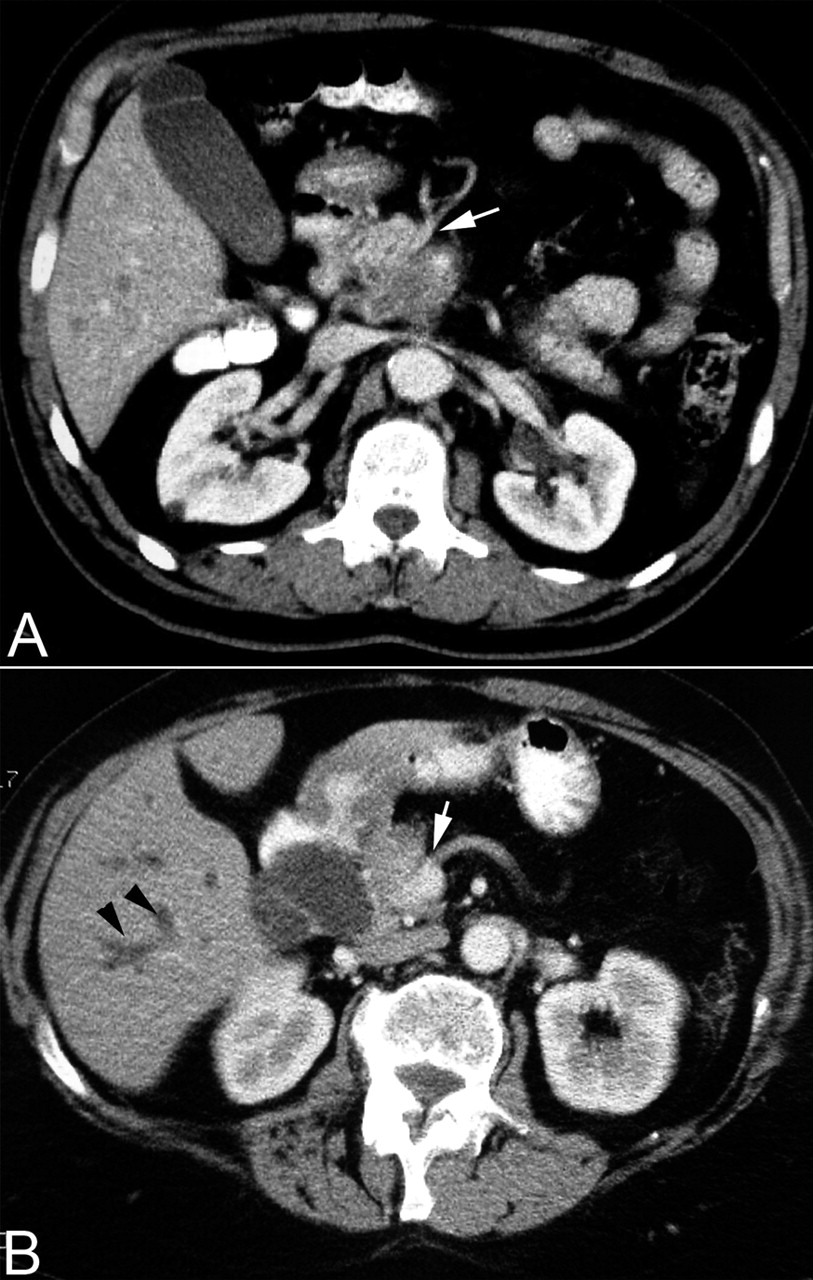
Ultrasonido
La ecografía transabdominal puede detectar tumores de más de 2 cm de tamaño y posiblemente la diseminación extrapancreática (principalmente metástasis en el hígado) o la dilatación del conducto biliar común; la sensibilidad es menor en el caso de la enfermedad temprana o de los tumores en el cuerpo o la cola del páncreas.[18] Sin embargo, un ultrasonido de abdomen común no descarta el cáncer de páncreas, debido a que es posible que el páncreas no se evalúe de manera adecuada mediante esta modalidad. Los gases intestinales subyacentes o el hábito corporal pueden dificultar la visualización del páncreas.[47]
Imaginología por resonancia magnética
La imagen por resonancia magnética (IRM) produce resultados similares a los de la TC y pueden ser de utilidad para pacientes que no pueden recibir contraste intravenoso. La resonancia magnética hepática se puede utilizar para aclarar lesiones hepáticas ambiguas, especialmente en presencia de obstrucciones biliares.[41] La IRM ponderada por difusión (DW) ha demostrado tener una alta especificidad (91%) en la diferenciación de las lesiones pancreáticas y se puede considerar una prueba útil para diferenciar las lesiones pancreáticas benignas de las malignas, especialmente, cuando se utiliza en combinación con una TC/tomografía por emisión de positrones (PET) con flúor-18-fluorodesoxiglucosa, que tiene una sensibilidad de un 87% a un 90%. Sin embargo, se necesitan más estudios para establecer la función precisa de la IRM ponderada por difusión (DW) y la PET/TC para el diagnóstico del cáncer de páncreas.[48][49][50]
Tomografía por emisión de positrones
La TC combinada con una exploración por tomografía por emisión de positrones (TEP) puede utilizarse como complemento de la TC del protocolo pancreático para ayudar a la detección de metástasis extrapancreáticas en pacientes de alto riesgo. Los indicadores de alto riesgo son la alta carga de síntomas, la enfermedad resecable en el límite, el tumor primario grande, los ganglios linfáticos regionales grandes y el CA 19-9 marcadamente elevado.[1] Se ha descrito una sensibilidad de la TEP/TC del 61% para la detección de la enfermedad metastásica.[51]
Se puede considerar la TEP/TC o la TEP/IRM para detectar metástasis extrapancreáticas en pacientes con enfermedad de alto riesgo, pero no se deben usar como sustituto de la TC con contraste.[1]
Colangiopancreatografía por resonancia magnética/angiografía
La colangiopancreatografía por resonancia magnética (CPRM), un método no invasivo para evaluar el tracto biliar, proporciona información detallada de los conductos sin los riesgos de la colangiopancreatografía retrógrada endoscópica (CPRE) invasiva.[52][53] La CPRM no evalúa la ampolla tan claramente como la CPRE.[54]La angiografía por resonancia magnética (ARM) muestra la anatomía vascular.[55]
La Sociedad Europea de Oncología Médica recomienda la evaluación de estudios por imágenes 4 semanas antes del inicio del tratamiento.[41] En los pacientes con ictericia debido a un cáncer obstructivo de la cabeza del páncreas, se deben realizar imágenes antes del drenaje biliar o la colocación del stent.[41]
Estudios por imágenes invasivos
El ultrasonido endoscópico (UE) tiene una sensibilidad alta para detectar tumores pequeños (tan pequeños como de 2-3 mm) y la invasión de las estructuras vasculares principales (a pesar de que es menos preciso para captar imágenes de la arteria mesentérica superior), y para caracterizar las lesiones quísticas pancreáticas.[56]
La aspiración con aguja fina guiada por EUS (EUS-FNA) para citología tiene una sensibilidad del 85% al 91% y una especificidad del 94% al 98% para el diagnóstico del cáncer de páncreas.[57][58] La aspiración con aguja fina (AAF) de los manguitos de tejido blando perivascular puede detectar metástasis migratorias extravasculares que no son visibles en la TC o la IRM.[59] Los riesgos de la EUS-FNA incluyen la perforación, la infección, la pancreatitis iatrogénica, la hemorragia, la peritonitis biliar y la siembra maligna.[60]
La CPRE facilita la toma de muestras para citología o histología y la colocación de stents para paliar la obstrucción biliar cuando no se opta por la cirugía o ésta debe retrasarse.[18] La CPRE no debe utilizarse únicamente para la obtención de estudios por imágenes.[18]
La laparoscopia, que incluye la ecografía laparoscópica y los lavados peritoneales, puede detectar lesiones metastásicas ocultas en el hígado y la cavidad peritoneal no identificadas por otras modalidades de diagnóstico por estudios por imágenes (especialmente en el caso de lesiones en el cuerpo o la cola del páncreas, o en pacientes con un mayor riesgo de enfermedades diseminadas: tumor primario de gran tamaño, límite resecable, CA19-9 elevado).[61][62][63] Sin embargo, los criterios de selección para identificar a los pacientes en los que una laparoscopia de estadificación tendría un alto grado de precisión diagnóstica deberán verificarse en estudios prospectivos adicionales.[62][63]
No existe un consenso uniforme en cuanto al uso de tecnologías de estadificación adicionales. El uso selectivo de la PRE o la colangiopancreatografía por resonancia magnética (CPRM) (y, ocasionalmente, la angiografía por resonancia magnética [ARM]) definirá con precisión el tamaño del tumor, la infiltración y la presencia de la enfermedad metastásica. El ultrasonido endoscópico (UE) se indica especialmente en los pacientes cuyas exploraciones por tomografía computarizada (TC) no muestran ninguna lesión o en los pacientes que presentan afectación cuestionable de los ganglios linfáticos o vasculares. Según la experiencia del centro, la estadificación laparoscópica puede ser adecuada en algunos pacientes.[1][64]
Diagnóstico tisular
El diagnóstico por histología no es necesario antes de la resección quirúrgica; una biopsia no diagnóstica no debe postergar el tratamiento quirúrgico adecuado cuando la sospecha clínica de cáncer de páncreas es elevada.[1] Por otra parte, en los pacientes con enfermedad irresecable avanzada seleccionados para recibir terapia paliativa, es necesario obtener la confirmación a través de una biopsia.[65] Todos los pacientes deben ser derivados a un centro especializado en el tratamiento de enfermedades pancreáticas, sin esperar una biopsia.
La biopsia guiada o la aspiración con aguja fina bajo ecografía, o los cepillados ductales pancreáticos, o las biopsias en la CPRE son preferibles a un abordaje transperitoneal realizado de forma transcutánea bajo guía de ecografía o TC en pacientes con enfermedad no metastásica.[1] Los dos problemas principales de las técnicas transperitoneales son el riesgo de obtener resultados falsos negativos y células tumorales diseminadas por todo el conducto de la aguja o dentro del peritoneo.[66] No se requiere una prueba de neoplasia maligna en la biopsia antes de la resección quirúrgica, y una biopsia no diagnóstica no debe retrasar la resección si la sospecha clínica de cáncer de páncreas es alta.[1] La enfermedad metastásica debería confirmarse idealmente mediante una biopsia de núcleo de un lugar metastásico.[1]
Pruebas genómicas
Se recomienda realizar pruebas para detectar mutaciones genómicas procesables, si están disponibles, en pacientes seleccionados con cáncer de páncreas metastásico.
Los resultados se utilizan para seleccionar el tratamiento de segunda línea más adecuado. Se recomiendan las pruebas de la línea germinal y del tumor. Las alteraciones genómicas de interés incluyen la inestabilidad de microsatélites/deficiencia de reparación de parches, las mutaciones del BRCA y las fusiones del gen NRTK.[43]
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad