Abordaje
Todos los pacientes que presentan evidencia de infección y síntomas respiratorios deben someterse a exámenes diagnósticos para descartar derrame paraneumónico, especialmente aquellos que no mejoran a pesar del tratamiento antibiótico para la neumonía.[2]
La prueba inicial de elección es una radiografía de tórax, y si el médico es experto en ecografía en el punto de atención, esta también puede usarse para ayudar a cuantificar y calificar el derrame.[8] Si se observa un derrame significativo, se requiere una toracocentesis diagnóstica (aspiración pleural) con orientación ecográfica.[8] En los pacientes en los que se sospecha un derrame paraneumónico complicado o un empiema, es razonable realizar una toracostomía con tubo por adelantado para ayudar a lograr el control de la fuente y proporcionar una vía para el drenaje continuo y la posible instilación de terapias.[8] La aspiración de pus franca es diagnóstica del empiema, pero si no existe pus franca, es necesario realizar otras pruebas bioquímicas y microbiológicas para diagnosticar si se trata o no de un derrame paraneumónico complicado.
Antecedentes clínicos
Síntomas de presentación
Los síntomas de presentación clave del empiema son dificultad para respirar (que resulta de un gran derrame pleural o de una neumonía), fiebre y dolor torácico pleurítico (dolor que empeora al respirar profundamente, toser, estornudar y mover el tórax). Otros síntomas asociados incluyen los de la neumonía (tos productiva, esputo de color verde o marrón rojizo, disnea) e infección sistémica (anorexia, malestar general, fatiga, escalofríos intensos).
Los pacientes tienden a presentar antecedentes de enfermedad subaguda, con una duración media de los síntomas antes de la hospitalización de 2 semanas.[23][24] La falta de respuesta a los antibióticos en pacientes con neumonía o el deterioro del estado clínico sugiere el desarrollo de un derrame paraneumónico complicado o de un empiema.
La ausencia de signos clínicos característicos puede retrasar el diagnóstico. Los pacientes inmunocomprometidos o los pacientes que ya están tomando antibióticos pueden presentar pocos signos clínicos de infección. Los pacientes con empiemas por anaerobios pueden acudir a consulta con una enfermedad más indolente que se caracteriza por pérdida de peso, malestar general y fatiga.
Historia clínica previa
La mayoría de los pacientes que desarrollan empiema tienen antecedentes recientes de neumonía, traumatismo torácico o intervención iatrogénica en el espacio pleural, como una cirugía de tórax, o procedimientos médicos como la inserción de un drenaje torácico (4%), la toracocentesis (aspiración pleural), la toracostomía con tubo (inserción de drenaje torácico) y la aspiración de neumotórax o derrames pleurales.[3]
Los pacientes pueden tener antecedentes de una afección clínica que los predispone al desarrollo de neumonía y por ende, empiema, como enfermedades pulmonares preexistentes (p. ej., bronquiectasia, enfermedad pulmonar obstructiva crónica (EPOC), cáncer de pulmón) o afecciones asociadas a un mayor riesgo de aspiración (p. ej., accidente cerebrovascular, presencia de una sonda nasogástrica o endotraqueal). Los pacientes inmunocomprometidos (p. ej., debido a una enfermedad hematológica, quimioterapia, virus de la inmunodeficiencia humana [VIH] o desnutrición) presentan además mayor riesgo de desarrollar empiema.
Antecedentes sociales
El abuso de alcohol y la adicción a las drogas son otros factores de riesgo para el desarrollo de un empiema.
Exploración física
La exploración física revela evidencia de derrame pleural con o sin signos de infección sistémica.
Los derrames pleurales grandes se caracterizan por matidez a la percusión (que clásicamente se describe como de calidad "pétrea") y disminución de los sonidos respiratorios con reducción de la sonoridad vocal del lado afectado. Es posible que los derrames pleurales más pequeños no sean detectables en la exploración física.
El shock séptico se presenta con pirexia, taquipnea, taquicardia e hipotensión (presión arterial <90/60). Estos pacientes requieren rehidratación urgente.
Análisis de sangre
En todos los pacientes en los que se sospecha empiema en la presentación, se debe realizar un hemograma completo, proteína C-reactiva y hemocultivos.[8] En el empiema, el recuento de leucocitos y la proteína C-reactiva serán elevados como parte de una respuesta sistémica a la infección. Los hemocultivos pueden ser positivos para agentes patógenos específicos, incluso si el cultivo de líquido pleural es negativo. Lo ideal es realizar los hemocultivos antes de iniciar los antibióticos si el estado clínico del paciente lo permite. Además, se puede obtener un perfil metabólico básico que incluye pruebas de albúmina y función renal para ayudar a pronosticar a los pacientes con alto riesgo de un desenlace desfavorable, utilizando la puntuación clínica RAPID (Renal [urea], Edad, Purulencia de líquidos, Fuente de infección, Dieta [albúmina]).[18][25]
Estudios por imágenes iniciales
Las pruebas iniciales de elección incluyen una radiografía de tórax y ultrasonido torácico y deben realizarse en todos los pacientes en los que se sospecha empiema en la presentación.[8] La tomografía computarizada (TC) de tórax debe reservarse a los casos complicados (p. ej., niños que no responden al tratamiento o si existen dudas sobre el diagnóstico).[26][27]
Se debe solicitar una radiografía de tórax (RT) urgente en todos los pacientes que presenten síntomas respiratorios y evidencia de sepsis, ya que puede demostrar la presencia de un derrame pleural. Una RT en decúbito lateral es más sensible que una vista anteroposterior para detectar un derrame, pero su uso ha sido reemplazado por el ultrasonido torácico dada la facilidad de uso rápido y la ubicuidad de la ecografía. La presencia de un derrame loculado sugiere empiema. Los empiemas pueden tener la apariencia de una letra D en la pleura que se puede confundir con una masa en el pulmón. Puede existir una consolidación pulmonar asociada debido a una neumonía y, en los pacientes en posición supina ventilados, el derrame pleural tendrá la apariencia de un aumento unilateral difuso en la opacificación. Un derrame que mide >10 mm en una RT en decúbito lateral, asociado a evidencia de infección, requiere la realización de una toracocentesis (aspiración pleural).[1]
El ultrasonido torácico es más sensible que la RT a la hora de detectar derrames pleurales.[8] Las características que sugieren empiema en el ultrasonido torácico incluyen la presencia de líquido, loculaciones y tabicaciones ecogénicas, como se muestra a continuación.[28][Figure caption and citation for the preceding image starts]: Imagen de ultrasonido de empiema con abundantes tabicacionesDe la colección de Najib Rahman, RTU, Oxford [Citation ends]. Dado que los empiemas a menudo se asocian con un hemidiafragma elevado o un pulmón anclado, la orientación por imágenes disminuye sustancialmente la tasa de complicaciones, lo que es preferible para todos los procedimientos. Se recomienda el uso de ultrasonido para guiar la toracocentesis (aspiración pleural) a fin de reducir la tasa de complicación asociada.[29] También se puede recomendar una ecografía para guiar la inserción del drenaje torácico, especialmente en el caso de los derrames pequeños o loculados.[8]
Dado que los empiemas a menudo se asocian con un hemidiafragma elevado o un pulmón anclado, la orientación por imágenes disminuye sustancialmente la tasa de complicaciones, lo que es preferible para todos los procedimientos. Se recomienda el uso de ultrasonido para guiar la toracocentesis (aspiración pleural) a fin de reducir la tasa de complicación asociada.[29] También se puede recomendar una ecografía para guiar la inserción del drenaje torácico, especialmente en el caso de los derrames pequeños o loculados.[8]
Toracocentesis
Todos los pacientes con evidencia de infección y un derrame pleural significativo deben someterse a toracocentesis (aspiración pleural) con orientación ecográfica.[1][8][30]
Vídeo de demostración de cómo realizar una aspiración pleural
La aspiración de pus franca es diagnóstica de empiema y no se requieren otras pruebas diagnósticas para establecer el diagnóstico, a excepción de la microbiología del líquido pleural para guiar la antibioticoterapia. Si el aspirado no revela pus franca, se necesitarán otros análisis para evaluar si se trata de un derrame paraneumónico complicado. Esto implica la medición del pH del líquido pleural, la concentración de proteína total, el nivel de lactato deshidrogenasa (LDH), la concentración de glucosa y la fórmula leucocitaria.
Todas las muestras deben enviarse para microscopia, cultivo y pruebas de sensibilidad. Se puede recurrir a una citología en casos en los que el diagnóstico es poco claro (p. ej., para la detección de células malignas en un derrame pleural maligno).
Aparición de líquido pleural: el empiema se caracteriza por presentar pus franca. Los derrames paraneumónicos complicados pueden ser serosos o turbios. Tenga cuidado al interpretar la apariencia del fluido, ya que la infección puede estar presente incluso en el líquido de apariencia simple.
Olor del líquido pleural: un olor pútrido sugiere infección por anaerobios.
pH del líquido pleural: las muestras se deben almacenar de forma anaerobia.[31] Los anestésicos locales pueden causar un pH falsamente más bajo. Los médicos deben tener acceso a un analizador de gas arterial para que las muestras se analicen urgentemente y permitir la inmediata inserción de un drenaje torácico, si se indica. Si la muestra corresponde a pus franca, no debe testarse el pH ya que puede dañar el analizador.
Concentración total de proteínas del líquido pleural: si se aspira pus franca, la concentración de proteínas no requiere análisis.[8][18]
Nivel de LDH del líquido pleural: si se aspira pus franca, el nivel de LDH no requiere análisis.
Concentración de glucosa del líquido pleural: si se aspira pus franca, la glucosa no requiere análisis. Si no se cuenta con un pH del líquido pleural exacto, se pueden usar los niveles bajos de glucosa como factor pronóstico alternativo de un derrame paraneumónico complicado que requiere la inserción urgente de un drenaje torácico. Se ha demostrado que la glucosa del líquido pleural es un factor pronóstico fiable en estas circunstancias.[32]
Recuento diferencial de leucocitos del líquido pleural: los leucocitos polimorfonucleares son el tipo celular predominante (>90%). El predominio linfocítico en el exudado aumenta la sospecha de tuberculosis o neoplasia maligna.
Microscopia, cultivo y antibiograma del líquido pleural: se obtiene una tinción de Gram o un cultivo positivo en el 60% al 70% de las muestras.[23] Esto se puede usar para guiar el tratamiento antibiótico.
Estudios por imágenes adicionales
Se realizan otros estudios por imágenes si el diagnóstico es dudoso o para confirmar la posición correcta del drenaje torácico.[8]
Una tomografía computarizada (TC) de tórax con contraste puede ayudar a distinguir el empiema de otros derrames pleurales y abscesos pulmonares, y se debe realizar con un contraste con fase tisular.[33][Figure caption and citation for the preceding image starts]: Exploración por tomografía computarizada (TC) de piotóraxDe la colección de Najib Rahman, RTU, Oxford [Citation ends].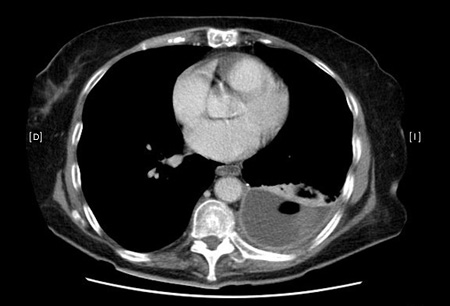 [Figure caption and citation for the preceding image starts]: Exploración por tomografía computarizada (TC) de piotóraxDe la colección de Najib Rahman, RTU, Oxford [Citation ends].
[Figure caption and citation for the preceding image starts]: Exploración por tomografía computarizada (TC) de piotóraxDe la colección de Najib Rahman, RTU, Oxford [Citation ends].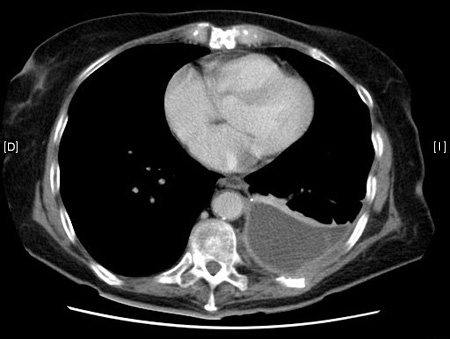 El realce de la pleura con contraste es característico del empiema. Este signo de la pleura dividida representa el realce de la pleura visceral y parietal con líquido interpuesto. Es posible que se observe un engrosamiento pleural, pero también se observa en las neoplasias malignas; por lo tanto, el uso de la probabilidad de malignidad previa a la prueba puede ayudar a guiar el tratamiento inicial. La TC torácica de contraste es especialmente útil a la hora de confirmar el correcto posicionamiento del drenaje torácico y puede ayudar en la planificación de la cirugía.
El realce de la pleura con contraste es característico del empiema. Este signo de la pleura dividida representa el realce de la pleura visceral y parietal con líquido interpuesto. Es posible que se observe un engrosamiento pleural, pero también se observa en las neoplasias malignas; por lo tanto, el uso de la probabilidad de malignidad previa a la prueba puede ayudar a guiar el tratamiento inicial. La TC torácica de contraste es especialmente útil a la hora de confirmar el correcto posicionamiento del drenaje torácico y puede ayudar en la planificación de la cirugía.
La resonancia magnética no puede diagnosticar con precisión un empiema y no se realiza de forma rutinaria en el diagnóstico o tratamiento del empiema. Por lo general, se reserva para pacientes que no pueden someterse a una TC con contraste.[34] Es posible que permita observar tabicaciones, líquido pleural loculado o una invasión de la pared torácica.[Figure caption and citation for the preceding image starts]: Exploración por resonancia magnética (IRM) del empiema tabicadoDe la colección de Najib Rahman, RTU, Oxford [Citation ends].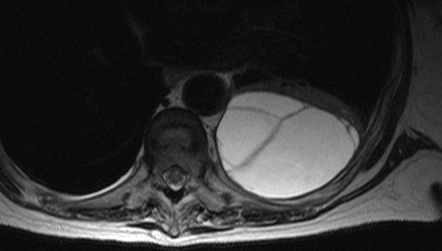
Otra de las posibles técnicas de estudios por imágenes es la exploración por tomografía por emisión de positrones (TEP), pero su uso está limitado por el hecho de que no permite distinguir entre una neoplasia maligna y un empiema.[35] Por lo general, no se realiza en el diagnóstico o tratamiento del empiema.[8]
Dado que el microorganismo causal permanece sin identificación en el 40% de las infecciones pleurales, la reacción en cadena de la polimerasa (PCR) de líquido pleural puede ayudar a identificar el agente patógeno, lo que permite seleccionar antibióticos específicos.[23] Sin embargo, se requiere más evidencia prospectiva sobre esta técnica antes de que se pueda recomendar como procedimiento de rutina.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad
