Подход
В лечении острой фазы болезни необходим мультидисциплинарный подход: сочетание поддерживающей и патогенетической терапии (что подразумевает очищение плазмы или внутривенное введение высоких доз иммуноглобулинов (ВВИГ)). Применять очищение плазмы или иммуноглобулины – выбор всегда остается за медицинским учреждением. Учитывают также противопоказания больного к введению иммуноглобулинов, например дефицит IgA. Доказано, что оба метода одинаково эффективные. В одном из Кокрановских обзоров приводятся такие данные: эффективность применения ВВИГ в течение 2 недель от начала заболевания такая же, как и у плазмафереза. В обзоре отметили, что осуществить ВВИГ легче, чем провести плазмафарез.[40] Комбинация этих методов не нашла одобрения.
Поддерживающая терапия: дыхательная система
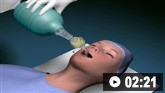
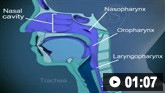
Часто возникает дыхательная недостаточность, а некоторых пациентов (до 30%) переводят на вентиляционную поддержку или обеспечивают им проходимость дыхательных путей. К факторам риска, определяющим переход на искусственную вентиляцию, относят стремительное ухудшение состояния, бульбарные нарушения, двустороннее поражение лицевого нерва, что проявляется слабостью мышц, и дизавтономию. Не следует полагаться на данные пульсоксиметрии и анализа газов артериальной крови, поскольку гипоксия или гиперкапния появляются на поздней стадии заболевания, и у таких больных быстро развивается декомпенсация. Для мониторинга функции дыхания не существует специфических методов с доказанной эффективностью, тем не менее состояние дыхательной системы нужно контролировать у всех пациентов.[144] На первом этапе лечения спирометрию у постели пациента выполняют каждые 6 часов. Это позволит быстро определить, куда направить пациента: в блок интенсивной терапии (БИТ) или обычную палату. Пациентов с бульбарными расстройствами, высоким риском аспирации (например, на рентгенограмме есть инфильтраты) и свежими ателектазами по данным рентгенографии необходимо интубировать как можно быстрее для обеспечения проходимости дыхательных путей и предупреждения возникновения дыхательной недостаточности. У пациентов без бульбарных расстройств или с незначительной бульбарной дисфункцией без риска аспирации используют правило «20/30/40» (подробнее читайте ниже).[119] Госпитализация больного в блок интенсивной терапии (БИТ) с возможной интубацией рекомендована, если:
Жизненная емкость легких <20 мл/кг
Максимальное давление на вдохе менее −30 см вод. ст. (отрицательное давление на вдохе)
Максимальное давление на выдохе <40 см вод. ст.
Если жизненная емкость, максимальное давление на вдохе или максимальное давление на выдохе уменьшились на 30% от базовых показателей, измеренных при первом обследовании.[119]
Средняя продолжительность вентиляции составляет 15–43 дня. Отлучать пациента от искусственной вентиляции можно, если это позволяют результаты повторных функциональных легочных тестов (ФЛТ). Нужно также оценивать степень нарушения дыхания.[144] Начиная со второй недели, необходимо подумать о назначении трахеостомии. Этот метод особенно важен, если нет улучшений по данным функциональных легочных тестов (ФЛТ). Если ФЛТ свидетельствуют о положительной динамике (по сравнению с базовыми показателями), трахеостомию можно отложить еще на одну неделю. Затем снова оценивают состояние больного.[144]
Симптоматическое лечение: сердечно-сосудистая система
При поступлении больного в медицинское учреждение начинают гемодинамический мониторинг его пульса и артериального давления (АД). Оправдано также применение телеметрии, особенно при дизавтономии. Пациенту с дизавтономией после госпитализации проводят постоянный мониторинг сердечной деятельности и устанавливают катетер Фолея. О конкретных методах контроля и настройках устройств пока нет данных. Тем не менее, у всех пациентов с тяжелой формой заболевания контролируют сердцебиение и артериальное давление. Мониторинг продолжается до прекращения искусственной вентиляции больного и начала его выздоровления.[18][144] Водный баланс нужно тщательно контролировать еще и потому, что дисфункция автономной нервной системы усложняет клиническую оценку гидратации организма. Внезапную гипотензию можно устранить с помощью болюсного введения жидкости. При очень лабильном артериальном давлении начинают его интраартериальный мониторинг. В случае гипертензии следует применять лекарственные средства кратковременного действия (например, лабеталол, эсмолол, нитропруссид), чтобы не спровоцировать резкую гипотензию. Дизавтономию усиливают и многие другие факторы. Например, санация ротовой полости больного, смена им положения (к примеру, переход из лежачего положения в сидячее) и применение медикаментов (антигипертензивных, сукцинилхолина).[147]
Поддерживающая терапия: профилактика тромбоза глубоких вен (ТГВ)
Эффективность профилактики тромбоза глубоких вен (ТГВ) конкретно при данном заболевании не изучалась. Возможно, длительное обездвиживание пациентов и гиперкоагуляция после внутривенного введения иммуноглобулинов (ВВИГ) повышают у них риск возникновения ТГВ.[148] Пациентам стационара рекомендуется подкожное введение гепарина или эноксапарина и применение компрессионных чулок, пока они не смогут самостоятельно ходить.[144]
Поддерживающая терапия: обезболивание
В острой фазе заболевания рекомендуется лечение в условиях БИТ с применением габапентина или карбамазепина[144] хотя необходимы дальнейшие исследования безопасности и эффективности возможных вмешательств у пациентов с болевым синдромом.[149] Для длительного лечения нейропатической боли может понадобиться дополнительная терапия трициклическими антидепрессантами, трамадолом, габапентином, карбамазепином, мексилетином.[144] Несмотря на потенциальную эффективность опиодов, под их влиянием могут усиливаться автономные нарушения моторики кишечника. Также они способствуют задержке опорожнения мочевого пузыря.[90][144][150]
Иммунотерапия
Иммунотерапия подразумевает применение ВВИГ (внутривенного иммуноглобулина) или очищения плазмы (плазмафарез). Доказано, что оба метода одинаково действенные.[151] Выбор между этими методами часто зависит от конкретного учреждения. ВВИГ – препарат из смешанной крови доноров, что порождает риск заражения какой-либо инфекцией. Он также может вызвать анафилаксию у пациентов с дефицитом IgA. Несмотря на это, препарат достаточно прост в использовании: его вводят внутривенно в периферическую вену. При наличии противопоказаний к ВВИГ (дефицит IgA или прогрессирующая почечная недостаточность), лучше выбрать очищение плазмы. Для плазмафареза нужно обеспечить центральный венозный доступ. Кроме того, важен тщательный контроль уровня электролитов и состоянии коагуляции для предупреждения их нарушений. Если применить ВВИГ в течение двух недель от начала заболевания, он также эффективно способствует выздоровлению, как и плазмафарез (исследования пациентов, которые не передвигались самостоятельно). Очищение плазмы рекомендовано амбулаторным пациентам после 2 недели от возникновения неврологических симптомов (поскольку в клинических испытаниях ВВИГ не участвовали амбулаторные больные после 2 недели от начала заболевания).[152][153] Осложнения после ВВИГ наблюдаются реже, чем при плазмаферезе. Исходя из этого, предпочтение может отдаваться ВВИГ.[154] Нет данных о сравнительной эффективности плазмафереза и ВВИГ в лечении аксональных форм СГБ. Не рекомендована комбинированная терапия (ВВИГ после очищения плазмы).[40][152] В отличие от лечения других иммуно-обусловленных расстройств, кортикостероиды в качестве монотерапии значительно не снижают времени выздоровления, а также не предупреждают развития долгосрочной утраты трудоспособности, а пероральные кортикостероиды, по сравнению с плацебо, отсрочивают выздоровление,[155] возможно из-за пагубного действия на денервированную мышцу.
[  ]
]
Плазмафарез (очищение плазмы)
Доказано, что плазмаферез наиболее действенный, если начать его в первые 7 дней после появления симптомов. Хотя одном из исследований отметили: положительная динамика будет, даже если первую процедуру провели до 30 дней от начала болезни.[38][156] Плазмаферез необходимо начинать параллельно с поддерживающей терапией. В лечении легкой формы СГБ две процедуры плазмафереза предпочтительнее, чем одна или ее отсутствие, а при наличии СГБ средней и тяжелой формы четыре процедуры плазмафереза лучше, чем две.[38] Риск развития рецидива в течение первых 6–12 месяцев после начала выше при лечении плазмаферезом по сравнению с отсутствием лечения.[38] Про данным крупных рандомизированных мультицентровых клинических исследований, это действенный метод при тяжелой форме болезни.[13][157][158] Есть такие доказательства преимущества плазмафареза перед поддерживающей терапией:
Среднее время, через которое пациент может передвигаться с посторонней помощью (первичный показатель эффективности)
Более короткий период до начала выздоровления (первичный показатель эффективности)
Улучшение состояния на одну единицу по шкале нетрудоспособности отмечается до 4-х недель (вторичный показатель эффективности)
К другим вторичным показателям эффективности относят: более скорое начало самостоятельной ходьбы, процент больных, нуждающихся в искусственной вентиляции легких, продолжительность вентиляции, степень восстановления полноты мышечной силы через год и наличие тяжелых осложнений через год.[38]
Рекомендуемую дозу (50 мл/кг массы тела) вводят через центральный венозный катетер в течение 7–14 дней, начиная с первых 2-х недель заболевания. При легкой форме СГБ со степенью нетрудоспособности 0–2 показано две процедуры плазмафереза, а при тяжелой форме со степенью нетрудоспособности 3–6 – четыре; в аппарат для проведения проточного плазмафереза добавляют альбумин.[38] Плазмаферез рекомендуется проводить как можно раньше: в течение 4 недель от начала заболевания у пациентов стационара, и в течение 2 недель от начала – у амбулаторных больных.[152]
Внутривенное введение иммуноглобулина
ВВИГ используют, чтобы ускорить выздоровление и сократить длительность течения. У амбулаторных пациентов его рекомендуют применять в первые 2 недели после появления неврологических симптомов.[40][152] У больных, которые передвигаются с посторонней помощью, ВВИГ назначают в течение 2-4 недель после появления неврологической симптоматики.[152]
В основе положительного эффекта ВВИГ лежат, возможно, такие механизмы: блокада Fc-рецепторов макрофагов, что предотвращает целенаправленную фиксацию антитела к оболочке шванновской клетки и миелину или аксолеме (при аксональных формах СГБ); регуляция аутоантител или цитокинов антиидиотипическими или антицитокиновыми антителами иммуноглобулина, который получают от разных доноров; взаимодействие с каскадом комплемента; а также – регуляторные влияния на Т-клетки.[159]
Следуя другой гипотезе, вероятно, большие концентрации иммуноглобулина в крови ускоряют распад IgG. Циркулирующие IgG прилипают к специальным рецепторам (FcRn) на поверхности эндотелиальных клеток. Эти рецепторы поглощают IgG и возвращают его в кровоток в неизмененном виде. Избыточное количество IgG перегружает систему рециркуляции и она скидывает излишки в лизосомы, где те разрушаются.[160]
Реабилитация
Рекомендуют начинать в острой фазе заболевания. Включает постепенное укрепление мышц с помощью изометрических, изотонических, изокинетических упражнений. Используют также упражнения для рук с сопротивлением и нарастающим сопротивлением. Особое внимание уделяют разработке конечностей, осанке, ортопедическому лечению и питанию.[144] Доказано, что мультидисциплинарный подход к лечению возобновляет трудоспособность больных и улучшает качество их жизни, а также уменьшает симптомы общей слабости.[161]
Использование этого контента попадает под действие нашего заявления об отказе от ответственности