É difícil diagnosticar a lesão cerebral traumática leve (LCTL) com base nas características da lesão aguda e nos sinais e sintomas de apresentação somente. Isto pode ser problemático porque os sintomas diagnósticos não são específicos da concussão, e devido à natureza subjetiva dos relatos de sintomas; taxas básicas relativamente altas de sintomas leves de LCT são observadas na população geral sem lesões na cabeça, particularmente em pessoas que foram expostas a traumas em geral na ausência de LCT.[49]Llewellyn T, Burdette GT, Joyner AB, et al. Concussion reporting rates at the conclusion of an intercollegiate athletic career. Clin J Sport Med. 2014 Jan;24(1):76-9.
http://www.ncbi.nlm.nih.gov/pubmed/24157468?tool=bestpractice.com
É importante observar que não há auxiliares objetivos para o diagnóstico de concussão.
História inicial
A história para a LCT leve está centrada no evento lesivo.
Uma história típica deve começar estabelecendo como ocorreu a lesão e se o impacto foi diretamente na cabeça ou transmitido à cabeça pela aceleração-desaceleração do corpo no impacto, corroborada por um observador, se possível.[5]Patricios JS, Schneider KJ, Dvorak J, et al. Consensus statement on concussion in sport: the 6th International Conference on Concussion in Sport-Amsterdam, October 2022. Br J Sports Med. 2023 Jun;57(11):695-711.
https://bjsm.bmj.com/content/57/11/695
http://www.ncbi.nlm.nih.gov/pubmed/37316210?tool=bestpractice.com
Os sintomas somáticos, cognitivos e afetivos devem ser indagados, sendo geralmente classificados em uma escala de Likert para avaliação de sua gravidade. É importante notar os sintomas que ocorrem imediatamente após a pessoa ter sofrido a lesão, bem como os que continuarem presentes no momento da avaliação. Uma variedade de escalas de sintomas estão disponíveis.[3]Harmon KG, Clugston JR, Dec K, et al. American Medical Society for Sports Medicine position statement on concussion in sport. Br J Sports Med. 2019 Feb;53(4):213-25.
https://bjsm.bmj.com/content/53/4/213
http://www.ncbi.nlm.nih.gov/pubmed/30705232?tool=bestpractice.com
É comum os sintomas se agravarem no dia após a lesão, sobretudo nos pacientes com história positiva para LCT leve, incluindo concussão.[50]Bruce JM, Echemendia RJ. Concussion history predicts self-reported symptoms before and following a concussive event. Neurology. 2004 Oct 26;63(8):1516-8.
http://www.ncbi.nlm.nih.gov/pubmed/15505180?tool=bestpractice.com
Traumas cerebrais anteriores podem diminuir o limiar de impacto, tornando mais provável a LCT leve, independentemente da força do impacto e, portanto, aumentando as chances de trauma cerebral futuro.
O uso indevido de bebidas alcoólicas e substâncias está associado a um risco significativamente mais elevado de todas as formas de lesão cerebral traumática (LCT), mas isso se confunde com o alto risco geral de todas as formas de lesão externa.[34]Parry-Jones BL, Vaughan FL, Miles Cox W. Traumatic brain injury and substance misuse: a systematic review of prevalence and outcomes research (1994-2004). Neuropsychol Rehabil. 2006 Oct;16(5):537-60.
http://www.ncbi.nlm.nih.gov/pubmed/16952892?tool=bestpractice.com
[35]Taylor LA, Kreutzer JS, Demm SR, et al. Traumatic brain injury and substance abuse: a review and analysis of the literature. Neuropsychol Rehabil. 2003 Jan-Mar;13(1-2):165-88.
http://www.ncbi.nlm.nih.gov/pubmed/21854333?tool=bestpractice.com
Os sintomas podem flutuar, mas geralmente cedem após 1 semana a 1 mês. Os médicos devem especificamente buscar informações sobre os seguintes sintomas:
Cefaleia: é o sintoma relatado com maior frequência.[51]Kraemer Y, Mäki K, Marinkovic I, et al. Post-traumatic headache after mild traumatic brain injury in a one-year follow up study - risk factors and return to work. J Headache Pain. 2022 Feb 19;23(1):27.
https://thejournalofheadacheandpain.biomedcentral.com/articles/10.1186/s10194-022-01398-9
http://www.ncbi.nlm.nih.gov/pubmed/35183101?tool=bestpractice.com
[52]Hoem Nordhaug L, Vik A, Hagen K, et al. Headaches in patients with previous head injuries: a population-based historical cohort study (HUNT). Cephalalgia. 2016 Oct;36(11):1009-19.
https://journals.sagepub.com/doi/10.1177/0333102415618948
http://www.ncbi.nlm.nih.gov/pubmed/26634833?tool=bestpractice.com
Embora muitas vezes sentida imediatamente, a cefaleia pode agravar no dia seguinte à lesão. 30% dos pacientes com LCT leve continuam a relatar cefaleia três meses após o trauma.[53]Voormolen DC, Haagsma JA, Polinder S, et al. Post-concussion symptoms in complicated vs. uncomplicated mild traumatic brain injury patients at three and six months post-injury: results from the CENTER-TBI study. J Clin Med. 2019 Nov 8;8(11):1921.
https://www.mdpi.com/2077-0383/8/11/1921
http://www.ncbi.nlm.nih.gov/pubmed/31717436?tool=bestpractice.com
O uso excessivo de medicamentos, lesões no pescoço, perturbações do sono e comorbidades psicológicas podem contribuir para a cefaleia após uma LCT leve.[54]van Gils A, Stone J, Welch K, et al. Management of mild traumatic brain injury. Pract Neurol. 2020 May;20(3):213-21.
http://www.ncbi.nlm.nih.gov/pubmed/32273394?tool=bestpractice.com
Marcha/equilíbrio perturbado ou tontura: quando ocorre após um traumatismo cranioencefálico, geralmente relacionado a vertigem posicional paroxística benigna.[54]van Gils A, Stone J, Welch K, et al. Management of mild traumatic brain injury. Pract Neurol. 2020 May;20(3):213-21.
http://www.ncbi.nlm.nih.gov/pubmed/32273394?tool=bestpractice.com
Esses sintomas podem ser alarmantes para os pacientes se não desaparecerem rapidamente. Explicar que se devem a detritos deslocados para a orelha interna pela lesão pode ajudar a aliviar as preocupações dos pacientes sobre “danos cerebrais”.[54]van Gils A, Stone J, Welch K, et al. Management of mild traumatic brain injury. Pract Neurol. 2020 May;20(3):213-21.
http://www.ncbi.nlm.nih.gov/pubmed/32273394?tool=bestpractice.com
A enxaqueca vestibular e a despersonalização (sensação de desconexão do corpo) são outras causas de tontura nesta população. Os distúrbios vestibulares centrais podem ocorrer, mas são mais típicos após uma lesão cerebral moderada ou grave.[54]van Gils A, Stone J, Welch K, et al. Management of mild traumatic brain injury. Pract Neurol. 2020 May;20(3):213-21.
http://www.ncbi.nlm.nih.gov/pubmed/32273394?tool=bestpractice.com
Consulte Vertigem posicional paroxística benigna.
Lentidão e confusão mental: os pacientes relatam esses sintomas como uma sensação geral, muitas vezes acompanhados por dificuldade de manter a atenção e fadiga geral.[4]Mayer AR, Quinn DK, Master CL. The spectrum of mild traumatic brain injury: a review. Neurology. 2017 Aug 8;89(6):623-32.
http://www.ncbi.nlm.nih.gov/pubmed/28701496?tool=bestpractice.com
[6]Centers for Disease Control and Prevention. Report to Congress on traumatic brain injury in the United States: epidemiology and rehabilitation. 2015 [internet publication].
https://www.cdc.gov/traumaticbraininjury/pubs/congress_epi_rehab.html
Dificuldades de memória: podem estar centradas no próprio incidente da lesão ou generalizadas para incluir dificuldades em situações cotidianas e normalmente ocorrem concomitantemente com outros sintomas cognitivos e/ou físicos, como cefaleias. Os lapsos de memória são comuns na população em geral e não são específicos da LCT leve.[54]van Gils A, Stone J, Welch K, et al. Management of mild traumatic brain injury. Pract Neurol. 2020 May;20(3):213-21.
http://www.ncbi.nlm.nih.gov/pubmed/32273394?tool=bestpractice.com
Náuseas e vômitos: menos típicos nos adultos, ocorrendo com muito mais frequência em crianças e adolescentes. Quando os vômitos são o único sintoma de traumatismo cranioencefálico em uma criança, a LCT à TC é incomum e a LCT clinicamente importante é muito incomum.[55]Dayan PS, Holmes JF, Atabaki S, et al. Association of traumatic brain injuries with vomiting in children with blunt head trauma. Ann Emerg Med. 2014 Jun;63(6):657-65.
https://www.annemergmed.com/article/S0196-0644(14)00021-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/24559605?tool=bestpractice.com
A LCT é mais frequente em crianças quando os vômitos são acompanhados por outros sinais ou sintomas sugestivos de LCT.[55]Dayan PS, Holmes JF, Atabaki S, et al. Association of traumatic brain injuries with vomiting in children with blunt head trauma. Ann Emerg Med. 2014 Jun;63(6):657-65.
https://www.annemergmed.com/article/S0196-0644(14)00021-3/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/24559605?tool=bestpractice.com
Dor cervical: mais comumente associada a colisões de veículo automotor do que a outros mecanismos de lesão.[56]King JA, McCrea MA, Nelson LD. Frequency of primary neck pain in mild traumatic brain injury/concussion patients. Arch Phys Med Rehabil. 2020 Jan;101(1):89-94.
http://www.ncbi.nlm.nih.gov/pubmed/31493383?tool=bestpractice.com
Se presente, o paciente deve ser avaliado para lesão da coluna cervical. Consulte Trauma agudo da coluna cervical em adultos.
Fatores que afetam o desfecho
Devem-se considerar os fatores que prolongam a recuperação como fatores modificadores.[57]Makdissi M. Is the simple versus complex classification of concussion a valid and useful differentiation? Br J Sports Med. 2009 May;43 Suppl 1:i23-7.
http://www.ncbi.nlm.nih.gov/pubmed/19433420?tool=bestpractice.com
Em geral, continua bastante difícil prever quais fatores contribuirão para os sintomas persistentes.[58]Zemek R, Barrowman N, Freedman SB, et al; Pediatric Emergency Research Canada (PERC) Concussion Team. Clinical risk score for persistent postconcussion symptoms among children with acute concussion in the ED. JAMA. 2016 Mar 8;315(10):1014-25.
http://www.ncbi.nlm.nih.gov/pubmed/26954410?tool=bestpractice.com
Alguns fatores de risco podem agravar o desfecho e devem ser indagados pelo médico, incluindo lesão cerebral prévia e história psiquiátrica pré-mórbida.[4]Mayer AR, Quinn DK, Master CL. The spectrum of mild traumatic brain injury: a review. Neurology. 2017 Aug 8;89(6):623-32.
http://www.ncbi.nlm.nih.gov/pubmed/28701496?tool=bestpractice.com
[59]Theadom A, Parag V, Dowell T, et al. Persistent problems 1 year after mild traumatic brain injury: a longitudinal population study in New Zealand. Br J Gen Pract. 2016 Jan;66(642):e16-23.
https://bjgp.org/content/66/642/e16
http://www.ncbi.nlm.nih.gov/pubmed/26719482?tool=bestpractice.com
Consulte Prognóstico.
Exame físico
Todo paciente que se apresentar para avaliação após um traumatismo cranioencefálico deve ser submetido a um exame físico completo, concentrado no exame físico da cabeça, do pescoço e do sistema neurológico. Geralmente não há sinal neurológico observável e nenhuma anormalidade física ao exame físico.[60]Johnston KM, Ptito A, Chankowsky J, et al. New frontiers in diagnostic imaging in concussive head injury. Clin J Sport Med. 2001 Jul;11(3):166-75.
http://www.ncbi.nlm.nih.gov/pubmed/11495321?tool=bestpractice.com
Estudos relataram instabilidade postural nas avaliações motoras dinâmicas e tempos de reação mais lentos.[61]Guskiewicz KM, Ross SE, Marshall SW. Postural stability and neuropsychological deficits after concussion in collegiate athletes. J Athl Train. 2001 Sep;36(3):263-73.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC155417
http://www.ncbi.nlm.nih.gov/pubmed/12937495?tool=bestpractice.com
[62]Guskiewicz KM. Assessment of postural stability following sport-related concussion. Curr Sports Med Rep. 2003 Feb;2(1):24-30.
http://www.ncbi.nlm.nih.gov/pubmed/12831673?tool=bestpractice.com
[63]Lau B, Lovell MR, Collins MW, et al. Neurocognitive and symptom predictors of recovery in high school athletes. Clin J Sport Med. 2009 May;19(3):216-21.
http://www.ncbi.nlm.nih.gov/pubmed/19423974?tool=bestpractice.com
[64]Davis GA, Iverson GL, Guskiewicz KM, et al. Contributions of neuroimaging, balance testing, electrophysiology and blood markers to the assessment of sport-related concussion. Br J Sports Med. 2009 May;43 Suppl 1:i36-45.
http://www.ncbi.nlm.nih.gov/pubmed/19433424?tool=bestpractice.com
Os pacientes devem ser examinados em busca de suspeita de fratura da base que pode apresentar:[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
Líquido transparente (possível líquido cefalorraquidiano) vazando da(s) orelha(s) ou nariz
Hematoma(s) periorbital(is) sem danos associados ao redor dos olhos (olhos de "guaxinim" ["panda"])
Sangramento proveniente de uma ou ambas as orelhas, sangue atrás do tímpano (hemotímpano), nova surdez em uma ou ambas as orelhas
Sinal de Battle - hematomas atrás de uma ou ambas as orelhas no processo mastoide, o que sugere fratura da fossa craniana média. Consulte Fraturas cranianas.
O exame físico da cabeça e do pescoço é importante para o diagnóstico das causas possivelmente tratáveis de cefaleia, como hematoma na articulação temporomandibular, lesões dentárias ou distensão dos músculos cervicais. A internação hospitalar (e exames de imagem do cérebro) deve ser considerada se o paciente apresentar qualquer um dos seguintes fatores de risco:
um escore na escala de coma de Glasgow <15 ou, após exames laboratoriais, um escore na escala de coma de Glasgow que não retorna a 15 ou ao basal pré-lesão, independentemente dos resultados laboratoriais[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
convulsão pós-traumática[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
sinais de fratura no crânio ou lesão penetrante
perda de consciência[66]Carroll LJ, Cassidy JD, Holm L, et al. Methodological issues and research recommendations for mild traumatic brain injury: the WHO Collaborating Centre Task Force on mild traumatic brain injury. J Rehabil Med. 2004 Feb;(43):113-25.
http://www.ncbi.nlm.nih.gov/pubmed/15083875?tool=bestpractice.com
cefaleia intensa[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
vômitos persistentes[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
meningismo[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
vazamento do líquido cefalorraquidiano[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
suspeita de amnésia pós-traumática contínua[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
mecanismo de lesão de alto risco (por exemplo, acidente de carro, queda significativa)
lesão não acidental suspeitada[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
coagulopatia
terapia anticoagulante[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
[67]American College of Emergency Physicians. Mild traumatic brain injury. May 2023 [internet publication].
https://www.acep.org/patient-care/clinical-policies/mild-traumatic-brain-injury2
cirurgia cerebral prévia
intoxicação atual por drogas ou bebidas alcoólicas[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
choque[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
deficit neurológico focal desde a lesão.[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
Exame neuropsicológico
Os sintomas cognitivos geralmente desaparecem rapidamente após uma LCT leve; uma minoria de pacientes apresenta problemas de memória e concentração três meses após a lesão.[54]van Gils A, Stone J, Welch K, et al. Management of mild traumatic brain injury. Pract Neurol. 2020 May;20(3):213-21.
http://www.ncbi.nlm.nih.gov/pubmed/32273394?tool=bestpractice.com
Os exames neuropsicológicos envolvem testes com papel e caneta ou testes computadorizados para avaliar a atenção, a memória e as funções executivas, bem como os tempos de reação. O encaminhamento de rotina para avaliação cognitiva (psicométrica) não é recomendado após uma LCT leve; uma avaliação cuidadosa da natureza da lesão e dos sintomas, incluindo testes cognitivos à beira do leito, é mais apropriada como primeira abordagem.[54]van Gils A, Stone J, Welch K, et al. Management of mild traumatic brain injury. Pract Neurol. 2020 May;20(3):213-21.
http://www.ncbi.nlm.nih.gov/pubmed/32273394?tool=bestpractice.com
[68]Healthcare Improvement Scotland. Brain injury rehabilitation in adults: a national clinical guideline. Mar 2013 [internet publication].
https://www.sign.ac.uk/media/1068/sign130.pdf
[69]US Department of Veterans Affairs. VA/DoD clinical practice guidelines: management and rehabilitation of post-acute mild traumatic brain injury (mTBI). 2021 [internet publication].
https://www.healthquality.va.gov/guidelines/rehab/mtbi/index.asp
A maioria das diretrizes apoia o uso de testes cognitivos formais no campo ou em consultório para as concussões relacionadas a esportes.[3]Harmon KG, Clugston JR, Dec K, et al. American Medical Society for Sports Medicine position statement on concussion in sport. Br J Sports Med. 2019 Feb;53(4):213-25.
https://bjsm.bmj.com/content/53/4/213
http://www.ncbi.nlm.nih.gov/pubmed/30705232?tool=bestpractice.com
[5]Patricios JS, Schneider KJ, Dvorak J, et al. Consensus statement on concussion in sport: the 6th International Conference on Concussion in Sport-Amsterdam, October 2022. Br J Sports Med. 2023 Jun;57(11):695-711.
https://bjsm.bmj.com/content/57/11/695
http://www.ncbi.nlm.nih.gov/pubmed/37316210?tool=bestpractice.com
O desempenho cognitivo pode ser afetado por estresse, fadiga, esforço e medicamentos. Portanto, se forem necessários testes, as avaliações neuropsicológicas devem ser realizadas por neuropsicólogos treinados que possam separar os efeitos desses fatores das consequências da LCT leve. As diretrizes sobre concussão relacionada ao esporte apoiam o o uso de testes neuropsicológicos para diagnosticar os efeitos da LCT leve, ajudar os atletas a tomar decisões de retorno à atividade esportiva e monitorar a recuperação.[5]Patricios JS, Schneider KJ, Dvorak J, et al. Consensus statement on concussion in sport: the 6th International Conference on Concussion in Sport-Amsterdam, October 2022. Br J Sports Med. 2023 Jun;57(11):695-711.
https://bjsm.bmj.com/content/57/11/695
http://www.ncbi.nlm.nih.gov/pubmed/37316210?tool=bestpractice.com
É importante garantir que tenha passado um tempo adequado entre as sessões de testes para se prevenir quanto aos efeitos da prática e preservar a validade dos testes. Embora os testes neuropsicológicos sejam um importante componente da avaliação da LCT leve, eles não devem ser o único referencial para a tomada de decisões sobre a recuperação de uma LCT leve.[70]Echemendia RJ, Iverson GL, McCrea M, et al. Advances in neuropsychological assessment of sport-related concussion. Br J Sports Med. 2013 Apr;47(5):294-8.
http://www.ncbi.nlm.nih.gov/pubmed/23479487?tool=bestpractice.com
Ferramentas de avaliação rápida
As ferramentas de avaliação rápida podem ser valiosas, principalmente para avaliações no terreno. Eles incluem:
Sport Concussion Assessment Tool (SCAT)
SCAT6: sport concussion assessment tool - 6th edition
Opens in new window[71]Echemendia RJ, Burma JS, Bruce JM, et al. Acute evaluation of sport-related concussion and implications for the Sport Concussion Assessment Tool (SCAT6) for adults, adolescents and children: a systematic review. Br J Sports Med. 2023 Jun;57(11):722-35.
https://bjsm.bmj.com/content/57/11/722
http://www.ncbi.nlm.nih.gov/pubmed/37316213?tool=bestpractice.com
O Child SCAT6 deve ser utilizado nos pacientes de 8 a 12 anos.
McGill Abbreviated Concussion Evaluation (ACE)[72]Johnston KM, Lassonde M, Ptito A. A contemporary neurosurgical approach to sport-related head injury: the McGill concussion protocol. J Am Coll Surg. 2001 Apr;192(4):515-24.
http://www.ncbi.nlm.nih.gov/pubmed/11294409?tool=bestpractice.com
várias iterações do teste cognitivo ImPACT para a avaliação de sinais e sintomas de traumatismo cranioencefálico (por exemplo, cartão de linha lateral ImPACT; ferramenta computadorizada de gestão de concussão ImPACT; ferramenta computadorizada de manejo de concussão pediátrica ImPACT).
Independentemente da escolha da ferramenta de avaliação, é essencial fazer uma avaliação do equilíbrio e da estabilidade postural na avaliação inicial do atleta contundido.
Exame imagiológico do cérebro
Em casos de perda da consciência ou convulsão por impacto, os pacientes devem receber uma avaliação abrangente para lesões graves no cérebro ou na coluna cervical.[4]Mayer AR, Quinn DK, Master CL. The spectrum of mild traumatic brain injury: a review. Neurology. 2017 Aug 8;89(6):623-32.
http://www.ncbi.nlm.nih.gov/pubmed/28701496?tool=bestpractice.com
A TC é mais comumente usada porque descarta rapidamente sangramento intracraniano ou lesões ósseas. Pode-se utilizar os critérios de Nova Orleans (New Orleans Criteria) ou as regras canadenses para TC de crânio (Canadian CT head rule) como guias para orientar a avaliação por imagem.[67]American College of Emergency Physicians. Mild traumatic brain injury. May 2023 [internet publication].
https://www.acep.org/patient-care/clinical-policies/mild-traumatic-brain-injury2
[73]Haydel MJ, Preston CA, Mills TJ, et al. Indications for computed tomography in patients with minor head injury. N Engl J Med. 2000 Jul 13;343(2):100-05.
http://www.nejm.org/doi/full/10.1056/NEJM200007133430204#t=article
http://www.ncbi.nlm.nih.gov/pubmed/10891517?tool=bestpractice.com
[74]Stiell IG, Wells GA, Vandemheen K, et al. The Canadian CT head rule for patients with minor head injury. 2001 May 5;357(9266):1391-6.
http://www.ncbi.nlm.nih.gov/pubmed/11356436?tool=bestpractice.com
Casos nos quais os resultados de imagem são positivos podem incluir alterações de consciência prolongadas, deficits neurológicos focais e piora dos sintomas (geralmente cefaleia incontrolável, náuseas, vômitos e tontura intensa).[64]Davis GA, Iverson GL, Guskiewicz KM, et al. Contributions of neuroimaging, balance testing, electrophysiology and blood markers to the assessment of sport-related concussion. Br J Sports Med. 2009 May;43 Suppl 1:i36-45.
http://www.ncbi.nlm.nih.gov/pubmed/19433424?tool=bestpractice.com
[67]American College of Emergency Physicians. Mild traumatic brain injury. May 2023 [internet publication].
https://www.acep.org/patient-care/clinical-policies/mild-traumatic-brain-injury2
[75]Stein SC, Spettell C. The head injury severity scale (HISS): a practical classification of closed-head injury. Brain Inj. 1995 Jul;9(5):437-44.
http://www.ncbi.nlm.nih.gov/pubmed/7550215?tool=bestpractice.com
[76]American College of Radiology. ACR appropriateness criteria: head trauma. 2015 [internet publication].
https://acsearch.acr.org/docs/69481/Narrative
As indicações para internação hospitalar também devem ser consideradas como indicações sólidas para a realização de exames de imagem diagnósticos e incluem:
um escore na escala de coma de Glasgow <15; ou, após exames laboratoriais, um escore na escala de coma de Glasgow que não retorna a 15 ou ao basal pré-lesão, independentemente dos resultados laboratoriais[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
convulsão pós-traumática[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
sinais de fratura no crânio ou lesão penetrante
perda de consciência[66]Carroll LJ, Cassidy JD, Holm L, et al. Methodological issues and research recommendations for mild traumatic brain injury: the WHO Collaborating Centre Task Force on mild traumatic brain injury. J Rehabil Med. 2004 Feb;(43):113-25.
http://www.ncbi.nlm.nih.gov/pubmed/15083875?tool=bestpractice.com
cefaleia grave persistente[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
vômitos persistentes[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
meningismo[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
vazamento do líquido cefalorraquidiano[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
suspeita de amnésia anterógrada ou retrógrada pós-traumática continuada[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
mecanismo de lesão de alto risco (por exemplo, acidente de carro, queda significativa)
lesão não acidental suspeitada[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
coagulopatia
terapia anticoagulante[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
[67]American College of Emergency Physicians. Mild traumatic brain injury. May 2023 [internet publication].
https://www.acep.org/patient-care/clinical-policies/mild-traumatic-brain-injury2
cirurgia cerebral prévia
intoxicação atual por drogas ou bebidas alcoólicas[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
choque[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
deficit neurológico focal desde a lesão.[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
Várias diretrizes recomendam ou sugerem a consideração de uma TC de crânio para os pacientes anticoagulados após um traumatismo cranioencefálico leve, independentemente dos sintomas.[65]National Institute for Health and Care Excellence. Head injury: assessment and early management. May 2023 [internet publication].
https://www.nice.org.uk/guidance/ng232
[67]American College of Emergency Physicians. Mild traumatic brain injury. May 2023 [internet publication].
https://www.acep.org/patient-care/clinical-policies/mild-traumatic-brain-injury2
[77]Vos PE, Alekseenko Y, Battistin L, et al. Mild traumatic brain injury. Eur J Neurol. 2012 Feb;19(2):191-8.
https://onlinelibrary.wiley.com/doi/full/10.1111/j.1468-1331.2011.03581.x
http://www.ncbi.nlm.nih.gov/pubmed/22260187?tool=bestpractice.com
No entanto, a base de evidências para apoiar isso é limitada.[77]Vos PE, Alekseenko Y, Battistin L, et al. Mild traumatic brain injury. Eur J Neurol. 2012 Feb;19(2):191-8.
https://onlinelibrary.wiley.com/doi/full/10.1111/j.1468-1331.2011.03581.x
http://www.ncbi.nlm.nih.gov/pubmed/22260187?tool=bestpractice.com
[78]Fuller GW, Evans R, Preston L, et al. Should Adults With Mild Head Injury Who Are Receiving Direct Oral Anticoagulants Undergo Computed Tomography Scanning? A Systematic Review. Ann Emerg Med. 2019 Jan;73(1):66-75.
https://www.doi.org/10.1016/j.annemergmed.2018.07.020
http://www.ncbi.nlm.nih.gov/pubmed/30236417?tool=bestpractice.com
Se a TC inicial não mostrar hemorragia e nenhum outro critério for atendido para monitoramento prolongado, a internação ou observação de rotina não é indicada após um traumatismo cranioencefálico leve para os pacientes que estiverem tomando anticoagulantes ou medicamentos antiagregantes plaquetários.[67]American College of Emergency Physicians. Mild traumatic brain injury. May 2023 [internet publication].
https://www.acep.org/patient-care/clinical-policies/mild-traumatic-brain-injury2
A ausência de anormalidades na TC não descarta danos estruturais.[2]Maas AIR, Menon DK, Manley GT, et al. Traumatic brain injury: progress and challenges in prevention, clinical care, and research. Lancet Neurol. 2022 Nov;21(11):1004-60.
https://www.thelancet.com/journals/laneur/article/PIIS1474-4422(22)00309-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/36183712?tool=bestpractice.com
A RNM do cérebro deve ser obtida sempre que houver suspeita de lesão estrutural ou hematoma intracerebral e a TC for negativa. Estudos relatam anormalidades traumáticas estruturais na RNM (realizada 2 a 3 semanas após a lesão) em aproximadamente 30% dos pacientes com LCT leve que tinham uma TC normal à apresentação.[2]Maas AIR, Menon DK, Manley GT, et al. Traumatic brain injury: progress and challenges in prevention, clinical care, and research. Lancet Neurol. 2022 Nov;21(11):1004-60.
https://www.thelancet.com/journals/laneur/article/PIIS1474-4422(22)00309-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/36183712?tool=bestpractice.com
[26]Yue JK, Yuh EL, Korley FK, et al. Association between plasma GFAP concentrations and MRI abnormalities in patients with CT-negative traumatic brain injury in the TRACK-TBI cohort: a prospective multicentre study. Lancet Neurol. 2019 Oct;18(10):953-61.
http://www.ncbi.nlm.nih.gov/pubmed/31451409?tool=bestpractice.com
[27]Steyerberg EW, Wiegers E, Sewalt C, et al. Case-mix, care pathways, and outcomes in patients with traumatic brain injury in CENTER-TBI: a European prospective, multicentre, longitudinal, cohort study. Lancet Neurol. 2019 Oct;18(10):923-34.
http://www.ncbi.nlm.nih.gov/pubmed/31526754?tool=bestpractice.com
Técnicas avançadas de RNM, como laboratório de tensor de difusão e laboratório ponderado por suscetibilidade, são mais sensíveis que a RNM padrão na detecção de contusões superficiais, lesão axonal traumática e lesão vascular traumática.[2]Maas AIR, Menon DK, Manley GT, et al. Traumatic brain injury: progress and challenges in prevention, clinical care, and research. Lancet Neurol. 2022 Nov;21(11):1004-60.
https://www.thelancet.com/journals/laneur/article/PIIS1474-4422(22)00309-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/36183712?tool=bestpractice.com
[79]Amyot F, Arciniegas DB, Brazaitis MP, et al. A review of the effectiveness of neuroimaging modalities for the detection of traumatic brain injury. J Neurotrauma. 2015 Nov 15;32(22):1693-721.
http://www.ncbi.nlm.nih.gov/pubmed/26176603?tool=bestpractice.com
[80]Sandsmark DK, Bashir A, Wellington CL, et al. Cerebral microvascular injury: a potentially treatable endophenotype of traumatic brain injury-induced neurodegeneration. Neuron. 2019 Aug 7;103(3):367-79.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6688649
http://www.ncbi.nlm.nih.gov/pubmed/31394062?tool=bestpractice.com
A RNM rápida é viável e acurada em relação à TC nas crianças clinicamente estáveis, quando a exposição à radiação ionizante for uma preocupação.[81]Lindberg DM, Stence NV, Grubenhoff JA, et al. Feasibility and accuracy of fast MRI versus CT for traumatic brain injury in young children. Pediatrics. 2019 Oct;144(4):e20190419.
https://pediatrics.aappublications.org/content/144/4/e20190419.long
http://www.ncbi.nlm.nih.gov/pubmed/31533974?tool=bestpractice.com
As alterações estruturais mais comuns observadas são contusões cerebrais; as observações menos comuns incluem hematomas epidurais, hematomas subdurais e lesão axonal.[Figure caption and citation for the preceding image starts]: Locais de contusões e hematomas epidurais: (A) córtex pré-frontal, (B) ptério, (C) córtex temporal-parietal (muitas vezes durante contragolpe)Do acervo de L. Henry; usado com permissão [Citation ends].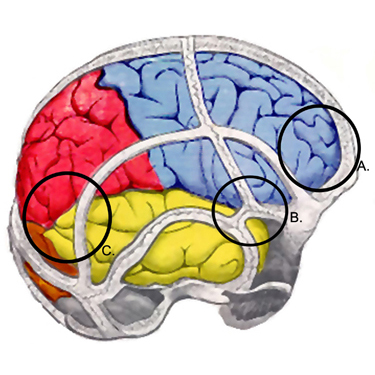
Modalidades de imagem novas e alternativas
Tomografia por emissão de pósitrons (PET0, TC por emissão de fóton único [SPECT], espectroscopia por ressonância magnética e exame de imagem por tensor de difusão proporcionaram resultados que fornecem descobertas valiosas sobre a fisiopatologia da concussão, mas ainda não são recomendadas fora do ambiente de pesquisa.[82]Kutcher JS, McCrory P, Davis G, et al. What evidence exists for new strategies or technologies in the diagnosis of sports concussion and assessment of recovery? Br J Sports Med. 2013 Apr;47(5):299-303.
http://www.ncbi.nlm.nih.gov/pubmed/23479488?tool=bestpractice.com
É importante observar que tanto a PET quanto a SPECT têm sido usadas para demonstrar alterações clínicas em pacientes com sintomatologia persistente na forma de áreas cerebrais hipoperfundidas.[83]Umile EM, Sandel ME, Alavi A, et al. Dynamic imaging in mild traumatic brain injury: support for the theory of medial temporal vulnerability. Arch Phys Med Rehabil. 2002 Nov;83(11):1506-13.
http://www.ncbi.nlm.nih.gov/pubmed/12422317?tool=bestpractice.com
[84]Chen SH, Kareken DA, Fastenau PS, et al. A study of persistent post-concussion symptoms in mild head trauma using positron emission tomography. J Neurol Neurosurg Psychiatry. 2003 Mar;74(3):326-32.
http://www.ncbi.nlm.nih.gov/pubmed/12588917?tool=bestpractice.com
[85]Bonne O, Gilboa A, Louzoun Y, et al. Cerebral blood flow in chronic symptomatic mild traumatic brain injury. Psychiatry Res. 2003 Nov 30;124(3):141-52.
http://www.ncbi.nlm.nih.gov/pubmed/14623066?tool=bestpractice.com
[86]Abu-Judeh HH, Parker R, Singh M, et al. SPET brain perfusion imaging in mild traumatic brain injury without loss of consciousness and normal computed tomography. Nucl Med Commun. 1999 Jun;20(6):505-10.
http://www.ncbi.nlm.nih.gov/pubmed/10451861?tool=bestpractice.com
Tecnologias mais recentes e avançadas de RNM multimodal (por exemplo, laboratório de tensor de difusão, RNM funcional em estado de repouso, laboratório de suscetibilidade quantitativa, espectrografia da ressonância magnética e marcação de spin arterial) estão sendo estudadas em protocolos de pesquisa que visam compreender os efeitos neurobiológicos e a recuperação após uma LCT leve.[3]Harmon KG, Clugston JR, Dec K, et al. American Medical Society for Sports Medicine position statement on concussion in sport. Br J Sports Med. 2019 Feb;53(4):213-25.
https://bjsm.bmj.com/content/53/4/213
http://www.ncbi.nlm.nih.gov/pubmed/30705232?tool=bestpractice.com
