História e exame físico
Principais fatores diagnósticos
comuns
presença de fatores de risco
Os fatores de risco fortemente associados à hemofilia hereditária incluem: história familiar de hemofilia (história familiar do lado materno geralmente positiva) e sexo masculino.
história de sangramento recorrente ou intenso
Sangramento espontâneo ou induzido por trauma nas articulações e nos músculos; sangramento excessivo após cirurgia, procedimentos odontológicos ou trauma (o início pode ser protelado por vários dias); sangramento recorrente de mucosa oral/nasal; hematomas frequentes; hemorragia digestiva; hematúria.
sangramento nos músculos
O sangramento musculoesquelético é o traço característico da hemofilia.
Manifesta-se com dor e edema na área envolvida, comumente nos membros, com amplitude de movimento reduzida, eritema e aumento da temperatura local.
Pode ocorrer em qualquer músculo, incluindo, mas não se limitando aos quadríceps, tendões do jarrete, iliopsoas, bíceps e tríceps.
O sangramento no músculo iliopsoas pode apresentar dor intensa na parte inferior do abdome, na parte superior da coxa e/ou dor na coluna lombar. Os pacientes sentem dor com a extensão, mas não com a rotação, da articulação do quadril e, normalmente, apresentam uma marcha característica (quadril flexionado, rotação interna). Pode haver parestesia na medial das coxas e sinais de compressão do nervo femoral (por exemplo, perda de reflexos tendinosos patelares, fraqueza no quadríceps). O tratamento urgente é necessário.
Um grande sangramento no grupo muscular de flexores profundos dentro de um espaço fechado nos membros pode resultar em síndrome compartimental com comprometimento neurovascular. Essa é uma emergência musculoesquelética.
sangramento prolongado após picada no calcanhar ou circuncisão
Apresentação típica em neonatos com hemofilia grave.
O sangramento ocorre em cerca de 50% dos neonatos com hemofilia submetidos à circuncisão.[26]
sangramento mucocutâneo
Sangramentos mucocutâneos menores são comuns, como epistaxe, sangramento gengival após procedimentos odontológicos simples e contusões musculares frequentes.
Também são comuns relatos de sangramento intenso após trauma, cirurgia ou procedimentos odontológicos.
hemartrose
O sangramento musculoesquelético é o traço característico da hemofilia.
Manifesta-se com edema articular (comumente em joelhos, cotovelos e tornozelos) associado à dor, amplitude de movimento reduzida e aumento da temperatura. A hemartrose nem sempre está associada a esses sinais físicos clássicos quando ocorre logo após o início.
O sangramento geralmente ocorre em uma única articulação, mas, ocasionalmente, várias articulações podem ser afetadas.
A hemartrose recorrente causa danos articulares crônicos, com contraturas e deformidades articulares associadas.[Figure caption and citation for the preceding image starts]: Hemartrose aguda do joelho direito com equimoseDepartamento de Hematologia Pediátrica, University of Texas Health Science Center, Houston; usada com permissão [Citation ends].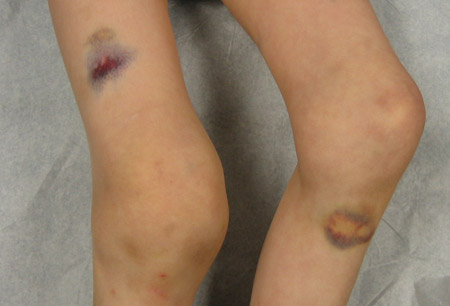 [Figure caption and citation for the preceding image starts]: Hemartroses bilaterais agudas dos joelhosDepartamento de Hematologia Pediátrica, University of Texas Health Science Center, Houston; usada com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Hemartroses bilaterais agudas dos joelhosDepartamento de Hematologia Pediátrica, University of Texas Health Science Center, Houston; usada com permissão [Citation ends].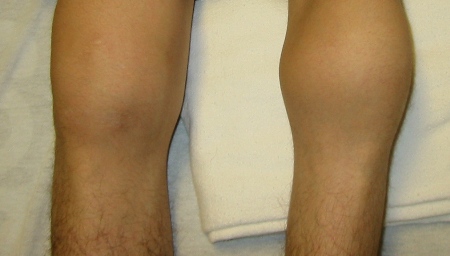 [Figure caption and citation for the preceding image starts]: Edema maciço causado por hemartrose aguda do joelho direitoDepartamento de Hematologia Pediátrica, University of Texas Health Science Center, Houston; usada com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Edema maciço causado por hemartrose aguda do joelho direitoDepartamento de Hematologia Pediátrica, University of Texas Health Science Center, Houston; usada com permissão [Citation ends].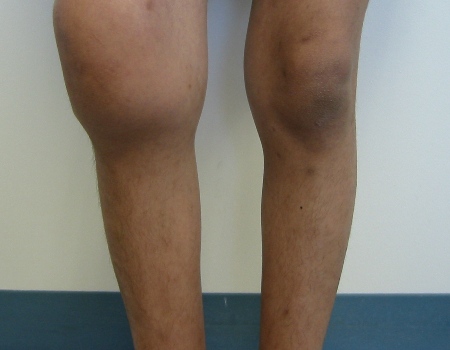
Incomuns
pseudotumor
É uma condição de risco de vida e de risco para os membros. O "tumor" cresce como uma massa cística encapsulada crônica subsequente ao manejo inadequado de sangramentos recorrentes em tecidos moles/músculos ou ossos.[60] Frequentemente ocorre no músculo adjacente ao osso, que pode estar secundariamente envolvido.
O pseudotumor pode tornar-se maciço, causando pressão nos órgãos vitais adjacentes e estruturas neurovasculares e pode causar fraturas patológicas. O manejo deve ser coordenado entre os especialistas em hemofilia e os cirurgiões ortopédicos.
sangramento intracraniano
Cerca de 3% a 5% dos neonatos do sexo masculino com hemofilia grave apresentam hemorragia intracraniana.[27][28][29][30]
Os sinais e sintomas são inespecíficos, mas incluem hipoatividade, ingestão oral reduzida, irritabilidade, fontanela abaulada/tensa, convulsões e palidez.
Sinais e sintomas em crianças mais velhas incluem hipoatividade, irritabilidade, cefaleia, vômitos, convulsões e deficits neurológicos focais.
Em adultos, outros quadros clínicos podem aumentar o risco de sangramento intracraniano (por exemplo, hipertensão não controlada).
Outros fatores diagnósticos
comuns
contusões musculares/hematomas excessivos
Comprometimento da pele consistente com contusões ou hematomas.
Os membros inferiores são os locais mais comuns.
fadiga
Sintoma de anemia ferropriva; comum apenas quando há sangramento significativo.
menorragia e sangramento após procedimentos cirúrgicos ou parto (mulheres portadoras)
A apresentação mais comum em mulheres e meninas portadoras de hemofilia congênita, principalmente aquelas com níveis de fator de coagulação na faixa de hemofilia.[25]
púrpura cutânea extensa (hemofilia adquirida)
Principal manifestação em pacientes com hemofilia adquirida. Ao contrário da forma congênita, o sangramento nas articulações não é um traço característico proeminente nesses pacientes.
Incomuns
hemorragia digestiva e hematúria
Podem ocorrer espontaneamente ou após trauma.
Podem ocorrer em qualquer faixa etária, com qualquer gravidade, embora sejam mais comuns em pacientes idosos.
Quando ocorrem em crianças, são comumente associados a trauma no abdome ou na coluna lombar.
abdome distendido e doloroso
Causado por sangramento intra-abdominal, podendo ocorrer em qualquer idade.
Quando ocorre em crianças, é comumente associado a trauma no abdome ou na coluna lombar, embora apresentações espontâneas sejam observadas.
palidez, taquicardia, taquipneia ou hipotensão
Sinais de anemia; comum apenas quando há sangramento significativo.
Fatores de risco
Fortes
história familiar de hemofilia (hemofilia congênita)
Mutações genéticas específicas são causais na hemofilia congênita.[11][12][19][20][21]
Dois terços dos pacientes têm uma história familiar de hemofilia. Nos pacientes sem uma história familiar, o status de portador da mãe deve ser determinado por teste molecular para facilitar o aconselhamento.
Mutações espontâneas podem ser responsáveis por uma ausência de história familiar positiva para hemofilia.
Pacientes dentro de determinada família são portadores da mesma mutação genética.[22][23][24]
Cerca de 50% dos casos graves de hemofilia A decorrem de inversões intracromossômicas que envolvem o íntron 1 ou o 22 do gene do fator VIII.[13]
Os demais casos são causados por outras alterações genéticas, como deleções, inserções, splicing anormal ou mutações pontuais missense ou nonsense.
A maioria dos casos de hemofilia B deve-se a deleções e mutações pontuais.
sexo masculino (hemofilia congênita)
A hemofilia congênita tem um padrão de herança recessiva ligada ao cromossomo X.[9]
Meninos e homens são afetados quase que exclusivamente, em razão do padrão de herança ligada ao cromossomo X.
Portadoras do sexo feminino podem ter níveis de fator coagulação na faixa de hemofilia e necessitam de manejo adequado da hemofilia.
Há casos raros de meninas e mulheres com hemofilia grave.
>60 anos de idade (hemofilia adquirida)
Embora a hemofilia geralmente seja um distúrbio hereditário, uma forma adquirida muito mais rara pode ocorrer. A hemofilia adquirida geralmente ocorre em idosos, deve se suspeitar e investigar em adultos mais velhos que apresentam tempo de tromboplastina parcial ativada prolongado e/ou novos sintomas de sangramento.[3]
doenças autoimunes, doença inflamatória intestinal, diabetes, hepatite, gestação e período pós-parto, neoplasia maligna, gamopatia monoclonal e uso de determinados medicamentos (hemofilia adquirida)
A ocorrência ocasional na gestação e no período pós-parto pode ser responsável por um pequeno pico de incidência na faixa etária de 20 a 30 anos de idade.[3]
O uso deste conteúdo está sujeito ao nosso aviso legal