Abordagem
Geralmente, os pacientes são assintomáticos e a HTG é detectada em exames de sangue de rotina.[5] A suspeita clínica de HTG deve ser levantada em pacientes com doença cardiovascular aterosclerótica (DCVA) inexplicada ou pancreatite aguda. Um perfil lipídico também deve ser obtido em pacientes com qualquer um dos fatores precipitantes conhecidos.
História
Uma história familiar de hiperlipidemia ou diabetes deve ser investigada. Características históricas podem incluir sintomas de DCVA (angina, claudicação), dor abdominal recorrente ou causas secundárias conhecidas de HTG. As causas secundárias de HTG incluem condições clínicas, fatores de estilo de vida e medicamentos:[4][5][9]
Condições clínicas: diabetes mellitus, síndrome metabólica, resistência insulínica, obesidade, lipodistrofia parcial ou generalizada, doença renal crônica, síndrome nefrótica, hipotireoidismo, gravidez (particularmente no terceiro trimestre, quando a elevação dos triglicerídeos [TG] associada à gravidez atinge a intensidade máxima), mieloma, lúpus eritematoso sistêmico, doença hepática, infecção por HIV, síndrome de Cushing, sarcoidose
Fatores de estilo de vida: consumo excessivo de álcool; dieta rica em gordura saturada, açúcar ou alimentos com alto índice glicêmico; estilo de vida sedentário
Medicamentos: glicocorticoides, esteroides anabolizantes, estrogênios orais, diuréticos tiazídicos e de alça, betabloqueadores não cardiosseletivos, isotretinoína, bexaroteno, propofol, sequestrantes de ácidos biliares, ciclofosfamida, asparaginase, capecitabina, interferona, tacrolimo, sirolimo, ciclosporina, inibidores da protease, agentes antipsicóticos de segunda geração (por exemplo, clozapina, olanzapina).
Sintomas e sinais
A presença de sintomas e sinais de HTG está relacionada ao grau de elevação de triglicerídeos. Não há sintomas ou achados físicos em pacientes com HTG leve a moderada. Pacientes com HTG grave e quilomicronemia desenvolvem aspectos característicos, que incluem xantomas eruptivos (crescimentos de pequenas pápulas amareladas circundadas por halos eritematosos que aparecem nas superfícies extensoras dos membros, nádegas e ombros) e lipemia retiniana (aparência rosa-esbranquiçada das vasos retinianos e palidez retiniana com tonalidade rosada detectada no exame fundoscópico).[20][52] Os outros sintomas e sinais característicos de quilomicronemia incluem a hepatoesplenomegalia, a dor abdominal, náuseas e vômitos. As características clínicas muito menos comuns (<10% dos pacientes) incluem sangramento intestinal, palidez, anemia, irritabilidade, diarreia, convulsões e encefalopatia.[14] Bebês com síndrome da quilomicronemia familiar podem apresentar retardo do crescimento pôndero-estatural e dor abdominal.[14]
[Figure caption and citation for the preceding image starts]: Xantomas eruptivosDa coleção pessoal do professor Hegele; usado com permissão [Citation ends].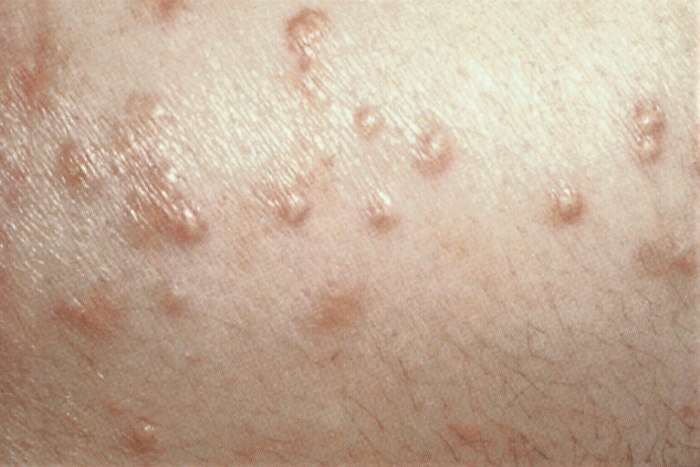 [Figure caption and citation for the preceding image starts]: Lipemia retiniana. Descoloração branco-rosada dos vasos sanguíneos da retina à oftalmoscopiaDa coleção pessoal do professor Hegele, usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Lipemia retiniana. Descoloração branco-rosada dos vasos sanguíneos da retina à oftalmoscopiaDa coleção pessoal do professor Hegele, usado com permissão [Citation ends].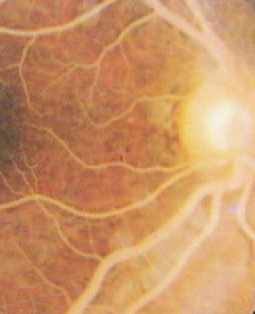
Exames laboratoriais iniciais
O nível de triglicerídeos é obtido como parte de um perfil lipídico de rotina que também inclui o colesterol total e o de lipoproteína de alta densidade (HDL), juntamente com um colesterol de lipoproteína de baixa densidade (LDL) calculado e um colesterol não HDL calculado. O colesterol não HDL é uma medida derivada que é estável independentemente do estado de jejum. O colesterol LDL calculado não é preciso se os triglicerídeos forem >4.6 mmol/L (>400 mg/dL). Recomenda-se um período de jejum de 12 a 14 horas para se obterem os valores ideais de triglicerídeos. O triglicerídeo sem jejum foi proposto como sendo mais conveniente de medir e tem sido fortemente associado ao risco de aterosclerose.[53] No entanto, se os triglicerídeos sem jejum forem tão altos que o colesterol LDL não puder ser calculado, recomenda-se repetir o perfil lipídico em jejum. Doenças agudas e o estresse fisiológico podem aumentar transitoriamente os níveis de triglicerídeos; os valores devem ser confirmados em repetições dos testes, especialmente se o diagnóstico for realizado durante uma doença aguda.
Nos EUA, as diretrizes da American Heart Association e do American College of Cardiology definem a HTG moderada como triglicerídeos em jejum ou sem jejum de 2.0 a 5.6 mmol/L (175-499 mg/dL) e a HTG grave como triglicerídeos em jejum ≥5.6 mmol/L (≥500 mg/dL).[2] Diretrizes e sociedades diferentes têm limites diferentes para a classificação da HTG, e pode ser apropriado consultar as orientações locais.[8][10][11]
A medição da apolipoproteína B (apoB) está se tornando mais disponível e mais popular; no entanto, atualmente não existem padrões universais. A medição da ApoB é estável independentemente do estado de jejum e fornece um índice integrado de todas as lipoproteínas aterogênicas, incluindo o LDL, a lipoproteína de muito baixa densidade (VLDL) e partículas remanescentes ricas em triglicerídeos e lipoproteína(a).[24] A determinação não é afetada pelo jejum, e pode fornecer um índice indireto do tamanho das partículas de LDL.
As amostras de sangue total de um indivíduo com quilomicronemia podem parecer branco-leitosas se deixadas em repouso durante a noite.
[Figure caption and citation for the preceding image starts]: Amostra de sangue lipêmica coletada de um paciente dentro das primeiras 24 horas da apresentação. As amostras de sangue podem ter aparência esbranquiçada e leitosa se os níveis de triglicerídeos estiverem muito altosDa coleção pessoal do professor Hegele, usado com permissão [Citation ends].
Investigações subsequentes
As causas secundárias de HTG devem ser investigadas rotineiramente, incluindo exames laboratoriais para hipotireoidismo, diabetes, insuficiência renal, hipoalbuminemia ou disfunção hepática.[47] A ultrassonografia abdominal pode ajudar a detectar o fígado gorduroso. A realização de imagens cardíacas para avaliar o fluxo sanguíneo coronariano e a perfusão miocárdica depende do desenvolvimento de sintomas e sinais concomitantes de cardiopatia isquêmica ou DCVA.[54]
O uso deste conteúdo está sujeito ao nosso aviso legal