História e exame físico
Principais fatores diagnósticos
comuns
erupção cutânea malar (em asa de borboleta)
O rash malar ou em borboleta característico ocorre em 30% a 40% dos pacientes e pode ser mais comum em pacientes do sexo feminino.[40][75]
Mais comumente eritema nas bochechas e ponte do nariz, poupando os sulcos nasolabiais.
O rash malar frequentemente reaparece após a exposição ao sol. O início recente da fotossensibilidade embasa o diagnóstico.
[Figure caption and citation for the preceding image starts]: a) Fotografia de uma face com erupções cutâneas abrangendo a ponte do nariz e a área malar. b) Fotografia de uma face mostrando placas escamosas assimétricas, hiperpigmentadas, policísticas e anulares com descamação envolvendo a área pré-auricular e a bochechaRajasekharan C et al. BMJ Case Reports. 2013;2013:bcr-2012-007886 [Citation ends].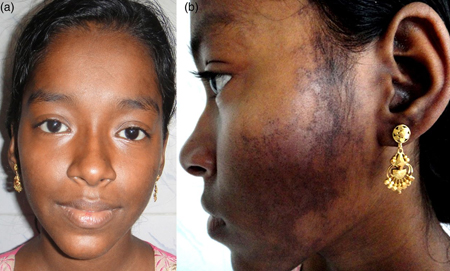 [Figure caption and citation for the preceding image starts]: Erupção cutânea malar: erupção cutânea eritematosa, plana, indolor e em forma de borboleta sobre as bochechas e o narizKumar N et al. BMJ Case Reports. 2013;2013:bcr-2012-008101 [Citation ends].
[Figure caption and citation for the preceding image starts]: Erupção cutânea malar: erupção cutânea eritematosa, plana, indolor e em forma de borboleta sobre as bochechas e o narizKumar N et al. BMJ Case Reports. 2013;2013:bcr-2012-008101 [Citation ends].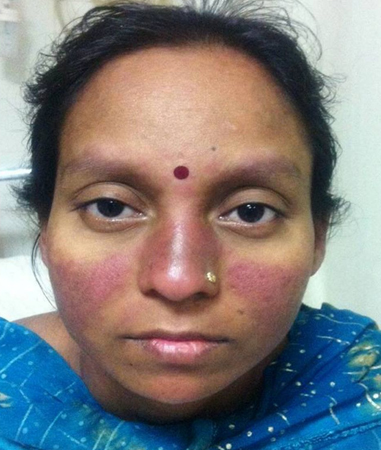
erupção cutânea fotossensível
A erupção cutânea ocorre após a exposição solar. Ela pode ser dolorosa e pruriginosa, geralmente persiste por alguns dias e cura-se sem cicatrização.
erupção cutânea discoide
Manchas eritematosas elevadas com descamação queratósica aderente e obstrução folicular.
Pode ocorrer cicatrização atrófica em lesões mais antigas.
Outros fatores diagnósticos
comuns
fadiga
perda de peso
Em geral, acompanha a evolução da doença.
Vômitos e diarreia podem contribuir para a perda de peso. O LES está associado a um aumento do risco de câncer e deve ser considerado uma causa potencial de perda de peso.
febre
A febre inexplicada é comum e característica do LES.[1] Acredita-se que represente uma doença ativa.
A proteína C-reativa elevada é mais sugestiva de infecção do que de doença subjacente.
Descartar a infecção é importante antes de iniciar a terapia imunossupressora em um paciente com LES para prevenir a reativação ou exacerbação da infecção crônica.[50]
úlceras orais
Ocorre em até 45% dos pacientes.[52]
Normalmente indolores, mas prolongadas e recorrentes.
alopécia
O afinamento do cabelo e alopécia em placas são preocupações compreensíveis em mulheres jovens com LES. Isso ocorre paralelamente à evolução da doença sistêmica.
Geralmente, não causa cicatriz.
Áreas de alopécia cicatricial são mais características de lúpus discoide crônico.
artralgia/artrite
A artralgia é comum no LES. Os sintomas de inflamação das articulações ocorrem em >50% dos pacientes.[50][53][76]
A artrite pode ser similar à artrite reumatoide, embora seja classicamente não erosiva.
A monoartrite de uma grande articulação é incomum em pacientes com LES e inicialmente deve levar à pesquisa de outra causa, como infecção ou necrose avascular.
fibromialgia
Dor musculoesquelética simétrica de localização inespecífica sem variação diurna.
A baixa resposta a analgésicos/anti-inflamatórios não esteroidais sugere a coexistência de fibromialgia; pontos de sensibilidade típicos devem ser examinados.
Fenômeno de Raynaud
Alterações de cor dos dedos induzidas por frio ou emoção. Alteração de cor trifásica típica de branco para azul e depois para vermelho dos dedos dos pés e mãos. Invariabilidade bilateral e ocorre em até 50% dos pacientes no início da doença, embora frequentemente ocorra antes de outras características do LES.[50][53] Em geral é menos grave que o observado na esclerose sistêmica.
A ulceração causada pelo fenômeno de Raynaud é incomum e deve suscitar a consideração de outras causas.
dor torácica e dispneia
A pleurite é mais comum que a pericardite. Em um levantamento de 1000 pacientes europeus com LES, pleurite e/ou pericardite foram observadas em 16%.[77] A pleurite pode ser unilateral ou bilateral. Em uma minoria, derrames pleurais podem coexistir.
Outras manifestações cardiovasculares incluem miocardite, endocardite, trombose venosa ou arterial e doença arterial coronariana ateromatosa prematura.
A síndrome do pulmão encolhido é uma manifestação respiratória rara do LES, caracterizada por dispneia, dor torácica, elevação da cúpula diafragmática e padrão restritivo em testes de função pulmonar.[62]
trombose venosa ou arterial
A presença de anticorpos antifosfolipídeos aumenta o risco de trombose venosa ou arterial.[78]
hipertensão
Pode ocorrer como parte de manifestações cardiopulmonares.
Geralmente, o comprometimento renal é subclínico e normalmente se desenvolve nos primeiros anos da doença. A hipertensão pode ser um dos primeiros sinais da nefrite lúpica. A aferição da pressão arterial e a urinálise para a detecção de proteinúria e hematúria devem ser realizadas rotineiramente.
sinais de nefrose (por exemplo, edema)
O envolvimento renal está presente em aproximadamente 50% a 70% dos pacientes e pode ser mais comum em pacientes do sexo masculino.[53][40] Geralmente, o comprometimento renal é subclínico e normalmente se desenvolve nos primeiros anos da doença.
A aferição da pressão arterial e a urinálise para a detecção de proteinúria e hematúria devem ser realizadas rotineiramente.
linfadenopatia
No geral, a linfadenopatia periférica é mais regional que generalizada. Os nódulos geralmente são insensíveis à palpação, variam em tamanho de granulados (grupos de pequenos linfonodos, cada um com alguns mm) a 3 a 4 cm, e geralmente estão nas regiões cervical e axilar.
A linfadenopatia hilar é incomum.
Os pacientes com linfadenopatia têm maior probabilidade de apresentar manifestações constitucionais.
Linfoma e mononucleose infecciosa devem ser excluídos.
A histologia das biópsias dos linfonodos no LES muitas vezes exibe hiperplasia reativa.
dor abdominal, vômitos ou diarreia
Ocorre como parte das manifestações gastrointestinais do LES. Causados por peritonite lúpica ou oclusão da artéria mesentérica. A peritonite é rara.
Incomuns
úlceras nasais
Normalmente indolores, mas prolongadas e recorrentes.
dor inflamatória de localização inespecífica dos membros proximais com fraqueza
Sugestiva de miosite associada; se presente, a creatinina fosfoquinase estará elevada.
disritmias (por exemplo, taquicardia), defeitos de condução ou cardiomegalia não explicada
Deve-se suspeitar de miocardite nesses pacientes.
Sinais no SNC: convulsões, anormalidades do nervo craniano, deficiências cognitivas, psicose
O envolvimento importante do sistema nervoso central (SNC) no LES é incomum.[54] Outras causas possíveis devem ser excluídas.
A antiproteína P ribossomal está significativamente associada ao envolvimento do SNC e psicose.[71][72] É necessária a padronização dos ensaios com antiproteína P ribossomal.
As investigações em pacientes com sintomas neuropsiquiátricos devem ser similares às investigações da população geral que apresenta os mesmos sintomas.[47]
disfagia
Ocorre como parte das manifestações gastrointestinais do LES.
Decorrente da hipomotilidade esofágica.
Fatores de risco
Fortes
sexo feminino
A incidência de LES é maior em mulheres do que em homens; as proporções entre os sexos relatadas variam de 2:1 a 15:1.[8][9][10]
O aumento da frequência de LES entre as mulheres tem sido associado aos efeitos do estrogênio.[6][13]
Alopecia, fotossensibilidade, úlceras orais, artrite e erupção cutânea malar podem ser mais comuns em pacientes do sexo feminino.[40]
idade >30 anos
Afro-descendentes na Europa e nos EUA
Os Registros Nacionais de Lúpus dos Centros de Controle e Prevenção de Doenças dos EUA revelaram que a prevalência era maior em afro-americanos (230.9 por 100,000 e 26.7 por 100,000 para mulheres e homens, respectivamente) do que em hispânicos (120.7 por 100,000 e 18.0 por 100,000, respectivamente) ou populações brancas (84.7 por 100,000 e 8.9 por 100,000, respectivamente).[11]
As incidências relatadas na África são baixas (0.3 por 100,000 pessoas-ano).[6] Isso pode ser reflexo do subdiagnóstico decorrente da falta de recursos.
medicamentos
Manifestações clínicas e sorológicas podem ocorrer em pacientes que tomam alguns medicamentos.[25][41]
A primeira associação relatada foi com procainamida, mas outros medicamentos comumente implicados incluem minociclina, terbinafina, sulfassalazina, isoniazida, fenitoína e carbamazepina.[26][27][28][29][30][31][32][33]
Os sintomas do lúpus eritematoso induzido por medicamento se resolvem quando o medicamento desencadeante é descontinuado.
Algumas das associações relatadas entre o uso de medicamentos e um diagnóstico subsequente de LES podem ser devidas ao viés protopático (quando um tratamento é inadvertidamente prescrito para uma manifestação precoce de uma doença que ainda não foi diagnosticada).[41]
Fracos
exposição ao sol
A exposição à radiação ultravioleta (UV) pode exacerbar as lesões cutâneas em pacientes com lúpus eritematoso (fotossensibilidade). A exposição ao sol é o fator ambiental mais óbvio que exacerba o LES.[42]
Estudos prospectivos e metodologicamente robustos são necessários para avaliar a relação entre UV-B e LES incidente.
história familiar de LES
O uso deste conteúdo está sujeito ao nosso aviso legal