მიდგომა
მკურნალობის მიზანია დავეხმაროთ სასუნთქ სისყემას ოქსიგენაციის და სისხლიდან ნახშირორჟანგის მოცილების გზით, ხოლო უკმარისობის ფონური მიზეზი კონტროლირსდება ან მოხსნილია.
დამხმარე მკურნალობა, როგორიცაა დამატებითი ჟანგბადის მიწოდება, არაინვაზიური ხელოვნური ვენტილაცია და მექანიკური ვენტილაცია, ტარდება მხარდაჭერის მიზნით, ფონური გამომწვევის მკურნალობასთან ერთად.
სასუნთქი გზების, სუნთქვის, სისხლის მიმოქცევის, შეზღუდვების, ექსპოზიციის (ABCDE) შეფასება პირველი ნაბიჯია ყველა პაციენტისთვის და უნდა გადაფასდეს რეგულარულად მკურნალობის განმავლობაში. მდგომარეობის სწრაფი გაუარესება, სასიცოცხლო ორგანოების უკმარისობა და/ან სასუნთქი გზის/ყლაპვის რეფლექსის დაკარგვა ენდოდტრაქეული ინტუბაციის აუცილებლობაზე მიუთითებს.
ჰიპოქსიის მქონე პაციენტებისთვის დამატებითი ჟანგბადის მიწოდება
ის შესაძლოა ჩატარდეს გასინჯვისას ან დაუყოვნებლივი საწყისი ABCDE შეფასების შემდეგ. პაციენტებს (გონზე მყოფი ან უგონოდ მყოფი), რომლებსაც აქვთ სპონტანური სუნთქვა და დაუზიანებელი სასუნთქი გზები, სასიცოცხლო ორგანოები არ აქვთ დაზიანებული და სასუნთქი გზების/ყლაპვის რეფლექსიც შენახულია, შესაძლოა დავუტოვოთ დამატებითი ჟანგბადი.
დამატებითი ჟანგბადის მიწოდება ცხვირის კანულით, ნიღბით ან არაინვაზიური (დადებითი წნევით) ვენტილაციით მნიშვნელოვანია ჰიპოქსიის თავდაპირველი მკურნალობისთვის, როდესაც რესპირატორული დისტრესი არ არის პრობლემური. მაღალი დინების ჟანგბადის მიწოდება ცხვირის კანულით შეიძლება ისეთივე ეფექტური იყოს, როგორც ნიღბით.. [44][45][46] ექიმთა ამერიკული კოლეჯი რეკომენდაციას უწევს ცხვირის მაღალი დინების ჟანგბადის გამოყენებას, ვიდრე NIV მწვავე რესპირატორული უკმარისობის საწყის მენეჯმენტში, მაგრამ ამ რეკომენდაციის მტკიცებულება დაბალია.[22][47]
უნდა გამოვიყენოთ დამატებითი ჟანგბადის მიწოდების ყველაზე მარტივად ატანადი, ნაკლებად რესტრიქციული მეთოდი სატურაციის შესანარჩუნებლად (უწყვეტი პულსოქსიმეტრიით და არტერიული აირების ანალიზის კონტროლით). არაინვაზიური (დადებითი წნევით) ვენტილაცია რეკომენდებულია (სიფრთხილით) პაციენტებისთვის, რომელთა ცნობიერებაც შენახულია.[22]
სიფრთხილეა საჭირო, როცა დამატებით ჟანგბადს ვაწვდით პაციენტებს, რომლებსაც აქვთ ფილტვების ქრონიკული ობსტრუქციული დაავადება და ნახშირორჟანგის ქრონიკულად მომატებული პარციალური წნევა, რადგანაც ასეთ პირებში ვენტილაცია დამოკიდებულია ჟანგბადის ცენტრალური რეცეპტორებით ჰიპოქსემიის ამოცნობაზე. სისხლში ჟანგბადის დონის მწვავედ მატებამ შესაძლოა გამოიწვიოს სუნთქვის ცენტრის დათრგუნვა. მწვავედ შეუძლოდ მყოფი ზრდასრული პაციენტების სისტემური მიმოხილვის თანახმად (გარდა ქრონიკული რესპირატორული დაავადებების მქონე პაციენტებისა), სიკვდილობა უფრო მაღალია ჟანგბადის ლიბერალური მიწოდების დროს, ვიდრე მიწოდების კონსერვატიული მიდგომების გამოყენების შემთხვევაში.[48] სამიზნე კაპილარული ჟანგბადის გაჯერების (SpO₂) დიაპაზონი 94% -დან 96% -მდეა კრიტიკული დაავადებების მქონე ყველა პაციენტისთვის.[48]
ობსტრუქციული სასუნთქი გზები (გამოვლენილია ABCDE შეფასებით)
თუ ABCDE შეფასებით სასუნთქი გზების ობსტრუქცია გამოვლინდა, უნდა გაიწმინდოს ისე, რომ სასუნთქი გზები ღია იყოს ვენტილაციისთვის. სასუნთქი გზების უცხო სხეულისგან გასაწმენდად შესაძლოა დაგვჭირდეს პირდაპირი ლარინგოსკოპია ან ბრონქოსკოპია. სტრუქტურული ობსტრუქციის სამკურნალოდ შესაძლოა დაგვჭირდეს გადაუდებელი კრიკოთიროიდოტომია ან ტრაქეოსტომია ხორხსარქველის ან ხორხსარქველის ქვედა დონეზე. გადაუდებელი აგრესიული მკურნალობა შეიძლება საჭირო გახდეს ანაფილაქსიის გამო სასუნთქი გზების შეშუპების დროს.
სასუნთქი გზები არ არის დახშული: სპონტანური სუნთქვა, დაუზიანებელი სასუნთქი გზები (გამოვლენილია ABCDE შეფასებით) და სტაბილურობა სხვამხრივ
პაციენტებს, რომლებსაც აქვთ სპონტანური სუნთქვა, დაუზიანებელი ყლაპვის რეფლექსი და არ აქვთ მდგომარეობის სწრაფი გაუარესება ან სასიცოცხლო ორგანოების დაზიანება, ტოვებენ დამატებითი ჟანგბადის მიწოდებაზე. თუ დამატებითი ჟანგბადით მკურნალობა წარუმატებელია, აუცილებელია ინტუბაცია და მექანიკური ვენტილაცია. თუმცა, შესაძლებელია დადებითი წნევით ვენტილაცია (NIV) გამოვიყენოთ შენახულ ცნობიერებაზე მყოფ, სპონტანური სუნთქვის მქონე პაციენტებში, თუ ეს მანამდე არ გაკეთებულა.[49]
არაინვაზიური დადებითი წნევით ვენტილაცია შესაძლოა ჩატარდეს სასუნთქი გზების მუდმივი დადებითი წნევის (CPAP) ან სასუნთქი გზების ორდონიანი დადებითი წნევის მეშვეობით (BiPAP). ორივე ფორმით ჟანგბადის მიწოდების დროს გამოიყენება მჭიდროდ მორგებული ნიღაბი და ოქსიგენაცია შესაძლოა გაუმჯობესდეს მანამდე დახურული ალვეოლების გახსნის მეშვეობით. მჭიდროდ მორგებული ნიღბის გამოყენება გულისხმობს იმას, რომ ზოგიერთ პაციენტს არ შეუძლია არაინვაზიური დადებითი წნევით ვენტილაციის ატანა. გართულებები მოიცავს კუჭის გაბერვას დიაფრაგმის დაქვეითებული მოძრაობით და მეორადი ღებინებით, მჭიდროდ მორგებული ნიღბის გარშემო კანის დაწყლულებას და პნევმოთორაქსს.[50] ალვეოლებსა და სასუნთქ გზებში ჰაერის შეკავების გამო ფილტვების გადაბერვამ შესაძლოა ვენტილაციის ეფექტიანობის დარღვევა გამოიწვიოს. არ არსებობს მტკიცებულება იმისა, რომ გულმკერდშიდა წნევის მომატება იწვევს გულის ფუნქციის დაქვეითებას.[51]
გულის მწვავე შეგუბებითი უკმარისობით გამოწვეული სუნთქვის უკმარისობის მკურნალობაში უპირატესობა ენიჭება BiPAP ან CPAP-ის გამოყენებას, რადგანაც არ იწვევს გულის წუთმოცულობის მნიშვნელოვან დაქვეითებას. გულის მწვავე შეგუბებითი უკმარისობით გამოწვეული სუნთქვის უკმარისობის მკურნალობაში უპირატესობა ენიჭება BiPAP ან CPAP-ის გამოყენებას, რადგანაც არ იწვევს გულის წუთმოცულობის მნიშვნელოვან დაქვეითებას[52] CPAP-ზე დატოვებული პაციენტებს შესაძლოა არ დასჭირდეთ ენდოტრაქეული ინტუბაცია, თუ სუნთქვის სისტემის ფონური დარღვევები სწრაფად ლაგდება. თუმცა, ჰიპოქსიური და ჰიპერკაპნიური სუნთქვის უკმარისობისთვის გადაუდებელი CPAP-ს გამოყენების კვლევებმა ვერ აჩვენა სიკვდილობის დაქვეითება ასეთ პაციენტებში.[53]
არსებობს მტკიცებულებები იმისა, რომ BiPAP განსაკუთრებით ეფექტურია ჰიპერკაპნიური სუნთქვის უკმარისობის სამკურნალოდ.[54]მექანიზმი მოიცავს ჩასუნთქვისას სპეციფიკურ დადებით წნევას, რომელიც ეხმარება პაციენტს სუნთქვაში და ამოსუნთქვისას მცირდება რეზისტენტობა.
ჰიპერკაპნიური სუნთქვის უკმარისობის დროს დადებითი წნევით ვენტილაციის უკუჩვენებას წარმოადგენს სახის დეფორმაცია, როგორიცაა ნიღბის მორგების შეუძლებლობა, სახის დამწვრობა და ზემო სასნუთქი გზების ფიქსირებული ობსტრუქცია.[50] დადებითი წნევით არაინვაზიური ვენტილაციის ფარდობითი უკუჩვენებები ჰიპერკაპნიურ პაციენტებში მოიცავს შრატში pH-ს <7.15, pH <7.25 გვერდითი მოვლენებით (მაგ. სეკრეციების გაძლიერება), გლაზგოს კომის შკალაზე ქულა <8, კონფუზია/აჟიტირება, კოგნიტური შეფერხება.[50]
არ არსებობს მტკიცებულება pH-ის დონის ქვედა ზღვარის შესახებ, რომლის შემდეგაც დადებითი წნევით ვენტილაცია უკუნაჩვენებია, თუმცა დაბალი pH წარუმატებლობის უფრო მაღალ რისკს ატარებს. დადებითი წნევით არაინვაზიური ვენტილაცია არაეფექტურია პაციენტებში, რომლებსაც აქვთ სუნთქვის მწვავე უკმარისობა, დაბალი ქულები გლაზგოს კომის შკალის მიხედვით (<8 ფარდობითი უკუჩვენებაა) და რესპირატორული აციდოზი, რომელიც არ ლაგდება პროცედურის დაწყებიდან 1 საათში.[55] საჭიროა პაციენტების მკაცრი მონიტორინგი, ენდოტრაქეული ინტუბაციის და ინვაზიური ვენტილაციის მზადყოფნა, საჭიროების შემთხვევაში.[22][56]
ასთმიან პაციენტებს, რომლებსასც შეცვლილი აქვთ ფსიქიკური სტატუსი, აქვთ დაღლილობა, დაუყოვნებლივ უნდა ჩაუტარდეთ ენდოტრაქეული ინტუბაცია და ხელოვნური ვენტილაცია.[57] მეტი მტკიცებულებაა საჭირო არაინვაზიური დადებითი წნევით ვენტილაციის რეკომენდაციამდე მწვავე ასთმის მქონე პაციენტებში, რომელთაც რესპირატორული უკმარისობა აქვთ.[22][57][58]
თუ არ არის ზემო სასუნთქი გზების ობსტრუქცია: ყლაპვის რეფლექსის დაკარგვა, მდგომარეობის სწრაფი გაუარესება ან სასიცოცხლო ორგანოების უკმარისობა (გამოვლენილია ABCDE შეფასებით)
როდესაც გონზე მყოფ ან უგონოდ მყოფ პაციენტს აქვს ჰიპოქსია ან ჰიპერკაპნია (იმდენად მძიმე, რომ სასიცოცხლო ორგანოები დაზიანებულია და რესპირატროული აციდოზის გამოსწორება შეუძლებელია) ან დაკარგულია ყლაპვის რეფლექსი, აუცილებელია ინტუბაცია ან მექანიკური ვენტილაცია. ეს კეთდება სასუნთქი გზების დასაცავად და ასპირაციის რისკის შესამცირებლად. ხშირად, გადაუდებელ სიტუაციაში აუცილებელია ინტუბაცია, როდესაც სხვა ნაკლებად ინვაზიური ვენტილაციის საშუალებები უეფექტოა და პაციენტის მდგომარეობა სწრაფად უარესდება. სასწრაფო დახმარების ექიმთა ამერიკული კოლეჯი ხელმძღვანელობს სასუნთქი გზების მართვას მექანიკური ვენტილაციის საშუალებით.[59]
ენდოტრაქეული ინტუბაცია და მექანიკური ვენტილაცია
ენდოტრაქეული ინტუბაცია საშუალებას იძლევა ნაწილობრივად ან სრულად ვაკონტროლოთ ვენტილაციური ფუნქცია და ამოვტუმბოთ და გავწმინდოთ ზემო სასუნთქი გზები ჰაერის ნაკადის გასაძლიერებლად. მექანიკური ვენტილაცია საშუალებას იძლევა ვაკონტროლოთ სასუნთქი გზების წნევა, შესუნთქვის მოცულობა და სუნთქვის სიხშირე. ინვაზიური ვენტილაცია მექანსიკური ვენტილაციის გამოყენებით სუნთქვის უკმარისობის მართვის ყველაზე კონტროლირებადი მეთოდია.
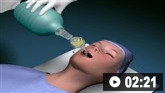
როგორ ჩავდგათ ტრაქეის მილი მოზრდილებში ლარინგოსკოპის გამოყენებით.
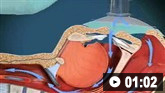
როგორ გამოვიყენოთ ნიღბიანი სასუნთქი ტომარა მოზრდილებთან ვენტილაციის უზრუნვესაყოფად. ვიდეო გვიჩვენებს ორი-პერსონის ტექნიკას.
ინტუბაცია და მექანიკური ვენტილაცია აკონტროლებს ჩასუნთქვის და ამოსუნთქვის დროს და სიხშირეს, რათა ჟანგბადის მიწოდება ოპტიმალური იყოს. ინტუბაცია მექანიკურ ვენტილაციასთან ერთად ასევე იძლევა საშუალებას პაციენტი მოვათავსოთ სპეციალურ პოზიციაში სისხლის ნაკადის და ალვეოლების ვენტილაციის ოპტიმიზაციისთვის.[63] ზოგჯერ გამოიყენება პირქვე პოზიცია[64] და შესაძლოა განსაკუთრებით სარგებლიანი იყოს მძიმე ჰიპოქსემიის მქონე პაციენტებისთვის, მაგრამ ამ ტექნიკის მიზნობრივი ეფექტურობა სიკვდილობის შემცირების თვალსაზრისით საკამათოა.[65][66][67]
როდესაც სუნთქვის უკმარისობის მქონე პაციენტი სტაბილიზდება ინტუბაციითა და მექანიკური ვენტილაციით, მნიშნველოვანია გავაცნობიეროთ, რომ ეს პროცედურა სუნთქვის უკმარისობის გამომწვევი მდგომარეობის გამოსასწორებლად ან შექცევისათვის დროს მოითხოვს. სიმპტომების შეფასება ასევე რეგულარულად უნდა ჩატარდეს მკურნალობის განმავლობაში კრიტიკულად დაავადებულ პაციენტებში, მათ შორის მექანიკური ვენტილაციის მქონე პაციენტებ ამერიკული გულმკერდის საზოგადოება (ATS) იძლევა ინსტრუქციებს იმის შესახებ, თუ როგორ უნდა გაადვილდეს კომუნიკაცია მექანიკურად ვენტილირებად პაციენტებთან, როგორც სიმპტომების შეფასების ძირითადი კომპონენტი.[68]
ზრდასრულთა საწყისი მექანიკური ვენტილაციის მაჩვენებლები არის სასიცოცხლო მოცულობა 8 -10 მლ/კგ და ვენტილაციის სიხშირე 12-14 ჩასუნთქვა წუთში. ჩასუნთქვის ბოლოს დადებითი წნევით ვენტილაცია (PEEP) მექანიკურ ვენტილაციასთან ერთად ხსნის მანამდე დახურულ ალვეოლებს ფილტვის ფუნქციის გამოსასწორებლად.[43]
პაციენტებში, რომლებსაც აქვთ ზემო სასუნთქი გზების შეულახავი რეფლექსები და კუნთების ტონუსი (გონზე მყოფი ან უგონოდ მყოფი), ინტუბაცია შესაძლოა შევამსუბუქოთ ანესთეზიის სწრაფად ცვლადი მიმდევრობის ინდუქციის გამოყენებით (სედატივებით და დამბლის გამომწვევებით). ეს უფრო ხშირად გამოიყენება ენდოტრაქეული ინტუბაციის წინ. ანესთეზიის სწრაფად ცვალებადი მიმდევრობის ინდუქცია რეკომენდებულია იმ პაციენტებში, რომლებიც ადრე ყოფილან ინტუბირებულნი, რადგანაც გამოსაყენებელი მედიკამენტები გამოიწვევს სუნთქვის რეფლექსების დაკარგვას, რაც პირის ღრუსა და კუჭის შიგთავსის მასიურ ასპირაციას გამოიწვევს.
ენდოტრაქეულ ინტუბაციას მექანიკურ ვენტილაციასთან ერთად შესაძლოა სხვადასხვა გართულებები მოყვეს. ხშირად მეორად პნევმონიას, რაც ვლინდება პაიენტების 13-38%-ში, იწვევს ანტიბიოტიკების მიმართ რეზისტენტული ბაქტერიები.[69][70]მცირე სასუნთქი გზების და ალვეოლების ბაროტრავმამ შესაძლოა გამოიწვიოს პნევმოთორაქსი და პნევმომედიასტინუმი, რასაც მივყავართ მეორად რესპირატორულ დარღვევამდე. სასუნთქ გზებში ჰაერის შეკავებამ და ალვეოლების გადაბერვამ შესაძლოა გამოიწვიოს ვენური სისხლის დაბრუნების დაქვეითება მარჯვენა გულში, რაც თავისმხრივ გამოიწვევს გულის წუთმოცულობისა და პერფუზიის დაქვეითებას. ინტუბაციის შედეგად შესაძლოა განვითარდეს ფილტვის ქსოვილის ატელექტაზი ან ნაწილობრივი კოლაფსი, როდესაც ენდოტრაქეული მილი არასწორად თავსდება (განთავსდება მარჯვენა ძირითად ბრონქში) ან ყალიბდება ლორწოს საცობი ან სისხლის კოლტები და ახშობს ენდოტრაქეულ მილს ან საშუალოდა მცირე ზომის სასუნთქ გზებს. ენდტორაქეული ინტუბაციისას ყოველთვის არის მილის არასწორად განთავსების რისკი.
თანამედროვე ენდოტრაქეული მილების უმრავლესობა ისეა შექმნილი, რომ ნაკლებად დააზიანოს მცირე ზომის სასუნთქი გზები, მაგრამ მექანიკური ვენტილაციის ხანგრძლივად გამოყენების აუცილებლობის გამო შესაძლებელია დაგჭირდეს ტრაქეოსტომია, რადგანაც ენდოტრაქეული მილის 5-7 დღეზე მეტ ხანს გამოყენებამ შესაძლოა გამოიწვიოს ტრაქეის ანთება, რასაც შესაძლოა მოყვეს სტენოზი. ამასთან ერთად ენდოტრაქეული მილის ჩადგმისასა შესაძლოა დაზიანდეს კბილები და სახმო იოგები.
[  ]
]
არაინვაზიური Bi-PAP ან CPAP ვენტილაცია შესაძლოა საკმაოდ მომგებიანი იყოს ქრონიკული ჰიპერკაპნიური სუნთქვის უკმარისობის მქონე პაციენტებში ენდოტრაქეული ინტუბაციისა და მექანიკური ვენტილაციისთვის აუცილებელი სედაციისა და დროის ხანგრძლივობის შესამცირებლად.[71]
გამომწვევის მკურნალობა ყველა პაციენტში
გამომწვევი მიზეზების კვლევა იწყება ABCDE-ის შეფასების შემდეგ (არტერიულის სისხლის აირებთან, ინტრავენურ კანულაციასთან და სისიხლის ნიმუშის აღებასთან ერთად). შემდგომი კვლევები, როგორიცაა გულმკერდის რენტგენოგრაფია და ეკგ, უფრო მოგვიანებით კეთდება. სუნთქვის უკმარისობის მიზეზების მკურნალობა აუცილებელია და უნდა დაიწყოს რაც შეიძლება ადრეულ ეტაპზე, მიზეზის გარკვევისთანავე. მექანიკურმა ვენტილაციამ შესაძლოა სუნთქვის უკმარისობის მომენტალური სტაბილიზიაცია გამოიწვიოს, მაგრამ გამომწვევი მიზეზი უნდა გაკონტროლდეს ან საჭიროა მისი მკურნალობა, რათა პროცესის შექცევა მოხდეს.
მკურნალობა შესაძლოა მოიცავდეს ანტიბიოტიკებს ინფექციისთვის, ადრენალიონს (ეპინეფრინს) ანაფილაქსიითვის, ოპიატების მოქმედების მოხსნას ნალოქსონით, ფილტვის ქრონიკული დაავადების მკურნალობას ბრონქოდილატატორებით/კორტიკოსტეროიდებით, დეკომპრესიას/გულმკერდის მილის ჩადგმას პნევმოთორაქსისთვის, სითხეების გადასხმას ჰიპოვოლემიისთვის, თრომბოლიზისს/ემბოლექტომიას ფილტვის ემბოლიისთივს, რადიოთერაპიას ავთვისებიანი მდგომარეობითვის და ოპერაციას ტრავმის ან ავთვისებიანი მდგომარეობისთვის.
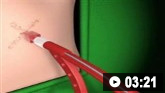
როგორ ჩავდგათ ნეკნთაშუა (გულმკერდის) დრენაჟი სელდინგერის ტექნიკით. ვიდეო გვიჩვენებს: როგორ ამოვიცნოთ უსაფრთხო ადგილი ჩასადგამად; გამოიყენეთ გზამკვლევი ნემსი, მიმმართველი მავთული, გამაგანიერებელი და ნეკნთაშუა დრენაჟი; როგორ დავადასტუროთ სადრენაჟო პოზიცია; და პროცედურის შემდგომი მოვლა.
როგორ შევარჩიოთ ზომა და ჩავდგათ სასუნთქი გზების ხორხის ნიღაბის მილი.
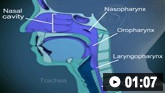
როგორ ავირჩიოთ სწორი ზომის ცხვირ-ხახის სასუნთქი გზები და ჩავდგათ უსაფრთხოდ.
როგორ განვსაზღვროთ ზომა და ჩავდგათ ოროფარინგეალური სასუნთქი გზები.
როგორ გამოვიყენოთ ჯიბის ნიღაბი მოზრდილი პაციენტისთვის სავენტილაციო სუნთქვისთვის.
ამ მასალის გამოყენება ექვემდებარება ჩვენს განცხადებას