ანამნეზი და გასინჯვა
ძირითადი დიაგნოსტიკური ფაქტორები
ხშირი
წარსულში ენდემურ რეგიონში ყოფნა
ახასიათებს კანის ლეიშმანიოზს და ვისცერულ ლეიშმანიოზს.
საჭიროა მოგზაურობის სრული ანამნეზის შეკრება, რათა დადგინდეს ექსპოზიცია კანის ლეიშმანიოზის და ვისცერული ლეიშმანიოზის ენდემურ რეგიონებში; ესენია: ლათინური ამერიკის ნაწილი, ხმელთაშუა ზღვის აუზის ქვეყნები, ახლო აღმოსავლეთი, ცენტრალური აზია, სუბ-საჰარული აფრიკა (განსაკუთრებით, აღმოსავლეთ აფრიკა), ინდოეთის ჩრდილოეთი, ნეპალის სამხრეთი, ან ბანგლადეშის ჩრდილო-დასავლეთი მხარეები.
ინკუბაციური პერიოდა ცვალებადია და დამოკიდებულია პარაზიტის სახეობაზე.[1][2]
[Figure caption and citation for the preceding image starts]: კანის ლეიშმანიოზის ენდემურობის სტატუსი მსოფლიოში, 2016 წსურათი ეკუთვნის ჯანმრთელობის მსოფლიო ორგანიზაციას [Citation ends].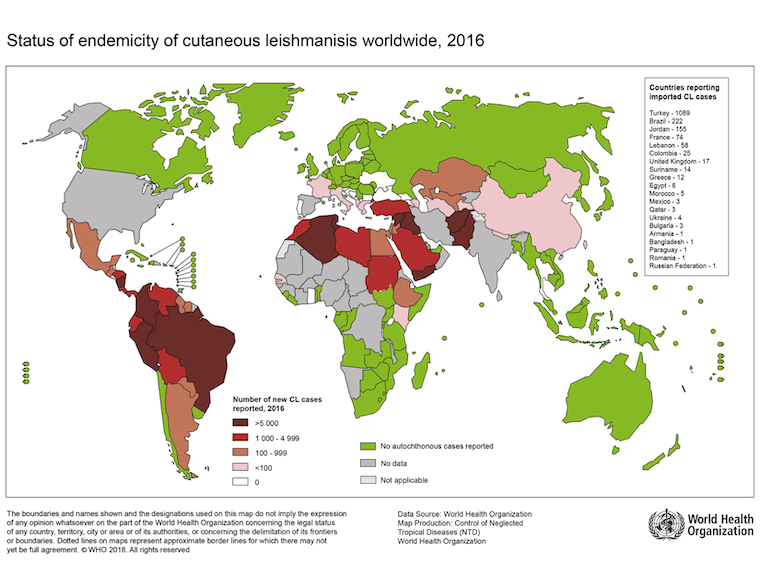 [Figure caption and citation for the preceding image starts]: ვისცერული ლეიშმანიოზის (VL) ენდემურობის სტატუსი მსოფლიოში, 2020 წ.ლეიშმანიოზზე გლობალური ეპიდზედამხედველობა: 2019–2020, საბაზისო მაჩვენებლები 2030 წლის მიზნებისთვის: ჯანმრთელობის მსოფლიო ორგანიზაცია; 2021 წელი. Licence: CC BY-NC-SA 3.0 IGO (https://creativecommons.org/licenses/by-nc-sa/3.0/igo/) [Citation ends].
[Figure caption and citation for the preceding image starts]: ვისცერული ლეიშმანიოზის (VL) ენდემურობის სტატუსი მსოფლიოში, 2020 წ.ლეიშმანიოზზე გლობალური ეპიდზედამხედველობა: 2019–2020, საბაზისო მაჩვენებლები 2030 წლის მიზნებისთვის: ჯანმრთელობის მსოფლიო ორგანიზაცია; 2021 წელი. Licence: CC BY-NC-SA 3.0 IGO (https://creativecommons.org/licenses/by-nc-sa/3.0/igo/) [Citation ends].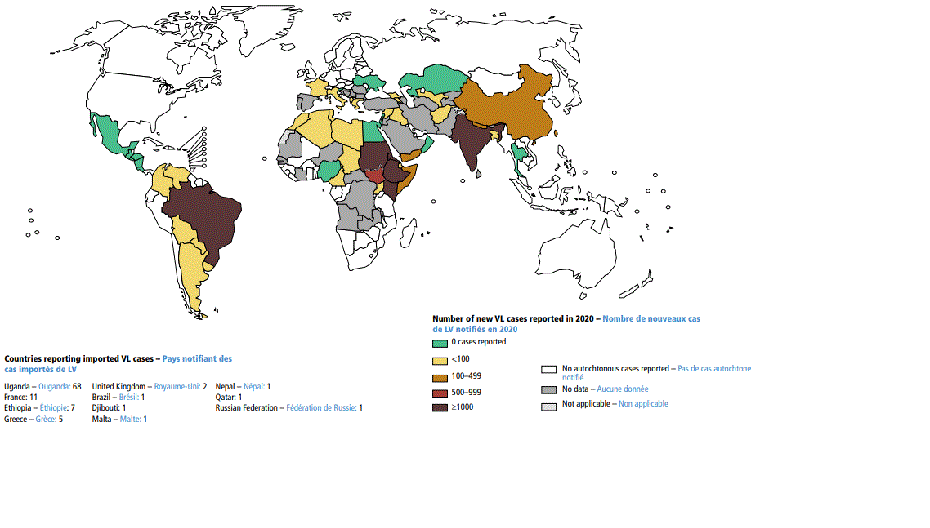
იმუნოსუპრესია
დამახასიათებელია ვისცერული ლეიშმანიოზისთვის.
უჯრედული იმუნიტეტის სუპრესია.
გახანგრძლივებული ცხელება
დამახასიათებელია ვისცერული ლეიშმანიოზისთვის.
გახანგრძლივებულია (კვირების ან თვეების განმავლობაში) და შეიძლება იყოს წყვეტილი.[2] როგორც წესი, აღწერენ ცხელების ორ ეპიზოდს ყოველდღიურად.
წონაში კლება
დამახასიათებელია ვისცერული ლეიშმანიოზისთვის.
წონის კლება გამოწვეულია ანორექსიით და პერსისტენტული ანთებითი პროცესით.
თანდართული ინფექცია (მაგ.: აივ ინფექცია, ტუბერკულოზი, დიარეა) შესაძლოა დამამძიმებელი ფაქტორი იყოს.[2]
კანის წყლულოვანი დაზიანებები
ძირითადი დამახასიათებელი კლინიკური ნიშანია კანის ლეიშმანიოზისათვის.
ზოგჯერ ვითარდება ვისცერული ლეიშმანიოზის დროს (მაგ.: იმუნოკომპრომისულ პაციენტებში).
ერთჯერადი ან მრავლობითი დაზიანებები, ხშირად უმტკივნეულო და პერსისტენტული. დაზიანებები შეიძლება იყოს განსხვავებული, თუმცა კლასიკურად ხასიათდება ვულკანისებრი შესახედაობით (ამოწეული, გამოხატული კიდეებით და ჩაზნექილი წყლულოვანი ცენტრით) ნაკბენის ადგილას.
როგორც წესი, აზიანებს კანს, რომელიც ექსპოზირებულია ქვიშის ბუზის ნაკბენზე (მაგ., სახე, ზედა და ქვედა კიდურები). დაზიანებები შესაძლოა განვითარდეს კოღოს ნაკბენიდან მოშორებით, მაგ., მცირე ტრავმის ადგილებში (მაგ., ფუტკრის ნაკბენი, ახალი ტატუ, ქირურგიული განაკვეთი) ან, იმუნოკომპრომისულ პირებში, შეიძლება იყოს დისემინირებული.[11] ზოგჯერ დაზიანებები ვლინდება ატიპურ ადგილებში (მაგ., გენიტალიებზე).[9]
კანის ლეიშმანიოზის გამოვლინება ყურზე შეიძლება იყოს ერთეული წყლულოვანი დაზიანება ყურის გარეთა ნიჟარაზე (სამხრეთ-აღმოსავლეთ მექსიკასა და ლათინურ ამერიკაში ცნობილია "შიკლეროს" წყლულის სახელით, როცა გამომწვევი არის Leishmania mexicana).[10]
"ძველი მსოფლიოს" კანის ლეიშმანიოზის წყლული ხშირად მშრალი ფუფხითაა დაფარული.[1][Figure caption and citation for the preceding image starts]: წყლულოვანი Leishmania braziliensis დაზიანება, რომელიც პერუდან დაბრუნებულ სტუდენტს აღენიშნებაექიმ ნ. არონსონის კოლექციიდან, გამოყენებულია ნებართვით [Citation ends].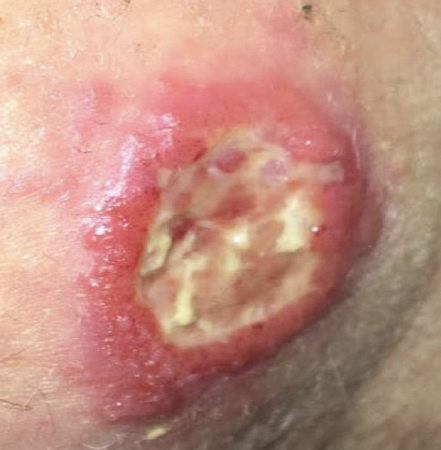 [Figure caption and citation for the preceding image starts]: კანის ლეიშმანიოზის მკურნალობა, დაზიანების-შიდა ინექციასურათი ეკუთვნის ჯანმრთელობის მსოფლიო ორგანიზაციას [Citation ends].
[Figure caption and citation for the preceding image starts]: კანის ლეიშმანიოზის მკურნალობა, დაზიანების-შიდა ინექციასურათი ეკუთვნის ჯანმრთელობის მსოფლიო ორგანიზაციას [Citation ends].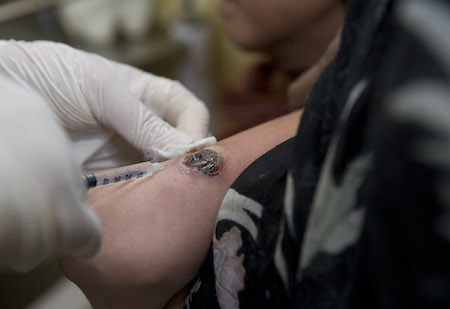
რისკ-ფაქტორების არსებობა
რისკ-ფაქტორები მოიცავს ქვიშის ბუზებით მაღალ ექსპოზიციას, დაავადების შესახებ დაბალ ინფორმირებულობას, ინფიცირებულ პაციენტთან სიახლოვეს და იმუნოსუპრესიას.
კანის მრავლობითი არა-წყლულოვანი კვანძები
კანის დიფუზური ლეიშმანიოზისთვის დამახასიათებელი ნიშნები
ლორწოვანის დესტრუქციული ანთება
ლორწოვანის ლეიშმანიოზისთვის დამახასიათებელი ნიშნები.
იშვიათი
კანის გამუქება
დამახასიათებელია ვისცერული ლეიშმანიოზისთვის.
ძირითადად ამჩნევენ პაციენტები ან მისი ოჯახის წევრები.
აღწერილია სამხრეთ აზიაში (კალა-აზარი).
სხვა დიაგნოსტიკური ფაქტორები
ხშირი
დაღლილობა
დამახასიათებელია ვისცერული ლეიშმანიოზისთვის.
მკვეთრი, გახანგრძლივებული ანთებითი პროცესის, წონის კლებისა და ანემიის გამო.[2]
ხველა
დამახასიათებელია ვისცერული ლეიშმანიოზისთვის.
თავის ტკივილი
დამახასიათებელია ვისცერული ლეიშმანიოზისთვის.
კახექსია
ვისცერული ლეიშმანიოზისთვის დამახასიათებელი ნიშნები.
ლიმფური კვანძების გადიდება
ხშირად ასოცირებულია კანის ლეიშმანიოზთან; ნაკლებად ხშირად არის ასოცირებული ვისცერულ ლეიშმანიოზთან.
კანის ლეიშმანიოზის დროს აღინიშნება ლოკალური და რეგიონული ლიმფური კვანძების გადიდება, რამაც შეიძლება განაპირობოს სპოროტრიქოიდური შესახედაობა.
სუდანში ხშირია კანის და ვისცერული ლეიშმანიოზის დროს.
თუ ვლინდება, ვისცერული ლეიშმანიოზის დროს ხშირად ახასიათებს გენერალიზება .
ლიმფური კვანძები არის გამაგრებული, მოძრავი და უმტკივნეულო.[1][2]
ჰეპატომეგალია.
ასოცირებულია ვისცერულ ლეიშმანიოზთან.
ნაკლებად გამოხატულია, ვიდრე სპლენომეგალია
ღვიძლი პალპაციით, ჩვეულებრივ, უმტკივნეულოა.[2]
იშვიათი
წარსულში ჩატარებული ანტი-ლეიშმანიური მკურნალობა
ახასიათებს კანის ლეიშმანიოზს და ვისცერულ ლეიშმანიოზს.
აჩენს რეციდივის ეჭვს კანის ან ვისცერული ლეიშმანიოზის განმეორებითი სიმპტომების ან კალა-აზარის-შემდგომი კანის ლეიშმანიოზის არსებობისას, როცა სახეზეა კანის შესაბამისი დაზიანებებიც.
ცხვირიდან სისხლდენა
დამახასიათებელია ვისცერული ლეიშმანიოზისთვის.
ცხვირიდან სისხლდენის ეტიოლოგია კარგად გარკვეული არ არის.
თრომბოცოტოპენია, სავარაუდოდ, რისკფაქტორია.[2]
მუცლის ტკივილი
ატიპური მახასიათებლები გვხვდება იმუნოსუპრესიის მქონე პაციენტებში.
რისკფაქტორები
ძლიერი
ქვიშის ბუზის ნაკბენით მაღალი ექსპოზიცია
ხანგრძლივად ყოფნა ლეიშმანიის ინტენსიური გავრცელების ზონაში, როგორიცაა სოფლის ტიპის დასახლებები ავღანეთში, ერაყში, ინდოეთის ბიჰარის შტატში ან აღმოსავლეთ სუდანში, ზრდის რისკს. პირადი დაცვის ზომები, მათ შორის, ექსპოზირებულ კანზე დიეთილტოლუამიდის გამოყენება, პერმეთრინით დამუშავებული ტანსაცმლის ხმარება ღამით, ძილის დროს პერმეთრინით დამუშავებული საწოლის ბადეების გამოყენება, ამცირებს ქვიშის ბუზის ნაკბენის რისკს. რისკი განსაკუთრებით მაღალია შებინდებიდან გათენებამდე.
საწოლის ბადეები და ინსექტიციდების გამოყენება იცავს ინფექციისგან და/ან დაავადებებისგან, რომლებსაც ქვიშის ბუზის გარკვეული სახეობები იწვევენ.[51][52][53][Figure caption and citation for the preceding image starts]: ქვიშის ბუზი Phlebotomus papatasi, მდედრიგამოყენებულია ნებართვით, EdRowtonPhotography.com-დან [Citation ends].
სიღარიბე
სიღარიბე ზრდის ლეიშმანიოზის რისკს. ცუდი საცხოვრებელი პირობები და სანიტარული პრობლემები ხელს უწყობს ქვიშის ბუზის გამრავლებას, ამიტომ ვექტორს ადამიანებზე უკეთესი წვდომა აქვს. ასევე, მალნუტრიციის ფონზე პარაზიტის წინააღმდეგ იმუნური პასუხი დათრგუნულია.
სიახლოვე პაციენტთან, რომელსაც ინფექციის ანამნეზი აქვს
რისკი მხოლოდ ანთროპონოზური დაავადების დროს (ადამიანები წარმოადგენენ ძირითად ან ერთადერთ რეზერვუარს). ეს ეხება Leishmania tropica-ს კანის ლეიშმანიოზის დროს და Leishmania donovani-ს ვისცერული ლეიშმანიოზის შემთხვევაში.
შინაური ცხოველების ყოლა
იმუნოსუპრესია
აივ კოინფექცია, იმუნოსუპრესიული მედიკამენტების გამოყენება (მაგ.: ტრანსპლანტაციის შემდგომი პერიოდი, ბიოლოგიური მამოდიფიცირებელი აგენტები, როგორიცაა სიმსივნის ნეკროზული ფაქტორი [TNF]-ალფას ანტაგონისტები), მძიმე ხარისხის მალნუტრიცია და ავთვისებიან მდგომარეობებთან დაკავშირებული იმუნოსუპრესია ზრდის კანის და ვისცერული ლეიშმანიოზის აქტიური ფორმის განვითარების რისკს.[5][19][49][50][59][60][61]
CD4 უჯრედების რაოდენობა <200 უჯრედი/მიკროლიტრზე და ანტირეტროვირუსული თერაპიის არარსებობა ვისცერული ლეიშმანიოზის ძლიერი რისკფაქტორია აივ-ინფიცირებულ პაციენტებში.
ანტირეტროვირუსული მკურნალობის ფართოდ გავრცელებას მნიშვნელოვანი გავლენა ჰქონდა აივ ინფექციისა და ვისცერული ლეიშმანიოზის კოინფექციის შემთხვევების შემცირებაზე ევროპაში; კოინფექციის აღრიცხვიანობა განვითარებად ქვეყნებში მზარდია.[19][62]
ამ მასალის გამოყენება ექვემდებარება ჩვენს განცხადებას