ეტიოლოგია
კრონის დაავადების ეტიოლოგია უცნობია, რამდენიმე კვლევა მიუთითებს გენეტიკური და გარემო ფაქტორების როლზე.
გენეტიკური ფაქტორები
გენომთან დაკავშირებულმა კვლევამ გამოავლინა 71 ზე მეტი განსხვავებული გენეტიკურად დაავადებისადმი განწყობილი ლოკუსი, ყველაზე უფრო მეტი კავშირი არსებობდა CARD15 (კასპაზების შეკრების დომეინ ოჯახი, წევრი 15) რომელიც აკოდირებს NOD2 ( ნუკლეოტიდთან-დასაკავშირებელი ოლიგომერიზაციის დომეინი შეიცავს 2) პათოგენის ამომცნობ პროტეინსა და მეორე ლოკუსს შორის, როგორიცაა IBD5, აუტოფაგიური გენი ATG16L1 (ATG16 აუტოფაგია 16-1) და ინტერლეიკინ-23 რეცეპტორი.[22][23][24] კრონის დაავადების განაწილებაზე შესაძლოა ზეგავლენა ჰქონდეს გენოტიპსაც.[25]
მიდრეკილების ლოკუსები და გამოვლენილი გენეტიკური რისკის ფაქტორები შეადგენს ნაწლავის ანთებითი დაავადების მემკვიდრეობითი რისკის <20%-ს.[26][27][28]
გარემო ფაქტორები
ჩართეთ მოწევა, ორალური კონტრაცეპტივები, არასტეროიდული ანთების საწინააღმდეგო საშუალებები, ანტიბიოტიკების ზემოქმედება, დიეტა (მცირე ხილი, დაბალი ბოსტნეული, დაბალი ბოჭკოვანი, მაღალი რაფინირებული შაქარი, მაღალი ულტრა დამუშავებული საკვები), უმოძრაო ცხოვრების წესი და ძუძუთი კვება.[1][19][29][30][31][32][33][34]
Campylobacter-ის სახეობები დაკავშირებულია ინციდენტთან და აქტიურ ანთებით ნაწლავის დაავადებასთან, მათ შორის CD-სთან.[35][36]
ზოგიერთი კვლევით სავარაუდოა, რომ Mycobacterium avium paratuberculosis-მა შეიძლება ხელი შეუწყოს CD-ის განვითარების რისკს.[37] თუმცა, არ არის გამორიცხული შემთხვევითი ასოციაცია.[38]
D ვიტამინის და თუთიის დეფიციტმა შეიძლება გაართულოს CD; გამომწვევი როლი დადგენილი არ არის.[32]
პათოფიზიოლოგია
ამჟამინდელი თეორიები CD-ის პათოფიზიოლოგიასთან დაკავშირებით მიუთითებს ინფექციური, იმუნოლოგიური, გარემოს, დიეტური და ფსიქოსოციალური ფაქტორების როლზე გენეტიკურად და იმუნოლოგიურად მგრძნობიარე ინდივიდში.[18][19][31][32][39][40][41][42]
საწყისი დაზიანება იწყება როგორც ინტესტინალური კრიპტების ირგვლივ ანთებითი ინფილტრატების ფორმირებით , რომლებიც შემდგომ ვითარდებიან ლორწოვანი ზედაპირის წყლულებად. ანთება პროგრესირებს, ერთვება უფრო ღრმა შრეები და ფორმირდება არაკაზეოზური გრანულომები. ეს გრანულომები რთავს ნაწლავის კედლის ყველა შრეს, მეზენტერიუმსა და რეგიონალურ ლიმფურ კვანძებს. ამ გრანულომების აღმოჩენა მიუთითებს კრონის დაავადებაზე, თუმცა მათი არ არსებობა არ გამორიცხავს დიაგნოზს.[43][44]
ადრეული ენდოსკოპიური მონაცემებია ანთებითი ლორწოვანის ჰიპერემია და ედემა. ეს ნიშნები შემდგომში გადადის მკაფიოდ შემოფარგლულ ღრმა წყლულებში, რომლებიც განლაგებულია განივად და გრძივად, რაც ქმნის ქვაფენილის შესახედაობას. ეს დაზიანებები განცალკევებულია ნორმალური ნაწლავის ლორწოვანი გარსით წყვეტილი გზით (გამოტოვებული დაზიანებები).[5][Figure caption and citation for the preceding image starts]: კრონის ილეიტის ენდოსკოპიური სურათიProvided by Drs Wissam Bleibel, Bishal Mainali, Chandrashekhar Thukral, and Mark A. Peppercorn, the previous authors of this topic [Citation ends].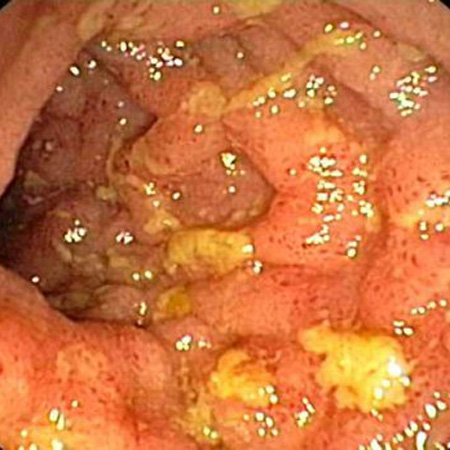 [Figure caption and citation for the preceding image starts]: ნორმალური თეძოს ტერმინალური ნაწლავის ენდოსკოპიური გამოსახულებაექიმ ჩარტლოტ ფორდის პერსონალური კოლექციიდან, North Middlesex Hospital Trust, ლონდონი, დიდი ბრიტანეთი. [Citation ends].
[Figure caption and citation for the preceding image starts]: ნორმალური თეძოს ტერმინალური ნაწლავის ენდოსკოპიური გამოსახულებაექიმ ჩარტლოტ ფორდის პერსონალური კოლექციიდან, North Middlesex Hospital Trust, ლონდონი, დიდი ბრიტანეთი. [Citation ends].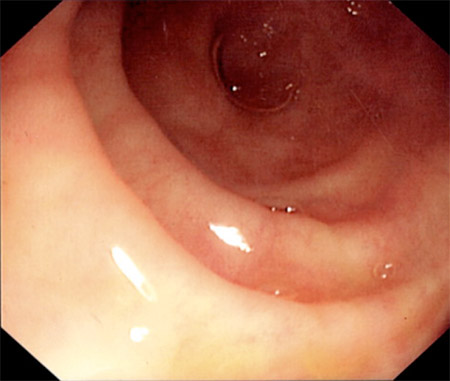
მწვავე ტრანსმურალური ანთების შედეგად ვითარდება ნაწლავის ობსტრუქცია, ლორწოვანის ედემასთან დაკავშირებული სპაზმიდან გამომდინარე. ქრონიკული ტრანსმურალური ანთება ასქელებს ნაწლავის კედელს და იწვევს ნაწიბურებს, სანათურის შევიწროებასა და სტრიქტურის ფორმირებას. ამან შეიძლება გამოიწვიოს ფისტულიზაცია, სინუსური ტრაქტის ფორმირება, პერფორაცია და/ან აბსცესის განვითარება. ქრონიკული ანთება ასევე აზიანებს ნაწლავის ლორწოვანს, რაც განაპირობებს შეწოვის უნარის დაქვეითებას. შედეგად ვითარდება მალნუტრიცია, დეჰიდრატაცია და ვიტამინებისა და საკვების დეფიციტი.
თეძოს ტერმინალური ნაწლავის ჩართულობა ხელს უშლის ნაღვლის მჟავების შეწოვას, რაც განაპირობებს სტეატორეას, ცხიმში ხსნადი ვიტამინების დეფიციტსა და ნაღვლოვანი კენჭების ფორმირმირებას.[45] განავალში ზედმეტი რაოდენობის ცხიმი ებმის კალციუმს, შესაბამისად იზრდება ოქსალატების შეწოვა და თირკმლის ოქსალატური ქვების ფორმირებისკენ მიდრეკილება.[1][5][41][46][47][48]
გარდა გასტროინტესტინურ ტრაქტთან დაკავშირებული გამოვლინებებისა, კრონის დაავადებამ შეიძლება გამოიწვიოს რამდენიმე, ექსტრაინტესტინალური ორგანოსა და სისტემების დაზიანება, მათ შორისაა კანი, სახსრები, პირი, თვალები, ღვიძლი და სანაღვლე გზები.[5][6][7][8] ზოგიერთ ამ დარღვევას აქვს აუტოიმუნური მექანიზმები.[5][6]
კლასიფიკაცია
კრონის დაავადების ვენის კლასიფიკაცია[3]
კრონის დაავადების მქონე პაციენტების კლასიფიკაცია ხდება 24 ქვეჯგუფად. უმეტესად გამოიყენება კვლევების მიზნით.
ასაკი - როდესაც დიაგნოზი პირველად დადგინდა რადიოლოგიით, ენდოსკოპიით, პათოლოგიით ან ოპერაციით. A1 <40 წლის.
A2 - 40 წლის ან მეტის.
A2 40 წლის ან მეტის.
ადგილმდებარეობა - დაავადების მაქსიმალური გავრცელება პირველ რეზექციამდე, დროის ნებისმიერ მომენტში. ადგილმდებარეობის მინიმალური ჩართულობაა აფთოზური დაზიანება ან დაწყლულება. კლასიფიკაციისთვის საჭიროა როგორც წვრილი, ასევე მსხვილი ნაწლავის გამოკვლევა.
L1 - ტერმინალური თეძოს ნაწლავი- ლიმიტირებულია ტერმინალური თეძოს ნაწლავამდე, ბრმა ნაწლავის ჩართვის ან მის გარეშე.
L2 - მსხვილი ნაწლავი - მსხვილი ნაწლავის ნებისმიერი მდებარეობა ბრმა ნაწლავსა და სწორ ნაწლავს შორის, არ არის ჩართული წვრილი ნაწლავი ან ზედა გასტროინტესტინური ტრაქტი.
L3- ილეოკოლონური - თეძოს ნაწლავის დავადება და ნებისმიერი ადგილმდებარეობის ჩართულობა აღმავალ კოლინჯსა და სწორ ნაწლავს შორის.
L4 - ზედა გასტროინტესტინალური ტრაქტი - ნებისმიერი დაავადება ტერმინალურ თეძოს ნაწლავის პროქსიმალურად ( არ შედის პირი) მიუხედავად ტერმინალური თეძოს ნაწლავის ან მსხვილი ნაწლავის ჩართულობისა.
ქცევა
B1 - სტრიქტურისა და პენეტრაციის გარეშე.
B2 - სტრიქტურა - სანათურის მუდმივი შევიწროება, რომლის დადგენაც შესაძლებელია რადიოლოგიური, ენდოსკოპიური ან ქირურგიულ-პათოლოგიური მეთოდებით პრესტენოზური დილატაციის ან ობსტრუქციის ნიშნებით/სიმპტომებით, მაშინ როცა არ არსებობს პენეტრირებადი დაავადება, დაავადების მიმდინარეობისას ნებისმიერ დროს.
B3 - პენეტრირებადი - ინტრა აბდომინალური ან პერიანალური ფისტულისას, ანთებითი მასებისას და/ან აბსცესისას დაავადების მიმდინარეობის ნებისმიერ დროს. პერიანალურ წყლულების ჩათვლით. გამორიცხულია პოსტოპერაციული ინტრა აბდომინალური გართულებები და skin tags (?).
CD-ს მონრეალის კლასიფიკაცია[4]
ვენის კლასიფიკაციის მონრეალის გადახედვა არ ცვლის სამ გაბატონებულ პარამეტრს, მაგრამ შემოაქვს ცვლილებები თითოეულ კატეგორიაში, რათა მოხდეს: ადრეული გამოვლინება; ზემო გასტროინტესტინური (GI) ტრაქტის დაავადება უფრო დისტალურ დაავადებასთან ერთად; პერიანალური დაავადების გამოყოფა ქვეკლასიფიკაციად; დაავადების ქცევის კლასიფიკაციამდე განსაზღვრული დრო.
ასაკი დიაგნოზის დასმისას
A1 16 წლამდე
A2 17-დან 40 წლამდე
A3 40 წელზე მეტი.
ლოკაცია
L1 ილეალური
L2 მსხვილი ნაწლავი
L3 ილეოკოლონური
L4 იზოლირებული ზედა დაავადება (L4 არის მოდიფიკატორი, რომელიც შეიძლება დაემატოს L1-ს L3-ს, როდესაც თანმხლები ზედა GI დაავადებაა).
ქცევა
B1 არასტრიქტურირებული, არაშეღწევადი
B2 სტრიქტურირებული
B3 შეღწევადი(პენეტრირებადი)
P პერიფერიული დაავადების მოდიფიკატორი (ემატება B1-ს B3-ს, როდესაც თანმხლები პერიანალური დაავადებაა).
ამ მასალის გამოყენება ექვემდებარება ჩვენს განცხადებას