Anamnesis y examen
Orientación de confianza
ebpracticenet le insta a dar prioridad a las siguientes guías de práctica clínica locales:
Évaluation du risque cardiovasculaire en première lignePublicado por: Domus MedicaPublicado por última vez: 2010Cardiovasculaire risicobepaling in de eerste lijnPublicado por: Domus MedicaPublicado por última vez: 2020Principales factores de diagnóstico
común
presencia de factores de riesgo
Los factores de riesgo clave incluyen exceso de peso corporal, diabetes mellitus tipo 2, hipotiroidismo y hepatopatía colestásica.
antecedentes familiares de cardiopatía coronaria o dislipidemia de inicio temprano en parientes de primer grado
Dada la falta de signos y síntomas tempranos de hipercolesterolemia, es esencial obtener los antecedentes familiares detallados. Los antecedentes familiares significativos (por ejemplo, de cardiopatía coronaria de inicio temprano [p. ej., que se presenta en familiares de primer grado varones menores de 55 años de edad y en mujeres parientes de primer grado menores de 60 a 65 años de edad]) sugieren hipercolesterolemia primaria.[41][44]
antecedentes de enfermedad cardiovascular
La mayoría de los pacientes con hipercolesterolemia no son diagnosticados hasta que la enfermedad cardiovascular prematura se vuelve sintomática.
Es importante evaluar los perfiles lipídicos de los pacientes que presentan angina de pecho, infarto de miocardio, accidente cerebrovascular y enfermedad vascular periférica.
consumo de grasas saturadas y ácidos grasos trans
Estilo de vida sedentario y dieta caracterizada por el consumo excesivo grasas saturadas y ácidos grasos trans.[14]
exceso de peso corporal (especialmente obesidad abdominal)
xantelasmas
Placas amarillentas que se forman con mayor frecuencia cerca del canto interno del párpado.[Figure caption and citation for the preceding image starts]: Depósitos de lípidos extravasculares (xantelasma) (flechas) en un paciente tratado con margarina enriquecida con esteroles vegetalesVergès B, Athias A, Petit J-M, et al. Extravascular lipid deposit (xanthelasma) induced by a plant sterol-enriched margarine. BMJ Case Reports. 2009;2009:bcr10.2008.1108 [Citation ends].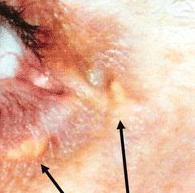
La mitad de estas lesiones están asociadas a un aumento de los niveles plasmáticos de lípidos.[45]
Algunas se presentan con alteración de la composición o la estructura de las lipoproteínas, como niveles de colesterol de lipoproteínas de alta densidad reducidos.
Aparecen con frecuencia en pacientes con hiperlipidemia tipo II y IV.
infrecuente
xantomas tendinosos
Nódulos subcutáneos de crecimiento lento relacionados con los tendones o los ligamentos.
Los tendones extensores de las manos y los pies y los tendones de Aquiles son las ubicaciones más frecuentes. A menudo, existe una relación con un traumatismo previo en el mismo sitio.[Figure caption and citation for the preceding image starts]: Xantoma en el tendón de AquilesCenter for Preventive Cardiology, University of Maryland Medical Center [Citation ends].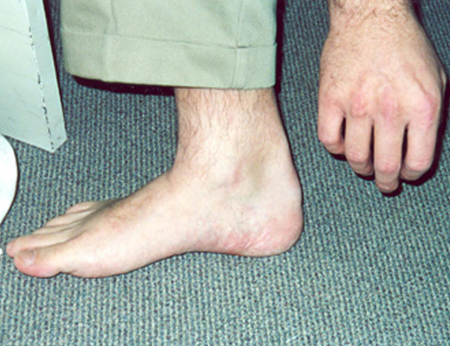 [Figure caption and citation for the preceding image starts]: Xantomas sobre las articulaciones metacarpofalángicasCenter for Preventive Cardiology, University of Maryland Medical Center [Citation ends].
[Figure caption and citation for the preceding image starts]: Xantomas sobre las articulaciones metacarpofalángicasCenter for Preventive Cardiology, University of Maryland Medical Center [Citation ends].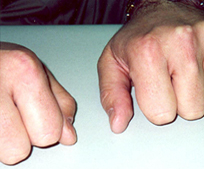
Asociada a hipercolesterolemia grave y niveles elevados de colesterol de lipoproteínas de baja densidad (hipercolesterolemia familiar). También se asocian a algunas hiperlipidemias secundarias, como la colestasis.
Otros factores de diagnóstico
infrecuente
arco senil de la córnea con inicio antes de los 45 años de edad
Círculo opaco de color blanco o gris en el margen corneal.
Es el resultado de los depósitos de colesterol en la hialinosis del estroma corneal; se puede observar en pacientes con defectos oculares o hiperlipidemia familiar.
xantomas tuberosos
Nódulos firmes e indoloros de color rojo amarillento.
Se pueden desarrollar tumores multilobulados cuando confluyen las lesiones individuales.
Generalmente, se asocian a zonas del cuerpo sobre las que se ejerce presión, como las superficies extensoras de las rodillas, los codos y los glúteos.
Especialmente asociada a la hipercolesterolemia y al aumento de los niveles de lipoproteínas de baja densidad. Se pueden asociar a disbetalipoproteinemia familiar e hipercolesterolemia familiar, y pueden estar presentes en algunas hiperlipidemias secundarias.
Factores de riesgo
Fuerte
resistencia a la insulina y diabetes mellitus tipo 2
La hipercolesterolemia debida al aumento del colesterol de las lipoproteínas de muy baja densidad (colesterol VLDL) y expresada por el colesterol total elevado y el colesterol de las lipoproteínas de no alta densidad (colesterol no HDL), pero no el colesterol de las lipoproteínas de baja densidad (colesterol LDL), puede observarse en el contexto de la dislipidemia mixta, y se asocia a la resistencia a la insulina.[21]
Los niveles de colesterol LDL no aumentan en la resistencia a la insulina. Sin embargo, aumenta el número de lipoproteínas que contienen apolipoproteína B, como el colesterol VLDL. El colesterol HDL y el número de partículas de apolipoproteína A-I suelen reducirse en la resistencia a la insulina. Existe una correlación entre la gravedad de la resistencia a la insulina y el grado de anomalías lipoproteicas: los mayores grados de resistencia a la insulina se asocian a un aumento de la producción de VLDL, una reducción del aclaramiento, partículas de VLDL más grandes y partículas LDL y HDL más pequeñas.[22]
La cantidad total de partículas de LDL, lipoproteínas de densidad intermedia y VLDL también aumenta en pacientes con resistencia a la insulina.
exceso de peso corporal (índice de masa corporal > 25 kg/m²)
El aumento de peso se asocia a un incremento de los niveles de colesterol de lipoproteínas de baja densidad (LDL). No obstante, si hay obesidad abdominal presente, el aumento de peso se asocia con diversos cambios desfavorables en el metabolismo de los lípidos, similares a los que se observan en la resistencia a la insulina y la diabetes de tipo 2.[22][23] Esto incluye una circunferencia de cintura >94 cm en hombres de raza blanca y negra, >80 cm en mujeres de raza blanca y negra, >90 cm en hombres asiáticos y >80 cm en mujeres asiáticas.[23][24]
La pérdida de grasa corporal puede revertir parcialmente la hipercolesterolemia y la hipertrigliceridemia.
hipotiroidismo.
En un estudio de pacientes con hipotiroidismo primario, el 56% tenía hipercolesterolemia aislada y el 34% restante tenía hipercolesterolemia combinada e hipertrigliceridemia.[28]
En otro estudio de pacientes derivados a una clínica especializada en trastornos lipídicos, la tasa de hipotiroidismo manifiesto fue del 2.8% y el 4.4% de los pacientes tenía hipotiroidismo subclínico.[29]
La gravedad de las alteraciones en los lípidos aumenta la gravedad del hipotiroidismo.
Debido a esta asociación, se considera adecuado evaluar la hormona estimulante de la tiroides en cualquier paciente que presente dislipidemia.
hepatopatía colestásica
La lipoproteína-X (una lipoproteína de baja densidad anormal en estados colestásicos) desempeña un papel importante en la patogénesis de la hipercolesterolemia observada en la cirrosis biliar primaria y trastornos hepáticos similares.
En estas enfermedades, las concentraciones de colesterol sérico pueden exceder 12.95 mmol/L (500 mg/dL) y se pueden hallar estigmas físicos, como xantomas.
Débil
tabaquismo
Los pacientes que fumaban 2 paquetes de cigarrillos al día presentaban una leve reducción del colesterol de lipoproteínas de alta densidad.[25] Esta disminución puede ser más pronunciada en el contexto de ingesta de alcohol concomitante.[26]
Se ha sugerido que fumar puede inducir resistencia a la insulina, con aumentos asociados del tamaño y el número de partículas de lipoproteínas de baja densidad y de lipoproteínas de muy baja densidad.[27]
síndrome nefrótico
La hiperlipidemia observada en pacientes con síndrome nefrótico se debe, en parte, a una disminución del catabolismo de los lípidos. Se cree que la presión oncótica baja observada en estos pacientes conduce al aumento de la síntesis hepática de las lipoproteínas.
uso de ciertos medicamentos
El tratamiento farmacológico para otras afecciones clínicas puede producir alteraciones leves del metabolismo de los lípidos. Los mecanismos para ello difieren en cada clase de fármaco.
Los medicamentos generalmente implicados son los diuréticos tiazídicos a dosis altas, los estrógenos orales, los glucocorticoides, los esteroides anabolizantes (también reducen el colesterol de lipoproteínas de alta densidad) y los antipsicóticos atípicos, como la olanzapina y la clozapina.
El uso de inhibidores de la proteasa en casos de infección por el virus de la inmunodeficiencia humana (VIH) se asocia a un efecto adverso relacionado con la clase denominado síndrome lipodistrófico, que se presenta con alteraciones notables del metabolismo de los lípidos y la glucosa. La isotretinoína, el fármaco para el tratamiento del acné, también se asocia a hipercolesterolemia e hipertrigliceridemia.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad