Abordaje
Orientación de confianza
ebpracticenet le insta a dar prioridad a las siguientes guías de práctica clínica locales:
Évaluation du risque cardiovasculaire en première lignePublicado por: Domus MedicaPublicado por última vez: 2010Cardiovasculaire risicobepaling in de eerste lijnPublicado por: Domus MedicaPublicado por última vez: 2020Los pacientes con hipercolesterolemia pueden ser diagnosticados de manera incidental en análisis de sangre de rutina y no presentan características clínicas en el momento de la consulta.
Antecedentes
En la mayoría de los casos, el paciente se presenta ante el médico con las consecuencias de una dislipidemia de larga duración. Por lo tanto, es muy recomendable llevar a cabo una revisión por sistemas para la detección de vasculopatías, centrada en los síntomas de arteriopatía coronaria, enfermedad cerebrovascular y enfermedad arterial periférica, como dolor torácico, disnea, debilidad, disfasia o claudicación. También resulta útil realizar un análisis detallado de los antecedentes familiares para estudiar posibles casos de cardiopatía coronaria y dislipidemia de inicio temprano en parientes de primer grado, así como preguntar al paciente acerca de la cantidad de ejercicio que realiza y la dieta que sigue en esta etapa.
Exploración física
Se puede examinar al paciente para hallar signos directos de hipercolesterolemia, como xantelasmas palpebrales, arco senil de la córnea (con inicio antes de los 45 años de edad) y xantomas. Los xantomas tendinosos en los tendones de Aquiles, del codo y de la rodilla, así como por encima de las articulaciones metacarpofalángicas, son características de las formas heterocigota y homocigota de la hipercolesterolemia familiar.[Figure caption and citation for the preceding image starts]: Depósitos de lípidos extravasculares (xantelasma) (flechas) en un paciente tratado con margarina enriquecida con esteroles vegetalesVergès B, Athias A, Petit J-M, et al. Extravascular lipid deposit (xanthelasma) induced by a plant sterol-enriched margarine. BMJ Case Reports. 2009;2009:bcr10.2008.1108 [Citation ends].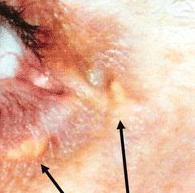 [Figure caption and citation for the preceding image starts]: Xantoma en el tendón de AquilesCenter for Preventive Cardiology, University of Maryland Medical Center [Citation ends].
[Figure caption and citation for the preceding image starts]: Xantoma en el tendón de AquilesCenter for Preventive Cardiology, University of Maryland Medical Center [Citation ends].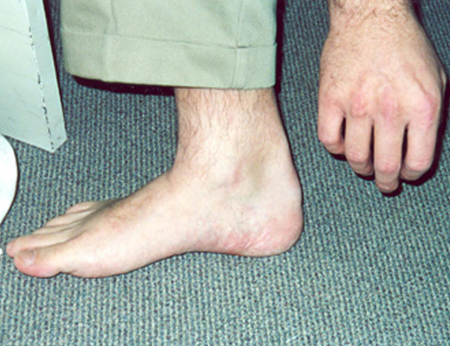 [Figure caption and citation for the preceding image starts]: Xantomas sobre las articulaciones metacarpofalángicasCenter for Preventive Cardiology, University of Maryland Medical Center [Citation ends].
[Figure caption and citation for the preceding image starts]: Xantomas sobre las articulaciones metacarpofalángicasCenter for Preventive Cardiology, University of Maryland Medical Center [Citation ends].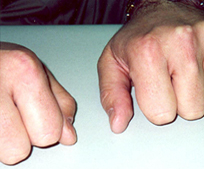
Los xantomas palmares o cutáneos pueden estar presentes en la forma homocigota de la hipercolesterolemia familiar.
Los xantomas eruptivos por el tronco, la espalda, los codos, los glúteos, las rodillas, las manos y los pies se pueden presentar en casos de elevaciones graves de los niveles de triglicéridos.
Los xantomas palmares y tuberosos se observan en pacientes con disbetalipoproteinemia
También puede haber evidencia de vasculopatía, como venas del cuello ingurgitadas o crepitaciones bibasales en la auscultación pulmonar (insuficiencia cardíaca), hemiplejia (accidente cerebrovascular) o pulsos disminuidos (enfermedad arterial periférica).
Pruebas diagnósticas
Generalmente, se mide el nivel de lípidos en ayunas. Esto incluye el colesterol total (CT), los triglicéridos, las lipoproteínas de alta densidad (HDL) y una estimación de la lipoproteína de baja densidad (LDL). El colesterol no HDL, definido como el valor resultante de restar el colesterol HDL del colesterol total CT, es un marcador del colesterol transportado por las lipoproteínas proaterogénicas: lipoproteína de muy baja densidad y restos, lipoproteínas de densidad intermedia, LDL y lipoproteína (a).[34][35] El colesterol no HDL, al igual que el colesterol total y el colesterol HDL, y las apolipoproteínas B y A-I se pueden medir sin necesidad de estar en ayunas. Sin embargo, la evidencia demostró que incluso la LDL puede ser estimada con precisión sin estar en ayunas si los niveles de triglicéridos son <4.5 mmol/L (<400 mg/dL), especialmente si la estimación anticuada de Friedewald se actualiza a métodos modernos de mayor precisión (método de Martin-Hopkins).[36] Niveles extremadamente altos de lípidos pueden conferir una apariencia láctea (lechosa) al plasma sanguíneo.
La prueba de rutina de la hormona estimulante de la tiroides se utiliza para evaluar el hipotiroidismo como causa subyacente de los niveles elevados de lípidos. Se pueden indicar pruebas adicionales a partir de la anamnesis y los hallazgos de la exploración para identificar complicaciones de la hipercolesterolemia. Entre estas se incluyen niveles de creatinina, glucemia en ayunas y hemoglobina glicosilada, análisis de orina, electrocardiograma (ECG), ecocardiograma, pruebas de esfuerzo cardíaco, tomografía computarizada cardíaca para cuantificar los depósitos de calcio en las arterias coronarias u obstrucción luminal, cateterismo cardíaco y estudios vasculares como el examen Doppler o los índices tobillo/brazo.
Diagnóstico de hipercolesterolemia familiar (HF)
Los proveedores de atención médica deben tener una mayor conciencia de los pacientes con una posible HF no diagnosticada. La HF heterocigota es un trastorno frecuente que afecta aproximadamente a 1 de cada 250 individuos.[37] Los pacientes con colesterol LDL (colesterol LDL) ≥4.9 mmol/L (≥190 mg/dL), hallazgos físicos de HF (xantomatosis tendinosa, aparición de arcos corneales antes de los 45 años de edad), o antecedentes personales o familiares de enfermedad cardiovascular aterosclerótica prematura con colesterol LDL ≥4.01 mmol/L (≥155 mg/dL) deben ser considerados para ser referidos a una clínica de lípidos, una evaluación formal de la HF, y/o pruebas genéticas. Es importante destacar que para los pacientes que ya están en terapia hipolipemiante, se debe acceder a los niveles de colesterol LDL antes del tratamiento para evaluar la HF. Si no están disponibles, los proveedores deben estimar los niveles de colesterol LDL previos al tratamiento basándose en los niveles logrados y la potencia de tratamiento hipolipemiante. Por ejemplo, un colesterol LDL de 3.1 mmol/L (120 mg/dL) con una estatina de alta intensidad puede ser el resultado de una reducción del 50% a partir del colesterol LDL basal de alrededor de 6.2 mmol/L (240 mg/dL). La HF homocigota es una enfermedad rara pero potencialmente mortal que afecta a 1 de cada 250,000-360,000 personas.[38] La identificación temprana y la derivación al especialista son esenciales y el consenso europeo recomienda el cribado de HF homocigota siempre que se sospeche clínicamente y/o con ASCVD prematura.[38] Los niveles de LDL-C no tratados >10 mmol/L (>400 mg/dL) sugieren HF homocigota.[38]
Los criterios de Dutch Lipid Clinic Network (DLCNC) pueden ser utilizados para evaluar la HF (ver tabla).[39] La hipercolesterolemia familiar (HF) definida, probable, posible y poco probable se diagnostica con >8 puntos, 6-8 puntos, 3-5 puntos y <3 puntos, respectivamente. La Canadian Cardiovascular Society Position Statement de 2019 sobre la HF destaca que no existe un estándar de oro definitivo para el diagnóstico de la HF. Los sistemas de puntuación actuales, como el DLCNC, se basan en un sistema de puntuación para aumentar la confianza en el diagnóstico. El mensaje principal es que los médicos deben tener en cuenta el diagnóstico cuando atienden a personas con niveles muy elevados de colesterol LDL y buscar resultados que los apoyen. La declaración canadiense (Canadian Statement) sugiere los siguientes criterios de cribado: colesterol LDL ≥5.0 mmol/L (193 mg/dL) en aquellos ≥40 años; ≥4.5 mmol/L (174 mg/dL) en aquellos de 18-39 años; y ≥4 mmol/L (154 mg/dL) en individuos <18 años.[40] Las guías de práctica clínica de 2019 de la European Society of Cardiology/European Atherosclerosis Society recomiendan considerar la HF en pacientes con enfermedad coronaria menores de 55 años en hombres o de 60 años en mujeres, en aquellos con familiares con enfermedad cardiovascular prematura, en pacientes con familiares que tengan xantomas, en adultos con LDL >5 mmol/L (>190 mg/dL) o niños con LDL >4 mmol/L (>154 mg/dL), y en personas que tienen un familiar de primer grado con HF.[41]
Las pruebas genéticas tienen un papel importante en el manejo de pacientes con posible hipercolesterolemia familiar (HF). En primer lugar, puede ayudar a confirmar un diagnóstico, aunque una variante patógena en los genes más comunes solo se identifica en el 30% al 80% de las personas con hipercolesterolemia familiar (HF) clínica.[40] Y lo que es más importante, cuando se identifican estos genes, se facilita el cribado en cascada de los miembros de la familia, lo cual es fundamental. Incluso cuando no se identifique un gen, debe realizarse el cribado de los familiares de primer grado con pruebas de lípidos.[40][42] Otra razón importante para realizar pruebas genéticas es el pronóstico. Los individuos con hipercolesterolemia grave y una mutación de la HF tienen una odds ratio de padecer una arteriopatía coronaria que es 22 veces mayor que la de aquellos con LDL-C <3.4 mmol/L (<130 mg/dL), en comparación con un cociente de probabilidades que es 6 veces mayor en aquellos con hipercolesterolemia grave y niveles similares de colesterol LDL, pero sin mutación de la hipercolesterolemia familiar (HF).[43]
[Figure caption and citation for the preceding image starts]: El criterio de la Dutch Lipid Clinic Network para la hipercolesterolemia familiarAdaptado de la Organización Mundial de la Salud. Hipercolesterolemia familiar: informe de una segunda consulta de la OMS. Ginebra, Suiza: Organización Mundial de la Salud, 1999 [Citation ends].
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad