Etiologia
O melanoma tem origem nos melanócitos, as células produtoras de pigmentação encontradas na pele, nos olhos e no sistema nervoso central. A etiologia está relacionada a fatores ambientais e genéticos. Os fatores genéticos incluem a herança da pele sensível ao sol (peles tipo I e II de Fitzpatrick, cabelos ruivos, olhos azuis e suscetibilidade a queimaduras solares) e genes específicos relacionados ao melanoma.[14]
Fatores ambientais incluem exposição excessiva à radiação solar e à radiação ultravioleta artificial (por exemplo, uso de câmaras de bronzeamento) e proximidade da linha do Equador.[14][15][16] Históricos de queimaduras solares e de exposições solares de alta intensidade intermitentes estão mais fortemente associados ao desenvolvimento de melanoma que uma exposição solar crônica cumulativa.[17]
O gene com maior suscetibilidade associado ao melanoma familiar é o CDKN2A, que codifica as proteínas P16 e p14ARF. Essas proteínas afetam os genes do ciclo celular p53 e retinoblastoma (Rb).[18] Defeitos no reparo do ácido desoxirribonucleico (DNA), como no xeroderma pigmentoso, também são implicados.
Estima-se que menos da metade dos melanomas surgem em nevos preexistentes; no entanto, as taxas relatadas diferem consideravelmente (25% a 42%).[19][20][21] Os melanomas associados a nevos estão associados a uma idade mais jovem à apresentação.[22]
Fisiopatologia
A patogênese é variada e é assunto de pesquisas contínuas.
Nos casos que surgem de um nevo precursor, a expressão do p53 está aumentada e a expressão de Bcl-2 e p16 está diminuída, em comparação com nevos pigmentados de controle benignos, sugerindo que alterações na expressão e na localização de reguladores do ciclo celular podem contribuir para a tumorigênese.[23]
Vias celulares com alta frequência de mutações incluem a via da proteína quinase ativada por mitógenos (MAPK) RAS, que ativa os oncogenes BRAF e NRAS, e a via CDKN2/RB1.[24] As mutações em BRAF estão presentes em cerca de 40% a 50% dos melanomas.[25][26] Valina para glutamato (V600E) é a mutação mais comum, representando 75% a 90% de todas as mutações BRAF, mas V600K (valina para lisina) e V600D/R (valina para ácido aspártico/arginina) também estão presentes.[26] As mutações do gene NRAS estão presentes em cerca de 20% dos melanomas.[25][27] As mutações em BRAF e NRAS são mais comuns em melanomas nodulares e de disseminação superficial; a taxa de mutação em BRAF é inversamente proporcional à idade do paciente.[28]
Além das mutações em BRAF e NRAS, mutações em KIT são comumente encontradas em melanomas lentiginosos de extremidades e da mucosa.[29] Essas e outras mutações, que podem ser hereditárias ou induzidas por luz ultravioleta, comprometem diretamente os checkpoints do ciclo celular normal.[30][31] Em seguida, ocorre o crescimento desordenado das células tumorais, o que é clinicamente observado como uma lesão cutânea irregular ou mutante.[31]
O melanoma pode crescer de modo radial ou vertical; entretanto, o crescimento vertical tem maior probabilidade de resultar no envolvimento da vasculatura e/ou dos vasos linfáticos, causando metástase.[32]
Classificação
Classificação clínica[2]
Melanoma com disseminação superficial:[Figure caption and citation for the preceding image starts]: Melanoma com disseminação superficialDo acervo pessoal do Dr. Hobart Walling e Dr. Brian Swick. [Citation ends].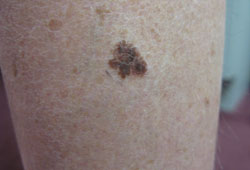
Fase relativamente longa de extensão superficial antes de penetrar mais profundamente na derme
Em qualquer local, mas, principalmente, no tronco em homens ou pernas em mulheres[4][5]
A incidência aumenta com a idade, atingindo o pico de 70 a 79 anos.[5]
Melanoma nodular:[Figure caption and citation for the preceding image starts]: Melanoma nodularDo acervo pessoal do Dr. Hobart Walling e Dr. Brian Swick. [Citation ends].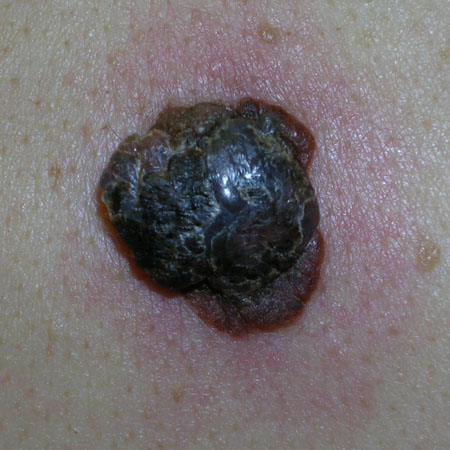
Em qualquer local
Mais frequentemente diagnosticado na quinta ou sexta década de vida
Crescimento superficial mínimo antes do crescimento vertical rápido
Geralmente, estágio mais tardio no diagnóstico e carrega um prognóstico mais desfavorável.
Melanoma lentigo maligno:
Frequência de 5% a 15%[3]
Mais comumente diagnosticado em idosos (>60 anos de idade) na pele danificada pelo sol (dano actínico), principalmente na cabeça e no pescoço
Tendência de crescimento lento.
Melanoma lentiginoso das extremidades:
É responsável por uma alta proporção de melanoma maligno diagnosticado em pessoas com pele do tipo V ou VI de Fitzpatrick
Surge nas palmas das mãos, solas dos pés e leito ungueal[Figure caption and citation for the preceding image starts]: Melanoma subungueal in situDo acervo pessoal do Dr. Hobart Walling e Dr. Brian Swick. [Citation ends].

Comumente diagnosticado em estádio avançado.
Variantes raras:
Incluem melanoma amelanótico, melanoma spitzoide, melanoma desmoplásico, nevo azul maligno, melanoma ocular e melanoma de mucosa.
O uso deste conteúdo está sujeito ao nosso aviso legal