História e exame físico
Principais fatores diagnósticos
comuns
presença de fatores de risco
Idade <9 anos é um fator de risco importante.
Outros fatores de risco: presença de estrabismo e erros de refração (especialmente, hipermetropia que seja desigual nos dois olhos ou >+4.50 dioptrias), história familiar de ambliopia ou estrabismo, história de opacidades no eixo visual (por exemplo, catarata congênita, hemorragia vítrea persistente, hemorragia macular) ou de oclusão prolongada de um ou dos dois olhos (por exemplo, ptose grave) e prematuridade.
Incomuns
lactente não segue a face dos pais
Pode ser devido à visão inadequada.
Característica importante da história, especialmente em lactentes de 3 a 6 meses.
reflexo vermelho anormal
Anormalidades no exame com um oftalmoscópio direto incluem assimetria de cor ou brilho, ausência de reflexo ou opacidade observada no reflexo.
Embora raras, se essas anormalidades estiverem presentes, a criança apresenta risco de ambliopia por privação de forma. É fundamental diagnosticar na primeira infância e encaminhar para a avaliação de um oftalmologista com urgência.
Outros fatores diagnósticos
comuns
assintomático
Pode não haver nenhuma queixa de problemas de visão. A ambliopia pode ser detectada no rastreamento de rotina na infância.
acuidade visual subnormal para a idade em um ou em ambos os olhos
As diretrizes do National Screening Committee do Reino Unido sobre o rastreamento de visão declaram que as crianças devem ser encaminhadas a serviços especializados para avaliação adicional se não atingirem 0.2 no teste de tabela completa em LogMAR de Keeler em um ou ambos os olhos (aproximadamente equivalente a 6/9 em uma tabela linear baseada em Snellen), apesar da boa cooperação.[33]
Para crianças na fase verbal (>cerca de 3 anos), as letras de Snellen são mais precisas, mas se a criança não conhecer as letras, há várias outras opções (por exemplo, números de Snellen, letras "H, O, T, V", símbolos de Lea, figuras de Wright e figuras de Allen).
As indicações para encaminhamento a um oftalmologista incluem acuidade visual em ambos os olhos pior que 20/50 em uma criança de 3 anos de idade, acuidade visual em qualquer olho pior que 20/40 em uma criança de 4 a 5 anos ou diferença de >2 linhas na acuidade visual entre os dois olhos.[32]
reflexo da luz na córnea assimétrico
Uma luz é projetada nos olhos à distância de um braço enquanto o paciente olha para um pequeno brinquedo posicionado ao lado da luz. Se o reflexo da luz estiver centralizado simetricamente na córnea em cada olho, nenhum estrabismo manifesto estará presente. Se estiver descentralizado em um olho, o estrabismo manifesto será provável.[Figure caption and citation for the preceding image starts]: Esotropia: olho esquerdo fixador (observe o reflexo da luz descentralizado na córnea direita)Do acervo de Daniel J. Salchow, MD [Citation ends].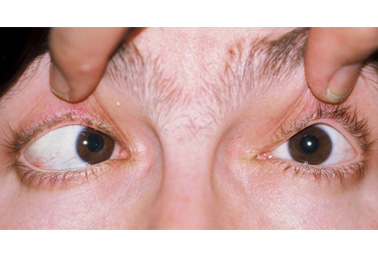
resposta desigual à oclusão alternada dos olhos
Com a visão normal a resposta deve ser igual nos dois olhos (isto é, o lactente deve reagir ou não reagir igualmente).
teste de cobrir/descobrir anormal
Teste realizado se a criança é cooperativa.
Enquanto a criança olha fixamente para um objeto, o examinador deve cobrir um olho e observar o movimento de refixação do olho descoberto.
Em seguida, deve-se remover o tampão e colocá-lo sobre o outro olho e observar novamente o movimento de refixação do olho descoberto. O movimento de refixação em um dos olhos indica estrabismo.
A criança com estrabismo deve ser encaminhada para um oftalmologista para uma avaliação adicional.
Se a criança fixar constantemente um olho e o outro permanecer desviado, a visão é diminuída no olho desviado, o que geralmente se deve à ambliopia estrabísmica.
Crianças estrabísmicas que alternam a fixação entre os dois olhos e podem manter a fixação piscando qualquer um dos olhos provavelmente não têm ambliopia.
Incomuns
visão turva
Pode indicar erro de refração alto ou astigmatismo alto, que pode resultar em ambliopia.
fadiga ocular
Pode ser uma queixa mas não é uma apresentação comum de ambliopia.[4]
nistagmo congênito
O nistagmo que ocorre antes dos 6 meses de idade pode ser devido a anormalidades sensoriais e motoras do sistema visual.
A ambliopia por privação de forma bilateral causa nistagmo sensorial bilateral. Indica um desfecho desfavorável, sugerindo que o período ideal para o tratamento da ambliopia já tenha sido ultrapassado.
exame da pupila anormal
Pode indicar patologias oculares que estejam contribuindo para a diminuição da visão (por exemplo, uma resposta pupilar anormal pode ser resultado de hipoplasia do nervo óptico ou de uma distrofia retiniana). Pode ser a única causa da visão diminuída ou pode estar associada à ambliopia, especialmente se for unilateral.
Crianças ou lactentes com anormalidades na forma da pupila, pupilas de tamanhos diferentes ou reação fraca e desigual à luz devem ser encaminhados para um oftalmologista.
exame ocular externo anormal
Crianças ou lactentes com anormalidades estruturais do olho, das pálpebras ou da órbita detectadas pela inspeção externa devem ser encaminhados para um oftalmologista para uma investigação adicional. Uma lanterna clínica é suficiente para a inspeção externa do olho.
A ptose grave está associada ao desenvolvimento de ambliopia por privação de forma.
Fatores de risco
Fortes
idade <9 anos
O cérebro em desenvolvimento de uma criança pequena é mais suscetível à estimulação visual anormal. Quanto mais velha for a criança, mais resistente será aos efeitos do desfocamento óptico, da supressão e privação visual.
Embora se desenvolva na infância, os efeitos da ambliopia não tratada são permanentes. Alguns adultos podem recuperar a visão no olho ambliópico depois da perda da visão no olho que antes era normal, mas esse tipo de plasticidade é incomum no sistema visual adulto.[20][21]
estrabismo (desalinhamento dos olhos)
Considerado uma causa de ambliopia devido à interação competitiva ou inibitória entre as informações corticais geradas pelos dois olhos. Os centros corticais da visão do olho fixador dominam e os centros corticais da visão do olho não fixador são cronicamente suprimidos.[1]
opacidade na córnea, câmara anterior, cristalino, câmara vítrea ou superfície retiniana
Como catarata congênita, opacidade corneana, hemorragia vítrea persistente e hemorragia macular.
O turvamento da imagem retiniana pode causar ambliopia por privação de forma.
A oclusão unilateral tende a ser pior que a bilateral de magnitude semelhante porque a competição interocular aumenta o impacto direto no desenvolvimento de uma degradação grave da imagem.[1]
As opacidades lenticulares centrais >3 mm são ambliogênicas.[22][23]
ptose grave ou oclusão prolongada de um ou de ambos os olhos
Pode resultar em ambliopia por privação de forma.
Fracos
prematuridade
Bebês prematuros, comparados com lactentes nascidos a termo, têm um risco mais elevado de redução da acuidade visual em longo prazo, que independe de fatores como retinopatia da prematuridade e distúrbios neurológicos.[24]
Comparados com lactentes nascidos a termo, os prematuros têm maior probabilidade de erro de refração e de estrabismo, sendo que ambos podem causar ambliopia.[25] Crianças prematuras tratadas com laser para retinopatia da prematuridade (ROP) têm uma alta incidência de miopia ou miopia alta.[26][27][28] O estudo de Tratamento Precoce da Retinopatia da Prematuridade (ETROP) revelou que, aos 3 anos de idade, a prevalência de miopia em bebês com ROP grave foi de 65% a 71% e a prevalência de alta miopia (≤-5.00 dioptrias) foi de 51%.[27] As taxas de hipermetropia e astigmatismo em crianças nascidas prematuramente também são mais altas em comparação com crianças nascidas a termo.[29]
Algumas afecções que causam ambliopia por privação de forma (por exemplo, catarata congênita) ocorrem com maior frequência em bebês nascidos prematuramente. Esses bebês podem ter síndromes genéticas ou ter sido expostos a infecções ou toxinas intrauterinas que contribuíram para um parto prematuro.
história familiar de ambliopia ou estrabismo
Embora a ambliopia e o estrabismo não sejam hereditários como características mendelianas, os dois possuem uma predisposição genética. Irmãos de crianças com esotropia acomodativa (desvio do olho para dentro na acomodação, um tipo de estrabismo que comumente causa ambliopia) revelaram uma alta prevalência de fatores de risco ambliogênicos, incluindo estrabismo, hipermetropia moderada a alta, astigmatismo de moderado a alto e anisometropia.[30]
O risco de esotropia acomodativa foi de quase 50% em crianças com hipermetropia moderada a alta e cujos pais tinham história de estrabismo.[31] A esotropia acomodativa é uma causa comum de ambliopia.
anisometropia hipermétrope (vista longa com erro de refração desigual entre os 2 olhos) >+1.50 dioptria
A criança focaliza com o olho menos hipermétrope, tanto de longe quanto de perto, resultando em desfocamento crônico do olho mais hipermétrope.
A diferença na hipermetropia entre os dois olhos que é necessária para induzir ambliopia não é conhecida, mas geralmente uma diferença de >+1.50 dioptria é necessária.[1]
Há uma correlação entre o nível de anisometropia e o grau de ambliopia.
anisometropia miópica
Pode causar ambliopia, mas são necessárias diferenças maiores entre a potência dos dois olhos que na anisometropia hipermétrope. Essa associação é menos comum que a associação da anisometropia hipermétrope à ambliopia.
As pessoas com miopia têm um ponto focal para perto em que as imagens são mais nítidas. Se os dois pontos focais forem diferentes para o olho direito e o esquerdo, a criança pode preferir usar um dos olhos para uma distância de visualização e o outro para outra distância. Não há um desequilíbrio crônico que cause o favoritismo para um olho em todas as distâncias de visualização.
astigmatismo (desfocamento cilíndrico, e não esférico, do olho) >2.00 dioptrias
A maioria das crianças normais tem um pouco de astigmatismo; o astigmatismo de até aproximadamente 1.50 dioptria está associado à visão e ao desenvolvimento visual normais. Entretanto, um astigmatismo alto pode causar ambliopia meridional.
O astigmatismo que ocorre no meridiano vertical e horizontal causa menos turvação da imagem que o astigmatismo em meridianos oblíquos. Em crianças de 2 anos de idade e mais velhas, o astigmatismo vertical ou horizontal de aproximadamente 2.00 dioptrias pode ser ambliogênico, e o astigmatismo oblíquo de aproximadamente 1.50 dioptria pode ser ambliogênico.[1]
hipermetropia >+4.50 dioptrias
Embora a hipermetropia leve a moderada na ausência de estrabismo não seja ambliogênica, a hipermetropia alta pode causar ambliopia.[1]
Embora os músculos ciliares na infância sejam fortes e possam focalizar o cristalino do olho em muitas dioptrias, as crianças poderão não focalizar as imagens completamente se for necessário um esforço de focalização excepcional. Uma criança hipermétrope pode ficar perfeitamente satisfeita em ver o mundo ligeiramente turvo, e o desfocamento crônico pode causar ambliopia.
miopia >-3.00 dioptrias
A miopia alta é mais bem tolerada que a hipermetropia alta porque, na miopia alta, a pessoa ainda tem um ponto focal para perto que lhe permite ver claramente sem nenhum esforço de focalização. Os bebês e as crianças pequenas são inicialmente mais interessados no mundo mais próximo que no distante, por isso o desenvolvimento visual geralmente não é afetado pela miopia. No entanto, a miopia alta tem um ponto focal muito próximo, que pode ser inviável (por exemplo, na miopia de -10.0 dioptrias, o ponto focal é em 10 cm e até mesmo um bebê ou criança pequena pode não ter estímulos visuais suficientes tendo que focalizar objetos tão próximos da superfície do olho).
As diretrizes práticas incluem miopia de ≥-3.00 dioptrias como potencialmente ambliogênica.[1]
atraso do desenvolvimento
A ambliopia pode ocorrer com maior frequência em crianças com atraso no desenvolvimento.[1] Elas podem ser incapazes de cooperar com o teste de acuidade visual no consultório do pediatra ou em rastreamentos da visão realizados em escolas ou na comunidade. Se não puderem ser examinadas em um rastreamento, elas deverão ser encaminhadas para um oftalmologista ou optometrista pediátrico para uma avaliação completa.
O uso deste conteúdo está sujeito ao nosso aviso legal