Pacientes com fibrilação atrial (FA) estabelecida podem manifestar sintomas típicos (por exemplo, palpitações, dispneia, fadiga, dor torácica, tontura), complicações da FA (por exemplo, acidente vascular cerebral [AVC]) ou condições associadas (por exemplo, características de doença tireoidiana) ou podem ser assintomáticos. Um eletrocardiograma (ECG) geralmente confirma o diagnóstico. As investigações adicionais incluem exames de sangue laboratoriais iniciais e ecocardiografia.
Quadro clínico
Os sintomas manifestos mais comuns da FA são palpitações, dispneia e fadiga; a dor torácica, a tontura e a ansiedade ocorrem com menos frequência.[2]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2021 Feb 1;42(5):373-498.
https://academic.oup.com/eurheartj/article/42/5/373/5899003
http://www.ncbi.nlm.nih.gov/pubmed/32860505?tool=bestpractice.com
[80]National Institute for Health and Care Excellence. Atrial fibrillation: diagnosis and management. Jun 2021 [internet publication].
https://www.nice.org.uk/guidance/ng196
[81]Jurgens CY, Lee CS, Aycock DM, et al. State of the science: the relevance of symptoms in cardiovascular disease and research: a scientific statement from the American Heart Association. Circulation. 2022 Sep 20;146(12):e173-84.
https://www.doi.org/10.1161/CIR.0000000000001089
http://www.ncbi.nlm.nih.gov/pubmed/35979825?tool=bestpractice.com
A FA também pode se manifestar com sintomas associados ao AVC.[2]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2021 Feb 1;42(5):373-498.
https://academic.oup.com/eurheartj/article/42/5/373/5899003
http://www.ncbi.nlm.nih.gov/pubmed/32860505?tool=bestpractice.com
[80]National Institute for Health and Care Excellence. Atrial fibrillation: diagnosis and management. Jun 2021 [internet publication].
https://www.nice.org.uk/guidance/ng196
Geralmente, as mulheres e pacientes mais jovens apresentam palpitações, enquanto os homens têm maior probabilidade de serem assintomáticos.[81]Jurgens CY, Lee CS, Aycock DM, et al. State of the science: the relevance of symptoms in cardiovascular disease and research: a scientific statement from the American Heart Association. Circulation. 2022 Sep 20;146(12):e173-84.
https://www.doi.org/10.1161/CIR.0000000000001089
http://www.ncbi.nlm.nih.gov/pubmed/35979825?tool=bestpractice.com
Os pacientes negros relatam mais sintomas de FA, em comparação com pacientes brancos ou hispânicos.[81]Jurgens CY, Lee CS, Aycock DM, et al. State of the science: the relevance of symptoms in cardiovascular disease and research: a scientific statement from the American Heart Association. Circulation. 2022 Sep 20;146(12):e173-84.
https://www.doi.org/10.1161/CIR.0000000000001089
http://www.ncbi.nlm.nih.gov/pubmed/35979825?tool=bestpractice.com
A FA pode causar cardiomiopatia induzida por taquicardia, resultando em sintomas de insuficiência cardíaca congestiva.[3]Lévy S, Steinbeck G, Santini L, et al. Management of atrial fibrillation: two decades of progress - a scientific statement from the European Cardiac Arrhythmia Society. J Interv Card Electrophysiol. 2022 Oct;65(1):287-326.
http://www.ncbi.nlm.nih.gov/pubmed/35419669?tool=bestpractice.com
Em alguns casos, devido à rapidez da resposta ventricular, a hipoperfusão cerebral pode resultar em pré-síncope ou em síncope.
Em pacientes assintomáticos, a FA pode ser detectada incidentalmente durante um check-up ou após uma complicação aguda, como AVC. Descobriu-se que a prevalência de FA em pacientes com primeiro episódio de AVC isquêmico é de cerca de 15% a 25%.[4]Marini C, De Santis F, Sacco S, et al. Contribution of atrial fibrillation to incidence and outcome of ischemic stroke: results from a population-based study. Stroke. 2005 Jun;36(6):1115-9.
https://www.ahajournals.org/doi/full/10.1161/01.STR.0000166053.83476.4a
http://www.ncbi.nlm.nih.gov/pubmed/15879330?tool=bestpractice.com
[5]Paciaroni M, Agnelli G, Caso V, et al. Atrial fibrillation in patients with first-ever stroke: frequency, antithrombotic treatment before the event and effect on clinical outcome. J Thromb Haemost. 2005 Jun;3(6):1218-23.
http://onlinelibrary.wiley.com/doi/10.1111/j.1538-7836.2005.01344.x/full
http://www.ncbi.nlm.nih.gov/pubmed/15892862?tool=bestpractice.com
A história pregressa cirúrgica e clínica pode ser significativa para todos os tipos de cardiopatias (como valvopatia cardíaca, doença arterial coronariana, hipertensão, pericardite, cardiomiopatia e outras arritmias), incluindo cirurgia cardiotorácica recente, bem como para várias doenças não cardíacas, como diabetes, doença tireoidiana e câncer. Os fatores de risco para distúrbios respiratórios do sono (DRS) devem ser considerados, com rastreamento e diagnóstico se indicados. Embora a polissonografia seja o padrão ouro para diagnosticar DRS, os exames de apneia do sono em casa parecem ser promissores para diagnosticar a apneia obstrutiva do sono na maioria dos pacientes com FA.[45]Mehra R, Chung MK, Olshansky B, et al. Sleep-disordered breathing and cardiac arrhythmias in adults: mechanistic insights and clinical implications: a scientific statement from the American Heart Association. Circulation. 2022 Aug 30;146(9):e119-36.
https://www.doi.org/10.1161/CIR.0000000000001082
http://www.ncbi.nlm.nih.gov/pubmed/35912643?tool=bestpractice.com
A escala de sintomas da European Heart Rhythm Association modificada pode ser usada para avaliar e quantificar os sintomas antes e depois de iniciar o tratamento. Ela avalia o efeito de seis sintomas de FA (palpitações, fadiga, tontura, dispneia, dor torácica e ansiedade) nas atividades diárias do paciente.[2]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2021 Feb 1;42(5):373-498.
https://academic.oup.com/eurheartj/article/42/5/373/5899003
http://www.ncbi.nlm.nih.gov/pubmed/32860505?tool=bestpractice.com
Classe 1: a FA não causa nenhum sintoma
Classe 2a (leve): atividade diária normal não é afetada pelos sintomas relacionados à FA
Classe 2b (moderada): as atividades diárias normais não são afetadas pelos sintomas relacionados à FA, mas o paciente sente-se incomodado pelos sintomas
Classe 3 (grave): atividade diária normal afetada pelos sintomas relacionados à FA
Classe 4 (incapacitante): atividades diárias normais descontinuadas.
Os sintomas da FA nem sempre têm correlação com episódios de FA mensurados objetivamente, e a FA pode se alterar entre sintomática e assintomática em um mesmo indivíduo.[81]Jurgens CY, Lee CS, Aycock DM, et al. State of the science: the relevance of symptoms in cardiovascular disease and research: a scientific statement from the American Heart Association. Circulation. 2022 Sep 20;146(12):e173-84.
https://www.doi.org/10.1161/CIR.0000000000001089
http://www.ncbi.nlm.nih.gov/pubmed/35979825?tool=bestpractice.com
Vários estudos mostraram uma clara associação entre FA e aumento do risco de comprometimento cognitivo e demência.[81]Jurgens CY, Lee CS, Aycock DM, et al. State of the science: the relevance of symptoms in cardiovascular disease and research: a scientific statement from the American Heart Association. Circulation. 2022 Sep 20;146(12):e173-84.
https://www.doi.org/10.1161/CIR.0000000000001089
http://www.ncbi.nlm.nih.gov/pubmed/35979825?tool=bestpractice.com
[82]Chen LY, Norby FL, Gottesman RF, et al. Association of atrial fibrillation with cognitive decline and dementia over 20 Years: the ARIC-NCS (Atherosclerosis Risk in Communities Neurocognitive Study). J Am Heart Assoc. 2018 Mar 7;7(6):e007301.
https://www.doi.org/10.1161/JAHA.117.007301
http://www.ncbi.nlm.nih.gov/pubmed/29514809?tool=bestpractice.com
[83]Papanastasiou CA, Theochari CA, Zareifopoulos N, et al. Atrial fibrillation is associated with cognitive impairment, all-cause dementia, vascular dementia, and alzheimer's disease: a systematic review and meta-analysis. J Gen Intern Med. 2021 Oct;36(10):3122-35.
https://link.springer.com/article/10.1007/s11606-021-06954-8
http://www.ncbi.nlm.nih.gov/pubmed/34244959?tool=bestpractice.com
[84]Koh YH, Lew LZW, Franke KB, et al. Predictive role of atrial fibrillation in cognitive decline: a systematic review and meta-analysis of 2.8 million individuals. Europace. 2022 Sep 1;24(8):1229-39.
https://academic.oup.com/europace/article/24/8/1229/6513640?login=false
http://www.ncbi.nlm.nih.gov/pubmed/35061884?tool=bestpractice.com
[85]Zhang W, Liang J, Li C, et al. Age at diagnosis of atrial fibrillation and incident dementia.. JAMA Netw Open. 2023 Nov 1;6(11):e2342744.
https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2811523
http://www.ncbi.nlm.nih.gov/pubmed/37938842?tool=bestpractice.com
Esta associação é independente de os pacientes terem tido AVC prévio ou não, e se a demência é devida à doença de Alzheimer ou a vasculopatias.[81]Jurgens CY, Lee CS, Aycock DM, et al. State of the science: the relevance of symptoms in cardiovascular disease and research: a scientific statement from the American Heart Association. Circulation. 2022 Sep 20;146(12):e173-84.
https://www.doi.org/10.1161/CIR.0000000000001089
http://www.ncbi.nlm.nih.gov/pubmed/35979825?tool=bestpractice.com
[83]Papanastasiou CA, Theochari CA, Zareifopoulos N, et al. Atrial fibrillation is associated with cognitive impairment, all-cause dementia, vascular dementia, and alzheimer's disease: a systematic review and meta-analysis. J Gen Intern Med. 2021 Oct;36(10):3122-35.
https://link.springer.com/article/10.1007/s11606-021-06954-8
http://www.ncbi.nlm.nih.gov/pubmed/34244959?tool=bestpractice.com
[86]Diener HC, Hart RG, Koudstaal PJ, et al. Atrial fibrillation and cognitive function: JACC review topic of the week. J Am Coll Cardiol. 2019 Feb 12;73(5):612-19.
https://www.doi.org/10.1016/j.jacc.2018.10.077
http://www.ncbi.nlm.nih.gov/pubmed/30732716?tool=bestpractice.com
A fisiopatologia e os mecanismos exatos (por exemplo, microinfartos silenciosos, hipoperfusão e sangramento cerebral, AVC isquêmico) da demência relacionada à FA requerem avaliação adicional.
Exame físico
O pulso pode ser irregularmente irregular e rápido, mas, dependendo de onde ele é medido, a perfusão diminuída fazer com que esses achados sejam subestimados.[2]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2021 Feb 1;42(5):373-498.
https://academic.oup.com/eurheartj/article/42/5/373/5899003
http://www.ncbi.nlm.nih.gov/pubmed/32860505?tool=bestpractice.com
[80]National Institute for Health and Care Excellence. Atrial fibrillation: diagnosis and management. Jun 2021 [internet publication].
https://www.nice.org.uk/guidance/ng196
A palpação ou a ausculta da carótida podem ser necessárias. Um pulso palpável aparentemente regular não descarta a FA. Pode ser extremamente difícil perceber a irregularidade se a frequência cardíaca for muito rápida ou muito lenta. A frequência muito lenta pode ocorrer em pacientes com condução nodal atrioventricular (AV) bastante baixa, provocada por doença do nó AV ou medicamentos de bloqueio do nó AV. Em pacientes com toxicidade digitálica, um ritmo juncional pode estar presente na FA. Um pulso aparentemente irregular nem sempre indica FA; por exemplo, outras causas de pulso irregular são complexos ventriculares e/ou atriais prematuros frequentes na presença de ritmo sinusal, taquicardia atrial ou flutter atrial. Portanto, é necessário confirmar o ritmo com um ECG. Outros achados podem incluir pulsações venosas jugulares irregulares, variação na intensidade do primeiro som cardíaco, ou ausência de um quarto som cardíaco escutado previamente durante o ritmo sinusal.
Pode haver achados físicos consistentes com uma causa subjacente de FA, como sinais de insuficiência cardíaca, AVC ou um problema endócrino, como hipertireoidismo. Em pacientes idosos, os sintomas podem ser sutis, como lentidão na atividade mental ou desatenção.
eletrocardiograma (ECG)
Um ECG é realizado em todos pacientes com FA possível e, geralmente, é confirmatório. Em vez de ondas P, o ECG mostra ondas fibrilatórias rápidas que variam de tamanho, forma e tempo, resultando em uma resposta ventricular irregular quando a condução AV está intacta.[Figure caption and citation for the preceding image starts]: Fibrilação atrial: as ondas P não são discerníveis; a frequência ventricular (complexos QRS) é irregularmente irregularDo acervo do Dr Arti N. Shah [Citation ends].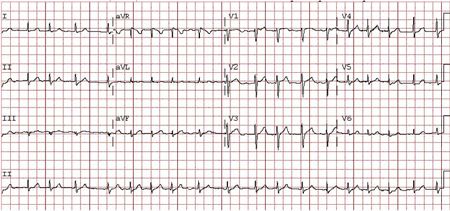 [Figure caption and citation for the preceding image starts]: Fibrilação atrial: ondas P não são discerníveis; "ondas fibrilatórias ou f" de amplitudes variadas e taxas muito rápidas e irregulares são vistas particularmente na derivação V1; a taxa ventricular (complexos QRS) é irregularmente irregularDo acervo de Dr. Bharat K. Kantharia [Citation ends].
[Figure caption and citation for the preceding image starts]: Fibrilação atrial: ondas P não são discerníveis; "ondas fibrilatórias ou f" de amplitudes variadas e taxas muito rápidas e irregulares são vistas particularmente na derivação V1; a taxa ventricular (complexos QRS) é irregularmente irregularDo acervo de Dr. Bharat K. Kantharia [Citation ends].
Ondas P de baixa amplitude, como em uma taquicardia atrial, especialmente a taquicardia atrial multifocal que pode ser observada em pacientes com doença pulmonar obstrutiva crônica (DPOC), podem mimetizar a FA. Nos pacientes com dispositivos cardíacos eletrônicos implantáveis (DCEIs), como marca-passo permanente, a FA pode ser detectada como episódios de frequência atrial alta (EFAA). Assim como a FA clínica, os EFAA registrados em DCEI devem ser confirmados pela inspeção de eventos de eletrograma registrados, pois alguns EFAA podem ser artefatos elétricos/falso-positivos.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
Nos pacientes com EFAA, se o ECG de superfície mostrar frequência ventricular acelerada, a FA subjacente pode não ser visível entre os complexos ventriculares ritmados, e o diagnóstico de FA pode não ser realizado. Contrações atriais prematuras inconsistentes podem ocasionar um ritmo ventricular irregular que, às vezes, é denominado FA pelos algoritmos diagnósticos de ECG.
O ECG também pode ser usado para rastrear uma síndrome de pré-excitação, como a síndrome de Wolff-Parkinson-White. Consulte Síndrome de Wolff-Parkinson-White.
Outros ritmos que necessitam ser excluídos são o flutter atrial no sentido anti-horário, o flutter atrial no sentido horário e a taquicardia atrial multifocal. Quando ainda houver uma incerteza diagnóstica, o uso de monitoramento por Holter ou um gravador de eventos (por exemplo, Cardiomemo) também pode ser necessário.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[80]National Institute for Health and Care Excellence. Atrial fibrillation: diagnosis and management. Jun 2021 [internet publication].
https://www.nice.org.uk/guidance/ng196
[Figure caption and citation for the preceding image starts]: Flutter atrial: aparência típica em dente de serra das ondas de flutter nas derivações inferiores (derivações II, III e aVF) indicando um flutter atrial em sentido anti-horário típico; frequência ventricular (complexos QRS) variávelDo acervo do Dr Arti N. Shah [Citation ends].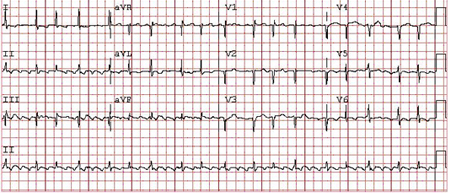 [Figure caption and citation for the preceding image starts]: Taquicardia atrial multifocal: existem várias (pelo menos 3) morfologias diferentes de ondas PDo acervo do Dr Arti N. Shah [Citation ends].
[Figure caption and citation for the preceding image starts]: Taquicardia atrial multifocal: existem várias (pelo menos 3) morfologias diferentes de ondas PDo acervo do Dr Arti N. Shah [Citation ends].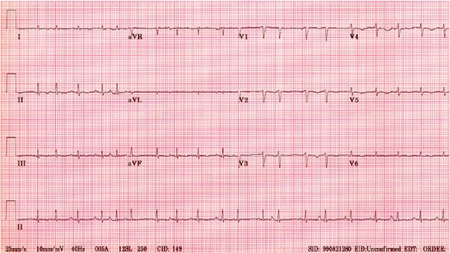
Tecnologias de saúde móveis, incluindo dispositivos inteligentes, tornaram-se uma área de pesquisa popular para a detecção da FA.[87]Lopez Perales CR, Van Spall HGC, Maeda S, et al. Mobile health applications for the detection of atrial fibrillation: a systematic review. Europace. 2021 Jan 27;23(1):11-28.
https://www.doi.org/10.1093/europace/euaa139
http://www.ncbi.nlm.nih.gov/pubmed/33043358?tool=bestpractice.com
[88]Guo Y, Wang H, Zhang H, et al. Mobile Photoplethysmographic Technology to Detect Atrial Fibrillation. J Am Coll Cardiol. 2019 Nov 12;74(19):2365-2375.
https://www.doi.org/10.1016/j.jacc.2019.08.019
http://www.ncbi.nlm.nih.gov/pubmed/31487545?tool=bestpractice.com
[89]Nazarian S, Lam K, Darzi A, et al. Diagnostic accuracy of smartwatches for the detection of cardiac arrhythmia: systematic review and meta-analysis. J Med Internet Res. 2021 Aug 27;23(8):e28974.
https://www.jmir.org/2021/8/e28974
http://www.ncbi.nlm.nih.gov/pubmed/34448706?tool=bestpractice.com
[90]Gill S, Bunting KV, Sartini C, et al. Smartphone detection of atrial fibrillation using photoplethysmography: a systematic review and meta-analysis. Heart. 2022 Sep 26;108(20):1600-7.
https://heart.bmj.com/content/108/20/1600.long
http://www.ncbi.nlm.nih.gov/pubmed/35277454?tool=bestpractice.com
[91]Sattar Y, Song D, Sarvepalli D, et al. Accuracy of pulsatile photoplethysmography applications or handheld devices vs. 12-lead ECG for atrial fibrillation screening: a systematic review and meta-analysis. J Interv Card Electrophysiol. 2022 Oct;65(1):33-44.
https://link.springer.com/article/10.1007/s10840-021-01068-x
http://www.ncbi.nlm.nih.gov/pubmed/34775555?tool=bestpractice.com
[92]Biersteker TE, Schalij MJ, Treskes RW. Impact of mobile health devices for the detection of atrial fibrillation: systematic review. JMIR Mhealth Uhealth. 2021 Apr 28;9(4):e26161.
https://mhealth.jmir.org/2021/4/e26161
http://www.ncbi.nlm.nih.gov/pubmed/33908885?tool=bestpractice.com
Há um grande número de aplicativos de saúde e monitores de atividade portáteis disponíveis, mas muitos não são validados clinicamente e recomenda-se cautela para o uso clínico.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[2]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2021 Feb 1;42(5):373-498.
https://academic.oup.com/eurheartj/article/42/5/373/5899003
http://www.ncbi.nlm.nih.gov/pubmed/32860505?tool=bestpractice.com
Se a FA for detectada por dispositivos móveis ou vestíveis, o diagnóstico deve ser confirmado com ECG de derivação única ou 12 derivações analisado por um médico com experiência em interpretação do ritmo no ECG.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[2]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2021 Feb 1;42(5):373-498.
https://academic.oup.com/eurheartj/article/42/5/373/5899003
http://www.ncbi.nlm.nih.gov/pubmed/32860505?tool=bestpractice.com
Ecocardiografia
A ecocardiografia transtorácica pode ser realizada após um ECG de 12 derivações e é fundamental para descartar patologias cardíacas importantes e fatores de risco de FA persistente, como valvopatia, doença pericárdica e cardiomiopatias.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[2]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2021 Feb 1;42(5):373-498.
https://academic.oup.com/eurheartj/article/42/5/373/5899003
http://www.ncbi.nlm.nih.gov/pubmed/32860505?tool=bestpractice.com
Além disso, ele pode sugerir trombo atrial esquerdo. Entretanto, a ausência de trombos no átrio esquerdo em uma ecocardiografia transtorácica não é suficiente para descartá-los. Para descartar trombos no átrio esquerdo, é obrigatório realizar uma ecocardiografia transesofágica, em vez de uma ecocardiografia transtorácica, pois esse teste é mais preciso na detecção de trombos no átrio esquerdo. Todos os pacientes que necessitam de cardioversão e têm um perfil de anticoagulação desconhecido ou subótimo devem ser submetidos a uma ecocardiografia transesofágica primeiro para descartar trombo atrial esquerdo.
Avaliação laboratorial
Testes de função tireoidiana devem ser realizados em todos os pacientes com FA. O hipertireoidismo pode ser diagnosticado com exames laboratoriais e tratado apropriadamente com medicamentos, terapia radioablativa ou cirurgia. O diagnóstico de tireotoxicose também é importante quando a frequência ventricular for difícil de controlar.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193?rfr_dat=cr_pub++0pubmed&url_ver=Z39.88-2003&rfr_id=ori%3Arid%3Acrossref.org
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[2]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2021 Feb 1;42(5):373-498.
https://academic.oup.com/eurheartj/article/42/5/373/5899003
http://www.ncbi.nlm.nih.gov/pubmed/32860505?tool=bestpractice.com
Além disso, a cardiomiopatia relacionada à tireotoxicose pode ser completamente revertida com o tratamento da tireotoxicose. O exame bioquímico de rotina incluindo ureia sérica, eletrólitos, magnésio sérico e transaminases hepáticas deve ser realizado para avaliar a presença de outras comorbidades clínicas e para avaliar o estado eletrolítico e metabólico. Esses exames também são úteis para escolher os agentes antiarrítmicos e suas posologias. O rastreamento para diabetes mellitus também deve ser considerado.
 [Figure caption and citation for the preceding image starts]: Fibrilação atrial: ondas P não são discerníveis; "ondas fibrilatórias ou f" de amplitudes variadas e taxas muito rápidas e irregulares são vistas particularmente na derivação V1; a taxa ventricular (complexos QRS) é irregularmente irregularDo acervo de Dr. Bharat K. Kantharia [Citation ends].
[Figure caption and citation for the preceding image starts]: Fibrilação atrial: ondas P não são discerníveis; "ondas fibrilatórias ou f" de amplitudes variadas e taxas muito rápidas e irregulares são vistas particularmente na derivação V1; a taxa ventricular (complexos QRS) é irregularmente irregularDo acervo de Dr. Bharat K. Kantharia [Citation ends].
 [Figure caption and citation for the preceding image starts]: Taquicardia atrial multifocal: existem várias (pelo menos 3) morfologias diferentes de ondas PDo acervo do Dr Arti N. Shah [Citation ends].
[Figure caption and citation for the preceding image starts]: Taquicardia atrial multifocal: existem várias (pelo menos 3) morfologias diferentes de ondas PDo acervo do Dr Arti N. Shah [Citation ends].