Abordaje
El linfoma de Hodgkin (LH) se presenta con mayor frecuencia con una linfadenopatía cervical y/o supraclavicular persistente en adultos jóvenes.
El LH se presenta principalmente en la edad adulta temprana (20-34 años) o tardía (más de 55 años).[6][7][8]
Signos y síntomas
La mayoría de los pacientes presentan antecedentes de linfadenopatía persistente de varios meses de evolución, que con frecuencia se ha tratado de forma empírica con antibióticos. La cadena cervical es el sitio que se afecta con mayor frecuencia.
Los síntomas sistémicos, denominados síntomas B, aparecen en hasta el 30% de los pacientes e incluyen fiebres recurrentes inexplicables (≥38°C [≥100.4°F]), sudores nocturnos abundantes que obliguen a cambiar la ropa de cama, y/o pérdida de peso inexplicable >10% del peso basal en los 6 meses anteriores.[4][5] Estos síntomas suelen asociarse a una enfermedad avanzada (estadios III a IV) y son más frecuentes en pacientes de edad avanzada (>60 años).[33]
Otros síntomas sistémicos incluyen prurito localizado o generalizado y dolor inducido por el alcohol en los lugares afectados. Pueden aparecer síntomas derivados del aumento del tamaño de los ganglios linfáticos, como dificultad respiratoria, tos, dolor torácico, dolor abdominal o síndrome de la vena cava superior, pero son menos frecuentes.
Evaluación clínica
El examen clínico debe centrarse en el sistema linfático, incluidas las cadenas de ganglios linfáticos cervicales, supraclaviculares, axilares e inguinales. Se debe documentar el tamaño, la movilidad y la sensibilidad de los ganglios linfáticos palpables.
Se debe examinar el abdomen para detectar la presencia de hepatomegalia o esplenomegalia. Se debe evaluar la orofaringe para detectar si hay agrandamiento amigdalino.
Se debe evaluar el estado de la dentición porque la radioterapia puede provocar xerostomía y aumento de las caries.
Análisis clínicos
El hemograma completo con diferencial, el panel metabólico completo (incluyendo fosfatasa alcalina, deshidrogenasa láctica, enzimas hepáticas y albúmina) y la velocidad de sedimentación globular son necesarios como parte de la evaluación diagnóstica.
Es necesario realizar pruebas iniciales de la función tiroidea, sobre todo en pacientes que reciben radioterapia en el cuello. La radioterapia en el cuello puede aumentar el riesgo de desarrollar disfunción tiroidea.
Deben realizarse pruebas de detección del VIH y de la hepatitis B y C, ya que la infección por estos virus puede complicar el tratamiento del LH.
Patología
La confirmación anatomopatológica mediante una biopsia es el único método aceptable para el diagnóstico del linfoma de Hodgkin (LH) y es fundamental antes de poder iniciar el tratamiento. Se recomienda realizar una biopsia por escisión de un agrandamiento de ganglios linfáticos.[5][33] En determinadas circunstancias, puede que sea adecuado realizar una biopsia con aguja gruesa. Una biopsia por aspiración con aguja fina nunca es adecuada para diagnosticar el LH.
El LH se caracteriza por la identificación de células de Hodgkin con un medio celular de fondo adecuado. La célula de Hodgkin puede ser una célula de Reed-Sternberg característica o una de sus variantes, como la célula lacunar en el subtipo de esclerosis nodular. En cuanto al LH con predominio linfocitario nodular, la célula característica es la célula linfocítica e histiocítica (LyH), también llamada "célula popcorn".
Los estudios inmunohistoquímicos, que se obtienen de forma rutinaria como parte de la evaluación anatomopatológica, son muy valiosos para diferenciar el LH de otros linfomas y de procesos no hematológicos.[Figure caption and citation for the preceding image starts]: Célula de Reed-Sternberg de diagnóstico que se observa en el centro de la imagenDe la colección personal de CR Kelsey [Citation ends].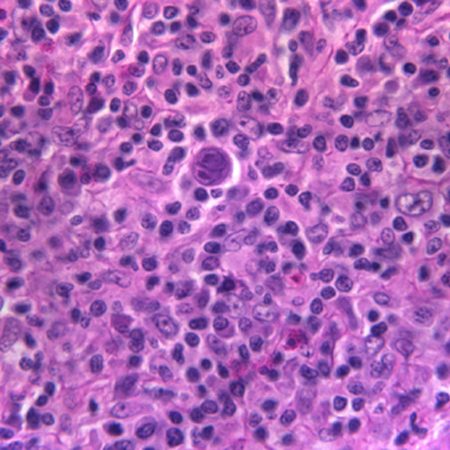
Estudios por imágenes y estadificación
La tomografía por emisión de positrones/tomografía computarizada (TEP/TC) (cuando esté disponible) debe realizarse en el momento del diagnóstico para evaluar la extensión de la enfermedad (es decir, la etapa), y a lo largo del tratamiento para monitorizar la respuesta al tratamiento y orientar el manejo.[34][35]
Se recomienda una TEP/TC previa al tratamiento para facilitar la interpretación de las TEP/TC posteriores al tratamiento.[36][37]
Los pacientes estadificados adecuadamente con TEP/TC no requieren una biopsia de médula ósea para evaluar la afectación ósea.[38] Sin embargo, puede que sea necesaria una biopsia de médula ósea si no se dispone de TEP/TC, o bien si un paciente tiene un TEP/TC negativo y trombocitopenia o neutropenia inexplicables.[5][33]
Si no se dispone de TEP/TC, puede utilizarse una gammagrafía con galio, complementada con TC con contraste de cuello, tórax, abdomen y pelvis.
Una radiografía de tórax en el momento del diagnóstico también resulta útil para evaluar la presencia de adenopatías mediastínicas voluminosas.[Figure caption and citation for the preceding image starts]: RT de un paciente que presenta disnea, en la que se observa el mediastino ensanchado y desplazamiento de la tráqueaDe la colección personal de CR Kelsey [Citation ends].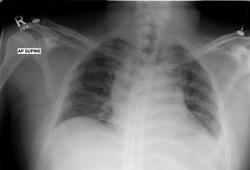 [Figure caption and citation for the preceding image starts]: Exploración por TC de un paciente con linfoma de Hodgkin con esclerosis nodular, en la que se observa una masa mediastínica anterior de 11 cmDe la colección personal de CR Kelsey [Citation ends].
[Figure caption and citation for the preceding image starts]: Exploración por TC de un paciente con linfoma de Hodgkin con esclerosis nodular, en la que se observa una masa mediastínica anterior de 11 cmDe la colección personal de CR Kelsey [Citation ends].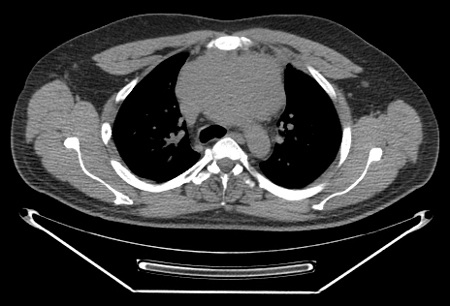 [Figure caption and citation for the preceding image starts]: Exploración por TEP (axial) en la que se observa una masa con fluorodesoxiglucosa (FDG) en el mediastino anteriorDe la colección personal de CR Kelsey [Citation ends].
[Figure caption and citation for the preceding image starts]: Exploración por TEP (axial) en la que se observa una masa con fluorodesoxiglucosa (FDG) en el mediastino anteriorDe la colección personal de CR Kelsey [Citation ends].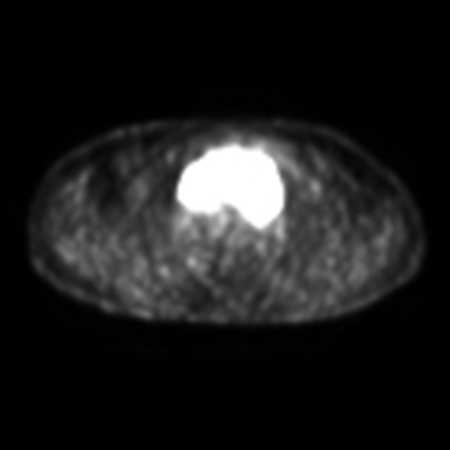 [Figure caption and citation for the preceding image starts]: Exploración por TEP (frontal) en la que se observa una masa con fluorodesoxiglucosa (FDG) en el mediastino superiorDe la colección personal de CR Kelsey [Citation ends].
[Figure caption and citation for the preceding image starts]: Exploración por TEP (frontal) en la que se observa una masa con fluorodesoxiglucosa (FDG) en el mediastino superiorDe la colección personal de CR Kelsey [Citation ends].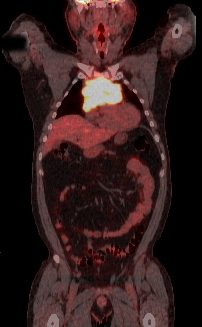
Evaluación fisiológica
Las pruebas de función pulmonar basales son importantes en pacientes que reciben radioterapia mediastínica y/o quimioterapia con potencial de toxicidad pulmonar (p. ej., bleomicina).
Se requiere una evaluación cardiaca basal (ecocardiograma o ventriculografía con radionúclidos) en aquellos pacientes que reciban fármacos quimioterápicos potencialmente cardiotóxicos (p. ej., antraciclinas).
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad