Abordaje
Para poder diagnosticar un desprendimiento prematuro de placenta se debe mantener un índice elevado de sospecha. El diagnóstico se debe sospechar en toda mujer embarazada que presente sangrado vaginal y/o dolor abdominal en la segunda mitad del embarazo.[46] El diagnóstico es relativamente sencillo si el feto está muerto y hay presencia de signos clínicos clásicos de desprendimiento prematuro de placenta. El diagnóstico puede tornarse más difícil en mujeres con desprendimiento oculto.[46] En dichas mujeres, el ultrasonido puede resultar especialmente útil. En algunos casos, los desprendimientos prematuros de placenta aparecen en el ultrasonido como un coágulo detrás de la placenta, como un coágulo dentro de la cavidad amniótica o como una placenta engrosada y heterogénea.[46] En otros casos, el desprendimiento prematuro de placenta puede ser completamente asintomático. En ocasiones, los desprendimientos se descubren de forma accidental al realizar un ultrasonido por otro motivo.
Anamnesis y exploración física
Si es posible, se deberán obtener los antecedentes detallados de la mujer embarazada para intentar establecer si padece cualquiera de los factores de riesgo asociados con desprendimiento prematuro de la placenta. Las preguntas deben incluir si la madre fuma o consume cocaína, si ha estado sometida a algún trauma (p. ej. si ha estado implicada en un accidente de tráfico o ha sido víctima de violencia doméstica) o si tiene hipertensión.
Se deberán obtener antecedentes obstétricos detallados, que incluyan preguntas sobre partos previos por cesárea, ruptura prematura de membranas pretérmino, desprendimientos prematuros de la placenta anteriores, embarazos múltiples, multiparidad y fibromas uterinos o malformaciones uterinas conocidas.
Los síntomas frecuentes son dolor abdominal, contracciones uterinas y útero sensible a la palpación. El sangrado vaginal también se considera un síntoma clásico, pero es importante tener en cuenta que puede no estar presente en casos de desprendimiento oculto, sobre todo si la placenta está ubicada posteriormente en el útero. Es posible que en estas mujeres el único síntoma presente sea dolor en la zona lumbar.[47] Es común que haya muerte fetal si se ha separado más del 50% de la placenta.[48]
Monitorización fetal
En los casos en los que se sospeche un desprendimiento prematuro de placenta, se debe monitorizar la frecuencia cardíaca del feto de forma continua, al menos inicialmente. Las alteraciones en el trazado que sugieren la presencia de desprendimiento prematuro incluyen las desaceleraciones tardías, la pérdida de variabilidad, las desaceleraciones variables, la frecuencia cardíaca fetal sinusoidal y la bradicardia fetal, definida como la persistencia de una frecuencia cardíaca fetal por debajo de los 110 latidos por minuto.[18][49] Según el grado de estabilidad de la madre y del feto, y según la edad gestacional al momento de presentación, la monitorización se podrá realizar de forma intermitente según cada caso.
Análisis clínicos
La hemoglobina (Hb), el hematocrito (Hct) y los estudios de coagulación (tiempo de protrombina [TP], tiempo de tromboplastina parcial [TTP], fibrinógeno y productos de degradación del fibrinógeno) deben solicitarse inmediatamente en todas las mujeres embarazadas con sangrado en las que se sospeche desprendimiento prematuro. Es posible que poco tiempo después del desprendimiento prematuro los resultados de las pruebas vuelvan a ser normales. Si ha habido una pérdida de sangre grave a lo largo de un período, los niveles de Hb y Hct pueden ser bajos (<10 mg/dL y <30%, respectivamente).
La coagulación intravascular diseminada (CID) se produce típicamente en presencia de desprendimiento lo suficientemente grandes como para causar la muerte fetal y debe sospecharse si la madre sangra persistentemente sin coagulación. Una prueba sencilla para confirmar la existencia de CID es extraer un poco de sangre y colocarla en un tubo común (sin anticoagulación), y luego invertir el tubo a intervalos de 1 minuto. La sangre debería coagularse dentro de los 8 y 10 minutos; si esto no sucede, podría tomarse como indicio de CID. Si se produce una CID, los niveles de fibrinógeno son bajos. Además, el TP será prolongado.
Debe solicitarse una prueba de Kleihauer-Betke (K-B) en las mujeres Rh negativas para evaluar la necesidad de inmunoglobulina Rh adicional.[50] Con escasa frecuencia es positivo en casos de abrupción y puede serlo en mujeres sin abrupción. Por este motivo, no se recomienda realizar una prueba K-B para ayudar en el diagnóstico del desprendimiento.[51][52]
Ultrasonido
El ultrasonido puede o no ser útil para diagnosticar un desprendimiento prematuro de placenta, pero es una prueba inicial útil.[46][53][Figure caption and citation for the preceding image starts]: Imagen por ultrasonido del desprendimiento prematuro de placenta: la placenta normal está señalada con "p"; el área de desprendimiento está señalada con flechas blancasDe la colección del Dr. Y Oyelese; utilizada con autorización [Citation ends].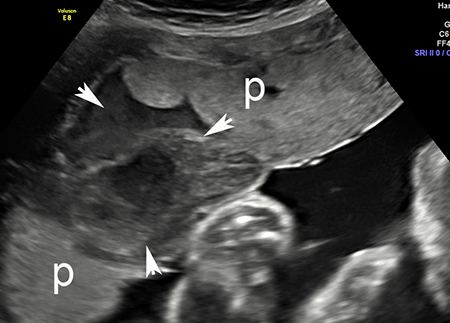 [Figure caption and citation for the preceding image starts]: Imagen por ultrasonido del desprendimiento prematuro de placenta: la placenta normal está señalada con "p"; el área de desprendimiento está señalada con flechas blancasDe la colección del Dr. Y Oyelese; utilizada con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Imagen por ultrasonido del desprendimiento prematuro de placenta: la placenta normal está señalada con "p"; el área de desprendimiento está señalada con flechas blancasDe la colección del Dr. Y Oyelese; utilizada con autorización [Citation ends].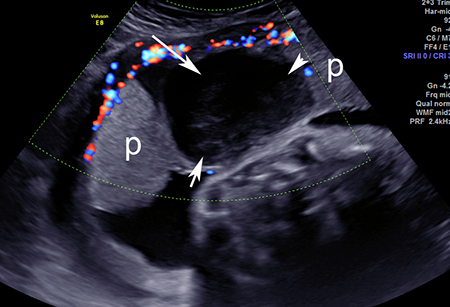 [Figure caption and citation for the preceding image starts]: Imagen por ultrasonido del desprendimiento prematuro de placenta: la placenta normal está señalada con "p"; el área de desprendimiento está señalada con flechas blancasDe la colección del Dr. Y Oyelese; utilizada con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Imagen por ultrasonido del desprendimiento prematuro de placenta: la placenta normal está señalada con "p"; el área de desprendimiento está señalada con flechas blancasDe la colección del Dr. Y Oyelese; utilizada con autorización [Citation ends].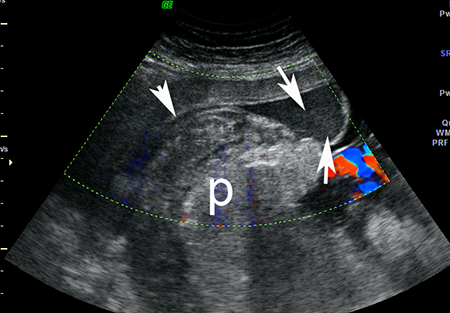 [Figure caption and citation for the preceding image starts]: Imagen por ultrasonido del desprendimiento prematuro de placenta: la placenta normal está señalada con "p"; el área de desprendimiento está señalada con flechas blancasDe la colección del Dr. Y Oyelese; utilizada con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: Imagen por ultrasonido del desprendimiento prematuro de placenta: la placenta normal está señalada con "p"; el área de desprendimiento está señalada con flechas blancasDe la colección del Dr. Y Oyelese; utilizada con autorización [Citation ends].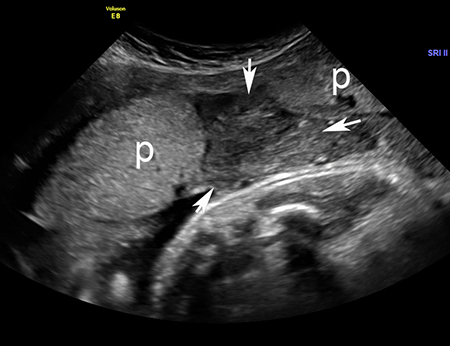 En general, se reportan tasas de detección de entre solo el 12% y el 25%.[54] Sin embargo, se han reportado altas tasas de diagnóstico en manos de profesionales expertos.[55] Si hay indicios de desprendimiento prematuro de placenta en el ultrasonido, el valor predictivo positivo es elevado.[56] Los hematomas retroplacentarios están asociados con el peor pronóstico. No obstante, en la mayoría de los casos, la sensibilidad de un ultrasonido para detectar desprendimientos puede no ser lo suficientemente elevada, por lo que el diagnóstico se deberá realizar de forma clínica.[46] La ecografía también es crucial para excluir otras causas del sangrado el dolor, como la placenta previa, la vasa previa o la rotura uterina.[46]
En general, se reportan tasas de detección de entre solo el 12% y el 25%.[54] Sin embargo, se han reportado altas tasas de diagnóstico en manos de profesionales expertos.[55] Si hay indicios de desprendimiento prematuro de placenta en el ultrasonido, el valor predictivo positivo es elevado.[56] Los hematomas retroplacentarios están asociados con el peor pronóstico. No obstante, en la mayoría de los casos, la sensibilidad de un ultrasonido para detectar desprendimientos puede no ser lo suficientemente elevada, por lo que el diagnóstico se deberá realizar de forma clínica.[46] La ecografía también es crucial para excluir otras causas del sangrado el dolor, como la placenta previa, la vasa previa o la rotura uterina.[46]
La ecografía puede realizarse por vía transabdominal, transvaginal o transperineal, aunque la ecografía transabdominal es el procedimiento inicial preferido para la evaluación de la placenta.[46] La ecografía transvaginal puede utilizarse si el examen transabdominal no es concluyente o es inadecuado.[46] La ecografía transperineal puede ser beneficiosa en presencia de abultamiento o rotura de membranas.[46] La ausencia de flujo sanguíneo en la ecografía Doppler color puede ayudar a distinguir entre coágulos en el útero (en cuyo caso el flujo sanguíneo no será demostrable) y la placenta normal (que demostraría el flujo sanguíneo), por lo que se recomienda para respaldar el diagnóstico.[46]
Dentro de los signos útiles de un ultrasonido se incluyen cualquiera de los siguientes:[57]
Hematoma retroplacentario (hiperecoico, isoecoico, hipoecoico)
Hematoma preplacentario (apariencia gelatinosa con efecto de brillo de la placa coriónica con el movimiento fetal)
Aumento del engrosamiento y de la ecogenicidad placentaria
Acumulación subcoriónica
Acumulación marginal.
Una placenta ubicada en el segmento uterino inferior y que alcanza el orificio interno es indicio de placenta previa en vez de desprendimiento prematuro de placenta.[46] Si bien una placenta previa puede separarse de forma prematura, en general esto no se considera un desprendimiento prematuro de placenta. Es necesario tener cuidado de no confundir una placenta previa con un coágulo que recubre el cuello uterino.
Patología
La patología placentaria puede proporcionar un indicio respecto a la causa del desprendimiento. Es probable que los desprendimientos agudos no se puedan diagnosticar a través de la patología, mientras que a veces es posible que en los desprendimientos generados por procesos de larga duración haya indicios del proceso desencadenante al examinar la patología. Dentro de las lesiones que se pueden encontrar están los coágulos retroplacentarios, indicios de trombosis o infartos dentro de la placenta, lesiones inflamatorias de la placenta o depósito perivellositario de fibrina.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad