Abordagem
A NTA pode estar presente em todos os ambientes médicos, mas é mais frequentemente adquirida no hospital.[5] A afecção é geralmente assintomática e diagnosticada apenas por exames laboratoriais. Em geral, há história de hipotensão, depleção de líquidos ou exposição a agentes nefrotóxicos. História sugestiva e achados físicos embasados por exames de sangue, exames de urina e uma ultrassonografia renal confirmam o diagnóstico.
História
Há maior probabilidade de desenvolvimento de NTA em pacientes com má perfusão renal (por exemplo, em casos de transplante renal, cirurgia renal ou trombose da artéria renal), doença renal subjacente (por exemplo, mieloma), diabetes mellitus ou hipovolemia preexistente. A perda excessiva de líquidos (decorrente de hemorragia, queimaduras, perdas gastrointestinais ou sudorese) pode se manifestar com sintomas de hipovolemia, incluindo sede. Os pacientes também podem ter ingestão oral reduzida, mal-estar e anorexia. Pode haver história de sepse ou pancreatite. A NTA pode se manifestar após hemorragia, superdosagem de medicamentos, cirurgia, parada cardíaca ou outras condições com hipotensão e isquemia renal prolongada. Ortopneia e dispneia paroxística noturna podem ocorrer caso haja insuficiência cardíaca avançada causando diminuição da perfusão renal.
Os pacientes podem ter história de exposição a meio de radiocontraste ou medicamentos nefrotóxicos (por exemplo, aminoglicosídeos, anfotericina-B, anti-inflamatórios não esteroidais ou agentes quimioterápicos [por exemplo, cisplatina]). Podem ter história de trauma muscular, gota ou síndrome da lise tumoral.
Exame físico
Os achados do exame físico podem ser nada dignos de nota porque a condição, quase sempre, é assintomática e é diagnosticada apenas por exames laboratoriais. A condição é suspeita quando a creatinina sérica aumenta acima de 26.5 micromoles/L/dia (0.3 mg/dL/dia) dentro de 48 horas após um evento hipotensivo ou exposição a uma nefrotoxina. Os pacientes com perda de líquidos, sepse ou pancreatite podem ter hipotensão, taquicardia, oligúria ou anúria juntamente com outros sinais de colapso circulatório (por exemplo, edema). A NTA prolongada também pode resultar em sangramento decorrente de plaquetas disfuncionais.
Investigações laboratoriais iniciais
A investigação inicial deve incluir perfil metabólico básico (incluindo ureia e creatinina), análises químicas da urina (para excreção fracionada de sódio e ureia, osmolalidade), urinálise e hemograma completo.
Bioquímica sérica
Níveis elevados de ureia e creatinina são indicadores de NTA; entretanto, eles não são marcadores sensíveis da taxa de filtração glomerular (TFG) e podem ser afetados pelo estado nutricional, massa muscular, uso de esteroides ou presença de hemorragia digestiva. Um aumento nos níveis de creatinina pode ser influenciado por outros eventos não renais, como a rabdomiólise.[5] A creatinina também é um marcador tardio de lesão; quando há aumento da creatinina sérica, ocorre 48-72 horas após o evento. Tanto os níveis de ureia quanto de creatinina tornam-se anormais quando a TFG diminui em mais de 50%. Na NTA, a relação ureia:creatinina é geralmente de 10:1. Em uma situação pré-renal, a reabsorção de ureia no túbulo proximal é aumentada; portanto, a proporção aumenta de 10:1 para 20:1 ou mais.[2]
Nível elevado de potássio sérico e acidose metabólica sugerem NTA. A hipercalemia é mais pronunciada em indivíduos com produção excessiva de potássio endógeno, como na rabdomiólise, hemólise e síndrome da lise tumoral.
A medição da creatina quinase e da mioglobina livre é usada para identificar uma possível rabdomiólise. O risco de lesão renal aguda (LRA) associada à rabdomiólise é geralmente baixo quando os níveis de creatina quinase são inferiores a 15,000 a 20,000 U/L. No entanto, pode aparecer com níveis baixos (tão baixos quanto 5000 U/L) se houver outras condições coexistentes, como sepse, desidratação ou acidose.[26]
Urinálise
O exame do sedimento urinário pode ser útil para diferenciar a NTA de outras condições, como condições pré-renais. Uma causa puramente pré-renal de LRA resulta em um sedimento caracterizado por cilindros hialinos, enquanto na NTA, o sedimento pode apresentar cilindros granulares pigmentados, marrom lamacento, sugerindo a presença de lesão tubular e necrose. Quanto maior o número de moldes, mais grave é a LRA, maior a probabilidade de necessidade de terapia dialítica e maior a taxa de mortalidade.[27]
Urina positiva para heme sem eritrócitos no sedimento sugere NTA causada por hemólise ou rabdomiólise.
Os cristais de ácido úrico na urina não confirmam o diagnóstico de nefropatia de ácido úrico, pois pode estar presente em amostras de pacientes saudáveis. No entanto, a cristalúria de ácido úrico pode ser observada em pacientes com rabdomiólise ou distúrbios linfoproliferativos complicados por uma síndrome da lise tumoral.[27] Cristais de sulfadiazina ou metotrexato também podem ser observados precipitando na urina quando esses medicamentos danificam o rim.
Índices urinários
A disfunção tubular leva ao aumento da concentração de sódio urinário, pois os túbulos lesados são incapazes de aumentar a reabsorção de água, sódio e ureia.[5]
O comprometimento da capacidade de concentração urinária é caracterizado por uma redução da osmolalidade da urina.[5] Isso pode ajudar a diferenciar azotemia pré-renal (em que a capacidade de reabsorção e concentração do rim é preservada ou melhorada) e NTA (na qual essas funções ficam comprometidas).
Excreção fracionada de sódio superior a 2% dá suporte a um diagnóstico de NTA.[5] A disfunção tubular causa aumento da excreção fracionada de sódio. No entanto, uma excreção fracionada de sódio superior a 2% também é esperada com o uso de diuréticos, doença renal crônica (DRC), após fluidoterapia intravenosa e na glicosúria ou bicarbonatúria. Em contraste, alguns casos de NTA, como na hemólise, rabdomiólise ou LRA induzida por contraste, podem ter excreção fracionada de sódio <1%.[28] A excreção fracionada de sódio é calculada da seguinte forma: (sódio urinário × creatinina plasmática)/(sódio plasmático × creatinina urinária) × 100%.
A excreção fracionada de ureia pode ser um índice mais confiável nos casos de uso de diuréticos ou DRC. Espera-se uma excreção fracionada de ureia superior a 35% na NTA.[29] É calculado da seguinte forma: (ureia na urina × creatinina plasmática)/(ureia plasmática × creatinina na urina) × 100%.
Níveis elevados de mioglobina urinária sugerem NTA causada por rabdomiólise.
Exames de sangue
A anemia não deve ser esperada em todos os casos de NTA, a menos que a causa predisponente a justifique. A anemia é esperada no mieloma múltiplo, sangramento, hemólise ou DRC prévia.
A NTA prolongada também pode resultar em sangramento decorrente de plaquetas disfuncionais. Há dados confiáveis que suportam a teoria de que a função comprometida das plaquetas é um dos principais determinantes de sangramento urêmico. Esse comprometimento é multifatorial e inclui deficiências intrínsecas à plaqueta, bem como uma interação anormal plaqueta-endotélio. Toxinas urêmicas e anemia também contribuem para a condição.
Exames posteriores
Mede-se a gasometria arterial para se confirmar uma acidose metabólica.
O eletrocardiograma (ECG) é realizado caso haja suspeita ou detecção de hipercalemia por exames laboratoriais. Ele poderá revelar arritmias se houver hipercalemia. O bloqueio atrioventricular pode ser observado se a hipercalemia for grave.
Uma ultrassonografia renal avalia as causas pós-obstrutivas, bem como a arquitetura e o tamanho renais. Também é útil para o diagnóstico de DRC subjacente.
A medição do diâmetro da veia cava inferior (VCI) também pode ser usada para avaliar a volemia. Medido a 3 cm do átrio direito, o diâmetro normal da VCI é de 1.5 a 2.5 cm. Depleção de volume é considerada com um diâmetro de VCI <1.5 cm, enquanto um diâmetro de VCI >2.5 cm sugere sobrecarga de volume.[30]
A ultrassonografia renal é solicitada para auxiliar na avaliação de causas pós-obstrutivas, assim como na avaliação da arquitetura e do tamanho renal. Também é útil para o diagnóstico de doença renal crônica subjacente.
A biópsia só deve ser realizada quando a história, as características clínicas e os achados da investigação laboratorial e radiológica sugerem doença renal primária que não seja NTA isquêmica ou relacionada a substâncias tóxicas.[5] Uma vez feito o diagnóstico de NTA, a biópsia também pode ser usada para estabelecer o prognóstico renal (grau de fibrose túbulo-intersticial e/ou glomeruloesclerose). A histologia da NTA demonstra membranas basais desnudadas e presença de células na luz tubular, áreas focais de vacuolização e achatamento tubular proximais, dilatação tubular e debris celulares da borda em escova presentes na luz tubular.[Figure caption and citation for the preceding image starts]: Membranas basais desnudadas e presença de células no lúmen tubularCortesia da Puigvert Foundation, Barcelona, Espanha [Citation ends].
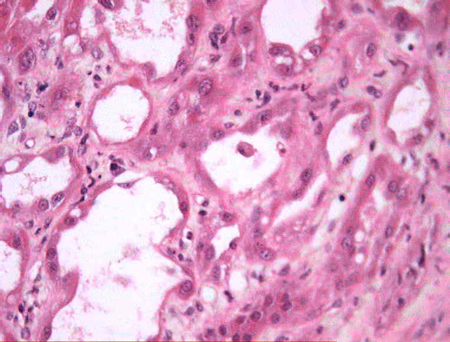 [Figure caption and citation for the preceding image starts]: Áreas focais de vacuolização tubular proximal e achatamento. Dilatação tubular. Debris da borda em escova em alguns lúmens tubularesCortesia da Puigvert Foundation, Barcelona, Espanha [Citation ends].
[Figure caption and citation for the preceding image starts]: Áreas focais de vacuolização tubular proximal e achatamento. Dilatação tubular. Debris da borda em escova em alguns lúmens tubularesCortesia da Puigvert Foundation, Barcelona, Espanha [Citation ends].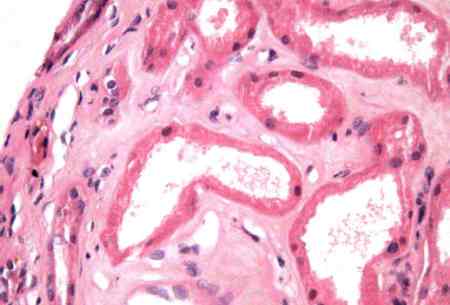
Vários novos biomarcadores séricos e urinários estão apresentando potencial como indicadores úteis para o diagnóstico, classificação e prognóstico da LRA. Eles poderiam ser capazes de diferenciar entre azotemia pré-renal e lesão tubular aguda.[31][32] A molécula de lesão renal-1 (KIM-1) mostrou-se um bom biomarcador precoce de NTA isquêmica.[33][34] Outros biomarcadores incluem lipocalina associada à gelatinase neutrofílica (NGAL) e interleucina-18 (IL-18).[35][36] O inibidor do tecido urinário da metaloproteinase-2 (TIMP-2) e a proteína de ligação ao fator de crescimento semelhante à insulina 7 (IGFBP7) são biomarcadores de parada do ciclo celular G1. Eles foram considerados eficazes na predição da necessidade de terapia de substituição renal e mortalidade em pacientes com alto risco de LRA.[37] Infelizmente, esses biomarcadores ainda estão em fase de pesquisa e ainda não foram amplamente introduzidos na prática clínica.[38]
O uso deste conteúdo está sujeito ao nosso aviso legal