Abordagem
O diagnóstico de bloqueio atrioventricular (AV) pode ser feito a partir de um traçado interpretável do ritmo cardíaco, como um eletrocardiograma (ECG) de 12 derivações, de um traçado eletrocardiográfico de telemetria cardíaca, de um traçado eletrocardiográfico de um monitor Holter ou de um traçado de um monitor de eventos.
História
Os pacientes tendem a ser do sexo masculino e >50 a 60 anos de idade. Uma doença cardiovascular subjacente (por exemplo, doença arterial coronariana ou uma síndrome coronariana aguda; hipertensão, insuficiência cardíaca congestiva; hipertrofia ventricular esquerda ou cardiomiopatia; ou cirurgia cardíaca recente) pode ser evidente. Outros fatores de risco fortes são os distúrbios ácido-básicos e as doenças neuromusculares. Os pacientes, pouco frequentemente, também podem ter uma história familiar de bloqueio AV. Raramente, a doença de Lyme está vinculada a um bloqueio AV; como uma causa potencialmente reversível, é importante que ela seja identificada. Evidências clínicas de comprometimento cardíaco ocorrem em 5% dos pacientes com sarcoidose, embora a doença subclínica seja encontrada mais frequentemente à autópsia. Pode ocorrer um bloqueio AV como resultado de comprometimento granulomatoso do septo interventricular ou do sistema de condução. Esses pacientes geralmente apresentam síncope em uma idade mais precoce que no bloqueio AV decorrente de outras etiologias.[27] Os sintomas associados ao bloqueio AV são fadiga, dispneia, dor torácica, palpitações, náuseas e vômitos. Síncope e pré-síncope são sintomas menos comumente associados, mais frequentemente encontrados em ambientes de atendimento de emergência.
Exame físico
No exame físico, os pacientes frequentemente apresentam frequência cardíaca baixa. Se for <40 bpm, é indicada internação hospitalar para implantação de marca-passo ou estimulação transvenosa temporária. A medição da pressão arterial é essencial. Na maioria das vezes, a pressão arterial é elevada, com uma pressão de pulso ampla. Se a pressão arterial for baixa, as frequências ventriculares frequentemente são muito baixas (<40 bpm). Hipotensão arterial geralmente é observada em um ambiente de atendimento de emergência. No exame da pressão venosa jugular, se forem identificadas ondas A em canhão, pode estar presente um bloqueio atrioventricular total e irreversível.
Exames laboratoriais
Um ECG de 12 derivações é essencial para identificar o tipo e a gravidade do bloqueio AV. Ele é realizado em primeiro lugar, e o comprimento e a posição do intervalo PR são fundamentais na determinação do grau de bloqueio atrioventricular. Evidências de isquemia, uma causa potencial de bloqueio AV, também são determinadas pelo ECG. A troponina sérica é avaliada inicialmente para verificar e rastrear isquemia. A creatina quinase-MB (CK-MB) pode ser indicada em pacientes selecionados. Também são inicialmente testados os níveis de potássio sérico, cálcio e digitálicos e o pH sérico, que podem identificar possíveis causas reversíveis de bloqueio AV. Se houver a possibilidade de o paciente ter sido exposto à doença de Lyme, é necessário um teste sorológico para descartar essa causa reversível de bloqueio AV.
Interpretação do traçado cardíaco
Os critérios de diagnóstico são baseados na medição do intervalo PR e na presença ou ausência de impulsos atriais não conduzidos (ausência de QRS após uma onda P). As definições dos vários graus de bloqueio são as seguintes.
Bloqueio AV de primeiro grau é o prolongamento fixo do intervalo PR >0.2 segundo (ou >200 milissegundos).[Figure caption and citation for the preceding image starts]: Bloqueio atrioventricular (AV) de primeiro grauCortesia da Dra. Susan F. Kim, do Dr. John F. Beshai e do Dr. Stephen L. Archer; usado com permissão [Citation ends].

Bloqueio AV de segundo grau, tipo I, é o prolongamento progressivo do intervalo PR com perda eventual da condução AV por 1 batida e, em seguida, a retomada da condução AV com um intervalo PR que apresenta prolongamento progressivo com perda eventual da condução AV por 1 batida. O padrão se repete, originando batimentos em grupo. O primeiro batimento sinusal depois da retomada da condução AV é conduzido com um intervalo PR normal.[Figure caption and citation for the preceding image starts]: Bloqueio atrioventricular (AV) de segundo grau tipo I. Esta figura demonstra aspectos típicos do bloqueio AV de Wenckebach, incluindo intervalos R-R que encurtam progressivamente à medida que os intervalos P-R aumentam; a figura também mostra batimentos em grupo, o que também é típico do bloqueio AV de WenckebachCortesia da Dra. Susan F. Kim, do Dr. John F. Beshai e do Dr. Stephen L. Archer; usado com permissão [Citation ends].
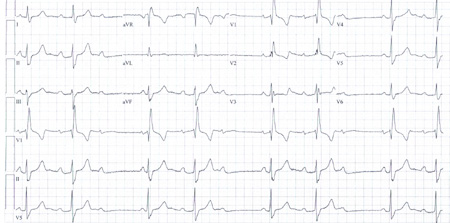
Bloqueio AV de segundo grau, tipo II, é a perda ocasional de condução AV por 1 batida (durante ritmo sinusal, excluindo batimentos atriais prematuros), precedida e seguida por intervalos PR fixos, sem alteração.[Figure caption and citation for the preceding image starts]: Bloqueio atrioventricular (AV) de segundo grau tipo IICortesia da Dra. Susan F. Kim, do Dr. John F. Beshai e do Dr. Stephen L. Archer; usado com permissão [Citation ends].

Bloqueio AV de terceiro grau é a perda de condução persistente e total dos átrios para os ventrículos. Também chamado de bloqueio atrioventricular total, o bloqueio atrioventricular de terceiro grau não mostra nenhuma relação PR consistente.[Figure caption and citation for the preceding image starts]: Bloqueio AV de terceiro grauCortesia da Dra. Susan F. Kim, do Dr. John F. Beshai e do Dr. Stephen L. Archer; usado com permissão [Citation ends].
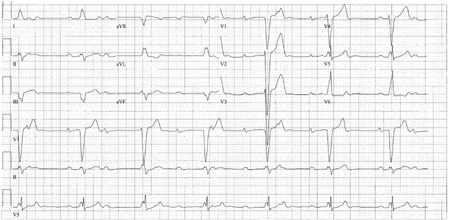 [Figure caption and citation for the preceding image starts]: Bloqueio atrioventricular de terceiro grau: escape do bloqueio de ramo direitoCortesia do Dr. Sanjiv Petkar; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Bloqueio atrioventricular de terceiro grau: escape do bloqueio de ramo direitoCortesia do Dr. Sanjiv Petkar; usado com permissão [Citation ends].
O termo bloqueio AV de alto grau é aplicado a um padrão em que ≥2 ondas P sinusais são bloqueadas consecutivamente no contexto de condução AV periódica.
Categorização do bloqueio AV 2:1
Um cenário em que o grau de bloqueio pode ser difícil de determinar é o do bloqueio AV 2:1. Nesse caso, é impossível determinar o comportamento do intervalo PR: se ele se prolonga progressivamente ou se permanece fixo antes da onda P não conduzida (QRS ausente). Assim sendo, é difícil determinar o local anatômico do bloqueio AV de segundo grau: nodal ou infranodal. Essa distinção é importante, pois os 2 locais implicam processos fisiopatológicos e prognósticos distintos: benigno em comparação com potencialmente maligno, respectivamente.
O bloqueio AV de segundo grau nodal é sugerido durante bloqueio AV 2:1 quando a característica a seguir estiver presente.
Intervalo QRS estreito: sugere que o sistema His-Purkinje está intacto e, portanto, o nível de bloqueio está ocorrendo no nível do nó AV.
Entretanto, até 30% dos bloqueios infranodais podem estar associados a um intervalo QRS estreito.[34]
Ocorre suspeita da presença de tônus vagal elevado causando bloqueio AV a partir de aspectos clínicos e do ECG.
Frequência sinusal lenta.
Intervalo PR longo com ondas P conduzidas.
Episódios de bloqueio AV 2:1 que ocorrem nas seguintes situações: sono; episódios de náuseas, vômitos ou reflexos faríngeos (ou seja, sucção endotraqueal); dor; micção ou movimentos intestinais; tosse paroxística; ou outros casos de Valsalva (como esforço extremo para se sentar).
Melhora da frequência de ondas P conduzidas com atropina (com aumento mensurável na frequência sinusal). Atenção: administrar atropina em pacientes com bloqueio infranodal (geralmente, os que apresentam complexos QRS alargados na linha basal) pode agravar o grau de bloqueio AV e diminuir acentuadamente a frequência ventricular. Assim sendo, antes da administração de atropina, deve ser considerada uma consulta com um cardiologista ou um eletrofisiologista cardíaco.
Melhora da frequência de ondas P conduzidas com exercício (caminhar ou erguer repetidamente as pernas no leito, com aumento demonstrável na frequência sinusal).
O bloqueio AV de segundo grau infranodal é sugerido durante bloqueio AV 2:1 quando as seguintes características estão presentes.
Intervalo QRS alargado: sugere doença intrínseca no sistema His-Purkinje. Contudo, até 30% dos bloqueios infranodais podem estar associados a um intervalo QRS estreito.[34]
Piora da frequência de ondas P conduzidas com exercício (caminhar ou erguer repetidamente as pernas no leito, com aumento demonstrável na frequência sinusal) ou com atropina: o sistema His-Purkinje pode demonstrar um fenômeno de fadiga com estimulação mais frequente (ou seja, quanto mais elevada a frequência sinusal, mais frequentemente o sistema His-Purkinje é estimulado e pior se torna a frequência de condução).[Figure caption and citation for the preceding image starts]: Bloqueio atrioventricular (AV) 2:1Cortesia da Dra. Susan F. Kim, do Dr. John F. Beshai e do Dr. Stephen L. Archer; usado com permissão [Citation ends].
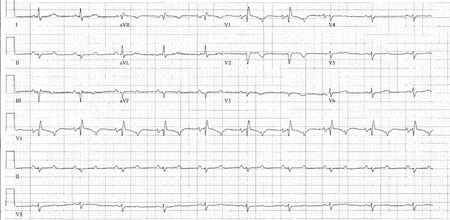
Monitoramento ambulatorial por ECG, exames de imagem e outros testes
Uma radiografia torácica pode ser útil na identificação ou suporte às possíveis causas de bloqueio AV, como cardiopatia estrutural ou ICC. Um ecocardiograma transtorácico ajuda na identificação ou quantificação de cardiopatia estrutural. Esse teste é necessário caso se considere a implantação de um marca-passo permanente. O monitoramento ambulatorial de 24 horas pode ser útil na identificação de bloqueio AV quando houver suspeita de bloqueio atrioventricular. Um loop event recorder externo pode ser usado por 2 a 4 semanas para sintomas mais frequentes. Um loop event recorder implantável é útil se o monitoramento ambulatorial de 24 horas não detectar bloqueio AV, mas ainda houver suspeita de bloqueio AV devido a sintomas e sinais; loop event recorders implantáveis podem ser usados por até 3 anos para sintomas menos frequentes ou síncope inexplicada. Se o bloqueio AV for considerado resultante de síncope neurocardiogênica, sugere-se o teste da mesa inclinável. Se a gravidade do bloqueio AV for desconhecida e a necessidade de um marca-passo ainda não for clara, um estudo de eletrofisiologia pode ajudar a identificar o bloqueio AV. É indicado um teste ergométrico na probabilidade de isquemia cardíaca ou bloqueio AV induzido pelo exercício. Principalmente no contexto de síndrome coronariana aguda e isquemia cardíaca, a angiografia coronariana ajudará a identificar lesões obstrutivas que, quando tratadas, podem ajudar a reverter o bloqueio atrioventricular.
O uso deste conteúdo está sujeito ao nosso aviso legal