História e exame físico
Principais fatores diagnósticos
comuns
presença de fatores de risco
intolerância ao calor
Diz respeito ao aumento do metabolismo que, por conseguinte, aumenta a temperatura do corpo.
sudorese
Não deve ser confundida com os "fogachos" relacionados à deficiência de estrogênio.
perda de peso
É causada pela aceleração do metabolismo e pelo aumento da taxa de metabolismo basal.
palpitações
Incluindo fibrilação atrial ou outras taquicardias supraventriculares, especialmente em idosos.
tremor
Geralmente fino.[2]
bócio difuso
Principais fatores de diagnóstico, especialmente em áreas não endêmicas. O bócio, combinado a outros sintomas e sinais, é um forte indicador de diagnóstico. O bócio pode ser difícil de identificar nos idosos, especialmente quando há cifose.
orbitopatia
Clinicamente presente em cerca de 25% dos pacientes, e é geralmente leve.[1] Retração da pálpebra superior presente em mais de 90% dos casos. A presença de retração da pálpebra superior com disfunção tireoidiana, exoftalmia/neuropatia óptica e/ou comprometimento do músculo extraocular é diagnóstica de orbitopatia de Graves.[34] Anormalidades subclínicas podem ser demonstradas por tomografia computadorizada (TC) ou ressonância nuclear magnética (RNM) da órbita, ou por medida da pressão intraocular com o paciente olhando para cima.[63][Figure caption and citation for the preceding image starts]: Retração da pálpebra, proptose leve e quemose leveCedida pelo Dr. Vahab Fatourechi [Citation ends].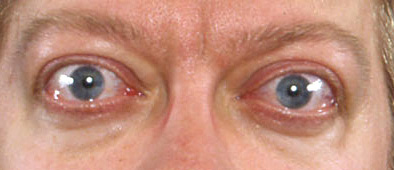
Outros fatores diagnósticos
comuns
Incomuns
fraqueza muscular
Pode ser generalizada ou proximal.
sopro tireoidiano
Menos comum que o bócio na doença de Graves, mas com valor diagnóstico.[2]
onicólise
O descolamento da unha do leito ungueal, quando presente, é um bom achado físico diagnóstico.[2]
vitiligo
Processo autoimune associado, que não está diretamente relacionado à doença de Graves, mas sugere uma diátese autoimune.[64]
mixedema pré-tibial
Pode se apresentar como edema não depressível, placa, nódulo(s) ou elefantíase.[19] Quase sempre associada à orbitopatia. A combinação de orbitopatia e dermopatia de Graves é altamente diagnóstica.[18][19][Figure caption and citation for the preceding image starts]: Mixedema pré-tibial (edema não depressível)Cedida pelo Dr. Vahab Fatourechi [Citation ends].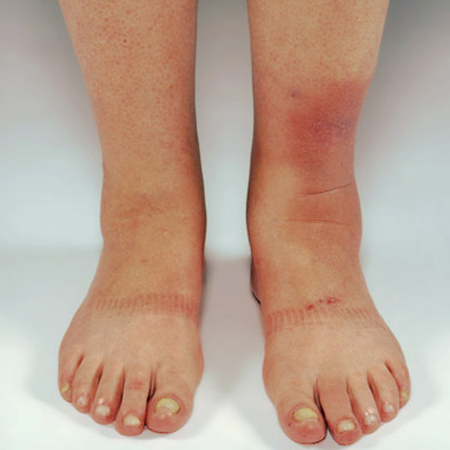 [Figure caption and citation for the preceding image starts]: Orbitopatia e elefantíaseCedida pelo Dr. Vahab Fatourechi [Citation ends].
[Figure caption and citation for the preceding image starts]: Orbitopatia e elefantíaseCedida pelo Dr. Vahab Fatourechi [Citation ends].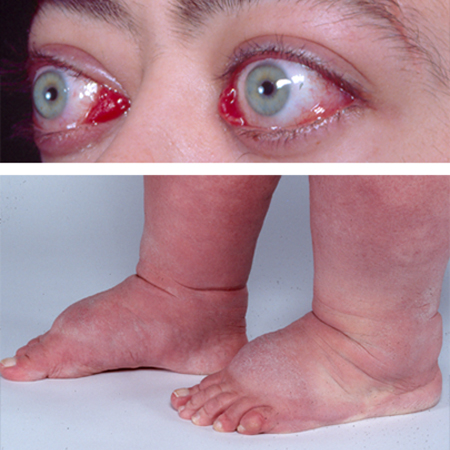
acropaquia
Decorrente da nova formação óssea subperióstea. Manifestada como baqueteamento digital de mãos e pés com inchaço dos tecidos moles.[60] Quase sempre associada à orbitopatia.
irregularidade menstrual
Distúrbios menstruais são comuns na disfunção tireoidiana. A oligomenorreia pode estar presente no hipertireoidismo grave.[46]
disfunção sexual
Foi relatado que o hipertireoidismo compromete a libido em homens e mulheres e causa disfunção erétil e ejaculatória em homens.[47]
Fatores de risco
Fortes
história familiar de doença tireoidiana autoimune
sexo feminino
A doença de Graves é 6 vezes mais comum nas mulheres que nos homens.[2]
Fracos
ingestão elevada de iodo
terapia com lítio
O uso de lítio uso em longo prazo tem sido associado a um possível aumento do risco de hipertireoidismo decorrente de tireoidite indolor ou doença de Graves. O lítio aumenta a autoimunidade tireoidiana se ela já estiver presente antes do tratamento.[36]
agente biológico e terapias com citocina
radiação
radioterapia com iodo para bócio nodular benigno
Há relatos de pacientes com bócio multinodular benigno terem desenvolvido hipertireoidismo de Graves após radioterapia com iodo, presumivelmente em decorrência da liberação de antígenos tireoidianos.[42]
estresse
Vários especialistas em tireoide observaram uma associação entre trauma psicológico grave e desenvolvimento da doença de Graves. Estudos do tipo caso-controle dão suporte à opinião de que o estresse influencia o surgimento e a progressão da doença.[43][44] Entretanto, não há uma evidência que comprove uma relação causal.
O uso deste conteúdo está sujeito ao nosso aviso legal