Etiologia
Fisiopatologia
A presença de uma translocação recíproca entre os cromossomos 9 e 22, resultando em um cromossomo 22 anormal (denominado cromossomo Filadélfia), é patognomônica. O gene BCR do cromossomo 22 se funde com o gene ABL1 originado da porção distal do cromossomo 9, resultando em um oncogene de fusão BCR::ABL1. O produto final é geralmente uma proteína p210 de BCR::ABL1, que é a marca registrada da LMC.[21] A p190 de BCR::ABL1, a isoforma encontrada na maioria dos pacientes com leucemia linfoide aguda positiva para o cromossomo Filadélfia (LLA Ph+), ocorre em uma minoria de pacientes com LMC e está associada a características hematológicas distintas e desfechos desfavoráveis.[22][23]
A BCR::ABL1 é uma tirosina quinase constitucionalmente ativa que fosforila e altera a atividade de transdução de sinal para as proteínas a jusante. Essa proteína de fusão transforma células-tronco hematopoiéticas normais em células malignas.[Figure caption and citation for the preceding image starts]: Translocação BCR::ABL1Do acervo do Dr. Han Myint e do Dr. Robert Chen; usado com permissão [Citation ends].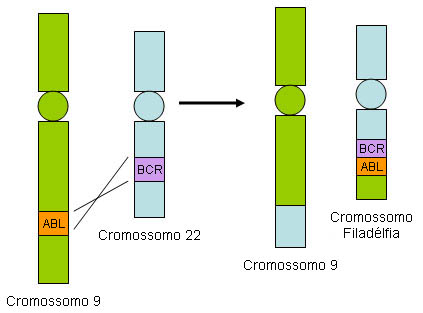
Classificação
Escore European treatment and outcome study long-term survival (ELTS; sobrevida em longo prazo do estudo europeu de tratamento e desfechos)[4]
A avaliação de risco utilizando um escore validado é recomendada antes de se iniciar a terapia com um inibidor de tirosina quinase (TKI) nos pacientes com LMC em fase crônica.[5]
O escore ELTS pode ser usado para estratificar pacientes em categorias de baixo, intermediário e alto risco.[4] Os escores são baseados na idade, tamanho do baço, contagem plaquetária e porcentagem de blastos no sangue periférico. O escore ELTS foi desenvolvido em pacientes tratados com imatinibe. Ele estima o risco de morte relacionada à LMC.
Estudos sugerem que o escore ELTS é superior ao escore Sokal para predizer desfechos e discriminar entre grupos de risco.[6][7][8]
Escore ELTS: [ Escore EUTOS de sobrevida em longo prazo (ELTS) Opens in new window ]
Baixo risco ≤1.5680
Médio risco >1.5680 a ≤2.2185
Alto risco >2.2185.
Escore de risco Sokal[9]
O escore Sokal pode ser usado para estratificar pacientes em categorias de baixo, intermediário e alto risco.[9] Os escores são baseados na idade, tamanho do baço, contagem plaquetária e porcentagem de blastos no sangue periférico. O escore Sokal foi desenvolvido antes do tratamento com TKI estar disponível. Ele estima o risco de morte (qualquer causa).
Escore Sokal: [ Escore Sokal para leucemia mieloide crônica Opens in new window ]
Baixo risco <0.8
Médio risco de 0.8 a 1.2
Alto risco >1.2.
Escore de risco de Hasford (Euro)[10]
O escore Hasford (Euro) pode ser usado para estratificar pacientes em categorias de baixo, intermediário e alto risco.[4][10] Os escores são baseados na idade, tamanho do baço, contagem plaquetária e porcentagem de blastos, basófilos e eosinófilos no sangue periférico. O escore Euro foi desenvolvido antes do tratamento com TKI estar disponível. Ele estima o risco de morte (qualquer causa).
Escore Euro:
Baixo risco ≤780
Médio risco >780 a ≤1480
Alto risco >1480.
Limiares de resposta ao tratamento da National Comprehensive Cancer Network (NCCN)[5]
Resposta hematológica completa (RHC):
Normalização da contagem no sangue periférico (contagem de leucócitos <10 x 10⁹/L)
Contagem plaquetária <450 × 10⁹/L
Ausência de células imaturas (por exemplo, mielócitos, promielócitos ou blastos) no sangue periférico
Ausência de sinais ou sintomas de doença
Resposta citogenética:
Resposta citogenética completa (RCC): ausência de metáfases positivas para cromossomo Ph
Resposta citogenética importante (RCI): 0% a 35% de metáfases positivas para cromossomo Ph
Resposta citogenética parcial (RCP): 1% a 35% de metáfases positivas para cromossomo Ph
Resposta citogenética menor: >35% a 65% de metáfases positivas para cromossomo Ph
Resposta molecular
Resposta molecular precoce (RMP): BCR::ABL1 (IS) ≤10% a 3 e a 6 meses
Resposta molecular maior (RMM): BCR::ABL1 (IS) ≤0.1%
Resposta molecular profunda (RMP): MR4.0: BCR::ABL1 (IS) ≤0.01% ou MR4.5: BCR::ABL1 (IS) ≤0.0032%
O uso deste conteúdo está sujeito ao nosso aviso legal