A abordagem inicial para o paciente obeso que deseja perder peso é dieta e exercícios.[1]Jensen MD, Ryan DH, Apovian CM, et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines; Obesity Society. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. Circulation. 2014 Jun 24;129(25 suppl 2):S102-38.
https://www.ahajournals.org/doi/full/10.1161/01.cir.0000437739.71477.ee
http://www.ncbi.nlm.nih.gov/pubmed/24222017?tool=bestpractice.com
[101]Shaw K, Gennat H, O'Rourke P, et al. Exercise for overweight or obesity. Cochrane Database Syst Rev. 2006 Oct 18;(4):CD003817.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD003817.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/17054187?tool=bestpractice.com
[  ]
What are the effects of exercise in people who are overweight or obese?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.79/fullMostre-me a resposta A combinação de uma dieta com redução de calorias e exercícios é mais eficaz que um dos dois isoladamente.[102]Franz MJ, VanWormer JJ, Crain AL, et al. Weight-loss outcomes: a systematic review and meta-analysis of weight-loss clinical trials with a minimum 1-year follow-up. J Am Diet Assoc. 2007 Oct;107(10):1755-67.
http://www.ncbi.nlm.nih.gov/pubmed/17904936?tool=bestpractice.com
É possível obter perda de peso adicional com alguns regimes medicamentosos.[102]Franz MJ, VanWormer JJ, Crain AL, et al. Weight-loss outcomes: a systematic review and meta-analysis of weight-loss clinical trials with a minimum 1-year follow-up. J Am Diet Assoc. 2007 Oct;107(10):1755-67.
http://www.ncbi.nlm.nih.gov/pubmed/17904936?tool=bestpractice.com
O objetivo inicial da terapia de perda de peso (dieta e exercícios) é uma redução de 10% no peso corporal em um período de 6 meses.[1]Jensen MD, Ryan DH, Apovian CM, et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines; Obesity Society. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. Circulation. 2014 Jun 24;129(25 suppl 2):S102-38.
https://www.ahajournals.org/doi/full/10.1161/01.cir.0000437739.71477.ee
http://www.ncbi.nlm.nih.gov/pubmed/24222017?tool=bestpractice.com
Isso significa uma perda de 0.23 a 0.454 kg por semana no paciente com um IMC ≤35 kg/m² e 0.454 a 0.91 kg por semana nos pacientes com um IMC >35 kg/m². Após o período inicial de 6 meses, o paciente é reavaliado para determinar a eficácia da terapia, se o paciente precisa perder mais peso ou se é preciso estabelecer um programa de manutenção do peso.
]
What are the effects of exercise in people who are overweight or obese?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.79/fullMostre-me a resposta A combinação de uma dieta com redução de calorias e exercícios é mais eficaz que um dos dois isoladamente.[102]Franz MJ, VanWormer JJ, Crain AL, et al. Weight-loss outcomes: a systematic review and meta-analysis of weight-loss clinical trials with a minimum 1-year follow-up. J Am Diet Assoc. 2007 Oct;107(10):1755-67.
http://www.ncbi.nlm.nih.gov/pubmed/17904936?tool=bestpractice.com
É possível obter perda de peso adicional com alguns regimes medicamentosos.[102]Franz MJ, VanWormer JJ, Crain AL, et al. Weight-loss outcomes: a systematic review and meta-analysis of weight-loss clinical trials with a minimum 1-year follow-up. J Am Diet Assoc. 2007 Oct;107(10):1755-67.
http://www.ncbi.nlm.nih.gov/pubmed/17904936?tool=bestpractice.com
O objetivo inicial da terapia de perda de peso (dieta e exercícios) é uma redução de 10% no peso corporal em um período de 6 meses.[1]Jensen MD, Ryan DH, Apovian CM, et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines; Obesity Society. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. Circulation. 2014 Jun 24;129(25 suppl 2):S102-38.
https://www.ahajournals.org/doi/full/10.1161/01.cir.0000437739.71477.ee
http://www.ncbi.nlm.nih.gov/pubmed/24222017?tool=bestpractice.com
Isso significa uma perda de 0.23 a 0.454 kg por semana no paciente com um IMC ≤35 kg/m² e 0.454 a 0.91 kg por semana nos pacientes com um IMC >35 kg/m². Após o período inicial de 6 meses, o paciente é reavaliado para determinar a eficácia da terapia, se o paciente precisa perder mais peso ou se é preciso estabelecer um programa de manutenção do peso.
Mudanças alimentares
Para a redução do peso, um consumo de 1000-1200 kcal/dia para as mulheres e 1200-1500 kcal/dia para os homens deve produzir um deficit calórico de 500-1000 kcal/dia.[1]Jensen MD, Ryan DH, Apovian CM, et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines; Obesity Society. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. Circulation. 2014 Jun 24;129(25 suppl 2):S102-38.
https://www.ahajournals.org/doi/full/10.1161/01.cir.0000437739.71477.ee
http://www.ncbi.nlm.nih.gov/pubmed/24222017?tool=bestpractice.com
O foco principal da dieta era, e continua sendo, uma redução na ingestão de calorias.[103]Sacks FM, Bray GA, Carey VJ, et al. Comparison of weight-loss diets with different compositions of fat, protein, and carbohydrates. N Engl J Med. 2009 Feb 26;360(9):859-73.
https://www.nejm.org/doi/10.1056/NEJMoa0804748
http://www.ncbi.nlm.nih.gov/pubmed/19246357?tool=bestpractice.com
Tradicionalmente, o aspecto mais importante da dieta e dos exercícios era garantir que a ingestão de calorias fosse menor que o gasto calórico, produzindo assim um déficit calórico.[1]Jensen MD, Ryan DH, Apovian CM, et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines; Obesity Society. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. Circulation. 2014 Jun 24;129(25 suppl 2):S102-38.
https://www.ahajournals.org/doi/full/10.1161/01.cir.0000437739.71477.ee
http://www.ncbi.nlm.nih.gov/pubmed/24222017?tool=bestpractice.com
A dieta mais comumente recomendada era a de baixo teor de gorduras. No entanto, a evidência de que a composição alimentar tem um efeito sobre a perda de peso independente da redução no total de calorias é contraditória. Há evidências limitadas de que tanto dietas com baixo índice glicêmico e quanto com baixo teor de carboidratos são efetivas, mas nenhuma dieta emergiu como superior às outras em longo prazo (ou seja, >1 ano).[73]Ebbeling CB, Leidig MM, Feldman HA, et al. Effects of a low-glycemic load vs low-fat diet in obese young adults: a randomized trial. JAMA. 2007 May 16;297(19):2092-102.
https://jamanetwork.com/journals/jama/fullarticle/207088
http://www.ncbi.nlm.nih.gov/pubmed/17507345?tool=bestpractice.com
[103]Sacks FM, Bray GA, Carey VJ, et al. Comparison of weight-loss diets with different compositions of fat, protein, and carbohydrates. N Engl J Med. 2009 Feb 26;360(9):859-73.
https://www.nejm.org/doi/10.1056/NEJMoa0804748
http://www.ncbi.nlm.nih.gov/pubmed/19246357?tool=bestpractice.com
[104]Shai I, Schwarzfuchs D, Henkin Y, et al; Dietary Intervention Randomized Controlled Trial (DIRECT) Group. Weight loss with a low-carbohydrate, Mediterranean, or low-fat diet. N Engl J Med. 2008 Jul 17;359(3):229-41.
https://www.nejm.org/doi/full/10.1056/NEJMoa0708681
http://www.ncbi.nlm.nih.gov/pubmed/18635428?tool=bestpractice.com
[105]Hession M, Rolland C, Kulkarni U, et al. Systematic review of randomized controlled trials of low-carbohydrate vs. low-fat/low-calorie diets in the management of obesity and its comorbidities. Obes Rev. 2009 Jan;10(1):36-50.
https://onlinelibrary.wiley.com/doi/full/10.1111/j.1467-789X.2008.00518.x
http://www.ncbi.nlm.nih.gov/pubmed/18700873?tool=bestpractice.com
[106]Thomas DE, Elliott E, Baur L. Low glycaemic index or low glycaemic load diets for overweight and obesity. Cochrane Database Syst Rev. 2007 Jul 18;(3):CD005105.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD005105.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/17636786?tool=bestpractice.com
[107]Samaha FF, Iqbal N, Seshadri P, et al. A low-carbohydrate as compared with a low-fat diet in severe obesity. N Engl J Med. 2003 May 22;348(21):2074-81.
https://www.nejm.org/doi/full/10.1056/NEJMoa022637
http://www.ncbi.nlm.nih.gov/pubmed/12761364?tool=bestpractice.com
[108]Foster GD, Wyatt HR, Hill JO, et al. A randomized trial of a low-carbohydrate diet for obesity. N Engl J Med. 2003 May 22;348(21):2082-90.
https://www.nejm.org/doi/full/10.1056/NEJMoa022207
http://www.ncbi.nlm.nih.gov/pubmed/12761365?tool=bestpractice.com
[109]Gudzune KA, Doshi RS, Mehta AK, et al. Efficacy of commercial weight-loss programs: an updated systematic review. Ann Intern Med. 2015 Apr 7;162(7):501-12.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4446719
http://www.ncbi.nlm.nih.gov/pubmed/25844997?tool=bestpractice.com
[110]Johnston BC, Kanters S, Bandayrel K, et al. Comparison of weight loss among named diet programs in overweight and obese adults: a meta-analysis. JAMA. 2014 Sep 3;312(9):923-33.
https://jamanetwork.com/journals/jama/fullarticle/1900510
http://www.ncbi.nlm.nih.gov/pubmed/25182101?tool=bestpractice.com
[  ]
What are the effects of low glycemic index (GI) or low glycemic load (GL) diets for people with overweight or obesity?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.4359/fullMostre-me a resposta
]
What are the effects of low glycemic index (GI) or low glycemic load (GL) diets for people with overweight or obesity?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.4359/fullMostre-me a resposta
Alguns estudos constataram que a dieta de baixo teor de carboidratos/alto teor de proteínas proporciona maior perda de peso que a dieta hipogordurosa, em um acompanhamento de 6 meses, e os pacientes parecem preferir a primeira.[105]Hession M, Rolland C, Kulkarni U, et al. Systematic review of randomized controlled trials of low-carbohydrate vs. low-fat/low-calorie diets in the management of obesity and its comorbidities. Obes Rev. 2009 Jan;10(1):36-50.
https://onlinelibrary.wiley.com/doi/full/10.1111/j.1467-789X.2008.00518.x
http://www.ncbi.nlm.nih.gov/pubmed/18700873?tool=bestpractice.com
[106]Thomas DE, Elliott E, Baur L. Low glycaemic index or low glycaemic load diets for overweight and obesity. Cochrane Database Syst Rev. 2007 Jul 18;(3):CD005105.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD005105.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/17636786?tool=bestpractice.com
Uma metanálise analisou os resultados de pacientes que aderiram a 14 dietas populares, classificadas como com baixo teor de carboidratos, com baixo teor de gordura e com macronutrientes moderados, e avaliou a redução no peso e os desfechos cardiovasculares a 6 meses e a 1 ano. Os três padrões de dieta resultaram em perda de peso e na redução da pressão arterial a 6 meses, em comparação com a dieta habitual; no entanto, esses efeitos desapareceram em grande parte após 1 ano de adesão à dieta.[111]Ge L, Sadeghirad B, Ball GDC, et al. Comparison of dietary macronutrient patterns of 14 popular named dietary programmes for weight and cardiovascular risk factor reduction in adults: systematic review and network meta-analysis of randomised trials. BMJ. 2020 Apr 1;369:m696.
https://www.doi.org/10.1136/bmj.m696
http://www.ncbi.nlm.nih.gov/pubmed/32238384?tool=bestpractice.com
A adesão à dieta (ou seja, a observância) e a confiabilidade do paciente em relatar a ingestão de calorias têm sido um problema nos estudos de intervenção alimentar. A lista de dietas na tabela anexa não pretende ser exaustiva.[Figure caption and citation for the preceding image starts]: Opções alimentares, parte 1 de 2Cortesia de Mark Carlson, MD; usado com permissão [Citation ends].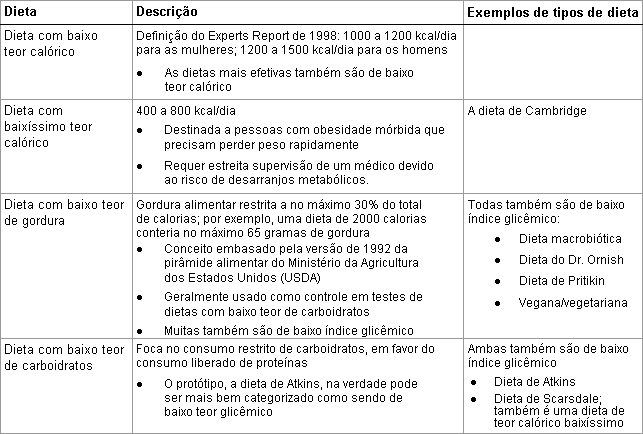 [Figure caption and citation for the preceding image starts]: Opções alimentares, parte 2 de 2Cortesia de Mark Carlson, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Opções alimentares, parte 2 de 2Cortesia de Mark Carlson, MD; usado com permissão [Citation ends].
Aumento da atividade física
Metanálises indicaram que a perda de peso é maior em regimes de dieta associada a exercícios que em regimes de dieta isoladamente.[102]Franz MJ, VanWormer JJ, Crain AL, et al. Weight-loss outcomes: a systematic review and meta-analysis of weight-loss clinical trials with a minimum 1-year follow-up. J Am Diet Assoc. 2007 Oct;107(10):1755-67.
http://www.ncbi.nlm.nih.gov/pubmed/17904936?tool=bestpractice.com
[112]Wu T, Gao X, Chen M, et al. Long-term effectiveness of diet-plus-exercise interventions vs. diet-only interventions for weight loss: a meta-analysis. Obes Rev. 2009 May;10(3):313-23.
https://onlinelibrary.wiley.com/doi/full/10.1111/j.1467-789X.2008.00547.x
http://www.ncbi.nlm.nih.gov/pubmed/19175510?tool=bestpractice.com
O regime de exercícios isolado, sem dietas de redução calórica, não é efetivo para a perda de peso.[102]Franz MJ, VanWormer JJ, Crain AL, et al. Weight-loss outcomes: a systematic review and meta-analysis of weight-loss clinical trials with a minimum 1-year follow-up. J Am Diet Assoc. 2007 Oct;107(10):1755-67.
http://www.ncbi.nlm.nih.gov/pubmed/17904936?tool=bestpractice.com
Se o paciente for fisicamente capaz, serão introduzidos exercícios físicos moderados com 5 sessões por semana, com 30 minutos cada sessão, em conjunto com um treinamento de força.[113]Semlitsch T, Stigler FL, Jeitler K, et al. Management of overweight and obesity in primary care - a systematic overview of international evidence-based guidelines. Obes Rev. 2019 Sep;20(9):1218-30.
https://onlinelibrary.wiley.com/doi/full/10.1111/obr.12889
http://www.ncbi.nlm.nih.gov/pubmed/31286668?tool=bestpractice.com
[114]Piercy KL, Troiano RP, Ballard RM, et al. The physical activity guidelines for Americans. JAMA. 2018 Nov 20;320(19):2020-8.
http://www.ncbi.nlm.nih.gov/pubmed/30418471?tool=bestpractice.com
Isso pode ser aumentado conforme tolerado. Além disso, deve-se incentivar o aumento das demais atividades físicas (por exemplo, subir escadas em vez de usar o elevador).[1]Jensen MD, Ryan DH, Apovian CM, et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines; Obesity Society. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. Circulation. 2014 Jun 24;129(25 suppl 2):S102-38.
https://www.ahajournals.org/doi/full/10.1161/01.cir.0000437739.71477.ee
http://www.ncbi.nlm.nih.gov/pubmed/24222017?tool=bestpractice.com
[101]Shaw K, Gennat H, O'Rourke P, et al. Exercise for overweight or obesity. Cochrane Database Syst Rev. 2006 Oct 18;(4):CD003817.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD003817.pub3/full
http://www.ncbi.nlm.nih.gov/pubmed/17054187?tool=bestpractice.com
Existe uma abundância de programas de exercícios supervisionados e não supervisionados disponíveis dos quais um paciente poderia participar. As diretrizes da Organização Mundial da Saúde para atividade física em adultos de todas as faixas etárias estão descritas na seção de prevenção primária, e podem ser aplicáveis aos indivíduos que procuram tratamento para a obesidade.[92]Bull FC, Al-Ansari SS, Biddle S, et al. World Health Organization 2020 guidelines on physical activity and sedentary behaviour. Br J Sports Med. 2020 Dec;54(24):1451-62.
https://bjsm.bmj.com/content/54/24/1451
http://www.ncbi.nlm.nih.gov/pubmed/33239350?tool=bestpractice.com
Consulte Prevenção primária.
É fornecida uma descrição das atividades físicas comuns e suas respectivas taxas de gasto calórico, para que o profissional de saúde possa observar o nível de desgaste demandado pelas várias atividades físicas.
[Figure caption and citation for the preceding image starts]: Atividades físicasCortesia de Mark Carlson, MD; usado com permissão [Citation ends].
Terapia psicológica adjuvante
A adição da terapia psicológica é um auxílio eficaz à dieta e aos exercícios, sendo recomendada a todos os pacientes receptivos.[1]Jensen MD, Ryan DH, Apovian CM, et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines; Obesity Society. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. Circulation. 2014 Jun 24;129(25 suppl 2):S102-38.
https://www.ahajournals.org/doi/full/10.1161/01.cir.0000437739.71477.ee
http://www.ncbi.nlm.nih.gov/pubmed/24222017?tool=bestpractice.com
[115]Booth HP, Prevost TA, Wright AJ, et al. Effectiveness of behavioural weight loss interventions delivered in a primary care setting: a systematic review and meta-analysis. Fam Pract. 2014 Dec;31(6):643-53.
https://academic.oup.com/fampra/article/31/6/643/592646
http://www.ncbi.nlm.nih.gov/pubmed/25298510?tool=bestpractice.com
[116]Södlerlund A, Fischer A, Johansson T. Physical activity, diet and behaviour modification in the treatment of overweight and obese adults: a systematic review. Perspect Public Health. 2009 May;129(3):132-42.
http://www.ncbi.nlm.nih.gov/pubmed/19514637?tool=bestpractice.com
A intervenção psicológica parece ser mais efetiva quando em forma de terapia cognitivo-comportamental ou comportamental, e é prescrita como adjuvante da dieta e dos exercícios.[117]Curry SJ, Krist AH, Owens DK, et al; US Preventive Services Task Force. Behavioral weight loss interventions to prevent obesity-related morbidity and mortality in adults: US Preventive Services Task Force recommendation statement. JAMA. 2018 Sep 18;320(11):1163-71.
https://jamanetwork.com/journals/jama/fullarticle/2702878
http://www.ncbi.nlm.nih.gov/pubmed/30326502?tool=bestpractice.com
[118]Castelnuovo G, Pietrabissa G, Manzoni GM, et al. Cognitive behavioral therapy to aid weight loss in obese patients: current perspectives. Psychol Res Behav Manag. 2017;10:165-73.
https://www.dovepress.com/cognitive-behavioral-therapy-to-aid-weight-loss-in-obese-patients-curr-peer-reviewed-fulltext-article-PRBM
http://www.ncbi.nlm.nih.gov/pubmed/28652832?tool=bestpractice.com
A terapia psicológica também parece ser melhor quando realizada pessoalmente por um terapeuta, em comparação com a terapia autodirecionada.[119]Svetkey LP, Stevens VJ, Brantley PJ, et al; Weight Loss Maintenance Collaborative Research Group. Comparison of strategies for sustaining weight loss: the weight loss maintenance randomized controlled trial. JAMA. 2008 Mar 12;299(10):1139-48.
https://jamanetwork.com/journals/jama/fullarticle/181605
http://www.ncbi.nlm.nih.gov/pubmed/18334689?tool=bestpractice.com
Além disso, a prática da autopesagem frequente parece ter um efeito benéfico na perda de peso.[120]Vanwormer JJ, French SA, Pereira MA, et al. The impact of regular self-weighing on weight management: a systematic literature review. Int J Behav Nutr Phys Act. 2008 Nov 4;5:54.
https://ijbnpa.biomedcentral.com/articles/10.1186/1479-5868-5-54
http://www.ncbi.nlm.nih.gov/pubmed/18983667?tool=bestpractice.com
Intervenções comportamentais baseadas na internet podem fornecer ferramentas educacionais úteis para atingir e manter a perda de peso e prevenir o ganho de peso excessivo.[121]Manzoni GM, Pagnini F, Corti S, et al. Internet-based behavioral interventions for obesity: an updated systematic review. Clin Pract Epidemiol Ment Health. 2011 Mar 4;7:19-28.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3087973
http://www.ncbi.nlm.nih.gov/pubmed/21552423?tool=bestpractice.com
[122]Maon S, Edirippulige S, Ware R, et al. The use of web-based interventions to prevent excessive weight gain. J Telemed Telecare. 2012 Jan;18(1):37-41.
http://www.ncbi.nlm.nih.gov/pubmed/22101608?tool=bestpractice.com
[123]Crane MM, Lutes LD, Ward DS, et al. A randomized trial testing the efficacy of a novel approach to weight loss among men with overweight and obesity. Obesity (Silver Spring). 2015 Dec;23(12):2398-405.
https://onlinelibrary.wiley.com/doi/full/10.1002/oby.21265
http://www.ncbi.nlm.nih.gov/pubmed/26727117?tool=bestpractice.com
O acesso às mídias sociais levou à adoção desses aplicativos baseados na web para exercícios e treinamento alimentar para perda e controle do peso; no entanto, nem todos os aplicativos são criados igualmente e, em geral, faltam evidências de sua eficácia para a perda de peso individual sustentada.[124]Chen J, Cade JE, Allman-Farinelli M. The most popular smartphone apps for weight loss: a quality assessment. JMIR Mhealth Uhealth. 2015 Dec 16;3(4):e104.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4704947
http://www.ncbi.nlm.nih.gov/pubmed/26678569?tool=bestpractice.com
Em uma revisão de 28 aplicativos para perda de peso com a melhor classificação, o Noom recebeu a pontuação total mais alta com base em cinco categorias de classificação independentes.[124]Chen J, Cade JE, Allman-Farinelli M. The most popular smartphone apps for weight loss: a quality assessment. JMIR Mhealth Uhealth. 2015 Dec 16;3(4):e104.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4704947
http://www.ncbi.nlm.nih.gov/pubmed/26678569?tool=bestpractice.com
No entanto, mesmo com o Noom, a eficácia geral da perda de peso total e sustentada foi mais correlacionada com o envolvimento frequente e sustentado de cada usuário individual.[125]Carey A, Yang Q, DeLuca L, et al. The relationship between weight loss outcomes and engagement in a mobile behavioral change intervention: retrospective analysis. JMIR Mhealth Uhealth. 2021 Nov 8;9(11):e30622.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8663454
http://www.ncbi.nlm.nih.gov/pubmed/34747706?tool=bestpractice.com
Além disso, foi constatado que plataformas interativas de redes sociais que reúnem uma comunidade para alcançar uma meta específica de saúde aumentam a atividade física, a perda de peso e os escores de bem-estar em geral. Esses efeitos podem ter ampliados quando as plataformas online são combinadas com o acompanhamento regular da evolução por outro profissional de suporte, seja por telefone ou pessoalmente.[126]Petkovic J, Duench S, Trawin J, et al. Behavioural interventions delivered through interactive social media for health behaviour change, health outcomes, and health equity in the adult population. Cochrane Database Syst Rev. 2021 May 31;(5):CD012932.
https://www.doi.org/10.1002/14651858.CD012932.pub2
http://www.ncbi.nlm.nih.gov/pubmed/34057201?tool=bestpractice.com
[127]Baer HJ, Rozenblum R, De La Cruz BA, et al. Effect of an online weight management program integrated with population health management on weight change: a randomized clinical trial. JAMA. 2020 Nov 3;324(17):1737-46.
https://www.doi.org/10.1001/jama.2020.18977
http://www.ncbi.nlm.nih.gov/pubmed/33141209?tool=bestpractice.com
Apesar de sua promessa inicial, no entanto, pesquisas adicionais são necessárias para determinar a efetividade em longo prazo de tais intervenções.
Farmacoterapia adjuvante
A farmacoterapia é recomendada como adjuvante da dieta e dos exercícios nas pessoas com IMC ≥30 kg/m² ou >27 kg/m², caso associada a uma comorbidade relacionada à obesidade.[1]Jensen MD, Ryan DH, Apovian CM, et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines; Obesity Society. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. Circulation. 2014 Jun 24;129(25 suppl 2):S102-38.
https://www.ahajournals.org/doi/full/10.1161/01.cir.0000437739.71477.ee
http://www.ncbi.nlm.nih.gov/pubmed/24222017?tool=bestpractice.com
[98]Garvey WT, Mechanick JI, Brett EM, et al. American Association of Clinical Endocrinologists and American College of Endocrinology comprehensive clinical practice guidelines for medical care of patients with obesity. Endocr Pract. 2016 Jul;22 Suppl 3:1-203.
https://www.endocrinepractice.org/article/S1530-891X(20)44630-0/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/27219496?tool=bestpractice.com
[128]Grunvald E, Shah R, Hernaez R, et al. AGA clinical practice guideline on pharmacological interventions for adults with obesity. Gastroenterology. 2022 Nov;163(5):1198-1225.
https://www.gastrojournal.org/article/S0016-5085(22)01026-5/fulltext?referrer=https%3A%2F%2Fpubmed.ncbi.nlm.nih.gov%2F
http://www.ncbi.nlm.nih.gov/pubmed/36273831?tool=bestpractice.com
A semaglutida é um agonista do receptor de peptídeo semelhante ao glucagon 1 (GLP-1) que tem como alvo as áreas do cérebro que regulam o apetite e a ingestão de alimentos.[129]Bergmann NC, Davies MJ, Lingvay I, et al. Semaglutide for the treatment of overweight and obesity: a review. Diabetes Obes Metab. 2023 Jan;25(1):18-35.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10092086
http://www.ncbi.nlm.nih.gov/pubmed/36254579?tool=bestpractice.com
Originalmente aprovada para o tratamento do diabetes do tipo 2, a semaglutida agora também é indicada como adjuvante de uma dieta com redução de calorias e aumento da atividade física para o controle do peso crônico em adultos com IMC inicial ≥30 kg/m², ou ≥27 kg/m² na presença de pelo menos uma comorbidade relacionada ao peso.[130]Yanovski SZ, Yanovski JA. Progress in pharmacotherapy for obesity. JAMA. 2021 Jul 13;326(2):129-30.
http://www.ncbi.nlm.nih.gov/pubmed/34160571?tool=bestpractice.com
No Reino Unido, o National Institute for Health and Care Excellence (NICE) recomenda o uso da semaglutida em adultos como adjuvante das modificações do estilo de vida somente quando usada:
por um máximo de 2 anos
dentro de um serviço especializado em controle de peso
em pacientes com pelo menos 1 comorbidade relacionada ao peso e IMC ≥35 kg/m² (ou IMC entre 30 kg/m² a <35 kg/m² que atendem aos critérios de encaminhamento para serviços especializados em controle do peso).[131]National Institute for Health and Care Excellence. Semaglutide for managing overweight and obesity [TA875]. March 2023 [internet publication].
https://www.nice.org.uk/guidance/ta875
O NICE recomenda o uso de limiares de IMC mais baixos (geralmente reduzidos em 2.5 kg/m²) para pessoas com origens familiares do sul da Ásia, chineses, outros asiáticos, do Oriente Médio, negros africanos ou afro-caribenhos.
A semaglutida é administrada como uma injeção subcutânea semanal. Dados de um ensaio clínico randomizado e controlado (ECRC) mostraram que os pacientes que receberam semaglutida perderam, em média, 6% a 16% do seu peso corporal total, em comparação com o grupo de controle, quando combinada com outras alterações comportamentais.[132]Rubino D, Abrahamsson N, Davies M, et al. Effect of continued weekly subcutaneous semaglutide vs placebo on weight loss maintenance in adults with overweight or obesity: the STEP 4 randomized clinical trial. JAMA. 2021 Apr 13;325(14):1414-25.
https://www.doi.org/10.1001/jama.2021.3224
http://www.ncbi.nlm.nih.gov/pubmed/33755728?tool=bestpractice.com
[133]Wadden TA, Bailey TS, Billings LK, et al. Effect of subcutaneous semaglutide vs placebo as an adjunct to intensive behavioral therapy on body weight in adults with overweight or obesity: the STEP 3 randomized clinical trial. JAMA. 2021 Apr 13;325(14):1403-13.
https://www.doi.org/10.1001/jama.2021.1831
http://www.ncbi.nlm.nih.gov/pubmed/33625476?tool=bestpractice.com
A semaglutida também demonstrou benefícios cardiovasculares; dados de um ECRC mostraram, que em adultos com 45 anos ou mais com sobrepeso ou obesidade e que têm doença cardiovascular concomitante (mas sem história de diabetes), a semaglutida reduz o risco geral de eventos cardíacos importantes (ataque cardíaco, AVC ou morte cardiovascular) em 20% em um acompanhamento médio de 40 meses.[134]Lincoff AM, Brown-Frandsen K, Colhoun HM, et al. Semaglutide and cardiovascular outcomes in obesity without diabetes. N Engl J Med. 2023 Dec 14;389(24):2221-32.
http://www.ncbi.nlm.nih.gov/pubmed/37952131?tool=bestpractice.com
Com base nesses resultados, a Food and Drug Administration (FDA) ampliou sua indicação, concedendo aprovação para o uso da semaglutida para reduzir o risco de eventos cardíacos importantes em adultos com doenças cardiovasculares e obesidade ou sobrepeso. Os efeitos adversos comuns incluem distúrbios gastrointestinais, cefaleia, fadiga e hipoglicemia nos pacientes diabéticos. Algumas evidências sugerem que a perda de peso geral com a semaglutida pode incluir tanto uma redução na adiposidade quanto uma redução na massa livre de gordura (um marcador substituto para a massa muscular); no entanto, as implicações em longo prazo disso não estão claras.[135]Ida S, Kaneko R, Imataka K, et al. Effects of antidiabetic drugs on muscle mass in type 2 diabetes mellitus. Curr Diabetes Rev. 2021;17(3):293-303.
http://www.ncbi.nlm.nih.gov/pubmed/32628589?tool=bestpractice.com
A semaglutida é contraindicada nos pacientes com história pessoal ou familiar de carcinoma medular de tireoide e pacientes com síndrome da neoplasia endócrina múltipla do tipo 2 devido a um risco aumentado de câncer medular da tireoide. A semaglutida também está disponível em formulação oral; no entanto, essa formulação só está aprovada atualmente para o tratamento do diabetes do tipo 2. Consulte Novos tratamentos.
A liraglutida, outro agonista do receptor de GLP-1, está aprovada para a mesma indicação da semaglutida. No Reino Unido, o NICE recomenda a liraglutida como uma opção para adultos apenas se eles tiverem um IMC ≥35 kg/m² (ou ≥32.5 kg/m² para membros de grupos étnicos conhecidos como de maior risco), hiperglicemia não diabética, alta risco de doença cardiovascular e se prescrito por um serviço especializado em controle do peso.[136]National Institute for Health and Care Excellence. Liraglutide for managing overweight and obesity [TA664]. December 2020 [internet publication].
https://www.nice.org.uk/guidance/ta664
A liraglutida também é administrada por injeção subcutânea, mas requer administração diária. Quando combinada com intervenções no estilo de vida, como a participação em um programa de atividade física regular, a liraglutida demonstrou eficácia na redução do peso e melhorou o controle metabólico em vários ensaios clínicos envolvendo pacientes obesos ou com sobrepeso com ou sem diabetes.[137]Isaacs D, Prasad-Reddy L, Srivastava SB. Role of glucagon-like peptide 1 receptor agonists in management of obesity. Am J Health Syst Pharm. 2016 Oct 1;73(19):1493-507.
http://www.ncbi.nlm.nih.gov/pubmed/27521241?tool=bestpractice.com
[138]Davies MJ, Bergenstal R, Bode B, et al. Efficacy of liraglutide for weight loss among patients with type 2 diabetes: the SCALE diabetes randomized clinical trial. JAMA. 2015 Aug 18;314(7):687-99.
http://www.ncbi.nlm.nih.gov/pubmed/26284720?tool=bestpractice.com
[139]Pi-Sunyer X, Astrup A, Fujioka K, et al. A randomized, controlled trial of 3.0 mg of liraglutide in weight management. N Engl J Med. 2015 Jul 2;373(1):11-22.
https://www.nejm.org/doi/full/10.1056/NEJMoa1411892
http://www.ncbi.nlm.nih.gov/pubmed/26132939?tool=bestpractice.com
A perda de peso é consideravelmente maior quando a liraglutida é combinada com exercícios, em comparação com intervenções no estilo de vida ou a terapia com liraglutida isoladamente.[140]Lundgren JR, Janus C, Jensen SBK, et al. Healthy weight loss maintenance with exercise, liraglutide, or both combined. N Engl J Med. 2021 May 6;384(18):1719-30.
https://www.doi.org/10.1056/NEJMoa2028198
http://www.ncbi.nlm.nih.gov/pubmed/33951361?tool=bestpractice.com
ECRCs de liraglutida estão sendo conduzidos como parte do programa Satiety and Clinical Adiposity-Liraglutide Evidence in Nondiabetic and Diabetic Individuals (SCALE).[141]Wadden TA, Hollander P, Klein S, et al. Weight maintenance and additional weight loss with liraglutide after low-calorie-diet-induced weight loss: the SCALE maintenance randomized study. Int J Obes (Lond). 2013 Nov;37(11):1443-51.
http://www.ncbi.nlm.nih.gov/pubmed/23812094?tool=bestpractice.com
As contraindicações, alertas e o perfil de segurança da liraglutida são similares aos da semaglutida.[130]Yanovski SZ, Yanovski JA. Progress in pharmacotherapy for obesity. JAMA. 2021 Jul 13;326(2):129-30.
http://www.ncbi.nlm.nih.gov/pubmed/34160571?tool=bestpractice.com
No entanto, em um ensaio clínico que comparou o uso de semaglutida ou liraglutida em associação com alterações comportamentais, os pacientes que receberam semaglutida apresentaram perda de peso consideravelmente maior.[142]Rubino DM, Greenway FL, Khalid U, et al. Effect of weekly subcutaneous semaglutide vs daily liraglutide on body weight in adults with overweight or obesity without diabetes: the STEP 8 randomized clinical trial. JAMA. 2022 Jan 11;327(2):138-50.
http://www.ncbi.nlm.nih.gov/pubmed/35015037?tool=bestpractice.com
A tirzepatida é um polipeptídeo duplo insulinotrópico dependente de glicose (GIP) e agonista do receptor de GLP-1 que também é administrado como uma injeção subcutânea semanal. Ela está aprovada para as mesmas indicações da semaglutida. Evidências de ECRCs sugerem que, quando combinada com modificações intensivas no estilo de vida, os pacientes que recebem uma dose semanal de tirzepatida alcançaram uma perda de peso de cerca de 18% do seu peso corporal total.[143]Wadden TA, Chao AM, Machineni S, et al. Tirzepatide after intensive lifestyle intervention in adults with overweight or obesity: the SURMOUNT-3 phase 3 trial. Nat Med. 2023 Nov;29(11):2909-18.
https://www.nature.com/articles/s41591-023-02597-w
http://www.ncbi.nlm.nih.gov/pubmed/37840095?tool=bestpractice.com
[144]Abbasi J. FDA Green-Lights Tirzepatide, Marketed as Zepbound, for chronic weight management. JAMA. 2023 Dec 12;330(22):2143-4.
https://jamanetwork.com/journals/jama/article-abstract/2812190
http://www.ncbi.nlm.nih.gov/pubmed/37966831?tool=bestpractice.com
Em outro ECRC, os pacientes que receberam tirzepatida apresentaram uma redução média no peso de 20.9%.[145]Jastreboff AM, Aronne LJ, Ahmad NN, et al. Tirzepatide once weekly for the treatment of obesity. N Engl J Med. 2022 Jul 21;387(3):205-16.
https://www.nejm.org/doi/10.1056/NEJMoa2206038?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
http://www.ncbi.nlm.nih.gov/pubmed/35658024?tool=bestpractice.com
Uma redução de peso dose-dependente foi demonstrada em ambos os estudos.[143]Wadden TA, Chao AM, Machineni S, et al. Tirzepatide after intensive lifestyle intervention in adults with overweight or obesity: the SURMOUNT-3 phase 3 trial. Nat Med. 2023 Nov;29(11):2909-18.
https://www.nature.com/articles/s41591-023-02597-w
http://www.ncbi.nlm.nih.gov/pubmed/37840095?tool=bestpractice.com
[145]Jastreboff AM, Aronne LJ, Ahmad NN, et al. Tirzepatide once weekly for the treatment of obesity. N Engl J Med. 2022 Jul 21;387(3):205-16.
https://www.nejm.org/doi/10.1056/NEJMoa2206038?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%20%200pubmed
http://www.ncbi.nlm.nih.gov/pubmed/35658024?tool=bestpractice.com
A tirzepatida tem as mesmas contraindicações e alertas, e um perfil similar de efeitos adversos em relação aos outros agonistas do receptor de GLP-1.[146]Rosenstock J, Wysham C, Frías JP, et al. Efficacy and safety of a novel dual GIP and GLP-1 receptor agonist tirzepatide in patients with type 2 diabetes (SURPASS-1): a double-blind, randomised, phase 3 trial. Lancet. 2021 Jul 10;398(10295):143-55.
http://www.ncbi.nlm.nih.gov/pubmed/34186022?tool=bestpractice.com
Observe que a tirzepatida não deve ser usada ao mesmo tempo em que um agonista do receptor de GLP-1.
O orlistate é um inibidor oral da absorção de gordura (inibidor de lipases gástrica e pancreática). Ele está aprovado para o controle crônico do peso, como adjuvante de uma dieta com redução de calorias e aumento da atividade física. Demonstrou-se que ele apresenta efetividade modesta (cerca de 5% de perda de peso corporal) quando combinado somente com dieta e exercícios, mas efeitos colaterais gastrointestinais leves (incluindo diarreia) são comuns.[147]Khera R, Murad MH, Chandar AK, et al. Association of pharmacological treatments for obesity with weight loss and adverse events: a systematic review and meta-analysis. JAMA. 2016 Jun 14;315(22):2424-34.
https://jamanetwork.com/journals/jama/fullarticle/2528211
http://www.ncbi.nlm.nih.gov/pubmed/27299618?tool=bestpractice.com
As diretrizes da American Gastroenterological Association (AGA) não recomendam o uso do orlistate, mas observe que ele pode ser razoável se o paciente valorizar mais uma perda de peso modesta que os possíveis eventos adversos gastrointestinais.[128]Grunvald E, Shah R, Hernaez R, et al. AGA clinical practice guideline on pharmacological interventions for adults with obesity. Gastroenterology. 2022 Nov;163(5):1198-1225.
https://www.gastrojournal.org/article/S0016-5085(22)01026-5/fulltext?referrer=https%3A%2F%2Fpubmed.ncbi.nlm.nih.gov%2F
http://www.ncbi.nlm.nih.gov/pubmed/36273831?tool=bestpractice.com
A combinação do orlistate com a L-carnitina pode oferecer resultados melhores que o orlistate como monoterapia.[148]Derosa G, Maffioli P, Ferrari I, et al. Orlistat and L-carnitine compared to orlistat alone on insulin resistance in obese diabetic patients. Endocr J. 2010;57(9):777-86.
https://www.jstage.jst.go.jp/article/endocrj/57/9/57_K10E-049/_pdf
http://www.ncbi.nlm.nih.gov/pubmed/20683173?tool=bestpractice.com
Os pacientes que usam orlistate devem tomar um polivitamínico contendo vitaminas lipossolúveis pelo menos 2 horas antes ou depois do orlistate.[128]Grunvald E, Shah R, Hernaez R, et al. AGA clinical practice guideline on pharmacological interventions for adults with obesity. Gastroenterology. 2022 Nov;163(5):1198-1225.
https://www.gastrojournal.org/article/S0016-5085(22)01026-5/fulltext?referrer=https%3A%2F%2Fpubmed.ncbi.nlm.nih.gov%2F
http://www.ncbi.nlm.nih.gov/pubmed/36273831?tool=bestpractice.com
A naltrexona/bupropiona é uma terapia combinada oral que contém naltrexona, um antagonista de receptor opioide, associada a bupropiona, um inibidor de recaptação de noradrenalina-dopamina. Ele está aprovado para o controle crônico do peso, como adjuvante de uma dieta com redução de calorias e aumento da atividade física. Em alguns ensaios clínicos, a naltrexona/bupropiona foi efetiva na redução do peso comparada com placebo quando administrada em conjunto com intervenções no estilo de vida.[149]Greenway FL, Fujioka K, Plodkowski RA, et al. Effect of naltrexone plus bupropion on weight loss in overweight and obese adults (COR-I): a multicentre, randomised, double-blind, placebo-controlled, phase 3 trial. Lancet. 2010 Aug 21;376(9741):595-605.
http://www.ncbi.nlm.nih.gov/pubmed/20673995?tool=bestpractice.com
[150]Greenway FL, Dunayevich E, Tollefson G, et al. Comparison of combined bupropion and naltrexone therapy for obesity with monotherapy and placebo. J Clin Endocrinol Metab. 2009 Dec;94(12):4898-906.
http://www.ncbi.nlm.nih.gov/pubmed/19846734?tool=bestpractice.com
[151]Apovian CM, Aronne L, Rubino D, et al. A randomized, phase 3 trial of naltrexone SR/bupropion SR on weight and obesity-related risk factors (COR-II). Obesity (Silver Spring). 2013 May;21(5):935-43.
https://onlinelibrary.wiley.com/doi/full/10.1002/oby.20309
http://www.ncbi.nlm.nih.gov/pubmed/23408728?tool=bestpractice.com
[152]Wadden TA, Foreyt JP, Foster GD, et al. Weight loss with naltrexone SR/bupropion SR combination therapy as an adjunct to behavior modification: the COR-BMOD trial. Obesity (Silver Spring). 2011 Jan;19(1):110-20.
https://onlinelibrary.wiley.com/doi/full/10.1038/oby.2010.147
http://www.ncbi.nlm.nih.gov/pubmed/20559296?tool=bestpractice.com
[153]Hollander P, Gupta AK, Plodkowski R, et al; COR-Diabetes Study Group. Effects of naltrexone sustained-release/bupropion sustained-release combination therapy on body weight and glycemic parameters in overweight and obese patients with type 2 diabetes. Diabetes Care. 2013 Dec;36(12):4022-9.
https://care.diabetesjournals.org/content/36/12/4022.long
http://www.ncbi.nlm.nih.gov/pubmed/24144653?tool=bestpractice.com
A naltrexona/bupropiona deve ser evitada nos pacientes com transtornos convulsivos ou transtornos causados por uso indevido de substâncias. Ela deve ser usada com cautela e em dosagem mais baixa nos pacientes com comprometimento renal ou hepático.
A fentermina/topiramato é uma terapia combinada oral que contém fentermina, uma anfetamina/inibidor de apetite, e topiramato, um anticonvulsivante. Ela está aprovada para o controle do peso crônico, como adjuvante a uma dieta com redução de calorias e aumento da atividade física. A fentermina/topiramato é eficaz na redução do peso quando combinada com intervenções no estilo de vida e também pode melhorar os marcadores de função do sistema cardiovascular, como pressão arterial, colesterol total, triglicerídeos e nível glicêmico.[154]Gadde KM, Allison DB, Ryan DH, et al. Effects of low-dose, controlled-release, phentermine plus topiramate combination on weight and associated comorbidities in overweight and obese adults (CONQUER): a randomised, placebo-controlled, phase 3 trial. Lancet. 2011 Apr 16;377(9774):1341-52.
http://www.ncbi.nlm.nih.gov/pubmed/21481449?tool=bestpractice.com
[155]Allison DB, Gadde KM, Garvey WT, et al. Controlled-release phentermine/topiramate in severely obese adults: a randomized controlled trial (EQUIP). Obesity (Silver Spring). 2012 Feb;20(2):330-42.
https://onlinelibrary.wiley.com/doi/full/10.1038/oby.2011.330
http://www.ncbi.nlm.nih.gov/pubmed/22051941?tool=bestpractice.com
[156]Garvey WT, Ryan DH, Look M, et al. Two-year sustained weight loss and metabolic benefits with controlled-release phentermine/topiramate in obese and overweight adults (SEQUEL): a randomized, placebo-controlled, phase 3 extension study. Am J Clin Nutr. 2012 Feb;95(2):297-308.
https://academic.oup.com/ajcn/article/95/2/297/4576717
http://www.ncbi.nlm.nih.gov/pubmed/22158731?tool=bestpractice.com
[157]Lei XG, Ruan JQ, Lai C, et al. Efficacy and safety of phentermine/topiramate in adults with overweight or obesity: a systematic review and meta-analysis. Obesity (Silver Spring). 2021 Jun;29(6):985-94.
http://www.ncbi.nlm.nih.gov/pubmed/33864346?tool=bestpractice.com
A fentermina/topiramato deve ser usada com cautela e em dosagem mais baixa nos pacientes com comprometimento renal ou hepático e naqueles com hipertensão ou arritmia, devido aos efeitos adrenérgicos da fentermina. O topiramato está associado a malformações congênitas; as mulheres com potencial para engravidar devem ser aconselhadas sobre métodos contraceptivos efetivos.[128]Grunvald E, Shah R, Hernaez R, et al. AGA clinical practice guideline on pharmacological interventions for adults with obesity. Gastroenterology. 2022 Nov;163(5):1198-1225.
https://www.gastrojournal.org/article/S0016-5085(22)01026-5/fulltext?referrer=https%3A%2F%2Fpubmed.ncbi.nlm.nih.gov%2F
http://www.ncbi.nlm.nih.gov/pubmed/36273831?tool=bestpractice.com
A fentermina é uma substância controlada devido ao seu potencial para abuso, e não deve ser prescrita para pacientes com história de uso indevido de substâncias.
A setmelanotida é um agonista do receptor de melanocortina 4 (MC4) aprovado para determinadas condições genéticas raras que podem causar obesidade em idade precoce.[158]Markham A. Setmelanotide: first approval. Drugs. 2021 Feb;81(3):397-403.
http://www.ncbi.nlm.nih.gov/pubmed/33638809?tool=bestpractice.com
Os pacientes com teste genético confirmado para deficiência de pró-opiomelanocortina (POMC), pró-proteína subtilisina/kexin tipo 1 (PCSK1) ou receptor de leptina (LEPR) são candidatos a receberem a setmelanotida.[158]Markham A. Setmelanotide: first approval. Drugs. 2021 Feb;81(3):397-403.
http://www.ncbi.nlm.nih.gov/pubmed/33638809?tool=bestpractice.com
[159]National Institute for Health and Care Excellence. Setmelanotide for treating obesity caused by LEPR or POMC deficiency [HST21]. July 2022 [internet publication].
https://www.nice.org.uk/guidance/hst21
A setmelanotida funciona ativando o receptor de MC4, o qual inicia uma cascata de sinalizações que promove uma sensação de plenitude após a alimentação, reduzindo assim a ingestão calórica em excesso.[160]Clément K, van den Akker E, Argente J, et al. Efficacy and safety of setmelanotide, an MC4R agonist, in individuals with severe obesity due to LEPR or POMC deficiency: single-arm, open-label, multicentre, phase 3 trials. Lancet Diabetes Endocrinol. 2020 Dec;8(12):960-70.
http://www.ncbi.nlm.nih.gov/pubmed/33137293?tool=bestpractice.com
Os efeitos colaterais comuns incluem distúrbios gastrointestinais, cefaleia, reações no local da injeção e hiperpigmentação da pele.[158]Markham A. Setmelanotide: first approval. Drugs. 2021 Feb;81(3):397-403.
http://www.ncbi.nlm.nih.gov/pubmed/33638809?tool=bestpractice.com
A setmelanotida também é aprovada para o tratamento da obesidade e o controle da fome em pacientes com síndrome de Bardet-Biedl confirmada.[161]Haqq AM, Chung WK, Dollfus H, et al. Efficacy and safety of setmelanotide, a melanocortin-4 receptor agonist, in patients with Bardet-Biedl syndrome and Alström syndrome: a multicentre, randomised, double-blind, placebo-controlled, phase 3 trial with an open-label period. Lancet Diabetes Endocrinol. 2022 Dec;10(12):859-68.
http://www.ncbi.nlm.nih.gov/pubmed/36356613?tool=bestpractice.com
A escolha da farmacoterapia para o tratamento da obesidade depende de múltiplas variáveis. Comorbidades do paciente, como comprometimento renal ou hepático, história de uso indevido de substâncias, transtorno convulsivo e algumas condições genéticas podem proibir o uso de um ou mais dos medicamentos discutidos. Além disso, os medicamentos injetáveis podem não ser adequados para pacientes que não conseguem administrá-los de maneira segura e independente.
A semaglutida e a liraglutida são opções farmacoterapêuticas de primeira linha com perda de peso e efeitos cardiometabólicos clinicamente comprovados, desde que não haja contraindicações.[128]Grunvald E, Shah R, Hernaez R, et al. AGA clinical practice guideline on pharmacological interventions for adults with obesity. Gastroenterology. 2022 Nov;163(5):1198-1225.
https://www.gastrojournal.org/article/S0016-5085(22)01026-5/fulltext?referrer=https%3A%2F%2Fpubmed.ncbi.nlm.nih.gov%2F
http://www.ncbi.nlm.nih.gov/pubmed/36273831?tool=bestpractice.com
Ambas estão aprovadas para uso em longo prazo. A setmelanotida é uma opção de primeira linha para pacientes com deficiência de POMC, PCSK1 e LEPR ou síndrome de Bardet-Biedl.
Se a semaglutida ou a liraglutida forem contraindicadas ou não toleradas, as opções de segunda linha incluem a naltrexona/bupropiona e a fentermina/topiramato. Essas opções também podem ser benéficas em pacientes com certas comorbidades. Por exemplo, em pacientes com obesidade que também sofrem de cefaleia enxaquecosa, a fentermina/topiramato pode ser considerada uma vez que o topiramato também trata enxaquecas. A combinação de naltrexona/bupropiona pode ser considerada em pacientes com obesidade que também desejam auxílio farmacológico para abandono do hábito de fumar, ou em pacientes com depressão.[128]Grunvald E, Shah R, Hernaez R, et al. AGA clinical practice guideline on pharmacological interventions for adults with obesity. Gastroenterology. 2022 Nov;163(5):1198-1225.
https://www.gastrojournal.org/article/S0016-5085(22)01026-5/fulltext?referrer=https%3A%2F%2Fpubmed.ncbi.nlm.nih.gov%2F
http://www.ncbi.nlm.nih.gov/pubmed/36273831?tool=bestpractice.com
Todos esses agentes são aprovados para uso em longo prazo. Se as opções de primeira ou segunda linhas não forem toleradas, uma opção de terceira linha é o orlistate se o paciente valorizar uma perda de peso modesta em detrimento dos possíveis efeitos colaterais gastrointestinais desse medicamento.[128]Grunvald E, Shah R, Hernaez R, et al. AGA clinical practice guideline on pharmacological interventions for adults with obesity. Gastroenterology. 2022 Nov;163(5):1198-1225.
https://www.gastrojournal.org/article/S0016-5085(22)01026-5/fulltext?referrer=https%3A%2F%2Fpubmed.ncbi.nlm.nih.gov%2F
http://www.ncbi.nlm.nih.gov/pubmed/36273831?tool=bestpractice.com
A monoterapia com fentermina está aprovada apenas para uso em curto prazo e, portanto, é uma opção de tratamento de terceira linha.
A lorcaserina (um agonista do tipo receptor de serotonina) foi usada para o tratamento da obesidade em adultos, mas foi retirada do mercado dos Estados Unidos devido ao aumento do risco de câncer.[162]Food and Drug Adminstration. FDA requests the withdrawal of the weight-loss drug Belviq, Belviq XR (lorcaserin) from the market. February 2020 [internet publication].
https://www.fda.gov/drugs/drug-safety-and-availability/fda-requests-withdrawal-weight-loss-drug-belviq-belviq-xr-lorcaserin-market
A lorcaserina foi descontinuada antes de obter aprovação na Europa.
Cirurgia bariátrica
Em geral, a cirurgia bariátrica (ou seja, cirurgia para redução do peso) reduz a ingestão calórica alterando a fome e a saciedade por meio de alteração cirúrgica do estômago, do intestino delgado ou de ambos, o que produz perda de peso. No entanto, o(s) mecanismo(s) preciso(s) pelo qual um determinado procedimento bariátrico resulta em perda de peso não são totalmente compreendidos e estão sendo investigado ativamente.[163]Arterburn DE, Telem DA, Kushner RF, et al. Benefits and risks of bariatric surgery in adults: a review. JAMA. 2020 Sep 1;324(9):879-87.
http://www.ncbi.nlm.nih.gov/pubmed/32870301?tool=bestpractice.com
[164]Cornejo-Pareja I, Clemente-Postigo M, Tinahones FJ. Metabolic and endocrine consequences of bariatric surgery. Front Endocrinol (Lausanne). 2019 Sep 19;10:626.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6761298
http://www.ncbi.nlm.nih.gov/pubmed/31608009?tool=bestpractice.com
[165]Osorio-Conles Ó, Vidal J, de Hollanda A. Impact of bariatric surgery on adipose tissue biology. J Clin Med. 2021 Nov 25;10(23):5516.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8658722
http://www.ncbi.nlm.nih.gov/pubmed/34884217?tool=bestpractice.com
Uma grande metanálise de desfechos em cirurgia bariátrica metabólica revelou que pacientes obesos submetidos a cirurgias bariátricas apresentaram taxas significativamente mais baixas de mortalidade por todas as causas, em comparação com controles obesos não operados.[166]Syn NL, Cummings DE, Wang LZ, et al. Association of metabolic-bariatric surgery with long-term survival in adults with and without diabetes: a one-stage meta-analysis of matched cohort and prospective controlled studies with 174 772 participants. Lancet. 2021 May 15;397(10287):1830-41.
http://www.ncbi.nlm.nih.gov/pubmed/33965067?tool=bestpractice.com
Esse efeito foi mais acentuado nos pacientes com diabetes pré-operatório que naqueles sem diabetes.[166]Syn NL, Cummings DE, Wang LZ, et al. Association of metabolic-bariatric surgery with long-term survival in adults with and without diabetes: a one-stage meta-analysis of matched cohort and prospective controlled studies with 174 772 participants. Lancet. 2021 May 15;397(10287):1830-41.
http://www.ncbi.nlm.nih.gov/pubmed/33965067?tool=bestpractice.com
Existem cada vez mais evidências de que a cirurgia bariátrica é um tratamento efetivo para o diabetes do tipo 2 e a hipertensão em pacientes obesos.[167]Colquitt JL, Pickett K, Loveman E, et al. Surgery for weight loss in adults. Cochrane Database Syst Rev. 2014 Aug 8;(8):CD003641.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD003641.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/25105982?tool=bestpractice.com
[168]Buchwald H, Estok R, Fahrbach K, et al. Weight and type 2 diabetes after bariatric surgery: systematic review and meta-analysis. Am J Med. 2009 Mar;122(3):248-56.
http://www.ncbi.nlm.nih.gov/pubmed/19272486?tool=bestpractice.com
[169]Foster GD, Borradaile KE, Sanders MH, et al. A randomized study on the effect of weight loss on obstructive sleep apnea among obese patients with type 2 diabetes: the Sleep AHEAD study. Arch Intern Med. 2009 Sep 28;169(17):1619-26.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2879275
http://www.ncbi.nlm.nih.gov/pubmed/19786682?tool=bestpractice.com
O risco de morte após procedimentos bariátricos é de aproximadamente 0.1%.[170]American Society for Metabolic and Bariatric Surgery. Metabolic and bariatric surgery fact sheet. July 2021 [internet publication].
https://asmbs.org/resources/metabolic-and-bariatric-surgery
A taxa global de complicações importantes é de aproximadamente 4%.[170]American Society for Metabolic and Bariatric Surgery. Metabolic and bariatric surgery fact sheet. July 2021 [internet publication].
https://asmbs.org/resources/metabolic-and-bariatric-surgery
De acordo com a declaração do consenso de 1991 do National Institutes of Health, os pacientes com um IMC ≥40 kg/m² (ou seja, obesidade classe III) ou ≥35 kg/m² com comorbidade relacionada à obesidade (por exemplo, hipertensão, diabetes, apneia do sono, DRGE) podem ser candidatos à maioria dos procedimentos bariátricos.[1]Jensen MD, Ryan DH, Apovian CM, et al; American College of Cardiology/American Heart Association Task Force on Practice Guidelines; Obesity Society. 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society. Circulation. 2014 Jun 24;129(25 suppl 2):S102-38.
https://www.ahajournals.org/doi/full/10.1161/01.cir.0000437739.71477.ee
http://www.ncbi.nlm.nih.gov/pubmed/24222017?tool=bestpractice.com
[167]Colquitt JL, Pickett K, Loveman E, et al. Surgery for weight loss in adults. Cochrane Database Syst Rev. 2014 Aug 8;(8):CD003641.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD003641.pub4/full
http://www.ncbi.nlm.nih.gov/pubmed/25105982?tool=bestpractice.com
[171]Buchwald H. Consensus conference statement bariatric surgery for morbid obesity: health implications for patients, health professionals, and third-party payers. Surg Obes Relat Dis. 2005 May-Jun;1(3):371-81.
http://www.ncbi.nlm.nih.gov/pubmed/16925250?tool=bestpractice.com
[172]Maggard MA, Shugarman LR, Suttorp M, et al. Meta-analysis: surgical treatment of obesity. Ann Intern Med. 2005 Apr 5;142(7):547-59.
https://annals.org/aim/fullarticle/718311/meta-analysis-surgical-treatment-obesity
http://www.ncbi.nlm.nih.gov/pubmed/15809466?tool=bestpractice.com
No entanto, essas diretrizes já têm mais de 30 anos. O aumento do uso de abordagens minimamente invasivas (isto é, laparoscópicas) diminuiu tanto a morbidade quanto a mortalidade associadas a essas operações. Isso contribuiu para uma ampliação geral das indicações bariátricas. Desde 2022, a American Society for Metabolic and Bariatric Surgery e a International Federation for the Surgery of Obesity and Metabolic Disorders recomendam a cirurgia bariátrica para pacientes com:[173]Eisenberg D, Shikora SA, Aarts E, et al. 2022 American Society of Metabolic and Bariatric Surgery (ASMBS) and International Federation for the Surgery of Obesity and Metabolic Disorders (IFSO) indications for metabolic and bariatric surgery. Obes Surg. 2023 Jan;33(1):3-14.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9834364
http://www.ncbi.nlm.nih.gov/pubmed/36336720?tool=bestpractice.com
IMC ≥35 kg/m² com ou sem comorbidades
IMC ≥30 kg/m² e diabetes mellitus do tipo 2
IMC de 30-34.9 kg/m² (obesidade classe I) que não obtêm perda de peso durável substancial ou melhora de comorbidades com tratamento não cirúrgico.
Os limiares de IMC não se aplicam igualmente a todas as populações, portanto, a cirurgia bariátrica também pode ser considerada para alguns indivíduos com IMC mais baixo (por exemplo, em populações asiáticas, a obesidade clínica é definida como IMC >25 kg/m²).[173]Eisenberg D, Shikora SA, Aarts E, et al. 2022 American Society of Metabolic and Bariatric Surgery (ASMBS) and International Federation for the Surgery of Obesity and Metabolic Disorders (IFSO) indications for metabolic and bariatric surgery. Obes Surg. 2023 Jan;33(1):3-14.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9834364
http://www.ncbi.nlm.nih.gov/pubmed/36336720?tool=bestpractice.com
Não há limite máximo de idade para as cirurgias bariátricas, mas os pacientes devem ser cuidadosamente avaliados quanto a comorbidades e à fragilidade.[173]Eisenberg D, Shikora SA, Aarts E, et al. 2022 American Society of Metabolic and Bariatric Surgery (ASMBS) and International Federation for the Surgery of Obesity and Metabolic Disorders (IFSO) indications for metabolic and bariatric surgery. Obes Surg. 2023 Jan;33(1):3-14.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9834364
http://www.ncbi.nlm.nih.gov/pubmed/36336720?tool=bestpractice.com
A perda de até 70% do peso corporal excessivo foi observada nos primeiros 2 anos após a cirurgia bariátrica, com melhora significativa e até mesmo remissão total das comorbidades relacionadas ao peso, como diabetes, hipertensão, apneia obstrutiva do sono, dislipidemia e doença cardiovascular.[170]American Society for Metabolic and Bariatric Surgery. Metabolic and bariatric surgery fact sheet. July 2021 [internet publication].
https://asmbs.org/resources/metabolic-and-bariatric-surgery
Além disso, as operações bariátricas são tão seguras quanto outros procedimentos laparoscópicos comumente realizados hoje em dia.[170]American Society for Metabolic and Bariatric Surgery. Metabolic and bariatric surgery fact sheet. July 2021 [internet publication].
https://asmbs.org/resources/metabolic-and-bariatric-surgery
[174]Schauer PR, Bhatt DL, Kirwan JP, et al; STAMPEDE Investigators. Bariatric surgery versus intensive medical therapy for diabetes - 5-year outcomes. N Engl J Med. 2017 Feb 16;376(7):641-51.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5451258
http://www.ncbi.nlm.nih.gov/pubmed/28199805?tool=bestpractice.com
[175]Berry MA, Urrutia L, Lamoza P, et al. Sleeve gastrectomy outcomes in patients with BMI between 30 and 35 - 3 years of follow-up. Obes Surg. 2018 Mar;28(3):649-55.
https://www.doi.org/10.1007/s11695-017-2897-x
http://www.ncbi.nlm.nih.gov/pubmed/28975492?tool=bestpractice.com
Uma revisão sistemática constatou que a cirurgia bariátrica também está associada a uma redução na prevalência e na gravidade da depressão pós-operatória.[176]Dawes AJ, Maggard-Gibbons M, Maher AR, et al. Mental health conditions among patients seeking and undergoing bariatric surgery: a meta-analysis. JAMA. 2016 Jan 12;315(2):150-63.
https://jamanetwork.com/journals/jama/fullarticle/2481004
http://www.ncbi.nlm.nih.gov/pubmed/26757464?tool=bestpractice.com
Em 2019, a gastrectomia vertical (59.4%) foi a cirurgia bariátrica mais comumente realizada nos EUA, seguida por bypass gástrico (17.8%), procedimentos revisionais (16.7%), balão intragástrico (2.4%), banda gástrica ajustável (0.9%) e procedimentos de desvio biliopancreático/derivação duodenal (0.9%).[170]American Society for Metabolic and Bariatric Surgery. Metabolic and bariatric surgery fact sheet. July 2021 [internet publication].
https://asmbs.org/resources/metabolic-and-bariatric-surgery
O bypass gástrico em Y de Roux pode ser mais eficaz que a banda gástrica, mas esta pode ter menos morbidade.[177]Tice JA, Karliner L, Walsh J, et al. Gastric banding or bypass? A systematic review comparing the two most popular bariatric procedures. Am J Med. 2008 Oct;121(10):885-93.
http://www.ncbi.nlm.nih.gov/pubmed/18823860?tool=bestpractice.com
[178]Garb J, Welch G, Zagarins S, et al. Bariatric surgery for the treatment of morbid obesity: a meta-analysis of weight loss outcomes for laparoscopic adjustable gastric banding and laparoscopic gastric bypass. Obes Surg. 2009 Oct;19(10):1447-55.
http://www.ncbi.nlm.nih.gov/pubmed/19655209?tool=bestpractice.com
[179]Nguyen NT, Slone JA, Nguyen XM, et al. A prospective randomized trial of laparoscopic gastric bypass versus laparoscopic adjustable gastric banding for the treatment of morbid obesity: outcomes, quality of life, and costs. Ann Surg. 2009 Oct;250(4):631-41.
http://www.ncbi.nlm.nih.gov/pubmed/19730234?tool=bestpractice.com
Em um estudo avaliando os desfechos a 5 anos pós-bypass gástrico em Y de Roux ou derivação duodenal laparoscópica em pacientes com IMC de 50 a 60 kg/m², a derivação duodenal resultou em maior perda de peso comparada com o bypass gástrico, mas foi associada com mais efeitos adversos cirúrgicos, nutricionais e gastrointestinais.[180]Risstad H, Søvik TT, Engström M, et al. Five-year outcomes after laparoscopic gastric bypass and laparoscopic duodenal switch in patients with body mass index of 50 to 60: a randomized clinical trial. JAMA Surg. 2015 Apr;150(4):352-61.
http://www.ncbi.nlm.nih.gov/pubmed/25650964?tool=bestpractice.com
Mais ensaios clínicos são necessários.
A gastrectomia vertical laparoscópica tornou-se o tratamento cirúrgico mais comumente realizado para obesidade, principalmente devido aos bons resultados em curto prazo. A gastrectomia vertical produz mais perda de peso que a banda gástrica ajustável, mas menos que o bypass gástrico.[181]ASMBS Clinical Issues Committee. Updated position statement on sleeve gastrectomy as a bariatric procedure. Surg Obes Relat Dis. 2012 May-Jun;8(3):e21-6.
http://www.ncbi.nlm.nih.gov/pubmed/22417852?tool=bestpractice.com
Um estudo constatou que, 8 anos após a cirurgia, os pacientes submetidos a gastrectomia vertical apresentaram resultados satisfatórios de perda de peso, demonstrando uma redução média de 55% do peso corporal excessivo. No entanto, quase 50% dos pacientes apresentaram algum grau de recuperação do peso.[182]Ben-Porat T, Mashin L, Kaluti D, et al. Weight loss outcomes and lifestyle patterns following sleeve gastrectomy: an 8-year retrospective sStudy of 212 patients. Obes Surg. 2021 Nov;31(11):4836-45.
http://www.ncbi.nlm.nih.gov/pubmed/34403078?tool=bestpractice.com
A recuperação do peso foi relacionada à elevada má adaptação aos padrões de alimentação após a cirurgia e aos hábitos de estilo de vida.[182]Ben-Porat T, Mashin L, Kaluti D, et al. Weight loss outcomes and lifestyle patterns following sleeve gastrectomy: an 8-year retrospective sStudy of 212 patients. Obes Surg. 2021 Nov;31(11):4836-45.
http://www.ncbi.nlm.nih.gov/pubmed/34403078?tool=bestpractice.com
Outro estudo de desfechos de longo prazo revelou que, ao longo de 10 anos, todos os tipos de procedimentos bariátricos foram associados a perda de peso sustentada.[183]O'Brien PE, Hindle A, Brennan L, et al. Long-term outcomes after bariatric surgery: a systematic review and meta-analysis of weight loss at 10 or more years for all bariatric procedures and a single-centre review of 20-year outcomes afteradjustable gastric banding. Obes Surg. 2019 Jan;29(1):3-14.
https://www.doi.org/10.1007/s11695-018-3525-0
http://www.ncbi.nlm.nih.gov/pubmed/30293134?tool=bestpractice.com
No entanto, algumas séries mostram taxas de falha da gastrectomia vertical de até 51.4% e taxas de conversão para bypass gástrico em Y de Roux, devido a novo ganho de peso ou doença do refluxo, de até 36%.[184]Sepúlveda M, Alamo M, Saba J, et al. Long-term weight loss in laparoscopic sleeve gastrectomy. Surg Obes Relat Dis. 2017 Oct;13(10):1676-81.
http://www.ncbi.nlm.nih.gov/pubmed/28807556?tool=bestpractice.com
[185]Felsenreich DM, Langer FB, Kefurt R, et al. Weight loss, weight regain, and conversions to Roux-en-Y gastric bypass: 10-year results of laparoscopic sleeve gastrectomy. Surg Obes Relat Dis. 2016 Nov;12(9):1655-62.
http://www.ncbi.nlm.nih.gov/pubmed/27317599?tool=bestpractice.com
Dados preliminares limitados sugeriram que o balão intragástrico, em conjunto com dieta, pode ter eficácia de curto prazo na perda de peso.[186]Fernandes M, Atallah AN, Soares BG, et al. Intragastric balloon for obesity. Cochrane Database Syst Rev. 2007 Jan 24;(1):CD004931.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD004931.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/17253531?tool=bestpractice.com
[187]Imaz I, Martínez-Cervell C, García-Alvarez EE, et al. Safety and effectiveness of the intragastric balloon for obesity: a meta-analysis. Obes Surg. 2008 Jul;18(7):841-6.
http://www.ncbi.nlm.nih.gov/pubmed/18459025?tool=bestpractice.com
[188]Muniraj T, Day LW, Teigen LM, et al. AGA clinical practice guidelines on intragastric balloons in the management of obesity. Gastroenterology. 2021 Apr;160(5):1799-808.
https://www.doi.org/10.1053/j.gastro.2021.03.003
http://www.ncbi.nlm.nih.gov/pubmed/33832655?tool=bestpractice.com
Inicialmente, o balão intragástrico foi associado a vários eventos adversos devastadores, causando sua remoção do mercado nos EUA.[189]Gleysteen JJ. A history of intragastric balloons. Surg Obes Relat Dis. 2016 Feb;12(2):430-5.
http://www.ncbi.nlm.nih.gov/pubmed/26775045?tool=bestpractice.com
No entanto, modelos mais novos com meios de enchimento que incluem água e ar foram aprovados pela FDA e estão sendo estudados.[188]Muniraj T, Day LW, Teigen LM, et al. AGA clinical practice guidelines on intragastric balloons in the management of obesity. Gastroenterology. 2021 Apr;160(5):1799-808.
https://www.doi.org/10.1053/j.gastro.2021.03.003
http://www.ncbi.nlm.nih.gov/pubmed/33832655?tool=bestpractice.com
 ]
A combinação de uma dieta com redução de calorias e exercícios é mais eficaz que um dos dois isoladamente.[102] É possível obter perda de peso adicional com alguns regimes medicamentosos.[102] O objetivo inicial da terapia de perda de peso (dieta e exercícios) é uma redução de 10% no peso corporal em um período de 6 meses.[1] Isso significa uma perda de 0.23 a 0.454 kg por semana no paciente com um IMC ≤35 kg/m² e 0.454 a 0.91 kg por semana nos pacientes com um IMC >35 kg/m². Após o período inicial de 6 meses, o paciente é reavaliado para determinar a eficácia da terapia, se o paciente precisa perder mais peso ou se é preciso estabelecer um programa de manutenção do peso.
]
A combinação de uma dieta com redução de calorias e exercícios é mais eficaz que um dos dois isoladamente.[102] É possível obter perda de peso adicional com alguns regimes medicamentosos.[102] O objetivo inicial da terapia de perda de peso (dieta e exercícios) é uma redução de 10% no peso corporal em um período de 6 meses.[1] Isso significa uma perda de 0.23 a 0.454 kg por semana no paciente com um IMC ≤35 kg/m² e 0.454 a 0.91 kg por semana nos pacientes com um IMC >35 kg/m². Após o período inicial de 6 meses, o paciente é reavaliado para determinar a eficácia da terapia, se o paciente precisa perder mais peso ou se é preciso estabelecer um programa de manutenção do peso. ]
]
 [Figure caption and citation for the preceding image starts]: Opções alimentares, parte 2 de 2Cortesia de Mark Carlson, MD; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Opções alimentares, parte 2 de 2Cortesia de Mark Carlson, MD; usado com permissão [Citation ends].
