Empiema
- Visão geral
- Teoria
- Diagnóstico
- Tratamento
- ACOMPANHAMENTO
- Recursos
Algoritmo de tratamento
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes:ver aviso legal
adultos (resultados da cultura pendentes)
antibioticoterapia empírica intravenosa
Inicialmente, todos os pacientes adultos devem receber antibioticoterapia empírica intravenosa com base nas diretrizes locais de microbiologia para cobrir os prováveis organismos causadores, tanto aeróbios quanto anaeróbios. Os médicos devem ter em mente as diferenças entre patógenos adquiridos na comunidade e em hospitais. Assim que os resultados da cultura do líquido pleural estão disponíveis, os antibióticos podem ser ajustados às sensibilidades da cultura produzida.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Para pacientes com empiemas adquiridos na comunidade nos quais o risco de Staphylococcus aureus resistente à meticilina e infecção Gram-negativa altamente resistente é baixo, o tratamento recomendado é com uma cefalosporina de segunda ou terceira geração (por exemplo, cefuroxima, ceftriaxona) ou uma aminopenicilina com um inibidor de betalactamase (por exemplo, amoxicilina/ácido clavulânico). Contudo, devido aos padrões de resistência emergentes, os médicos devem familiarizar-se com um antibiograma local. A amoxicilina/ácido clavulânico é ativa contra uma gama de anaeróbios, mas a ceftriaxona requer a adição de um antibiótico com cobertura anaeróbia, como o metronidazol. A clindamicina pode ser usada como uma alternativa ao metronidazol.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Em geral, os antibióticos empíricos com atividade contra organismos atípicos não são necessários.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Opções primárias
cefuroxima: 750 a 1500 mg por via intravenosa a cada 6 a 8 horas
ou
ceftriaxona: 1-2 g por via intravenosa a cada 12-24 horas
--E--
metronidazol: 15 mg/kg por via intravenosa como dose de ataque, seguidos por 7.5 mg/kg por via intravenosa a cada 6 horas, máximo de 4000 mg/dia
ou
clindamicina: 600 mg por via intravenosa a cada 6-12 horas; 900 mg por via oral a cada 8-12 horas
ou
amoxicilina/ácido clavulânico: 1.2 g por via intravenosa a cada 8 horas
Mais amoxicilina/ácido clavulânicoA dose consiste em 1 g de amoxicilina associado a 0.2 mg de ácido clavulânico.
drenagem com dreno torácico
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
A inserção urgente de uma drenagem torácica é essencial em todos os adultos com empiema ou derrame parapneumônico complicado.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
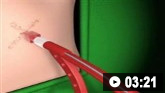
Como inserir um dreno intercostal (tórax) usando a técnica de Seldinger. O vídeo demonstra: como identificar um local seguro para a inserção: uso de um introdutor de agulha, fio-guia, dilatadores e dreno intercostal; como confirmar a posição do dreno; e cuidados pós-procedimento.
Os drenos torácicos devem ser inseridos por pessoal qualificado, guiados por ultrassonografia, a fim de reduzir o risco de complicações que incluem danos a órgãos, hemorragias, enfisema subcutâneo e morte.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com [40]Kesieme EB, Dongo A, Ezemba N, et al. Tube thoracostomy: complications and its management. Pulm Med. 2012;2012:256878. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3195434 http://www.ncbi.nlm.nih.gov/pubmed/22028963?tool=bestpractice.com
Não há consenso sobre o tamanho ideal do dreno torácico para drenagem, embora seja provável que os drenos torácicos de pequeno calibre (10-14F) sejam tão eficazes quanto os drenos de grande calibre (20-28F).[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com [41]Tattersall DJ, Traill ZC, Gleeson FV. Chest drains: does size matter? Clin Radiol. 2000 Jun;55(6):415-21. http://www.ncbi.nlm.nih.gov/pubmed/10873685?tool=bestpractice.com Drenos de pequeno calibre também demonstraram ser menos dolorosos para os pacientes.[42]Hallifax RJ, Psallidas I, Rahman NM. Chest drain size: the debate continues. Curr Pulmonol Rep. 2017;6(1):26-9. https://link.springer.com/article/10.1007/s13665-017-0162-3 http://www.ncbi.nlm.nih.gov/pubmed/28344925?tool=bestpractice.com São recomendadas lavagens regulares com soro fisiológico para drenagens torácicas de diâmetro pequeno e no caso de bloqueio do dispositivo.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
A drenagem torácica deve permanecer colocada até que o derrame remita e a drenagem pare.
cuidados de suporte
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
ressuscitação fluídica
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Os pacientes podem estar sépticos na apresentação e requerer ressuscitação fluídica de emergência e antibióticos intravenosos urgentes, mesmo antes de se estabelecer o diagnóstico.
antibioticoterapia empírica intravenosa
Inicialmente, todos os pacientes adultos devem receber antibioticoterapia empírica intravenosa com base nas diretrizes locais de microbiologia para cobrir os prováveis organismos causadores, tanto aeróbios quanto anaeróbios. Os médicos devem ter em mente as diferenças entre patógenos adquiridos na comunidade e em hospitais. Assim que os resultados da cultura do líquido pleural estão disponíveis, os antibióticos podem ser ajustados às sensibilidades da cultura produzida.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
A antibioticoterapia empírica para empiema adquirido no hospital deve incluir antibióticos ativos contra Staphylococcus aureus resistente à meticilina e Pseudomonas aeruginosa (por exemplo, vancomicina associada à cefepima e metronidazol; ou vancomicina associada à piperacilina/tazobactam) e levar em consideração os crescentes padrões de resistência. A clindamicina pode ser usada como uma alternativa ao metronidazol. A vancomicina associada ao meropeném pode ser indicada se houver uma história ou suspeita de organismos produtores de betalactamases de espectro estendido.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com Como 25% dos casos de empiema adquirido em hospital estão associados a MRSA, todos os pacientes (especialmente nos períodos pós-operatório e pós-traumático) devem receber cobertura antiestafilocócica.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Em geral, os antibióticos empíricos com atividade contra organismos atípicos não são necessários.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Opções primárias
vancomicina: 500 mg por via intravenosa a cada 6 horas; ou 1000 mg por via intravenosa a cada 12 horas
--E--
cefepima: 2 g por via intravenosa a cada 8 horas
--E--
metronidazol: 15 mg/kg por via intravenosa como dose de ataque, seguidos por 7.5 mg/kg por via intravenosa a cada 6 horas, máximo de 4000 mg/dia
ou
clindamicina: 600 mg por via intravenosa a cada 6-12 horas; 900 mg por via oral a cada 8-12 horas
ou
vancomicina: 500 mg por via intravenosa a cada 6 horas; ou 1000 mg por via intravenosa a cada 12 horas
e
piperacilina/tazobactam: 4.5 g por via intravenosa a cada 6 horas
Mais piperacilina/tazobactamA dose refere-se a 4 g de piperacilina associados a 0.5 g de tazobactam.
ou
vancomicina: 500 mg por via intravenosa a cada 6 horas; ou 1000 mg por via intravenosa a cada 12 horas
e
meropeném: 1 g por via intravenosa a cada 8 horas
drenagem com dreno torácico
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
A inserção urgente de uma drenagem torácica é essencial em todos os adultos com empiema ou derrame parapneumônico complicado.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Como inserir um dreno intercostal (tórax) usando a técnica de Seldinger. O vídeo demonstra: como identificar um local seguro para a inserção: uso de um introdutor de agulha, fio-guia, dilatadores e dreno intercostal; como confirmar a posição do dreno; e cuidados pós-procedimento.
Os drenos torácicos devem ser inseridos por pessoal qualificado, guiados por ultrassonografia, a fim de reduzir o risco de complicações que incluem danos a órgãos, hemorragias, enfisema subcutâneo e morte.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com [40]Kesieme EB, Dongo A, Ezemba N, et al. Tube thoracostomy: complications and its management. Pulm Med. 2012;2012:256878. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3195434 http://www.ncbi.nlm.nih.gov/pubmed/22028963?tool=bestpractice.com
Não há consenso sobre o tamanho ideal do dreno torácico para drenagem, embora seja provável que os drenos torácicos de pequeno calibre (10-14F) sejam tão eficazes quanto os drenos de grande calibre (20-28F).[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com [41]Tattersall DJ, Traill ZC, Gleeson FV. Chest drains: does size matter? Clin Radiol. 2000 Jun;55(6):415-21. http://www.ncbi.nlm.nih.gov/pubmed/10873685?tool=bestpractice.com Drenos de pequeno calibre também demonstraram ser menos dolorosos para os pacientes.[42]Hallifax RJ, Psallidas I, Rahman NM. Chest drain size: the debate continues. Curr Pulmonol Rep. 2017;6(1):26-9. https://link.springer.com/article/10.1007/s13665-017-0162-3 http://www.ncbi.nlm.nih.gov/pubmed/28344925?tool=bestpractice.com São recomendadas lavagens regulares com soro fisiológico para drenagens torácicas de diâmetro pequeno e no caso de bloqueio do dispositivo.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
A drenagem torácica deve permanecer colocada até que o derrame remita e a drenagem pare.
cuidados de suporte
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
ressuscitação fluídica
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Os pacientes podem estar sépticos na apresentação e requerer ressuscitação fluídica de emergência e antibióticos intravenosos urgentes, mesmo antes de se estabelecer o diagnóstico.
crianças (resultados da cultura pendentes)
antibioticoterapia empírica intravenosa
Inicialmente, todas as crianças devem receber antibioticoterapia empírica intravenosa com base nas diretrizes locais de microbiologia para cobrir os prováveis organismos causadores.[26]Canadian Paediatric Society. Paediatric complicated pneumonia: diagnosis and management of empyema. Jan 2024 [internet publication]. https://cps.ca/en/documents/position/complicated-pneumonia-empyema
Antibióticos que cobrem o Streptococcus pneumoniae e o Staphylococcus aureus[26]Canadian Paediatric Society. Paediatric complicated pneumonia: diagnosis and management of empyema. Jan 2024 [internet publication]. https://cps.ca/en/documents/position/complicated-pneumonia-empyema [27]Thoracic Society of Australia and New Zealand. Paediatric empyema thoracis: recommendations for management. 2011 [internet publication]. http://www.thoracic.org.au/journal-publishing/command/download_file/id/24/filename/PaediatricEmpyemaThoracisPositionStatementTSANZFINAL.pdf devem ser administrados.
As opções adequadas incluem cefotaxima, ceftriaxona ou ampicilina, dependendo das diretrizes locais e dos antibiogramas.[26]Canadian Paediatric Society. Paediatric complicated pneumonia: diagnosis and management of empyema. Jan 2024 [internet publication]. https://cps.ca/en/documents/position/complicated-pneumonia-empyema A adição de vancomicina ou linezolida geralmente é reservada para infecção por MRSA comprovada por cultura ou suspeita grave.[26]Canadian Paediatric Society. Paediatric complicated pneumonia: diagnosis and management of empyema. Jan 2024 [internet publication]. https://cps.ca/en/documents/position/complicated-pneumonia-empyema
Assim que os resultados da cultura do líquido pleural estão disponíveis, os antibióticos podem ser ajustados às sensibilidades da cultura produzida.
Opções primárias
cefotaxima: peso corporal <50 kg: 150-180 mg/kg/dia por via intravenosa administrados em doses fracionadas a cada 8 horas, máximo de 8 g/dia; peso corporal ≥50 kg: 1-2 g por via intravenosa a cada 6-8 horas
ou
ceftriaxona: 50-100 mg/kg/dia por via intravenosa administrados em doses fracionadas a cada 12-24 horas, máximo de 4 g/dia
ou
ampicilina: 150-400 mg/kg/dia por via intravenosa/intramuscular administrados em doses fracionadas a cada 6 horas, máximo de 12 g/dia
ou
cefotaxima: peso corporal <50 kg: 150-180 mg/kg/dia por via intravenosa administrados em doses fracionadas a cada 8 horas, máximo de 8 g/dia; peso corporal ≥50 kg: 1-2 g por via intravenosa a cada 6-8 horas
ou
ceftriaxona: 50-100 mg/kg/dia por via intravenosa administrados em doses fracionadas a cada 12-24 horas, máximo de 4 g/dia
ou
ampicilina: 150-400 mg/kg/dia por via intravenosa/intramuscular administrados em doses fracionadas a cada 6 horas, máximo de 12 g/dia
--E--
vancomicina: 60 mg/kg/dia por via intravenosa administrados em doses fracionadas a cada 6 horas
ou
linezolida: crianças <12 anos de idade: 10 mg/kg (máximo de 600 mg/dose) por via intravenosa a cada 8 horas; crianças ≥12 anos de idade: 600 mg por via intravenosa a cada 12 horas
drenagem com dreno torácico
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
A inserção urgente de um dreno torácico é essencial em todas as crianças com empiema ou derrame parapneumônico complicado.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com [50]Paraskakis E, Vergadi E, Chatzimichael A, et al. Current evidence for the management of paediatric parapneumonic effusions. Curr Med Res Opin. 2012 Jul;28(7):1179-92. http://www.ncbi.nlm.nih.gov/pubmed/22502916?tool=bestpractice.com
Como inserir um dreno intercostal (tórax) usando a técnica de Seldinger. O vídeo demonstra: como identificar um local seguro para a inserção: uso de um introdutor de agulha, fio-guia, dilatadores e dreno intercostal; como confirmar a posição do dreno; e cuidados pós-procedimento.
Os drenos torácicos devem ser inseridos por pessoal qualificado, guiados por ultrassonografia, a fim de reduzir o risco de complicações que incluem danos a órgãos, hemorragias, enfisema subcutâneo e morte.[40]Kesieme EB, Dongo A, Ezemba N, et al. Tube thoracostomy: complications and its management. Pulm Med. 2012;2012:256878. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3195434 http://www.ncbi.nlm.nih.gov/pubmed/22028963?tool=bestpractice.com
Drenos pequenos devem ser usados sempre que possível, para minimizar o desconforto do paciente.
A drenagem torácica deve permanecer colocada até que o derrame remita e a drenagem pare.
cuidados de suporte
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
É necessário fornecer oxigênio suplementar a crianças com SaO₂ <93%.[27]Thoracic Society of Australia and New Zealand. Paediatric empyema thoracis: recommendations for management. 2011 [internet publication]. http://www.thoracic.org.au/journal-publishing/command/download_file/id/24/filename/PaediatricEmpyemaThoracisPositionStatementTSANZFINAL.pdf
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
ressuscitação fluídica
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Os pacientes podem estar sépticos na apresentação e requerer ressuscitação fluídica de emergência e antibióticos intravenosos urgentes, mesmo antes de se estabelecer o diagnóstico.
adultos (resultados da cultura disponíveis)
antibióticos de acordo com a sensibilidade da cultura
Assim que os resultados da cultura do líquido pleural estão disponíveis, os antibióticos devem ser ajustados às sensibilidades da cultura produzida.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Os antibióticos não devem ser descontinuados após um resultado negativo de uma cultura, pois as culturas de líquido pleural produzem resultados negativos em 40% dos casos. Nesses pacientes, pode ser necessária antibioticoterapia empírica prolongada.[50]Paraskakis E, Vergadi E, Chatzimichael A, et al. Current evidence for the management of paediatric parapneumonic effusions. Curr Med Res Opin. 2012 Jul;28(7):1179-92. http://www.ncbi.nlm.nih.gov/pubmed/22502916?tool=bestpractice.com Mesmo quando as culturas anaeróbias são negativas, a continuação dos antibióticos empíricos cobrindo a patógenos comuns adquiridos na comunidade e organismos anaeróbios deve ser considerada, pois os anaeróbios frequentemente infectam os empiemas e nem sempre são cultivados com sucesso.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Se o paciente respondeu ao tratamento intravenoso, a fonte da infecção foi controlada, o organismo é susceptível a antibióticos orais e a ingestão oral do paciente é aceitável, então pode ser feita uma transição para o tratamento oral.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Embora a duração ideal do tratamento seja desconhecida, geralmente, a continuação do tratamento com antibioticoterapia ocorre por, pelo menos, 3 semanas. O Working Group of the American Association for Thoracic Surgery recomenda um mínimo de 2 semanas a partir do momento da drenagem e do estabelecimento da febre e afirma que a resposta clínica, o controle da fonte e o patógeno devem desempenhar um papel nas decisões de tratamento.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Os marcadores inflamatórios (contagem leucocitária e proteína C-reativa) são úteis como guias para a duração necessária da antibioticoterapia.
drenagem com dreno torácico
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
A inserção urgente de uma drenagem torácica é essencial em todos os adultos com empiema ou derrame parapneumônico complicado.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Como inserir um dreno intercostal (tórax) usando a técnica de Seldinger. O vídeo demonstra: como identificar um local seguro para a inserção: uso de um introdutor de agulha, fio-guia, dilatadores e dreno intercostal; como confirmar a posição do dreno; e cuidados pós-procedimento.
Os drenos torácicos devem ser inseridos por pessoal qualificado, guiados por ultrassonografia, a fim de reduzir o risco de complicações que incluem danos a órgãos, hemorragias, enfisema subcutâneo e morte.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com [40]Kesieme EB, Dongo A, Ezemba N, et al. Tube thoracostomy: complications and its management. Pulm Med. 2012;2012:256878. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3195434 http://www.ncbi.nlm.nih.gov/pubmed/22028963?tool=bestpractice.com
Não há consenso sobre o tamanho ideal do dreno torácico para drenagem, embora seja provável que os drenos torácicos de pequeno calibre (10-14F) sejam tão eficazes quanto os drenos de grande calibre (20-28F).[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com [41]Tattersall DJ, Traill ZC, Gleeson FV. Chest drains: does size matter? Clin Radiol. 2000 Jun;55(6):415-21. http://www.ncbi.nlm.nih.gov/pubmed/10873685?tool=bestpractice.com Drenos de pequeno calibre também demonstraram ser menos dolorosos para os pacientes.[42]Hallifax RJ, Psallidas I, Rahman NM. Chest drain size: the debate continues. Curr Pulmonol Rep. 2017;6(1):26-9. https://link.springer.com/article/10.1007/s13665-017-0162-3 http://www.ncbi.nlm.nih.gov/pubmed/28344925?tool=bestpractice.com
São recomendadas lavagens regulares com soro fisiológico para drenagens torácicas de diâmetro pequeno e no caso de bloqueio do dispositivo.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
A drenagem torácica deve permanecer colocada até que o derrame remita e a drenagem pare.
cuidados de suporte
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
Conforme necessário, deve-se continuar o tratamento com fluidoterapia intravenosa para sepse.
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
terapia enzimática intrapleural
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
A terapia enzimática intrapleural consiste em uma combinação de ativador de plasminogênio tecidual (t-PA) e dornase alfa (desoxirribonuclease [DNAse]). Os medicamentos são gotejados no dreno torácico e deixados em repouso por 1 hora.
Devem ser considerados em pacientes idosos e hemodinamicamente instáveis, pacientes que não sejam candidatos a cirurgia (por exemplo, devido a comorbidade), em pacientes com um derrame grande não aliviado por drenagem com dreno torácico e que cause comprometimento respiratório e em instituições onde a CTVA não esteja disponível.[45]Altmann ES, Crossingham I, Wilson S, et al. Intra-pleural fibrinolytic therapy versus placebo, or a different fibrinolytic agent, in the treatment of adult parapneumonic effusions and empyema. Cochrane Database Syst Rev. 2019 Oct 30;2019(10):CD002312. https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD002312.pub4/full http://www.ncbi.nlm.nih.gov/pubmed/31684683?tool=bestpractice.com [46]Bouros D, Tzouvelekis A, Antoniou KM, et al. Intrapleural fibrinolytic therapy for pleural infection. Pulm Pharmacol Ther. 2007;20(6):616-26. http://www.ncbi.nlm.nih.gov/pubmed/17049447?tool=bestpractice.com As diretrizes da American Association for Thoracic Surgery não dão suporte ao uso rotineiro de fibrinolíticos intrapleurais para derrames pleurais complicados e empiemas iniciais.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Alguns especialistas apoiam a consideração de rotina de terapia enzimática intrapleural para o tratamento inicial ou subsequente de empiema, mas somente após uma discussão multidisciplinar sobre os riscos e benefícios, e dependendo da experiência local e da disponibilidade de serviços cirúrgicos minimamente invasivos.[43]Chaddha U, Agrawal A, Feller-Kopman D, et al. Use of fibrinolytics and deoxyribonuclease in adult patients with pleural empyema: a consensus statement. Lancet Respir Med. 2021 Sep;9(9):1050-64. http://www.ncbi.nlm.nih.gov/pubmed/33545086?tool=bestpractice.com
A maioria dos especialistas recomenda o uso de uma combinação de fibrinolítico e dornase alfa em vez da monoterapia.
Opções primárias
alteplase: 10 mg por via intrapleural duas vezes ao dia por 3 dias
e
dornase alfa: 5 mg por via intrapleural duas vezes ao dia por 3 dias
cirurgia toracoscópica videoassistida (CTVA)
Os pacientes que não responderem aos antibióticos e à toracotomia com tubo (inserção de uma drenagem torácica) deverão ser encaminhados para um cirurgião torácico para que a intervenção cirúrgica seja considerada. O fracasso na resposta é um julgamento clínico baseado em sinais como febre contínua, fracasso na drenagem do líquido pleural e marcadores inflamatórios persistentemente elevados. Cerca de 30% dos pacientes necessitarão de cirurgia.[23]Maskell NA, Davies CW, Nunn AJ, et al. UK controlled trial of intrapleural streptokinase for pleural infection. N Engl J Med. 2005 Mar 3;352(9):865-74. http://www.nejm.org/doi/full/10.1056/NEJMoa042473#t=article http://www.ncbi.nlm.nih.gov/pubmed/15745977?tool=bestpractice.com
O tempo ideal para se encaminhar um paciente para cirurgia não está claro. Algumas autoridades defendem a cirurgia imediata para todos os pacientes, mas isso é discutível. A American Association for Thoracic Surgery recomendou a CTVA como abordagem de primeira linha em todos os pacientes com empiema agudo em estágio 2.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com No entanto, alguns especialistas apoiam uma terapia combinada experimental com um agente fibrinolítico e dornase alfa antes de considerar a cirurgia para pacientes com empiema de estádio 2 ou para pacientes com empiema de estádio 3 que aguardam consulta cirúrgica.[43]Chaddha U, Agrawal A, Feller-Kopman D, et al. Use of fibrinolytics and deoxyribonuclease in adult patients with pleural empyema: a consensus statement. Lancet Respir Med. 2021 Sep;9(9):1050-64. http://www.ncbi.nlm.nih.gov/pubmed/33545086?tool=bestpractice.com
A opção cirúrgica de primeira linha é a CTVA, pois é um procedimento menos invasivo, com menos dor pós-operatória, menor tempo de internação hospitalar, menos sangramento, menos comprometimento respiratório, menos complicações pós-operatórias e menor custo em comparação com a toracotomia aberta.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Em pacientes com drenagem ineficaz do derrame e sepse persistente, que não toleram anestesia geral, é possível considerar a reavaliação com exames de imagem repetidos do tórax e, após discussão com um cirurgião torácico, a colocação de outro cateter de diâmetro pequeno guiado por imagem ou um dreno torácico de diâmetro maior ou um fibrinolítico intrapleural podem ser considerados.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
cuidados de suporte + antibióticos em regime prolongado
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
Conforme necessário, deve-se continuar o tratamento com fluidoterapia intravenosa para sepse.
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
Os antibióticos devem ser administrados em regime prolongado. Se o paciente respondeu ao tratamento intravenoso, a fonte da infecção foi controlada, o organismo é susceptível a antibióticos orais e a ingestão oral do paciente é aceitável, então pode ser feita uma transição para o tratamento oral.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Embora a duração ideal do tratamento seja desconhecida, geralmente, a continuação do tratamento com antibioticoterapia ocorre por, pelo menos, 3 semanas. O Working Group of the American Association for Thoracic Surgery recomenda um mínimo de 2 semanas a partir do momento da drenagem e do estabelecimento da febre e afirma que a resposta clínica, o controle da fonte e o patógeno devem desempenhar um papel nas decisões de tratamento.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com Os marcadores inflamatórios (contagem leucocitária e proteína C-reativa) são úteis como guias para a duração necessária da antibioticoterapia.
terapia enzimática intrapleural
A terapia enzimática intrapleural consiste em uma combinação de alteplase (ativador de plasminogênio tecidual recombinante [t-PA]) e dornase alfa (desoxirribonuclease [DNAse]). Os medicamentos são gotejados no dreno torácico e deixados em repouso por 1 hora.
Pode ser indicada para a descompressão de derrames pleurais resistentes à drenagem com dreno e multiloculados, que são responsáveis por dispneia ou insuficiência respiratória, caso um cirurgião torácico determine que a cirurgia é inviável no momento (por exemplo, comorbidade do paciente ou outras razões clínicas ou logísticas).[44]Janda S, Swiston J. Intrapleural fibrinolytic therapy for treatment of adult parapneumonic effusions and empyemas: a systematic review and meta-analysis. Chest. 2012 Aug;142(2):401-11. http://www.ncbi.nlm.nih.gov/pubmed/22459772?tool=bestpractice.com Alguns especialistas apoiam a consideração de rotina de terapia enzimática intrapleural para o tratamento inicial ou subsequente de empiema, mas somente após uma discussão multidisciplinar sobre os riscos e benefícios, e dependendo da experiência local e da disponibilidade de serviços cirúrgicos minimamente invasivos.[43]Chaddha U, Agrawal A, Feller-Kopman D, et al. Use of fibrinolytics and deoxyribonuclease in adult patients with pleural empyema: a consensus statement. Lancet Respir Med. 2021 Sep;9(9):1050-64. http://www.ncbi.nlm.nih.gov/pubmed/33545086?tool=bestpractice.com
A terapia intrapleural deve ser considerada em pacientes idosos e hemodinamicamente instáveis, pacientes que não sejam candidatos a cirurgia (por exemplo, devido a comorbidade), em pacientes com um derrame grande não aliviado por drenagem com dreno torácico e que cause comprometimento respiratório e em instituições onde a CTVA não esteja disponível.[45]Altmann ES, Crossingham I, Wilson S, et al. Intra-pleural fibrinolytic therapy versus placebo, or a different fibrinolytic agent, in the treatment of adult parapneumonic effusions and empyema. Cochrane Database Syst Rev. 2019 Oct 30;2019(10):CD002312. https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD002312.pub4/full http://www.ncbi.nlm.nih.gov/pubmed/31684683?tool=bestpractice.com [46]Bouros D, Tzouvelekis A, Antoniou KM, et al. Intrapleural fibrinolytic therapy for pleural infection. Pulm Pharmacol Ther. 2007;20(6):616-26. http://www.ncbi.nlm.nih.gov/pubmed/17049447?tool=bestpractice.com As diretrizes da American Association for Thoracic Surgery não dão suporte ao uso rotineiro de fibrinolíticos intrapleurais para derrames pleurais complicados e empiemas iniciais.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
A maioria dos especialistas recomenda o uso de uma combinação de fibrinolítico e dornase alfa em vez da monoterapia.
Opções primárias
alteplase: 10 mg por via intrapleural duas vezes ao dia por 3 dias
e
dornase alfa: 5 mg por via intrapleural duas vezes ao dia por 3 dias
cuidados de suporte + antibióticos em regime prolongado
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
Conforme necessário, deve-se continuar o tratamento com fluidoterapia intravenosa para sepse.
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
Os antibióticos devem ser administrados em regime prolongado. Se o paciente respondeu ao tratamento intravenoso, a fonte da infecção foi controlada, o organismo é susceptível a antibióticos orais e a ingestão oral do paciente é aceitável, então pode ser feita uma transição para o tratamento oral.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Embora a duração ideal do tratamento seja desconhecida, geralmente, a continuação do tratamento com antibioticoterapia ocorre por, pelo menos, 3 semanas. O Working Group of the American Association for Thoracic Surgery recomenda um mínimo de 2 semanas a partir do momento da drenagem e do estabelecimento da febre e afirma que a resposta clínica, o controle da fonte e o patógeno devem desempenhar um papel nas decisões de tratamento.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com Os marcadores inflamatórios (contagem leucocitária e proteína C-reativa) são úteis como guias para a duração necessária da antibioticoterapia.
minitoracotomia, decorticação ou drenagem torácica aberta
Se ocorrer uma resolução inadequada do empiema após a cirurgia toracoscópica videoassistida ou a terapia enzimática intrapleural, deverão ser discutidas opções cirúrgicas adicionais com um cirurgião torácico.
Essas opções incluem minitoracotomia, decorticação (uma operação torácica importante envolvendo a evacuação de pus e resíduos do espaço pleural e a remoção de tecido fibroso da pleura visceral e parietal) e drenagem torácica aberta.
A toracoscopia sob anestesia local pode ser útil no tratamento de empiema, permitindo a divisão de septações e aderências e facilitando a colocação precisa do tubo e drenagem, mas não é utilizada de forma rotineira, pois ainda são necessários grandes ensaios clínicos prospectivos e randomizados para elucidar o seu papel no tratamento do empiema.
Um cirurgião torácico deve estar envolvido na avaliação do paciente, mesmo para anestesia. Intervenções cirúrgicas menos radicais, dependendo do acesso e da competência cirúrgica, como ressecção de costela e colocação de um dreno de diâmetro grande, podem ser consideradas em pacientes instáveis, podendo, em alguns casos, ser realizadas sob anestesia epidural ou local.
cuidados de suporte + antibióticos em regime prolongado
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
Conforme necessário, deve-se continuar o tratamento com fluidoterapia intravenosa para sepse.
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
Os antibióticos devem ser administrados em regime prolongado. Se o paciente respondeu ao tratamento intravenoso, a fonte da infecção foi controlada, o organismo é susceptível a antibióticos orais e a ingestão oral do paciente é aceitável, então pode ser feita uma transição para o tratamento oral.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Embora a duração ideal do tratamento seja desconhecida, geralmente, a continuação do tratamento com antibioticoterapia ocorre por, pelo menos, 3 semanas. O Working Group of the American Association for Thoracic Surgery recomenda um mínimo de 2 semanas a partir do momento da drenagem e do estabelecimento da febre e afirma que a resposta clínica, o controle da fonte e o patógeno devem desempenhar um papel nas decisões de tratamento.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com Os marcadores inflamatórios (contagem leucocitária e proteína C-reativa) são úteis como guias para a duração necessária da antibioticoterapia.
cateter pleural de demora
Raramente, exerce um papel na manutenção da drenagem de um espaço pleural cronicamente infectado que não seja prontamente tratado de outras formas, como cirurgia.
cuidados de suporte + antibióticos em regime prolongado
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
Conforme necessário, deve-se continuar o tratamento com fluidoterapia intravenosa para sepse.
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
Os antibióticos devem ser administrados em regime prolongado. Se o paciente respondeu ao tratamento intravenoso, a fonte da infecção foi controlada, o organismo é susceptível a antibióticos orais e a ingestão oral do paciente é aceitável, então pode ser feita uma transição para o tratamento oral.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
Embora a duração ideal do tratamento seja desconhecida, geralmente, a continuação do tratamento com antibioticoterapia ocorre por, pelo menos, 3 semanas. O Working Group of the American Association for Thoracic Surgery recomenda um mínimo de 2 semanas a partir do momento da drenagem e do estabelecimento da febre e afirma que a resposta clínica, o controle da fonte e o patógeno devem desempenhar um papel nas decisões de tratamento.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com Os marcadores inflamatórios (contagem leucocitária e proteína C-reativa) são úteis como guias para a duração necessária da antibioticoterapia.
crianças (resultados da cultura disponíveis)
antibióticos de acordo com a sensibilidade da cultura
Assim que os resultados da cultura do líquido pleural estão disponíveis, os antibióticos podem ser ajustados às sensibilidades da cultura produzida.
Os antibióticos não devem ser descontinuados após um resultado negativo de uma cultura, pois as culturas de líquido pleural produzem resultados negativos em 40% dos casos. Nesses pacientes, pode ser necessária antibioticoterapia empírica prolongada.[50]Paraskakis E, Vergadi E, Chatzimichael A, et al. Current evidence for the management of paediatric parapneumonic effusions. Curr Med Res Opin. 2012 Jul;28(7):1179-92. http://www.ncbi.nlm.nih.gov/pubmed/22502916?tool=bestpractice.com
Uma vez completada a drenagem e com o paciente melhorando clinicamente sem necessidade do oxigênio, a via de administração de antibióticos poderá ser alterada para oral.[26]Canadian Paediatric Society. Paediatric complicated pneumonia: diagnosis and management of empyema. Jan 2024 [internet publication]. https://cps.ca/en/documents/position/complicated-pneumonia-empyema
Os marcadores inflamatórios (contagem leucocitária e proteína C-reativa) são úteis como guias para a duração necessária da antibioticoterapia.
drenagem com dreno torácico
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
A inserção urgente de um dreno torácico é essencial em todas as crianças com empiema ou derrame parapneumônico complicado.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com [50]Paraskakis E, Vergadi E, Chatzimichael A, et al. Current evidence for the management of paediatric parapneumonic effusions. Curr Med Res Opin. 2012 Jul;28(7):1179-92. http://www.ncbi.nlm.nih.gov/pubmed/22502916?tool=bestpractice.com
Como inserir um dreno intercostal (tórax) usando a técnica de Seldinger. O vídeo demonstra: como identificar um local seguro para a inserção: uso de um introdutor de agulha, fio-guia, dilatadores e dreno intercostal; como confirmar a posição do dreno; e cuidados pós-procedimento.
Os drenos torácicos devem ser inseridos por pessoal qualificado, guiados por ultrassonografia, a fim de reduzir o risco de complicações que incluem danos a órgãos, hemorragias, enfisema subcutâneo e morte.[40]Kesieme EB, Dongo A, Ezemba N, et al. Tube thoracostomy: complications and its management. Pulm Med. 2012;2012:256878. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3195434 http://www.ncbi.nlm.nih.gov/pubmed/22028963?tool=bestpractice.com
Drenos pequenos devem ser usados sempre que possível, para minimizar o desconforto do paciente.
A drenagem torácica deve permanecer colocada até que o derrame remita e a drenagem pare.
cuidados de suporte
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
É necessário fornecer oxigênio suplementar a crianças com SaO₂ <93%.[27]Thoracic Society of Australia and New Zealand. Paediatric empyema thoracis: recommendations for management. 2011 [internet publication]. http://www.thoracic.org.au/journal-publishing/command/download_file/id/24/filename/PaediatricEmpyemaThoracisPositionStatementTSANZFINAL.pdf
Conforme necessário, deve-se continuar o tratamento com fluidoterapia intravenosa para sepse.
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
terapia enzimática intrapleural
A maioria dos especialistas recomenda o uso de uma combinação de um fibrinolítico e dornase alfa (desoxirribonuclease [DNAse]) em vez da monoterapia.[43]Chaddha U, Agrawal A, Feller-Kopman D, et al. Use of fibrinolytics and deoxyribonuclease in adult patients with pleural empyema: a consensus statement. Lancet Respir Med. 2021 Sep;9(9):1050-64. http://www.ncbi.nlm.nih.gov/pubmed/33545086?tool=bestpractice.com Os medicamentos são gotejados no dreno torácico e deixados em repouso por 1 hora.
Deverão ser considerados se antibióticos e drenagem com dreno torácico não proporcionarem uma resolução adequada do empiema.
A uroquinase é o único medicamento fibrinolítico que foi estudado e recomendado para uso em crianças.[51]Thomson AH, Hull J, Kumar MR, et al. Randomised trial of intrapleural urokinase in the treatment of childhood empyema. Thorax. 2002 Apr;57(4):343-7. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1746300/pdf/v057p00343.pdf http://www.ncbi.nlm.nih.gov/pubmed/11923554?tool=bestpractice.com [52]Marhuenda C, Barceló C, Fuentes I, et al. Urokinase versus VATS for treatment of empyema: a randomized multicenter clinical trial. Pediatrics. 2014 Nov;134(5):e1301-7. https://pediatrics.aappublications.org/content/134/5/e1301.long http://www.ncbi.nlm.nih.gov/pubmed/25349313?tool=bestpractice.com Foi demonstrado que reduz a internação hospitalar e um pequeno estudo também descobriu que a drenagem torácica associada ao gotejamento de uroquinase é tão eficaz quanto a cirurgia toracoscópica videoassistida no tratamento de primeira linha do derrame parapneumônico septado em crianças.[51]Thomson AH, Hull J, Kumar MR, et al. Randomised trial of intrapleural urokinase in the treatment of childhood empyema. Thorax. 2002 Apr;57(4):343-7. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1746300/pdf/v057p00343.pdf http://www.ncbi.nlm.nih.gov/pubmed/11923554?tool=bestpractice.com [52]Marhuenda C, Barceló C, Fuentes I, et al. Urokinase versus VATS for treatment of empyema: a randomized multicenter clinical trial. Pediatrics. 2014 Nov;134(5):e1301-7. https://pediatrics.aappublications.org/content/134/5/e1301.long http://www.ncbi.nlm.nih.gov/pubmed/25349313?tool=bestpractice.com Se a uroquinase não estiver disponível, o alteplase (ativador de plasminogênio tecidual recombinante) será uma opção alternativa adequada.[26]Canadian Paediatric Society. Paediatric complicated pneumonia: diagnosis and management of empyema. Jan 2024 [internet publication]. https://cps.ca/en/documents/position/complicated-pneumonia-empyema [27]Thoracic Society of Australia and New Zealand. Paediatric empyema thoracis: recommendations for management. 2011 [internet publication]. http://www.thoracic.org.au/journal-publishing/command/download_file/id/24/filename/PaediatricEmpyemaThoracisPositionStatementTSANZFINAL.pdf Embora tenha sido avaliado com êxito em pacientes pediátricos com empiema, alguns dados demonstram que não há diferença na duração da internação hospitalar entre a drenagem com dreno torácico e o uso do ativador de plasminogênio tecidual.[53]St Peter SD, Tsao K, Harrison C, et al. Thoracoscopic decortication vs tube thoracostomy with fibrinolysis for empyema in children: a prospective, randomized trial. J Pediatr Surg. 2009 Jan;44(1):106-11;discussion 111. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3086274 http://www.ncbi.nlm.nih.gov/pubmed/19159726?tool=bestpractice.com
Opções primárias
uroquinase: consulte um especialista para obter orientação quanto à dose intrapleural
e
dornase alfa: 5 mg por via intrapleural duas vezes ao dia por 3 dias
Opções secundárias
alteplase: 10 mg por via intrapleural duas vezes ao dia por 3 dias
e
dornase alfa: 5 mg por via intrapleural duas vezes ao dia por 3 dias
cuidados de suporte + antibióticos em regime prolongado
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
É necessário fornecer oxigênio suplementar a crianças com SaO₂ <93%.[27]Thoracic Society of Australia and New Zealand. Paediatric empyema thoracis: recommendations for management. 2011 [internet publication]. http://www.thoracic.org.au/journal-publishing/command/download_file/id/24/filename/PaediatricEmpyemaThoracisPositionStatementTSANZFINAL.pdf
Conforme necessário, deve-se continuar o tratamento com fluidoterapia intravenosa para sepse.
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
Os antibióticos devem ser administrados em regime prolongado. Uma vez completada a drenagem e com o paciente melhorando clinicamente fora do oxigênio, a via de administração de antibióticos poderá ser alterada para oral.[26]Canadian Paediatric Society. Paediatric complicated pneumonia: diagnosis and management of empyema. Jan 2024 [internet publication]. https://cps.ca/en/documents/position/complicated-pneumonia-empyema Os marcadores inflamatórios (contagem leucocitária e proteína C-reativa) são úteis como guias para a duração necessária da antibioticoterapia.
cirurgia toracoscópica videoassistida (CTVA)
As crianças que não responderem aos antibióticos e à toracotomia com tubo (inserção de um dreno torácico) deverão ser encaminhadas para um cirurgião torácico para que a CTVA seja considerada.[27]Thoracic Society of Australia and New Zealand. Paediatric empyema thoracis: recommendations for management. 2011 [internet publication]. http://www.thoracic.org.au/journal-publishing/command/download_file/id/24/filename/PaediatricEmpyemaThoracisPositionStatementTSANZFINAL.pdf [50]Paraskakis E, Vergadi E, Chatzimichael A, et al. Current evidence for the management of paediatric parapneumonic effusions. Curr Med Res Opin. 2012 Jul;28(7):1179-92. http://www.ncbi.nlm.nih.gov/pubmed/22502916?tool=bestpractice.com
O fracasso na resposta é um julgamento clínico baseado em sinais como febre contínua, fracasso na drenagem do líquido pleural e marcadores inflamatórios persistentemente elevados.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com
cuidados de suporte + antibióticos em regime prolongado
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
É necessário fornecer oxigênio suplementar a crianças com SaO₂ <93%.[27]Thoracic Society of Australia and New Zealand. Paediatric empyema thoracis: recommendations for management. 2011 [internet publication]. http://www.thoracic.org.au/journal-publishing/command/download_file/id/24/filename/PaediatricEmpyemaThoracisPositionStatementTSANZFINAL.pdf
Conforme necessário, deve-se continuar o tratamento com fluidoterapia intravenosa para sepse.
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
Os antibióticos devem ser administrados em regime prolongado. Uma vez completada a drenagem e com o paciente melhorando clinicamente fora do oxigênio, a via de administração de antibióticos poderá ser alterada para oral.[26]Canadian Paediatric Society. Paediatric complicated pneumonia: diagnosis and management of empyema. Jan 2024 [internet publication]. https://cps.ca/en/documents/position/complicated-pneumonia-empyema Os marcadores inflamatórios (contagem leucocitária e proteína C-reativa) são úteis como guias para a duração necessária da antibioticoterapia.
minitoracotomia, decorticação ou drenagem torácica aberta
Se a cirurgia toracoscópica videoassistida (CTVA) não estiver disponível ou não proporcionar a resolução adequada do empiema, deverão ser discutidas opções cirúrgicas adicionais com um cirurgião torácico. O desbridamento por CTVA é preferido em relação à toracotomia aberta.[8]Shen KR, Bribriesco A, Crabtree T, et al. The American Association for Thoracic Surgery consensus guidelines for the management of empyema. J Thorac Cardiovasc Surg. 2017 Jun;153(6):e129-46. https://www.jtcvs.org/article/S0022-5223(17)30152-6/fulltext http://www.ncbi.nlm.nih.gov/pubmed/28274565?tool=bestpractice.com A minitoracotomia é a primeira escolha entre os outros procedimentos cirúrgicos.
Empiemas organizados em crianças sintomáticas podem requerer cirurgia por via aberta ou decorticação, que se trata de uma operação torácica importante envolvendo a evacuação de pus e resíduos do espaço pleural e a remoção de tecido fibroso da pleura visceral e parietal.[50]Paraskakis E, Vergadi E, Chatzimichael A, et al. Current evidence for the management of paediatric parapneumonic effusions. Curr Med Res Opin. 2012 Jul;28(7):1179-92. http://www.ncbi.nlm.nih.gov/pubmed/22502916?tool=bestpractice.com
cuidados de suporte + antibióticos em regime prolongado
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
É necessário fornecer oxigênio suplementar a crianças com SaO₂ <93%.[27]Thoracic Society of Australia and New Zealand. Paediatric empyema thoracis: recommendations for management. 2011 [internet publication]. http://www.thoracic.org.au/journal-publishing/command/download_file/id/24/filename/PaediatricEmpyemaThoracisPositionStatementTSANZFINAL.pdf
Conforme necessário, deve-se continuar o tratamento com fluidoterapia intravenosa para sepse.
Deve-se administrar antipiréticos e analgésicos conforme indicado. Os autores não fazem recomendações de antipiréticos e analgésicos específicos. Os agentes devem ser usados de acordo com os protocolos locais.
Cuidados de enfermagem adequados são essenciais, garantindo a manutenção de dieta adequada com suplementos nutricionais, se necessário. A mobilização precoce também é essencial.
Os antibióticos devem ser administrados em regime prolongado. Uma vez completada a drenagem e com o paciente melhorando clinicamente fora do oxigênio, a via de administração de antibióticos poderá ser alterada para oral.[26]Canadian Paediatric Society. Paediatric complicated pneumonia: diagnosis and management of empyema. Jan 2024 [internet publication]. https://cps.ca/en/documents/position/complicated-pneumonia-empyema Os marcadores inflamatórios (contagem leucocitária e proteína C-reativa) são úteis como guias para a duração necessária da antibioticoterapia.

Escolha um grupo de pacientes para ver nossas recomendações
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes. Ver aviso legal
O uso deste conteúdo está sujeito ao nosso aviso legal