ახალგამოვლენილი წინაგულების ციმციმის (AF) მენეჯმენტის ძირითადი ელემენტებია:[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[106]Kanji S, Stewart R, Fergusson DA, et al. Treatment of new-onset atrial fibrillation in noncardiac intensive care unit patients: a systematic review of randomized controlled trials. Crit Care Med. 2008 May;36(5):1620-4.
http://www.ncbi.nlm.nih.gov/pubmed/18434899?tool=bestpractice.com
[107]Okcun B, Yigit Z, Yildiz A, et al. What should be the primary treatment in atrial fibrillation: ventricular rate control or sinus rhythm control with long-term anticoagulation? J Int Med Res. 2009 Mar-Apr;37(2):464-71.
http://www.ncbi.nlm.nih.gov/pubmed/19383241?tool=bestpractice.com
[108]Connolly SJ, Ezekowitz MD, Yusuf S, et al; RE-LY Steering Committee and Investigators. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med. 2009 Sep 17;361(12):1139-51.
https://www.nejm.org/doi/10.1056/NEJMoa0905561
http://www.ncbi.nlm.nih.gov/pubmed/19717844?tool=bestpractice.com
პარკუჭოვანი სიხშირის კონტროლი
სინუსური რითმის აღდგენა და შენარჩუნება
თრომბოემბოლიური შემთხვევების პრევენცია.
საწყის ეტაპზე ახალგამოვლენილი წინაგულების ციმციმის ნებისმიერი პოტენციური ტრიგერის გამოვლენა და მკურნალობა ძალზე მნიშვნელოვანია, რადგან სიხშირე და რითმის კონტროლის ღონისძიებები ნაკლებად სავარაუდოა წარმატებული იყოს თუ მწვავე პრეციპიტანტი გრძელდება.[48]Chyou JY, Barkoudah E, Dukes JW, et al. Atrial fibrillation occurring during acute hospitalization: a scientific statement from the American Heart Association. Circulation. 2023 Apr 11;147(15):e676-98.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001133
http://www.ncbi.nlm.nih.gov/pubmed/36912134?tool=bestpractice.com
პარკუჭოვანი სიხშირის კონტროლი
ახალგამოვლენილი წინაგულების ფიბრილაციის მართვა დამოკიდებულია გამოვლინების ბუნებაზე, ასე რომ უნდა შეფასდეს მკურნალობის გადაუდებლობა. ახალგამოვლენილი წინაგულების ციმციმის შემთხვევათა უმრავლესობა სპონტანურად გარდაიქმნება სინუსურ რითმად, მაგრამ საჭიროებს მკურნალობას პარკუჭების სიხშირის აღდგენის ადექვატური კონტროლისთვის, ისეთი მედიკამენტებით, როგორიცაა ბეტა-ბლოკერები, კალციუმის არხების ბლოკატორები და ზოგჯერ დიგოქსინი.[109]Prystowsky EN, Benson DW Jr, Fuster V, et al. Management of patients with atrial fibrillation: a statement for healthcare professionals from the Subcommittee on Electrocardiography and Electrophysiology, American Heart Association. Circulation. 1996 Mar 15;93(6):1262-77.
https://www.ahajournals.org/doi/10.1161/01.cir.93.6.1262
http://www.ncbi.nlm.nih.gov/pubmed/8653857?tool=bestpractice.com
დიგოქსინი არ განიხილება როგორც პირველი რიგის აგენტი რიტმის კონტროლის მიზნით, მაგრამ ის შეიძლება სარგებლიანი იყოს გულის უკმარისობის მქონე პაციენტებში. ერთმა კვლევამ შეისწავლა იყო თუ არა დიგოქსინის დამოუკიდებლად გამოყენება დაკავშრებული სიკვდილობის მატებასთან AF-ის მქონე პაციენტებში; ქულების შესაბამისად, საკონტროლო მონაწილეებთან შედარებით, სიკვდილობის და უეცარი სიკვდილის რისკი მნიშვნელოვნად უფრო მაღალი იყო მათში, ვისაც ახალი დაწყებული ქონდა დიგოქსინის გამოყენება.[110]Lopes RD, Rordorf R, De Ferrari GM, et al; ARISTOTLE Committees and Investigators. Digoxin and mortality in patients with atrial fibrillation. J Am Coll Cardiol. 2018 Mar 13;71(10):1063-74.
https://www.sciencedirect.com/science/article/pii/S0735109718301037?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/29519345?tool=bestpractice.com
AF-ის მქონე პაციენტებში, რომლებიც იღებდნენ დიგოქსინს, სიკვდილის რისკი დამოუკიდებლად იყო დაკავშირებული შრატში დიგოქსინის კონცენტრაციასთან და ყველაზე მაღალი იყო პაციენტებში ≥1.54 ნმოლ / ლ (≥1.2 ნგ / მლ) კონცენტრაციით.[110]Lopes RD, Rordorf R, De Ferrari GM, et al; ARISTOTLE Committees and Investigators. Digoxin and mortality in patients with atrial fibrillation. J Am Coll Cardiol. 2018 Mar 13;71(10):1063-74.
https://www.sciencedirect.com/science/article/pii/S0735109718301037?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/29519345?tool=bestpractice.com
შემთხვევები რომლებიც გარდაიქმნება სპონტანურად როგორც წესი ამას აკეთებენ პირველი 24 საათის განმავლობაში.[109]Prystowsky EN, Benson DW Jr, Fuster V, et al. Management of patients with atrial fibrillation: a statement for healthcare professionals from the Subcommittee on Electrocardiography and Electrophysiology, American Heart Association. Circulation. 1996 Mar 15;93(6):1262-77.
https://www.ahajournals.org/doi/10.1161/01.cir.93.6.1262
http://www.ncbi.nlm.nih.gov/pubmed/8653857?tool=bestpractice.com
პაციენტებს, რომელთა წინაგულების ციმციმი არ აღდგება, ან რომელთაც აღენიშნებათ მკვეთრად გამოხატული სიმპტომები და ჰემოდინამიკური არასტაბილურობა, შესაძლოა დასჭირდეთ ან მუდმივი დენის კარდიოვერსია (DC) ან ფარმაკოლოგიური კარდიოვერსია.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[109]Prystowsky EN, Benson DW Jr, Fuster V, et al. Management of patients with atrial fibrillation: a statement for healthcare professionals from the Subcommittee on Electrocardiography and Electrophysiology, American Heart Association. Circulation. 1996 Mar 15;93(6):1262-77.
https://www.ahajournals.org/doi/10.1161/01.cir.93.6.1262
http://www.ncbi.nlm.nih.gov/pubmed/8653857?tool=bestpractice.com
არ არსებობს მნიშვნელოვანი განსხვავება DC და ფარმაკოლოგიური კარდიოვერსიის შედეგებს შორის. კარდიოვერსიის დრო პაციენტებში, რომლებიც არიან ჰემოდინამიკურად სტაბილური და მინიმალურად სიმპტომური, წარმოადგენს კვლევის თემას. ზოგიერთი კვლევა ვარაუდობს, რომ ადრეული კარდიოვერსია არ იძლევა რაიმე სარგებელს ,,დაელოდე და ნახე" მიდგომასთან შედარებით; თუმცა ზოგიერთი სხვა კვლევა ვარაუდოვს, რომ შედეგები გაუმჯობესებულია ადრეული კარდიოვერსიის დროს.[111]Pope MK, Hall TS, Schirripa V, et al. Cardioversion in patients with newly diagnosed non-valvular atrial fibrillation: observational study using prospectively collected registry data. BMJ. 2021 Oct 27;375:e066450.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8548918
http://www.ncbi.nlm.nih.gov/pubmed/34706884?tool=bestpractice.com
[112]Pluymaekers NAHA, Dudink EAMP, Luermans JGLM, et al. Early or delayed cardioversion in recent-onset atrial fibrillation. N Engl J Med. 2019 Apr 18;380(16):1499-1508.
https://www.nejm.org/doi/full/10.1056/NEJMc1906729
http://www.ncbi.nlm.nih.gov/pubmed/30883054?tool=bestpractice.com
ახალგამოვლენილი წინაგულების ციმციმი შესაძლოა იყოს პაროქსიზმული წინაგულების ციმციმის პირველი სიმპტომური გამოვლინება პაციენტებში, რომელთაც აქვთ ინსულტის მაღალი რისკის სუბსტრატები, მიზანშეწონილია კარდიოვერსიამდე ჩატარდეს ტრანსეზოფაგური ექოკარდიოგრაფია (TEE) მარცხენა წინაგულის (LA) თრომბების გამოსარიცხად.[113]Klein AL, Grimm RA, Murray RD, et al. Use of transesophageal echocardiography to guide cardioversion in patients with atrial fibrillation. N Engl J Med. 2001 May 10;344(19):1411-20.
https://www.nejm.org/doi/10.1056/NEJM200105103441901
http://www.ncbi.nlm.nih.gov/pubmed/11346805?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: ტრანსეზოფაგური ექოკარდიოგრამა აჩვენებს მარცხენა წინაგულის ყურის კოლტს. LA, მარცხენა წინაგული; LAA, მარცხენა წინაგულის დანამატი; LV,მარცხენა პარკუჭიDr Bharat Kantharia კოლექციიდან [Citation ends].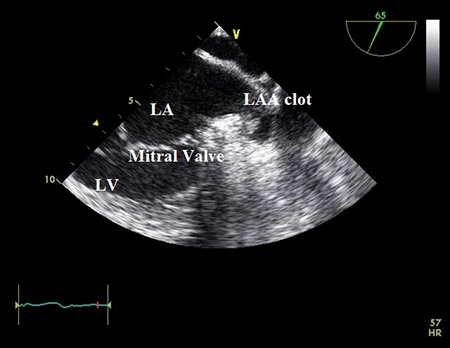
სინუსური რითმის აღდგენა და შენარჩუნება
წინაგულების ციმციმის შემდგომი რისკების გათვალისწინებით, პაციენტებს შესაძლოა დასჭირდეთ მკურნალობა ანტიარითმიული აგენტებით წინაგულების ციმციმის პრევენციისათვის და სინუსური რითმის აღდგენის შემდეგ მისი შენარჩუნებისათვის.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
ანტიარითმიული საშუალებები მიზანშეწონილია წინაგულების ციმციმის მქონე პაციენტებში სინუსური რითმის ხანგრძლივად შენარჩუნებისათვის, რომლებიც არ არიან კათეტერული აბლაციის კანდიდატები, ან უარს ამბობენ მასზე, ან უპირატესობას ანიჭებენ ანტი-არითმიულ საშუალებებს.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
ამის შესახებ დამატებითი ინფორმაციისთვის იხილეთ დადგენილი წინაგულების ფიბრილაცია.
ერთმა მულტიცენტრულმა რანდომიზებულმა კონტროლირებადმა კვლევამ განიხილა რითმის კონტროლის თერაპიის დაწყების სტრატეგიის შედეგები ადრეული წინაგულების ციმციმის მქონე (1 წელზე ნაკლები ხანგრძლივობის) პაციენტებში. ამ კვლევამ გამოავლინა გულ-სისხლძარღვთა მიზეზებით, ინსულტით ან გულის უკმარისობის გამო ჰოსპიტალიზაციით ან მწვავე კორონარული სინდრომით გამოწვეული სიკვდილის შემცირებული რისკი 5 წელზე მეტი ხნის განმავლობაში იმ პაციენტებში, რომლებიც იტარებდნენ რითმის კონტროლის ადრეულ თერაპიას.[114]Kirchhof P, Camm AJ, Goette A, et al. Early rhythm-control therapy in patients with atrial fibrillation. N Engl J Med. 2020 Oct 1;383(14):1305-16.
https://www.nejm.org/doi/full/10.1056/NEJMoa2019422
http://www.ncbi.nlm.nih.gov/pubmed/32865375?tool=bestpractice.com
თრომბოემბოლიური მოვლენების პრევენცია
ანტიკოაგულაცია რეკომენდებულია წინაგულების ციმციმის მქონე პაციენტებში, მიუხედავად იმისა, არის თუარა პაროქსიზმული, პერსისტიული ან პერმანენტული წინაგულების ციმციმი, თრომბოემბოლიური მოვლენების მაღალი რისკის გამო. ბევრ პაციენტს თრომბოემბოლიური შემთხვევების პრევენციისთვის ესაჭიროება ანტიკოაგულაცია კარდიოვერსიამდე, კარდიოვერსიისას და კარდიოვერსიის შემდეგ.[115]Alpert JS. Take-home messages from the recently updated AHA/ACC guidelines for atrial fibrillation. Am J Med. 2019 Dec;132(12):1363-4.
http://www.ncbi.nlm.nih.gov/pubmed/31401166?tool=bestpractice.com
[116]Ganesan AN, Chew DP, Hartshorne T, et al. The impact of atrial fibrillation type on the risk of thromboembolism, mortality, and bleeding: a systematic review and meta-analysis. Eur Heart J. 2016 Feb 16;37(20):1591-602.
www.doi.org/10.1093/eurheartj/ehw007
http://www.ncbi.nlm.nih.gov/pubmed/26888184?tool=bestpractice.com
[117]Lilli A, Di Cori A, Zacà V. Thromboembolic risk and effect of oral anticoagulation according to atrial fibrillation patterns: a systematic review and meta-analysis. Clin Cardiol. 2017 Sep;40(9):641-7.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6490401
http://www.ncbi.nlm.nih.gov/pubmed/28471498?tool=bestpractice.com
ინსულტის რისკის შემცირების თერაპიის არჩევისას უნდა ვიხელმძღვანელოთ პაციენტის ინსულტის რისკის, თერაპიის დროს სისხლდენის რისკის, და ინდივიდუალური უპირატესობების გათვალისწინებით.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
ანტიკოაგულაციის ძირითადი ვარიანტებია K ვიტამინის ანტაგონისტი, როგორიცაა ვარფარინი, ან პირდაპირი პერორალური ანტიკოაგულანტი (DOAC), როგორიცაა დაბიგატრანი, რივაროქსაბანი, აპიქსაბანი ან ედოქსაბანი. ორთავე, K ვიტამინის ანტაგონისტი და DOAC-ები დამტკიცებულია, როგორც ეფექტური აგენტები ინსულტის პრევენციისათვის წინაგულების ციმციმის მქონე პაციენტებში და პაციენტებში, რომელთაც უტარდებათ კარდიოვერსია.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[17]Katsanos AH, Kamel H, Healey JS, et al. Stroke prevention in atrial fibrillation: looking forward. Circulation. 2020 Dec 15;142(24):2371-88.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.120.049768
http://www.ncbi.nlm.nih.gov/pubmed/33315494?tool=bestpractice.com
წინაგულების ციმციმის მქონე პაციენტებში, რომლებიც არიან ანტიკოაგულაციის კანდიდატები და არ აქვთ საშუალო-მძიმე ხარისხის რევმატიული მიტრალური სტენოზი ან გულის მექანიკური სარქველები, ვარფარინთან შედარებით რეკომენდებულია DOAC-ები სიკვდილობის, ინსულტის, სისტემური ემბოლიზმისა და ინტრაკრანიალური ჰემორაგიის რისკის შესამცირებლად.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
DOAC-ები არის არა-K-ვიტამინდამოკიდებული და იყოფა ორ კლასად: თრომბინის პირდაპირი ორალური ინჰიბიტორები (მაგ., დაბიგატრანი) და Xa ინჰიბიტორების პირდაპირი ორალური ფაქტორი (მაგ., რივაროქსაბანი, აპიქსაბანი, ედოქსაბანი).[118]O'Dell KM, Igawa D, Hsin J. New oral anticoagulants for atrial fibrillation: a review of clinical trials. Clin Ther. 2012 Apr;34(4):894-901.
http://www.ncbi.nlm.nih.gov/pubmed/22417716?tool=bestpractice.com
DOAC-ები დამტკიცებულია ინსულტის პროფილაქტიკისათვის და აქვთ უფრო ხელსაყრელი გვერდითი ეფექტების პროფილი, ვიდრე K-ვიტამინის ანტაგონისტებს პაციენტებში არასარქვლოვანი წინაგულების ციმციმით. DOAC-ების მოქმედების სწრაფი დაწყება ასევეუპირატესობაა, რამაც შეიძლება შეამციროს კარდიოვერსიის დაყოვნება, ისევე როგორც შესაძლოა აღმოფხვრას შუალედური ალტერნატიული ანტიკოაგულანტის საჭიროება.[119]Gibson CM, Basto AN, Howard ML. Direct oral anticoagulants in cardioversion: a review of current evidence. Ann Pharmacother. 2018 Mar;52(3):277-84.
http://www.ncbi.nlm.nih.gov/pubmed/29025267?tool=bestpractice.com
DOAC-ები რეკომენდებულია როგორც ვარფარინზე უპირატესი შესაბამის პაციენტებში (მაგ., პაციენტებში, რომლებსაც არ აქვთ საშუალო ან საშუალოზე მძიმე ხარისხის მიტრალური სტენოზი ან გულის მექანიკური სარქველი).[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[120]National Institute for Health and Care Excellence. Rivaroxaban for the prevention of stroke and systemic embolism in people with atrial fibrillation. Jul 2021 [internet publication].
https://www.nice.org.uk/guidance/TA256
[121]Mincu RI, Mahabadi AA, Totzeck M, et al. Novel anticoagulants versus vitamin K antagonists for cardioversion of non- valvular atrial fibrillation - a meta-analysis of more than 17000 patients. Sci Rep. 2019 Feb 28;9(1):3011.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6395612
http://www.ncbi.nlm.nih.gov/pubmed/30816247?tool=bestpractice.com
[122]Telles-Garcia N, Dahal K, Kocherla C, et al. Non-vitamin K antagonists oral anticoagulants are as safe and effective as warfarin for cardioversion of atrial fibrillation: A systematic review and meta-analysis. Int J Cardiol. 2018 Oct 1;268:143-8.
http://www.ncbi.nlm.nih.gov/pubmed/30041779?tool=bestpractice.com
DOAC-ების გამოყენებას ამ შემთხვევებში მხარს უჭერს რამდენიმე კვლევის მონაცემი, განსაკუთრებით:
GARFIELD-AF კვლევა: ახლად დიაგნოსტირებული წინაგულების ციმციმის მქონე 52,000-ზე მეტი პაციენტის პროსპექტული რეგისტრი. GARFIELD-AF-ის მონაცემების მიხედვით სავარაუდოა, რომ DOAC-ები ასოცირებულია ყველა მიზეზით გამოწვეული სიკვდილობის და სისხლდენის დაბალ რისკთან K ვიტამინის ანტაგონისტებთან, მაგალითად ვარფარინთან შედარებით.[123]Bassand JP, Virdone S, Badoz M, et al. Bleeding and related mortality with NOACs and VKAs in newly diagnosed atrial fibrillation: results from the GARFIELD-AF registry. Blood Adv. 2021 Feb 23;5(4):1081-91.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7903226
http://www.ncbi.nlm.nih.gov/pubmed/33606006?tool=bestpractice.com
RE-LY კვლევა: თრომბინის პირდაპირი ორალური ინჰიბიტორი, დაბიგატრანი შეადარა ვარფარინს. კვლევა მოიცავდა 18,113 პაციენტს და შემდგომი მეთვალყურეობა გაგრძელდა საშუალოდ 2 წელი.[108]Connolly SJ, Ezekowitz MD, Yusuf S, et al; RE-LY Steering Committee and Investigators. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med. 2009 Sep 17;361(12):1139-51.
https://www.nejm.org/doi/10.1056/NEJMoa0905561
http://www.ncbi.nlm.nih.gov/pubmed/19717844?tool=bestpractice.com
RE-LY შედეგების მიხედვით სავარაუდოა, რომ ვარფარინთან შედარებით, დაბიგატრანმა დაბალი დოზით გამოყენებისას ისეთივე ეფექტი აჩვენა, ხოლო მაღალი დოზით გამოყენებისას უპირატესი იყო ინსულტისა და სისტემური ემბოლიზმის სიხშირის შემცირებასთან მიმართებაში (ვარფარინი 1.69% წელიწადში, დაბიგატრანის დაბალი დოზა 1.53% წელიწადში, და დაბიგატრანის უფრო მაღალი დოზა 1.11% წელიწადში ინსულტის და სისტემური ემბოლიზმის პირველადი საბოლოო წერტილისათვის). არასასურველი სისხლდენის შემთხვევების სიხშირე უფრო მცირე იყო დაბალი დოზის შემთხვევაში და მსგავსი იყო დაბიგატრანის უფრო მაღალი დოზის შემთხვევაში ვარფარინთან შედარებით. მიოკარდიუმის ინფარქტის სიხშირე უფრო მაღალი იყო დაბიგატრანის ორივე დოზისას ვარფარინთან შედარებით.[108]Connolly SJ, Ezekowitz MD, Yusuf S, et al; RE-LY Steering Committee and Investigators. Dabigatran versus warfarin in patients with atrial fibrillation. N Engl J Med. 2009 Sep 17;361(12):1139-51.
https://www.nejm.org/doi/10.1056/NEJMoa0905561
http://www.ncbi.nlm.nih.gov/pubmed/19717844?tool=bestpractice.com
[118]O'Dell KM, Igawa D, Hsin J. New oral anticoagulants for atrial fibrillation: a review of clinical trials. Clin Ther. 2012 Apr;34(4):894-901.
http://www.ncbi.nlm.nih.gov/pubmed/22417716?tool=bestpractice.com
[124]Miller CS, Grandi SM, Shimony A, et al. Meta-analysis of efficacy and safety of new oral anticoagulants (dabigatran, rivaroxaban, apixaban) versus warfarin in patients with atrial fibrillation. Am J Cardiol. 2012 Aug 1;110(3):453-60.
http://www.ncbi.nlm.nih.gov/pubmed/22537354?tool=bestpractice.com
ROCKET AF, ARISTOTLE, და ENGAGE-AF კვლევები: Xa fფაქტორის პირდაპირი ორალური ინჰიბიტორები: რივაროქსაბანი, აპიქსაბანი, და ედოქსაბანი შედარებული იყო ვარფარინთან ინსულტის პრევენციისთვის პაციენტებში არასარქვლოვანი წინაგულების ციმციმით ROCKET AF -ში (14,264 პაციენტი, შემდგომი მეთვალყურეობა საშუალოდ 1.9 წელი), ARISTOTLE (18,201 პაციენტი, შემდგომი მეთვალყურეობა საშუალოდ 1.8 წელი), და ENGAGE-AF (21,105 პაციენტი, შემდგომი მეთვალყურეობა საშუალოდ 2.8 წელი), შესაბამისად.[125]Patel MR, Mahaffey KW, Garg J, et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med. 2011;365:883-891.
http://www.nejm.org/doi/full/10.1056/NEJMoa1009638#t=article
http://www.ncbi.nlm.nih.gov/pubmed/21830957?tool=bestpractice.com
[126]Halperin JL, Hankey GJ, Wojdyla DM, et al; ROCKET AF Steering Committee and Investigators. Efficacy and safety of rivaroxaban compared with warfarin among elderly patients with nonvalvular atrial fibrillation in the Rivaroxaban Once Daily, Oral, Direct Factor Xa Inhibition Compared With Vitamin K Antagonism for Prevention of Stroke and Embolism Trial in Atrial Fibrillation (ROCKET AF). Circulation. 2014 Jul 8;130(2):138-46.
https://www.ahajournals.org/doi/full/10.1161/CIRCULATIONAHA.113.005008?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed
http://www.ncbi.nlm.nih.gov/pubmed/24895454?tool=bestpractice.com
[127]Granger CB, Alexander JH, McMurray JJ, et al. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med. 2011;365:981-992.
http://www.nejm.org/doi/full/10.1056/NEJMoa1107039#t=article
http://www.ncbi.nlm.nih.gov/pubmed/21870978?tool=bestpractice.com
[128]Giugliano RP, Ruff CT, Braunwald E, et al. Edoxaban versus warfarin in patients with atrial fibrillation. N Engl J Med. 2013;369:2093-2104.
http://www.nejm.org/doi/full/10.1056/NEJMoa1310907#t=article
http://www.ncbi.nlm.nih.gov/pubmed/24251359?tool=bestpractice.com
ინსულტის ან / და სისტემური ემბოლიის ძირითადი საბოლოო წერტილი იყო წელიწადში 1.7% რივაროქსბანის შემთხვევაში შედარებით, წელიწადში 2.2% ვარფარინთან, ROCKET AF საცდელი პერიოდის განმავლობაში, 1,3% წელიწადში აპიქსაბანის შემთხვევაში შედარებით წელიწადში 1.6% ვარფარინთან ARISTOTLE სასამართლო პროცესზე, და 1.6% წელიწადში უფრო დაბალი დოზის შემთხვევაში და 1.2% წელიწადში უფრო მაღალი დოზით ედოქსბანის შმეთხვევაში, შედარებით, წელიწადში 1.5% ვარფარინთან ENGAGE-AF საცდელი პერიოდის განმავლობაში.[125]Patel MR, Mahaffey KW, Garg J, et al. Rivaroxaban versus warfarin in nonvalvular atrial fibrillation. N Engl J Med. 2011;365:883-891.
http://www.nejm.org/doi/full/10.1056/NEJMoa1009638#t=article
http://www.ncbi.nlm.nih.gov/pubmed/21830957?tool=bestpractice.com
[126]Halperin JL, Hankey GJ, Wojdyla DM, et al; ROCKET AF Steering Committee and Investigators. Efficacy and safety of rivaroxaban compared with warfarin among elderly patients with nonvalvular atrial fibrillation in the Rivaroxaban Once Daily, Oral, Direct Factor Xa Inhibition Compared With Vitamin K Antagonism for Prevention of Stroke and Embolism Trial in Atrial Fibrillation (ROCKET AF). Circulation. 2014 Jul 8;130(2):138-46.
https://www.ahajournals.org/doi/full/10.1161/CIRCULATIONAHA.113.005008?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed
http://www.ncbi.nlm.nih.gov/pubmed/24895454?tool=bestpractice.com
[127]Granger CB, Alexander JH, McMurray JJ, et al. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med. 2011;365:981-992.
http://www.nejm.org/doi/full/10.1056/NEJMoa1107039#t=article
http://www.ncbi.nlm.nih.gov/pubmed/21870978?tool=bestpractice.com
[128]Giugliano RP, Ruff CT, Braunwald E, et al. Edoxaban versus warfarin in patients with atrial fibrillation. N Engl J Med. 2013;369:2093-2104.
http://www.nejm.org/doi/full/10.1056/NEJMoa1310907#t=article
http://www.ncbi.nlm.nih.gov/pubmed/24251359?tool=bestpractice.com
ერთ პროსპექტული კოჰორტული კვლევა, რომელიც ადარებს რივაროქსაბანს K-ვიტამინის ანტაგონისტს სისხლდენის რისკის მიხედვით პაციენტებში 80 წლის ზემოთ, რომელთაც აქვთ არასარქვლოვანი წინაგულების ციმციმი: მასიური სისხლდენის პირველადი საბოლოო წერტილი დაფიქსირდა პაციენტების 6.5% -ში, რომლებიც მკურნალობდნენ რივაროქსაბანით და 11.2% პაციენტებში K ვიტამინის ანტაგონისტებით.[129]Hanon O, Vidal JS, Pisica-Donose G, et al. Bleeding risk with rivaroxaban compared with vitamin K antagonists in patients aged 80 years or older with atrial fibrillation. Heart. 2021 Sep;107(17):1376-82.
http://www.ncbi.nlm.nih.gov/pubmed/33262185?tool=bestpractice.com
ფატალური სისხლდენა გამოვლინდა რივაროქსაბანის პაციენტების 0.9%-ში და იმ პაციენტების 3.3%-ში, რომლებიც მკურნალობას იტარებდნენ K ვიტამინის ანტაგონისტებით.[129]Hanon O, Vidal JS, Pisica-Donose G, et al. Bleeding risk with rivaroxaban compared with vitamin K antagonists in patients aged 80 years or older with atrial fibrillation. Heart. 2021 Sep;107(17):1376-82.
http://www.ncbi.nlm.nih.gov/pubmed/33262185?tool=bestpractice.com
ამ კვლევებმა, მეტა-ანალიზიისა და სისტემური მიმოხილვის შედეგებთან ერთად აჩვენა, რომ DOAC-ები არ ჩამოუვარდება ვარფარინს ინსულტის პრევენციისთვის პაციენტებში, რომელთაც აქვთ არასარქვლოვანი წინაგულების ციმციმი, და შესაძლოა დაკავშირებული იყოს ფატალური სისხლდენის შემცირებულ რისკთან.[124]Miller CS, Grandi SM, Shimony A, et al. Meta-analysis of efficacy and safety of new oral anticoagulants (dabigatran, rivaroxaban, apixaban) versus warfarin in patients with atrial fibrillation. Am J Cardiol. 2012 Aug 1;110(3):453-60.
http://www.ncbi.nlm.nih.gov/pubmed/22537354?tool=bestpractice.com
[129]Hanon O, Vidal JS, Pisica-Donose G, et al. Bleeding risk with rivaroxaban compared with vitamin K antagonists in patients aged 80 years or older with atrial fibrillation. Heart. 2021 Sep;107(17):1376-82.
http://www.ncbi.nlm.nih.gov/pubmed/33262185?tool=bestpractice.com
[130]Caldeira D, Rodrigues FB, Barra M, et al. Non-vitamin K antagonist oral anticoagulants and major bleeding-related fatality in patients with atrial fibrillation and venous thromboembolism: a systematic review and meta-analysis. Heart. 2015;101:1204-1211.
http://www.ncbi.nlm.nih.gov/pubmed/26037103?tool=bestpractice.com
[131]Lowenstern A, Al-Khatib SM, Sharan L, et al. Interventions for preventing thromboembolic events in patients with atrial fibrillation: a systematic review. Ann Intern Med. 2018 Dec 4;169(11):774-87.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6825839
http://www.ncbi.nlm.nih.gov/pubmed/30383133?tool=bestpractice.com
[132]Ng SS, Lai NM, Nathisuwan S, et al. Comparative efficacy and safety of warfarin care bundles and novel oral anticoagulants in patients with atrial fibrillation: a systematic review and network meta-analysis. Sci Rep. 2020 Jan 20;10(1):662.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6971267
http://www.ncbi.nlm.nih.gov/pubmed/31959803?tool=bestpractice.com
[  ]
How do factor Xa inhibitors compare with warfarin for prevention of cerebral and systemic embolism in people with atrial fibrillation (AF)?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2101/fullსწორი პასუხის ჩვენება[მტკიცებულების დონე A]bbb5debd-36db-4f9c-91b9-510fdd800ad2ccaAროგორ ადარებენ Xa ფაქტორის ინჰიბიტორებს ვარფარინთან ცერებრალური და სისტემური ემბოლიზმის პრევენციისთვის წინაგულების ფიბრილაციის (AF) მქონე ადამიანებში? აქედან გამომდინარე, მიზანშეწონილია DOAC- ების გამოყენება პირველი რიგის აგენტების სახით, ან როგორც ვარფარინის შემცვლელი AF-ის მქონე პაციენტებში.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
ამჟამინდელი მტკიცებულებების საფუძველზე დაბიგატრანი მიჩნეულია პირველი რიგის აგენტად ან ვარფარინის შემდგომ ჩამნაცვლებლად შესაბამის პაციენტებში, რომელთაც არ აღენიშნებათთირკმლის უკმარისობა ან მექანიკური ხელოვნური სარქველები.[118]O'Dell KM, Igawa D, Hsin J. New oral anticoagulants for atrial fibrillation: a review of clinical trials. Clin Ther. 2012 Apr;34(4):894-901.
http://www.ncbi.nlm.nih.gov/pubmed/22417716?tool=bestpractice.com
[124]Miller CS, Grandi SM, Shimony A, et al. Meta-analysis of efficacy and safety of new oral anticoagulants (dabigatran, rivaroxaban, apixaban) versus warfarin in patients with atrial fibrillation. Am J Cardiol. 2012 Aug 1;110(3):453-60.
http://www.ncbi.nlm.nih.gov/pubmed/22537354?tool=bestpractice.com
]
How do factor Xa inhibitors compare with warfarin for prevention of cerebral and systemic embolism in people with atrial fibrillation (AF)?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2101/fullსწორი პასუხის ჩვენება[მტკიცებულების დონე A]bbb5debd-36db-4f9c-91b9-510fdd800ad2ccaAროგორ ადარებენ Xa ფაქტორის ინჰიბიტორებს ვარფარინთან ცერებრალური და სისტემური ემბოლიზმის პრევენციისთვის წინაგულების ფიბრილაციის (AF) მქონე ადამიანებში? აქედან გამომდინარე, მიზანშეწონილია DOAC- ების გამოყენება პირველი რიგის აგენტების სახით, ან როგორც ვარფარინის შემცვლელი AF-ის მქონე პაციენტებში.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
ამჟამინდელი მტკიცებულებების საფუძველზე დაბიგატრანი მიჩნეულია პირველი რიგის აგენტად ან ვარფარინის შემდგომ ჩამნაცვლებლად შესაბამის პაციენტებში, რომელთაც არ აღენიშნებათთირკმლის უკმარისობა ან მექანიკური ხელოვნური სარქველები.[118]O'Dell KM, Igawa D, Hsin J. New oral anticoagulants for atrial fibrillation: a review of clinical trials. Clin Ther. 2012 Apr;34(4):894-901.
http://www.ncbi.nlm.nih.gov/pubmed/22417716?tool=bestpractice.com
[124]Miller CS, Grandi SM, Shimony A, et al. Meta-analysis of efficacy and safety of new oral anticoagulants (dabigatran, rivaroxaban, apixaban) versus warfarin in patients with atrial fibrillation. Am J Cardiol. 2012 Aug 1;110(3):453-60.
http://www.ncbi.nlm.nih.gov/pubmed/22537354?tool=bestpractice.com
DOAC-ები ზოგადად უსაფრთხოოა ხანდაზმულ პაციენტებში; თუმცა, დაბიგატრანი შესაძლოა ასოცირებული იყოს გასტროინტესტინური სისხლდენის გაზრდილ რისკთან ვარფარინთან შედარებით >75 წელზე პაციენტებში.[133]Sharma M, Cornelius VR, Patel JP, et al. Efficacy and harms of direct oral anticoagulants in the elderly for stroke prevention in atrial fibrillation and secondary prevention of venous thromboembolism: systematic review and meta-analysis. Circulation. 2015 Jul 21;132(3):194-204.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4765082
http://www.ncbi.nlm.nih.gov/pubmed/25995317?tool=bestpractice.com
[134]Gommans E, Grouls RJE, Kerkhof D, et al. Dabigatran trough concentrations in very elderly patients. Eur J Hosp Pharm. 2021 Jul;28(4):231-3.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8239269
http://www.ncbi.nlm.nih.gov/pubmed/32978221?tool=bestpractice.com
DOACs სიფრთხილით უნდა გამოვიყენოთ თირკმლის უკმარისობის მქონე პაციენტებში. პაციენტებში, რომელთაც აქვთ არასარქვლოვანი AF და თირკმლის მსუბუქი ან ზომიერი უკმარისობა, დაფიქსირდა, რომ DOAC-ების გამოყენება დაკავშირებული იყო ინსულტის ან სისტემური ემბოლიის და ძირითადი სისხლდენების რისკის შემცირებასთან, ვარფარინთან შედარებით, რაც მიუთითებს ამ აგენტების დადებით მოქმედებაზე პაციენტებში, რომლებსაც აქვთ თირკმლის მსუბუქი ან ზომიერი დაავადება.[135]Del-Carpio Munoz F, Gharacholou SM, Munger TM, et al. Meta-analysis of renal function on the safety and efficacy of novel oral anticoagulants for atrial fibrillation. Am J Cardiol. 2016 Jan 1;117(1):69-75.
http://www.ncbi.nlm.nih.gov/pubmed/26698882?tool=bestpractice.com
ზოგიერთი DOAC შესაძლოა გამოყენებული იქნას თირკმლის ფუნქციის დარღვევის მქონე პაციენტებში. თუ DOAC გამოსადეგია, თირკმლის ფუნქციის დარღვევის ხარისხიდან და გამოყენების ჩვენებიდან გამომდინარე, შეიძლება საჭირო გახდეს დოზის კორექცია; გაიარეთ დანიშნულების ინფორმაციის შესახებ კონსულტაცია თირკმელების ფუნქციის დარღვევის მქონე პაციენტებისათვის სპეციფიკური ინსტრუქციისთვის. DOAC-ები არ უნდა იქნას გამოყენებული პაციენტებში მექანიკური ხელოვნური სარქველებით ან საშუალო-მძიმე ხარისხის მიტრალური სტენოზის დროს ამ პაციენტებში ინსულტის, გულის შეტევის და სისხლის შედედების გაზრდილი რისკის გამო არც ჰეპარინთან (მათ შორის დაბალი მოლეკულური წონის ჰეპარინი), ჰეპარინის წარმოებულებთან ან ვარფარინთან კომბინაციაში.[115]Alpert JS. Take-home messages from the recently updated AHA/ACC guidelines for atrial fibrillation. Am J Med. 2019 Dec;132(12):1363-4.
http://www.ncbi.nlm.nih.gov/pubmed/31401166?tool=bestpractice.com
შაქრიანი დიაბეტის მქონე პაციენტები არიან დიაბეტის გართულებების რისკის ქვეშ როდესაც მკურნალობა მიმდინარეობს ორალური კოაგულანტებით; როგორც ჩანს, ეს რისკი DOAC-ებით მკურნალობისას უფრო დაბალია K ვიტამინის ანტაგონისტებთან შედარებით. დაბიგატრანს უპირატესოიბა ენიჭება მისი ეფექტურობისა და არასასურველი ეფექტების დაბალი სიხშირის გამო აღნიშნული ჯგუფის პაციენტებში.[136]Jin H, Zhu K, Wang L, et al. A network meta-analysis of non-vitamin K antagonist oral anticoagulants versus warfarin in patients with atrial fibrillation and diabetes mellitus. Acta Cardiol. 2021 Nov;76(9):960-9.
http://www.ncbi.nlm.nih.gov/pubmed/33432890?tool=bestpractice.com
[137]Huang HK, Liu PP, Lin SM, et al. Diabetes-related complications and mortality in patients with atrial fibrillation receiving different oral anticoagulants: a nationwide analysis. Ann Intern Med. 2022 Apr;175(4):490-8.
http://www.ncbi.nlm.nih.gov/pubmed/35157495?tool=bestpractice.com
ვარფარინი კვლავ რჩება პირველი-რიგის არჩევის თერაპიად წინაგულების ციმციმის მქონე პაციენტებში, რომელთაც აქვთ საშუალო-მძიმე ფორმის რევმატიული მიტრალური სტენოზი ან გულის მექანიკური სარქველები. იმის გამო, რომ თერაპიული ეფექტისთვის ვარფარინს სჭირდება რამდენიმე დღე, ახალგამოვლენილი წინაგულების ფიბრილაციით წარმოდგენილი ვარფარინით ნამკურნალევი პაციენტების მკურნალობა ხდება ინტრავენური ჰეპარინით (აქტივირებული ნაწილობრივი თრომბოპლასტინის დრო [aPTT] 45-60 წამი) ან კანქვეშ დაბალმოლეკულური ჰეპარინით სანამ ელოდებიან კარდიოვერსიას და ფასდება ხანგრძლივი ანტიკოაგულაციისთვის. მას შემდეგ, რაც პაციენტთან დადგინდება ვარფარინის საჭიროება, ვარფარინის ეფექტურობა და ანტიკოაგულაციური უსაფრთხოება მნიშვნელოვნად არის დამოკიდებული ანტიკოაგულაციური კონტროლის ხარისხზე, რაც აისახება INR 2-3 თერაპიულ დიაპაზონში ყოფნის საშუალო დროით (TTR). SAMe-TT(2)R(2) ქულათა სისტემა (სქესის, ასაკის, სამედიცინო ისტორიის, მკურნალობის ურთიერთკავშირის, თამბაქოს გამოყენებისა და რასის გათვალისწინებით) არის ინსტრუმენტი, რომელიც შესაძლოა დაგვეხმაროს პაციენტების იდენტიფიცირებაში, რომელთაც არასდროს მიუღიათ ანტიკოაგულანტი და რომლებიც ნაკლებ სავარაუდოა რომ შეინარჩუნებენ TTR >70%-ს და შესაბამისად რომელთა მართვა უნდა განხორციელდეს DOAC-ებით ნაცვლად ვარფარინისა.[138]Gallego P, Roldán V, Marin F, et al. SAMe-TT2R2 score, time in therapeutic range, and outcomes in anticoagulated patients with atrial fibrillation. Am J Med. 2014 Nov;127(11):1083-8.
https://www.amjmed.com/article/S0002-9343(14)00459-8/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/24858062?tool=bestpractice.com
[139]Lip GY, Haguenoer K, Saint-Etienne C, et al. Relationship of the SAMe-TT(2)R(2) score to poor-quality anticoagulation, stroke, clinically relevant bleeding, and mortality in patients with atrial fibrillation. Chest. 2014 Sep;146(3):719-26.
http://www.ncbi.nlm.nih.gov/pubmed/24722973?tool=bestpractice.com
SAMe-TT₂R₂ score
Opens in new window
თუ არ არსებობს ინსულტის რისკფაქტორები, (ასპირინი დამოუკიდებლად ან კლოპიდოგრელთან კომბინაციაში) არ არის რეკომენდებული ინსულტის რისკის შესამცირებლად ან თრომბოემბოლიური მოვლენების თავიდან ასაცილებლად.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
დიდ ბრიტანეთში, ჯანდაცვის და სამედიცინო დახმარების დახელოვნების ეროვნული ინსტიტუტი (NICE) გვირჩევს, რომ AF-ის მქონე მოზრდილებს არ უნდა დაუნიშნოთ ასპირინი მონოთერაპიის სახით ინსულტის პრევენციისთვის. AF -ის მქონე მოზრდილებმა, რომლებსაც დანიშნული აქვთ ანტიკოაგულაცია, უნდა განიხილონ ვარიანტები მათ ჯანდაცვის პროფესიონალთან ერთად სულ მცირე წელიწადში ერთხელ.[11]National Institute for Health and Care Excellence. Atrial fibrillation: diagnosis and management. Jun 2021 [internet publication].
https://www.nice.org.uk/guidance/ng196
უპირატესი ანტიკოაგულაციის სტრატეგია დამოკიდებულია გამოვლინებაზე. პაციენტის გამოვლინებისა და დიაგნოსტიკური შეფასების ფაქტორები, რომლებიც შესაფერის მკურნალობას მიუთითებენ შეიცავს:
თუ წინაგულების ციმციმი გაურკვეველი ხანგრძლივობისაა, ან თუ TOE შესრულება შეუძლებელია, პაციენტის მკურნალობა უნდა განხორციელდეს, როგორც სავარაუდო თრომბის შემთხვევაში და უნდა დაიცვან რეკომენდაციები, როგორც LA თრომბის დროს.
წინაგულების ციმციმის ფონზე მარცხენა წინაგულის დანამატს შეუძლია როლი შეასრულოს სისხლის სტაზსა და თრომბის წარმოქმნაში, და შესაბამისად, იყოს ემბოლიის წყარო.[17]Katsanos AH, Kamel H, Healey JS, et al. Stroke prevention in atrial fibrillation: looking forward. Circulation. 2020 Dec 15;142(24):2371-88.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.120.049768
http://www.ncbi.nlm.nih.gov/pubmed/33315494?tool=bestpractice.com
მიუხედავად იმისა, რომ ორალური ანტიკოაგულაცია არის სტანდარტი იშემიური ინსულტის შესამცირებლად პაციენტებში წინაგულების ციმციმით, ის უკუნაჩვენებია ზოგიერთ პაციენტში დიდი სისხლდენის გადაჭარბებული რისკის გამო.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
მარცხენა წინაგულის დანამატის ოკლუზია (LAAO) შეიძლება ჩაითვალოს ინსულტის პრევენციის ალტერნატივად ინსულტის საშუალო და მაღალი რისკის მქონე პაციენტებში (CHA2DS2-VASc ქულა ≥2), როდესაც არსებობს ანტიკოაგულანტების გამოყენებაზე აბსოლუტური უკუჩვენებები (შეუქცევადი მიზეზის გამო), ან სისხლდენის რისკი აღემატება სარგებელს.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[2]Hindricks G, Potpara T, Dagres N, et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2021 Feb 1;42(5):373-498.
https://academic.oup.com/eurheartj/article/42/5/373/5899003?login=false
[11]National Institute for Health and Care Excellence. Atrial fibrillation: diagnosis and management. Jun 2021 [internet publication].
https://www.nice.org.uk/guidance/ng196
[140]Glikson M, Wolff R, Hindricks G, et al. EHRA/EAPCI expert consensus statement on catheter-based left atrial appendage occlusion - an update. Europace. 2020 Feb 1;22(2):184.
https://academic.oup.com/europace/article/22/2/184/5557705
მკურნალობის შესახებ დამატებითი ინფორმაციისთვის იხილეთ დადგენილი წინაგულების ფიბრილაცია.
ჰემოდინამიკურად სტაბილური წინაგულების ფიბრილაცია: სიმპტომური
პაციენტები საჭიროებს რითმის მაკონტროლირებელ თერაპიას სანამ კარდიოვერსია წარმატებული იქნება. თუ არ არის გულის უკმარისობის მტკიცებულება, ბეტა-ბლოკერები (მაგ. ინტრავენური ესმოლოლი, პროპრანოლოლი, მეტოპროლოლი, პერორალური ატენოლოლი, მეტოპროლოლი, ნადოლოლი, პროპრანოლოლი, ბისოპროლოლი, კარვედილოლი) ან არა-დიჰიდროპირიდინული კალციუმის-არხების ბლოკატორები (მათ შორის დილთიაზემი, ვერაპამილი) არის უპირატესი არჩევანი.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
არა-დიჰიდროპირიდინული კალციუმის არხების ბლოკატორები სასარგებლოა პარკუჭოვანი სიხშირის კონტროლისათვის ადრეული აგზნების არარსებობის შემთხვევაში. ისინი უზრუნველყოფენ სიხშირის მიზანეწონილ კონტროლს და ასევე აუმჯობესებენ წინაგულების ციმციმთან დაკავშირებულ სიმპტომებს ბეტა ბლოკერებთან შედარებით.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
თუ რიტმის კონტროლი არაადექვატურია მონოთერაპიით, შესაძლოა ბეტა ბლოკატორისა და კალციუმის არხების ბლოკატორების კომბინაციის გამოყენება. საჭიროა პაციენტის ფრთხილი მონიტორინგი ატრიოვენტრიკულური კვანძოვანი ჭარბი ბლოკადის პრევენციისთვის.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
თუ არსებობს მტკიცებულება გულის დეკომპენსირებული უკმარისობის, ამ შემთხვევაში არა-დიჰიდროპირიდინული კალციუმის არხების ბლოკატორები უკუნაჩვენებია.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
სხვადასხვა ბეტა-ბლოკატორები ან ამიოდარონი შესაძლოა გამოვიყენოთ რითმის კონტროლისთვის AF-ის და გულის უკმარისობის მქონე პაციენტებში.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[21]Gorenek B, Halvorsen S, Kudaiberdieva G, et al. Atrial fibrillation in acute heart failure: A position statement from the Acute Cardiovascular Care Association and European Heart Rhythm Association of the European Society of Cardiology. Eur Heart J Acute Cardiovasc Care. 2020 Jun;9(4):348-57.
https://academic.oup.com/ehjacc/article/9/4/348/5950241
http://www.ncbi.nlm.nih.gov/pubmed/31976747?tool=bestpractice.com
პაციენტები, რომლებიც წარმოდგენილია ახლადდაწყებული წინაგულების ფიბრილაციით, <48 საათის ხანგრძლივობით, და ტრანსეზოფაგურ ექოკარდიოგრამაზე მარცხენა წინაგულის თრომბის მტკიცებულების გარეშე უნდა ჩაუტარდეთ კარდიოვერსია პირდაპირი დენით ან ფარმაკოლოგიურად. კარდიოვერსია პირდაპირი დენით არის სწრაფი, უსაფრთხო და ეფექტური. ფარმაკოლოგიური კარდიოვერსია მიიღწევა ანტიარითმიული აგენტების გამოყენებით.[141]Heldal M, Atar D. Pharmacological conversion of recent-onset atrial fibrillation: a systematic review. Scand Cardiovasc J Suppl. 2013 Feb;47(1):2-10.
http://www.ncbi.nlm.nih.gov/pubmed/23067130?tool=bestpractice.com
თუმცა, ისინი სიფრთხილით უნდა გამოვიყენოთ, ვინაიდან შესაძლოა გამოიწვიონ ბრადიკარდია ან ტაქიარითმიები. ანტი-არითმიული მედიკამენტები ვარიაბელური, მაგრამ გამოხატული ეფქტურობით ახლადგამოვლენილი AF-ის კარდიოვერსიისთვის, მოიცავს ფლეკაინიდს, პროპაფენონს, იბუტილიდს, ვერნაკალანტს, დრონედარონს და ამიოდარონს.[142]Singh BN, Connolly SJ, Crijns HJ, et al; EURIDIS and ADONIS Investigators. Dronedarone for maintenance of sinus rhythm in atrial fibrillation or flutter. N Engl J Med. 2007 Sep 6;357(10):987-99.
http://www.nejm.org/doi/full/10.1056/NEJMoa054686#t=article
http://www.ncbi.nlm.nih.gov/pubmed/17804843?tool=bestpractice.com
[143]Le Heuzey JY, De Ferrari GM, Radzik D, et al. A short-term, randomized, double-blind, parallel-group study to evaluate the efficacy and safety of dronedarone versus amiodarone in patients with persistent atrial fibrillation: the DIONYSOS study. J Cardiovasc Electrophysiol. 2010 Jun 1;21(6):597-605.
http://www.ncbi.nlm.nih.gov/pubmed/20384650?tool=bestpractice.com
[144]Hohnloser SH, Crijns HJ, van Eickels M, et al; ATHENA Investigators. Effect of dronedarone on cardiovascular events in atrial fibrillation. N Engl J Med. 2009 Feb 12;360(7):668-78.
https://www.nejm.org/doi/10.1056/NEJMoa0803778
http://www.ncbi.nlm.nih.gov/pubmed/19213680?tool=bestpractice.com
[145]Roy D, Pratt CM, Torp-Pedersen C, et al; Atrial Arrhythmia Conversion Trial Investigators. Vernakalant hydrochloride for rapid conversion of atrial fibrillation: a phase 3, randomized, placebo-controlled trial. Circulation. 2008 Mar 25;117(12):1518-25.
http://circ.ahajournals.org/cgi/content/full/117/12/1518
http://www.ncbi.nlm.nih.gov/pubmed/18332267?tool=bestpractice.com
[146]Kowey PR, Dorian P, Mitchell LB, et al; Atrial Arrhythmia Conversion Trial Investigators. Vernakalant hydrochloride for the rapid conversion of atrial fibrillation after cardiac surgery: a randomized, double-blind, placebo-controlled trial. Circ Arrhythm Electrophysiol. 2009 Dec;2(6):652-9.
http://circep.ahajournals.org/content/2/6/652.long
http://www.ncbi.nlm.nih.gov/pubmed/19948506?tool=bestpractice.com
[147]Camm AJ, Capucci A, Hohnloser SH, et al; AVRO Investigators. A randomized active-controlled study comparing the efficacy and safety of vernakalant to amiodarone in recent-onset atrial fibrillation. J Am Coll Cardiol. 2011 Jan 18;57(3):313-21.
https://www.sciencedirect.com/science/article/pii/S073510971004413X?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/21232669?tool=bestpractice.com
[148]National Institute for Health and Care Excellence. Dronedarone for the treatment of non-permanent atrial fibrillation. 1 December 2012 [internet publication].
http://guidance.nice.org.uk/ta197
სინუსური რითმის აღდგენისათვის III კლასის აგენტები (მათ შორის ამიოდარონი და იბუტილიდი) ნაკლებად ეფექტურია IC კლასის აგენტებთან (ფლეკაინიდი და პროპაფენონი) შედარებით.[149]Kochiadakis GE, Igoumenidis NE, Hamilos ME, et al. A comparative study of the efficacy and safety of procainamide versus propafenone versus amiodarone for the conversion of recent-onset atrial fibrillation. Am J Cardiol. 2007 Jun 15;99(12):1721-5.
https://www.ajconline.org/article/S0002-9149(07)00508-5/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/17560882?tool=bestpractice.com
[150]Xanthos T, Bassiakou E, Vlachos IS, et al. Intravenous and oral administration of amiodarone for the treatment of recent onset atrial fibrillation after digoxin administration. Int J Cardiol. 2007 Oct 18;121(3):291-5.
http://www.ncbi.nlm.nih.gov/pubmed/17434635?tool=bestpractice.com
[151]Xanthos T, Prapa V, Papadimitriou D, et al. Comparative study of intravenous amiodarone and procainamide in the treatment of atrial fibrillation of recent onset. Minerva Cardioangiol. 2007 Aug;55(4):433-41.
http://www.ncbi.nlm.nih.gov/pubmed/17653020?tool=bestpractice.com
[152]Markey GC, Salter N, Ryan J. Intravenous flecainide for emergency department management of acute atrial fibrillation. J Emerg Med. 2018 Mar;54(3):320-27.
http://www.ncbi.nlm.nih.gov/pubmed/29269083?tool=bestpractice.com
ინტრავენურმა ვერნაკალანტმა აჩვენა უმაღლესი ეფექტურობა ამიოდარონთან შედარებით ბოლოხანს აღმოცენებული წინაგულების ციმციმის მწვავე კონვერსიისთვის.[147]Camm AJ, Capucci A, Hohnloser SH, et al; AVRO Investigators. A randomized active-controlled study comparing the efficacy and safety of vernakalant to amiodarone in recent-onset atrial fibrillation. J Am Coll Cardiol. 2011 Jan 18;57(3):313-21.
https://www.sciencedirect.com/science/article/pii/S073510971004413X?via%3Dihub
http://www.ncbi.nlm.nih.gov/pubmed/21232669?tool=bestpractice.com
პერორალური ვერნაკალანტი უფრო მეტად ეფექტურია კარდიოვერსიის შემდეგ წინაგულების ფიბრილაციის ხელახალი განვითარების პრევენციისთვის.[153]Torp-Pedersen C, Raev DH, Dickinson G, et al. A randomized, placebo-controlled study of vernakalant (oral) for the prevention of atrial fibrillation recurrence after cardioversion. Circ Arrhythm Electrophysiol. 2011 Oct;4(5):637-43.
https://www.ahajournals.org/doi/10.1161/CIRCEP.111.962340
http://www.ncbi.nlm.nih.gov/pubmed/21841207?tool=bestpractice.com
<48 საათის ახალგამოვლენილი წინაგულების ფიბრილაციით წარმოდგენილ პაციენტებში, რომელთაც არ აქვთ მარცხენა წინაგულის თრომბის მტკიცებულება ანტიკოაგულაციით მართვის სტრატეგია შემდეგნაირია:[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
თუ CHA2DS2-VASc ქულა არის 0-1, ანტიკოაგულაცია არ არის საჭირო.
თუ CHA2DS2-VASc ქულა არის ≥2, კარდიოვერსიამდე უნდა დაიწყოს ინტრავენური ჰეპარინი (aPTT 45-60 წამი) ან დაბალმოლეკულური ჰეპარინი კანქვეშ. სინუსური რითმის აღდგენის შემდეგ, პაციენტმა უმჯობესია დაიწყოს DOAC-ის მიღება, თუ არ არის DOAC-ისთვის მიუღებელი პირობა (მაგ, საშუალო-მძიმე ფორმის მიტრალური სტენოზი ან მექანიკური ხელოვნური სარქველი) ან თუ DOAC-ები მიუწვდომელია. ჰეპარინის შეწყვეტის შემდეგ, DOAC- ის პირველი დოზა ჩვეულებრივ მიიღება შემდეგი დაგეგმილი დოზის დროზე; ამასთან, საჭიროა კონსულტაცია ადგილობრივ გაიდლაინებთან თითოეული DOAC- ის თაობაზე. თუ არ იყენებთ DOACs-ს, დაიწყეთ ვარფარინი და განაგრძეთ ჰეპარინი სანამ ვარფარინის დონეები თერაპიული იქნება (INR 2-3).
DOAC-ები არ უნდა იქნას გამოყენებული პაციენტებში მექანიკური ხელოვნური სარქველითა და მიტრალური სტენოზით. ასეთ შემთხვევებში ვარფარინი არის რეკომენდებული ანტიკოაგულანტი. არ არის რეკომენდებული DOAC-ების ერთდროული გამოყენება ჰეპარინთან (მათ შორის დაბალმოლეკულურ ჰეპარინთან), ჰეპარინის წარმოებულებთან ან ვარფარინთან ერთად. DOACs სიფრთხილით უნდა გამოვიყენოთ თირკმლის უკმარისობის მქონე პაციენტებში; მკურნალობის დანიშვნასთან დაკავშირებული ინფორმაციისთვის მიმართეთ შესაბამის გზამკვლევს.
ანტიკოაგულაცია უნდა დადგინდეს კარდიოვერსიამდე და გაგრძელდეს მინიმუმ 4 კვირის განმავლობაში, და ზოგიერთ პაციენტში შესაძლოა საჭირო გახდეს უფრო დიდი ხნის განმავლობაშიც.[48]Chyou JY, Barkoudah E, Dukes JW, et al. Atrial fibrillation occurring during acute hospitalization: a scientific statement from the American Heart Association. Circulation. 2023 Apr 11;147(15):e676-98.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001133
http://www.ncbi.nlm.nih.gov/pubmed/36912134?tool=bestpractice.com
[154]Sorino M, Colonna P, De Luca L, et al. Post-cardioversion transesophageal echocardiography (POSTEC) strategy with the use of enoxaparin for brief anticoagulation in atrial fibrillation patients: the multicenter POSTEC trial (a pilot study). J Cardiovasc Med (Hagerstown). 2007 Dec;8(12):1034-42.
http://www.ncbi.nlm.nih.gov/pubmed/18163016?tool=bestpractice.com
თუ სიმპტომები გამოვლინდა 48 საათის ან მეტი ხნის განმავლობაში, რეკომენდებულია 3-კვირიანი უწყვეტი ანტიკოაგულაციური თერაპიის რეჟიმი ან გამოსახულებითი შეფასება, რათა გამოირიცხოს ინტრაკარდიალური თრომბის არსებობა კარდიოვერსიის არჩევამდე.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
CHA2DS2-VASc ქულა აგრეთვე წინასწარმეტყველებს კარდიოვერსიის შემდეგ კარდიოვასკულური გართულებების რისკს.[155]Grönberg T, Hartikainen JE, Nuotio I, et al. Anticoagulation, CHA2DS2VASc score, and thromboembolic risk of cardioversion of acute atrial fibrillation (from the FinCV study). Am J Cardiol. 2016 Apr 15;117(8):1294-8.
http://www.ncbi.nlm.nih.gov/pubmed/26892448?tool=bestpractice.com
ამ პაციენტებში ანტიკოაგულაციით მართვის სტრატეგია შემდეგნაირია:
თუ CHA2DS2-VASc ქულა არის 0-1, უნდა დაიწყოს ჰეპარინი და კარდიოვერსია დაყოვნდეს სანამ პაციენტი ჰეპარინზეა, სამიზნე აქტივირებული ნაწილობრივი თრომბოპლასტინის დრო უნდა იყოს 45-60 წამი. წარმატებული კარდიოვერსიის შემდეგ შესაძლებელია ჰეპარინის შეწყვეტა. ამჯამად არ არსებობს მტკიცებულება გრძეკვადიანი ანტიკოაგულაციის მხარდასაჭერად პაციენტებში 1 ან უფრო დაბალი ქულით. თუმცა, თერაპიული გადაწყვეტილებები უნდა ეფუძნებოდეს ტრომბოემბოლიის და სისხლდენის რისკის ინდივიდუალურ შეფასებას;გრძელვადიანი ანტიკოაგულაცია ყოველთვის საჭიროა კიბოს ნებისმიერი ფორმის მქონე პაციენტებში, მიუხედავად CHA₂DS₂-VASc ქულისა, სინუსური რითმის აღდგენის შემდეგაც კი.[154]Sorino M, Colonna P, De Luca L, et al. Post-cardioversion transesophageal echocardiography (POSTEC) strategy with the use of enoxaparin for brief anticoagulation in atrial fibrillation patients: the multicenter POSTEC trial (a pilot study). J Cardiovasc Med (Hagerstown). 2007 Dec;8(12):1034-42.
http://www.ncbi.nlm.nih.gov/pubmed/18163016?tool=bestpractice.com
[156]Sulzgruber P, Wassmann S, Semb AG, et al. Oral anticoagulation in patients with non-valvular atrial fibrillation and a CHA2DS2-VASc score of 1: a current opinion of the European Society of Cardiology Working Group on Cardiovascular Pharmacotherapy and European Society of Cardiology Council on Stroke. Eur Heart J Cardiovasc Pharmacother. 2019 Jul 1;5(3):171-80.
https://academic.oup.com/ehjcvp/article/5/3/171/5497479
http://www.ncbi.nlm.nih.gov/pubmed/31119266?tool=bestpractice.com
[157]Barra S, Providência R. Anticoagulation in atrial fibrillation. Heart. 2021 Mar;107(5):419-27.
http://www.ncbi.nlm.nih.gov/pubmed/33115763?tool=bestpractice.com
[158]Apenteng PN, Virdone S, Hobbs FR, et al. Two-year outcomes of UK patients newly diagnosed with atrial fibrillation: findings from the prospective observational cohort study GARFIELD-AF. Br J Gen Pract. 2022 Feb 18 [Epub ahead of print].
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9119814
http://www.ncbi.nlm.nih.gov/pubmed/35577587?tool=bestpractice.com
თუ გადაწყდა გრძელვადიანი ანტიკოაგულაციის გაგრძელება პაციენტებში, რომელთა CHA₂DS₂-VASc ქულა არის 1, DOAC-ებს აქვს უპირატესი სარგებელი K-ვიტამინის ანტაგონისტებთან შედარებით[156]Sulzgruber P, Wassmann S, Semb AG, et al. Oral anticoagulation in patients with non-valvular atrial fibrillation and a CHA2DS2-VASc score of 1: a current opinion of the European Society of Cardiology Working Group on Cardiovascular Pharmacotherapy and European Society of Cardiology Council on Stroke. Eur Heart J Cardiovasc Pharmacother. 2019 Jul 1;5(3):171-80.
https://academic.oup.com/ehjcvp/article/5/3/171/5497479
http://www.ncbi.nlm.nih.gov/pubmed/31119266?tool=bestpractice.com
[157]Barra S, Providência R. Anticoagulation in atrial fibrillation. Heart. 2021 Mar;107(5):419-27.
http://www.ncbi.nlm.nih.gov/pubmed/33115763?tool=bestpractice.com
თუ CHA₂DS₂-VASc ქულა ≥2, ყველა შესაბამის პაციენტს სასურველია დაენიშნოს DOAC.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
DOAC-ები ვარფარინთან შედარებით რეკომენდებულია ყველა შემთხვევაში, გარდა მიტრალური სტენოზისა და გულის მექანიკური სარქვლისა.[33]Peters NS, Schilling RJ, Kanagaratnam P, et al. Atrial fibrillation: strategies to control, combat, and cure. Lancet. 2002 Feb 16;359(9306):593-603.
http://www.ncbi.nlm.nih.gov/pubmed/11867130?tool=bestpractice.com
თუ ვარფარინი გამოყენებულია, როგორც ორალური ანტიკოაგულანტი, სამიზნე INR უნდა დადგინდეს კარდიოვერსიამდე 3-4 კვირით ადრე.[33]Peters NS, Schilling RJ, Kanagaratnam P, et al. Atrial fibrillation: strategies to control, combat, and cure. Lancet. 2002 Feb 16;359(9306):593-603.
http://www.ncbi.nlm.nih.gov/pubmed/11867130?tool=bestpractice.com
DOAC-ები არ უნდა იქნას გამოყენებული პაციენტებში მექანიკური ხელოვნური სარქველითა და მიტრალური სტენოზით.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
პირდაპირი პერორალური ანტიკოაგულანტების გამოყენება ჰეპარინთან (მათ შორის დაბალმოლეკულური ჰეპარინი), ჰეპარინის დერივატივებთან ან ვარფარინთან ერთად უკუნაჩვენებია. DOAC სიფრთხილით უნდა გამოვიყენოთ თირკმლის უკმარისობის მქონე პაციენტებში; მკურნალობის დანიშვნასთან დაკავშირებული ინფორმაციისთვის მიმართეთ შესაბამის გზამკვლევს.
ანტიკოაგულაცია უნდა დადგინდეს კარდიოვერსიამდე და გაგრძელდეს მინიმუმ 4 კვირის განმავლობაში, და ზოგიერთ პაციენტში შესაძლოა საჭირო გახდეს უფრო დიდი ხნის განმავლობაშიც.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[48]Chyou JY, Barkoudah E, Dukes JW, et al. Atrial fibrillation occurring during acute hospitalization: a scientific statement from the American Heart Association. Circulation. 2023 Apr 11;147(15):e676-98.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001133
http://www.ncbi.nlm.nih.gov/pubmed/36912134?tool=bestpractice.com
[154]Sorino M, Colonna P, De Luca L, et al. Post-cardioversion transesophageal echocardiography (POSTEC) strategy with the use of enoxaparin for brief anticoagulation in atrial fibrillation patients: the multicenter POSTEC trial (a pilot study). J Cardiovasc Med (Hagerstown). 2007 Dec;8(12):1034-42.
http://www.ncbi.nlm.nih.gov/pubmed/18163016?tool=bestpractice.com
თუ არსებობს LA თრომბის მტკიცებულება ტრანსეზოფაგეალურ ექოკარდიოგრამაზე, ან თრომბის წარმოშობა უცნობია ან წინაგულების ციმციმის ხანგრძლივობა უცნობია ან 48 საათზე მეტია, ყველა შესაბამის პაციენტს უმჯობესია მიეცეს DOAC მინიმუმ 3-6 კვირის განმავლობაში; ამის შემდეგ გამოსახულებითი კვლევა, როგორიცაა TEE უნდა განმეორდეს, რათა გამოირიცხოს ინტრაკარდიული თრომბი .არჩევითი კარდიოვერსიის წინ.[1]Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS guideline for the diagnosis and management of atrial fibrillation: a report of the American College of Cardiology/American Heart Association Joint Committee on clinical practice guidelines. Circulation. 2024 Jan 2;149(1):e1-156.
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000001193
http://www.ncbi.nlm.nih.gov/pubmed/38033089?tool=bestpractice.com
[48]Chyou JY, Barkoudah E, Dukes JW, et al. Atrial fibrillation occurring during acute hospitalization: a scientific statement from the American Heart Association. Circulation. 2023 Apr 11;147(15):e676-98.
https://www.ahajournals.org/doi/10.1161/CIR.0000000000001133
http://www.ncbi.nlm.nih.gov/pubmed/36912134?tool=bestpractice.com

 ]
[მტკიცებულების დონე A] აქედან გამომდინარე, მიზანშეწონილია DOAC- ების გამოყენება პირველი რიგის აგენტების სახით, ან როგორც ვარფარინის შემცვლელი AF-ის მქონე პაციენტებში.[1]ამჟამინდელი მტკიცებულებების საფუძველზე დაბიგატრანი მიჩნეულია პირველი რიგის აგენტად ან ვარფარინის შემდგომ ჩამნაცვლებლად შესაბამის პაციენტებში, რომელთაც არ აღენიშნებათთირკმლის უკმარისობა ან მექანიკური ხელოვნური სარქველები.[118][124]
]
[მტკიცებულების დონე A] აქედან გამომდინარე, მიზანშეწონილია DOAC- ების გამოყენება პირველი რიგის აგენტების სახით, ან როგორც ვარფარინის შემცვლელი AF-ის მქონე პაციენტებში.[1]ამჟამინდელი მტკიცებულებების საფუძველზე დაბიგატრანი მიჩნეულია პირველი რიგის აგენტად ან ვარფარინის შემდგომ ჩამნაცვლებლად შესაბამის პაციენტებში, რომელთაც არ აღენიშნებათთირკმლის უკმარისობა ან მექანიკური ხელოვნური სარქველები.[118][124]