მიდგომა
საწყისი მართვა როგორც წესი დაფუძნებულია ანამნეზზე, გასინჯვასა და კლინიკურ ეჭვზე. ანაფილაქსიის ნებისმიერმა გამოვლინებამ უნდა განაპირობოს დაუყოვნებელი დამხმარე მოვლის დაწყება, რადგანაც სასუნთქი გზების გამავლობის დაკარგვა და გულ-სისხლძარღვთა კოლაფსი შესაძლოა სწრაფად გამოვლინდეს. სიცოცხლისთვის საშიში მდგომარეობების სტაბილიზაცია და მკურნალობა უმეტესად ერთდროულად სრულდება. ყველა პაციენტმა, რომელსაც აქვს სისტემური რეაქციის ნიშნები, განსაკუთრებით ჰიპოტენზია, სასუნთქი გზების შეშუპება ან სუნთქვის გაძნელება, დაუყოვნებლივ უნდა მიიღოს ადრენალინი (ეპინეფრინი) ბარძაყის ანტეროლატერალურ კუნთებში.
ნაკლებად მძიმე ფორმის რეაქციებშიც კი საჭიროა ინტენსიური მეთვალყურეობა ( ან რეაქციებისთვის,რომლებიც პასუხობს მკურნალობას) ვინაიდან შესაძლებელია მდგომარეობის სწრაფი გაუარესება ან მკურნალობის უკუქცევა.[26][27][38] მძიმე ფორმის რეაქციების მქონე პაციენტებისთვის, რომლებიც კარგად პასუხობს მკურნალობას, წამლის გამოსვლის გამო სიმპტომების ხელახალი გამოვლინების მიზნით მეთვალყურეობა უნდა გაგრძელდეს სულ მცირე 4დან-6 საათამდე გადაუდებელი სამედიცინო დახმარების განყოფილებაში. ნებისმიერი ხელახლა გამოვლენილი სიმპტომის თავიდან მკურნალობაა საჭირო და დიდი ალბათობით ეს ჩვენებაა ჰოსპიტალიზაციისთვის.
აუცილებელია თანარსებული კარდიოვასკულარული დაავადებების აღნიშვნა, ვინაიდან ზოგიერთმა მკურნალობამ შესაძლოა გავლენა მოახდინოს მგრძნობიარე გულზე.[39] ამ პაციენტების მკურნალობისას საჭიროა სიფრთხილე და ინტენსიური მეთვალყურეობა. თუმცა, ფონური გულის დაავადება არ არის სავარაუდო ანაფილაქსიური რეაქციების მკურნალობისთვის უკუჩვენება.
ადგილობრივი რეაქციები
დამხმარე მკურნალობა
ადგილობრივი ტკივილი და შეშუპება ნაკბენის ან დანესტვრის ადგილზე შესაძლოა შემცირდეს ყინულის დადებით და დაზიანებული კიდურის ზემოთ აწევით. კანსა და ყინულს შორის უნდა იყოს ნაჭრის წინაღობა, ადგილობრივი ქსოვილის დაზიანების პრევენციის მიზნით. გავრცელებული რეჟიმია ყინულის შეკვრის დადება და მოშორება 15 წუთიანი ინტერვალებით.
ჭრილობა უნდა დამუშავდეს წყლითა და საპნით. ქირურგიული კონსულტაცია შესაძლოა საჭირო გახდეს მძიმე ფორმის ან პროგრესული ადგილობრივი რეაქციებისთვის იმ მოსალოდნელ ადგილას სადაც არის ყავისფერი ობობას ნაკბენი.
Fire ჭიანჭველას პუსტულები ხელუხლებელი უნდა იყოს. თუ ღიაა, ეს დაზიანებები შესაძლოა იქცეს მეორეული ინფექციის წყაროდ. ისინი უნდა იყოს სუფთად და დაფარული.[21][22][Figure caption and citation for the preceding image starts]: Fire ჭიანჭველას მიერ დანესტვრის შემდეგ ფსევდოპუსტულას ფორმირებაCourtesy of Theodore Freeman [Citation ends].
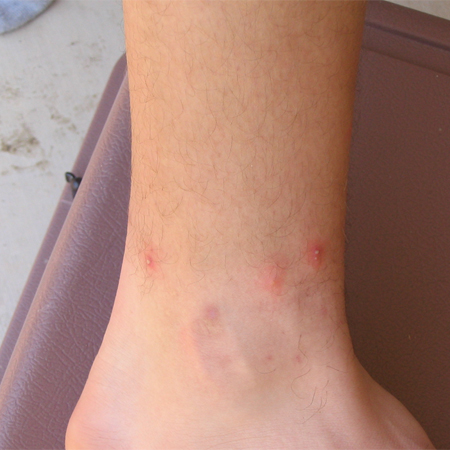
კანის ყველა ჭრილობა უნდა შეფასდეს ტეტანუსის პროფილაქტიკისთვის. ტეტანუსისკენ მიდრეკილი ჭრილობებისთვის (ღრმა/ბინძური/დანეკროზებული/ მძიმე ფორმის recluse ობობას ინტოქსიკაცია) საჭიროა ტეტანუსის პროფილაქტიკა თუ ბოლო იმუნიზაცია გაკეთდა >5 წლის წინ.[40] ტეტანუსისკენ არა მიდრეკილი ჭრილობების (მაგ. ნაკბენი/შავი ქვრვივი ობობას ნაკბენები) მკურნალობა საჭიროა თუ ბოლო იმუნიზაცია იყო >10 წლის წინ.
ნესტარის მოშორება
უნდა მოხდეს ნარჩენი ნესტარის მოშორება, ვინაიდან შეიძლება ისევ შეიცავდეს შხამს.[Figure caption and citation for the preceding image starts]: ფუტკრის დანესტვრაCourtesy of Rick Vetter [Citation ends].

შხამის პარკი ცარიელდება ექსპოზიციიდან 30 წამის განმავლობაში, შესაბამისად ნესტარი რაც შეიძლება სწრაფად უნდა მოვაშოროთ.
ტრადიციული სწავლების მითითებაა რომ დანესტრილი ადგილის მოჭერამ (მაგ პინცეტით) შესაძლოა განაპირობოს პაციენტში კიდევ უფრო დიდი ოდენობით შხამის შეშვება. ნესტარი უნდა მოშორდეს ფრთხილად პლასტიკური ბარათის კიდით ნესტრის მოფხეკით (მართვის მოწმობით ან მსგავსი ნივთით). უახლოესი კვლევებისას დაისვა კითხვა და მითითებაა რომ ნესტარის მოშორების დრო უფრო მეტად მნიშვნელოვანია ვიდრე მეთოდი, რომლითაც შხამის ინექცია მინიმუმამდე მცირდება.[41]
კორტიკოსტეროიდები
კორტიკოსტეროიდებით მკურნალობა ამცირებს ვასკულარულ გამტარიანობას და ამცირებს იმუნურ პასუხს წამქეზებელი ანტიგენის მიმართ.
ეფექტები ყოვნდება, შესაბამისად მნიშვნელოვანია მკურნალობა რაც შეიძლება ადრე დავიწყოთ.
კორტიკოსტეროიდებით მკურნალობა უნდა გაგრძელდეს 3დან-5 დღის განმავლობაში ზომიერიდან მძიმე ფორმის რეაქციების მქონე პაციენტებში.
კორტიკოსტეროიდებზე წარსულში დამოკიდებულების ან თირკმელზედა ჯირკვლის უკმარისობის არ მქონე პაციენტებში არ არის საჭირო დოზის თანდათანობით შემცირება. პაციენტებში ქრონიკული კორტიკოსტეროიდების გამოყენებისას ან წარსულში კორტიკოსტეროიდებზე დამოკიდებულების ან თირკმელზედა ჯირკვლის უკმარისობის ან უკუქცევის ეფექტის რისკისას საჭიროა ფრთხილი მონიტორინგი და მკურნალობის თანდათანობით შემცირება. პერორალური პრედნიზოლონის დოზის ნელი შემცირება ამ მიზანს ემსახურება. ამ პაციენტებმა უნდა გაითვალისწინონ ექიმის ყოველი მითითება.
მონცემები,რომლებიც ხელს უწყობს კორტიკოსტეროიდების გამოყენებას შეზღუდულია კონტროლირებადი კვლევების ჩატარების სირთულეებიდან გამომდინარე[42] მიუხედავად ამისა, კორტიკოსტეროიდებით მკურნალობა რჩება ერთ-ერთ მთავარ თერაპიად.[42][43][44][2]
H1 ანტაგონისტები და H2 ანტაგონისტები
ანტიჰისტამინურები წინააღმდეგობას უწევს ჰისტამინის გამოთავისუფლების ეფექტს უჯრედის რეცეპტორებზე, ამცირებს ქავილს, ერითემას და გამონაყარს.
სედაციური H1 ანტაგონისტები უნდა გაგრძელდეს დაახლოებით 3 დღის განმავლობაში ალერგიული რეაქციის შემდეგ და შესაძლებელია პაციენტის მიერ მათი დოზის შემცირება სიმპტომების სიმძიმის მიხედვით.
ასევე შესაძლებელია არასედაციური H1 ანტაგონისტების გამოყენება.
H2 ანტაგონისტების გამოყენება შესაძლებელია ანტიჰისტამინური ეფექტის შემდგომი გაძლიერებისთვის.
ტოპიკური ანტიჰისტამინურების გამოყენებისას სიფრთხილეა საჭირო. ისინი სავარაუდოდ არ ამატებს არანაირ სასარგებლო ეფექტს როდესაც პაციენტი უკვე სისტემურ ანტიჰისტამინურებზეა. მათი ცვალებადი შეწოვის უნარმა შესაძლოა გამოიწვიოს ანტიქოლინერგული ტოქსიკურობა. ისინი ასევე შესაძლებელია გამაღიზიანებელი იყოს კანისთვის და გაამწვავოს დერმატოლოგიური სიმპტომები.
ანთების საწინააღმდეგო მედიკამენტები და ანალგეზია
ანთების საწინააღმდეგო არასტეროიდული პრეპარატებით მკურნალობით შესაძლოა შემცირდეს შეშუპება და ტკივილი ნაკბენის ან დანესტვრის ადგილზე. სიმპტომების სიმძიმის მიხედვით ამ წამლების თანდათანობითი შემცირება შესაძლებელია პაციენტების მიერ. სიფრთხილეა საჭირო პაციენტებთან, რომლებიც ამჟამად იღებენ ასპირინს ან ანტიკოაგულანტებს, ამ წამლებზე მგრძნობელობის მქონე პაციენტებთან ან წყლულის, გასტროინტესტინური სისხლდენის ან თრომბოემბოლიური დაავადების რისკის მქონე პაციენტებთან. პარაცეტამოლის გამოყენებამ შესაძლოა ტკივილი შეამსუბუქოს.
შავი ქვრივის ან recluse ობობას ნაკბენის მქონე პაციენტებს შესაძლოა დასჭირდეთ დამატებით სპეციფიკური მკურნალობა.
შავი ქვრივი ობობას ნაკბენი
შავი ქვრივი ობობას ნაკბენების უმრავლესობა (და ავსტრალიური ყარაყურთი) იწვევს მხოლოდ ადგილობრივ ტკივილს დაზიანების მიდამოში; უკიდურესად იშვიათია ფატალური შედეგი. პერორალური ოპიოიდები (მაგ.ჰიდროკოდონი) შესაძლოა საჭირო გახდეს უფრო მძიმე ფორმის ნაკბენებისთვის, ან იმ პაციენტებისთვის, რომელთაც ნაკლებად იტანენ ტკივილს.[Figure caption and citation for the preceding image starts]: შავი ქვრივი (Latrodectus სახეობები); წითელი ქვიშის საათის ნიშანი ყოველთვის არ არის ამ ფორმის და შეიძლება არ იყოს წარმოდგენილიCourtesy of Rick Vetter [Citation ends]. [Figure caption and citation for the preceding image starts]: შავი ქვრივი (Latrodectus სახეობები)Courtesy of Bill Banner [Citation ends].
[Figure caption and citation for the preceding image starts]: შავი ქვრივი (Latrodectus სახეობები)Courtesy of Bill Banner [Citation ends].
ზომიერმა ან მძიმე მოშხამვამ შესაძლოა გამოიწვიოს ძლიერი ტკივილი და კუნთების სპაზმი დაზიანებულ კიდურში ან გენერალიზებული სახის ტკივილი. ტკივილმა, რომელიც გადაეცემა გულმკერდის ან მუცლის არეში შესაძლოა არიოს დიაგნოსტიკური სურათი, შესაძლოა საჭირო გახდეს მიოკარდიუმის იშემიის ან მწვავე მუცლის გამორიცხვა. ტკივილის საკონტროლოდ პაციენტებს შესაძლოა დასჭირდეთ მაღალ დოზიანი ინტრავენური ოპიოიდები (მაგ. მორფინი). მუცლის მძიმე ფორმის სპაზმების გაყუჩება შესაძლებელია ბენზოდიაზეპინებით. აუტონომიურმა არასტაბილობამ შესაძლოა გამოიწვიოს გამოხატული ტაქიკარდია და ჰიპერტენზია. ეს, როგორც წესი, ალაგდება როდესაც ტკივილი ვუმკურნალებთ. იმ პაციენტებში, რომლებმაც შესაძლოა ვერ აიტანონ ეს ეფექტები, ბეტა ბლოკერების გამოყენება იქნება მისაღები მკურნალობა.
კომერციულად ხელმისაწვდომია შავი ქვრივი ობობას შხამის საწინააღმდეგო რამდენიმე პრეპარატი.[45][46] ისტორიულად ითვლება, რომ შხამის საწინააღმდეგო პრეპარატებით მკურნალობა ამცირებს ტკივილსა და სიმპტომების ხანგრძლივობას. რანდომიზებული კონტროლირებული კვლევების მტკიცებულებები არაერთგვაროვანია: ერთ-ერთი ავსტრალიური კვლევის მიხედვით, განსხვავება იყო მცირე (ასეთის არსებობის შემთხვევაში) შხამსაწინააღმდეგო ნივთიერებასა და პლაცებოს შორის; სხვა კვლევების თანახმად, კონკრეტულ პაციენტებში შხამსაწინააღმდეგო საშუალებების გამოყენებას შეიძლება ჰქოდეს ზომიერი სარგებელი, თუმცა საჭიროა დამატებითი მტკიცებულებები.[46][47][48] ჩვენებებია:
აგრესიული ოპიოიდებით გაყუჩების მიუხედავათ ტკივილის გაგრძელება ან მძიმე ფორმის ტკივილი.
აუტონომიური არამდგრადობა ( ტაქიკარდია და ჰიპერტენზია)
გულისრევის ან ღებინების გაგრძელება
სუნთქვის გაძნელება
სწრაფად პროგრესირებადი სიმპტომები.
შხამის საწინააღმდეგო პრეპარატის გამოყენებამ უნდა გადაწონოს სიმპტომების სიმძიმე შხამის საწინააღმდეგო მკურნალობის უსაფრთხოების წინააღმდეგ. მიუხედავად იმისა რომ იშვიათია, რეაქციებია შრატისმიერი დაავადება და სიცოცხლისთვის საშიში ანაფილაქსია.
Recluse ობობას ნაკბენი
Loxosceles-ის სახეობის მწერების ნაკბენები შეიძლება იმართოს ჭრილობის ადგილობრივი მოვლით.[Figure caption and citation for the preceding image starts]: ყავისფერი recluse ობობა (Loxosceles სახეობები)Courtesy of Rick Vetter [Citation ends]. [Figure caption and citation for the preceding image starts]: ყავისფერი recluse ობობა(Loxosceles სახეობები); შენიშნეთ ვიოლინოს ფორმა, მუქი ფერის ცეფალოთორაქსზე და 3 წყვილი თვალები ვიოლინის ფუძეზეCourtesy of Rick Vetter [Citation ends].
[Figure caption and citation for the preceding image starts]: ყავისფერი recluse ობობა(Loxosceles სახეობები); შენიშნეთ ვიოლინოს ფორმა, მუქი ფერის ცეფალოთორაქსზე და 3 წყვილი თვალები ვიოლინის ფუძეზეCourtesy of Rick Vetter [Citation ends]. ძლიერი ტკივილის კონტროლი შესაძლებელია ოპიოიდებით. ანტიბიოტიკების გამოყენება არ არის საწყის ეტაპზე რეკომენდებული დადასტურებული ნაკბენისთვის (თუმცა ხშირად დიაგნოზი არაზუსტია და ცელულიტი პირველი დიფერენციული დიაგნოზია, რომელზეც უნდა ვიფიქროთ).
ძლიერი ტკივილის კონტროლი შესაძლებელია ოპიოიდებით. ანტიბიოტიკების გამოყენება არ არის საწყის ეტაპზე რეკომენდებული დადასტურებული ნაკბენისთვის (თუმცა ხშირად დიაგნოზი არაზუსტია და ცელულიტი პირველი დიფერენციული დიაგნოზია, რომელზეც უნდა ვიფიქროთ).
მიუხედავად მათი რეპუტაციისა, ყავისფერი განდეგილი ობობების ნაკბენის მხოლოდ მცირე რაოდენობა პროგრესირებს და ხდება ნეკროზული.[25][Figure caption and citation for the preceding image starts]: ყავისფერი recluse (Loxosceles სახეობები) შხამით განპირობებული დაზიანებებიCourtesy of Theodore Freeman [Citation ends].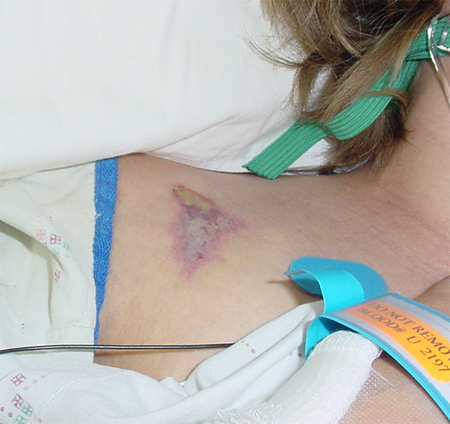 [Figure caption and citation for the preceding image starts]: ყავისფერი recluse (Loxosceles სახეობები) შხამით განპირობებული დაზიანებებიCourtesy of Theodore Freeman [Citation ends].
[Figure caption and citation for the preceding image starts]: ყავისფერი recluse (Loxosceles სახეობები) შხამით განპირობებული დაზიანებებიCourtesy of Theodore Freeman [Citation ends].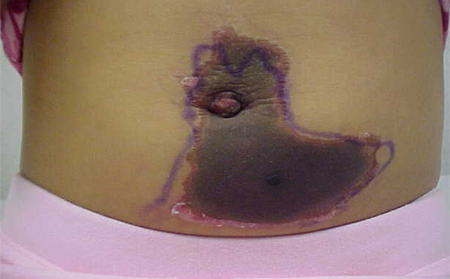 დაფსონით მკურნალობა გამოიყენება ნეკროზის პრევენციისთვის ან ნელი განვითარებისთვის და ნეკროზული დაზიანებებისას ტკივილის შესამცირებლად. კონტროლირებადი კვლევები არ ჩატარებულა ადამიანებში და ცხოველებში მონაცემები სადავოა.[23] ასევე უნდა მოხდეს პაციენტის სკრინინგი გლუკოზა -6-ფოსფატ დეჰიდროგენაზას დეფიციტისთვის, ვინაიდან დაფსონს შეუძლია გამოიწვიოს მძიმე ფორმის ჰემოლიზური ანემია ამ პაციენტებში. იმისთვის რომ სარგებელი ჰქონდეს არ არის აუცილებელი დაფსონით მკურნალობის დაუყოვნებლივ დაყწება და სკრინინგის შედეგები როგორც წესი ხელმისაწვდომია 1 დღეში.
დაფსონით მკურნალობა გამოიყენება ნეკროზის პრევენციისთვის ან ნელი განვითარებისთვის და ნეკროზული დაზიანებებისას ტკივილის შესამცირებლად. კონტროლირებადი კვლევები არ ჩატარებულა ადამიანებში და ცხოველებში მონაცემები სადავოა.[23] ასევე უნდა მოხდეს პაციენტის სკრინინგი გლუკოზა -6-ფოსფატ დეჰიდროგენაზას დეფიციტისთვის, ვინაიდან დაფსონს შეუძლია გამოიწვიოს მძიმე ფორმის ჰემოლიზური ანემია ამ პაციენტებში. იმისთვის რომ სარგებელი ჰქონდეს არ არის აუცილებელი დაფსონით მკურნალობის დაუყოვნებლივ დაყწება და სკრინინგის შედეგები როგორც წესი ხელმისაწვდომია 1 დღეში.
ნეკროზის გაგრძელებისას შესაძლოა საჭირო გახდეს ქირურგიული დამუშავება და შემდგომ კანის გადანერგვა სრული შეხორცებისთვის, თუმცა ეს იშვიათად ხდება. ნეკროზული ქსოვილი წარმოადგენს მეორეული ინფექციისთვის პირველად სუბსტრატს. პაციენტებს უნდა ჰქონდეთ ინფორმაცია ჭრილობის მოვლის შესახებ და უნდა ცნობდნენ ინფექციის ნიშნებს (მაგ. ცხელება, ჩირქრის წარმოქმნა). ანტიბიოტიკებით მკურნალობა ხშირად ემპირიულად იწყება, ვინაიდან ობობას ნაკბენის დიაგნოზი ხშირად არაზუსტია და ინფექცია არის ძირითადად განსახილველი დიფერენციალური დიაგნოზების სიიდან. ანტიბიოტიკების დაფარვა უნდა იყოს შესაბამისი ცელულიტისთვის ისევე როგორც საზოგადოებაში შეძენილი მეთიცილინ რეზისტენტული ოქროსფერი სტაფილოკოკის მგრძნობიარე დამახასიათებელი სურათისთვის.
შხამის საწინააღმდეგო პრეპარატები ხელმისაწვდომია სამხრეთ ამერიკის ზოგიერთ ქვეყანაში. ცხოველებზე ზოგიერთი კვლევა მიუთითებს ნეკროზის შეზღუდვის ეფექტურობას, მაგრამ ადამიანზე კვლევები არ არის ხელმისაწვდომი.[45]
სისტემური რეაქციები
გულ-ფილტვის შეფასება და დამხმარე ზომები
უნდა შენარჩუნდეს სასუნთქი გზების ღია მდგომარეობა, ვინაიდან სასუნთი გზები შესაძლოა დაიკეტოს წუთებში როდესაც გარშემო ქსოვილები შუპდება.
პროფილაქტიკური ინტუბაცია უპირატესია კრიქოთიროტომიის დახმარებისთვის.
ნებისმიერი სუბიექტური ნიშანი (მაგ. ყელის ან ხახის შეშუპება ან შევიწროება) ან ობიექტური ნიშანი (მაგ. სტრიდორი, ხრინწიანობა, ვიზუალურად ყიას ან ენის შეშუპება, ციანოზი) ჩვენებაა სასუნთქი გზების გადაუდებელი სამედიცინო მართვისთვის.
კარდიოვასკულარული კოლაფსის მკურნალობა უნდა მოხდეს აგრესიულად სითხეების რეჰიდრატაციით (იზოტონური ხსნარები, როგორიცაა 0.9% ნორმალური ფიზიოლოგიური ხსნარი ან რინგერის ლაქტატი) და ვასოპრესოზის ინფუზიით.
პაციენტები, რომლების საჭიროებენ სასუნთქი გზების დახმარებას ან კარდიოვასკულარული კოლაფსისთვის მკურნალობას უნდა მოთავსდნენ გადაუდებელი სამედიცინო დახმარების ან კრიტიკული მოვლის დეპარტამენტში რაც შეიძლება სწრაფად.
რეაქციის სიმძიმის მიუხედავად, ანაფილაქსიის მქონე თითოეული პაციენტი უნდა იყოს დაკვირვების ქვეშ, სანამ ნიშნები და სიმპტომები სრულად კუპირდება.[2]
ნებისმიერი ჩარჩენილი ნესტარი უნდა მოშორდეს მაშინვე როგორც კი მოხდება მათი ამოცნობა.
ადრენალინი (ეპინეფრინი)
ყველა პაციენტმა, რომელსაც აქვს სისტემური რეაქციის ნიშნები, განსაკუთრებით ჰიპოტენზია, სასუნთქი გზების შეშუპება ან სუნთქვის გაძნელება, დაუყოვნებლივ უნდა მიიღოს ადრენალინი (ეპინეფრინი) ბარძაყის ანტეროლატერალურ კუნთებში.[49][50][51][52][53]
დოზა შეიძლება განმეორდეს ყოველ 5-15 წუთში საჭიროებისამებრ.[26][1][54][55]
ბარძაყის ანტეროლიტერალურ ნაწილში ინექცია უპირატესია დელტისებრ ან კანქვეშა კუნთებში ინექციასთან შედარებით.[56][57]
თუ პაციენტს მძიმე ჰიპოტენზია აქვს, ინტრავენური ადრენალინი (ეპინეფრინი) უნდა მივცეთ. ადრენალინის (ეპინეფრინის) უწყვეტი ინფუზია, ტიტრირებით ეფექტის მიღებამდე, მხოლოდ გამოცდილ პრაქტიკოსებს შეუძლიათ განახორციელონ. ინტრავენური დოზის არცერთი რეჟიმი არ არის საყოველთაოდ აღიარებული.
ადრენალინის (ეპინეფრინის) ალფა-1, ბეტა -1 და ბეტა -2 აგონისტული მოქმედებები მნიშვნელოვან როლს ასრულებს ანაფილაქსიის მოქმედების ეფექტების შებრუნებაში. ალფა-1 რეცეპტორების სტიმულირება იწვევს სისხლძარღვთა ტონის მომატებას და, შესაბამისად, იმუნური მედიატორების მიერ გამოწვეული მასიური ვაზოდილატაციის ეფექტების შეცვლას. ამასთან, ალფა-1 სტიმულაციამ ასევე შეიძლება გამოიწვიოს მძიმე ჰიპერტენზია, განსაკუთრებით იმ პაციენტებში, რომელთაც აქვთ ცუდად კონტროლირებადი ჰიპერტენზია. ბეტა -1 რეცეპტორების სტიმულაციას დადებითი ინოტროპული და ქრონოტროპული მოქმედება აქვს (ანუ გულისცემის სიხიშირე და კუმშვადობა მომატებულია), მაგრამ გადაჭარბებულმა პასუხმა შეიძლება გამოიწვიოს არასასურველი ტაქიკარდია, რამაც შესაძლოა ზიანი მიაყენოს პაციენტს, რომელსაც აქვს კორონარული არტერიის დაავადება. ბეტა -2 აგონმიზმი იწვევს ბრონქოდილატაციას და არღვევს მედიატორების გამოთავისუფლებას ფოყიერი უჯრედებიდან და ბაზოფილებიდან.[58]
2 ადრენალინის (ეპინეფრინის) ავტოინექცია უნდა გაკეთდეს ანაფილაქსიის ნებისმიერი ეპიზოდის შემდეგ.[35][59]პაციენტმა ან მომვლელმა ორივე უნდა ატაროს ყოველთვის და უნდა იცოდნენ როგორ გამოიყენონ ისინი.[49][60]ანაფილაქსიის რისკის მქონე ბავშვებისთვის ადრენალინის (ეპინეფრინი) აუტოინექციები უნდა დაინიშნოს პერსონალიზებულ გადაუდებელ გეგმასთან შეთანხმებით.[49][61] AAP: allergy and anaphylaxis emergency plan Opens in new window
პერსისტენტული რესპირატორული სიმპტომები ადრენალინის (ეპინეფრინის) მიღების შემდეგ შესაძლოა გაუმჯობესდეს ინჰალაციური ბეტა -2 აგონისტების მიერ.[62]
გლუკაგონი
პაციენტები, რომლებიც მკურნალობდნენ ბეტა-ბლოკატორებით, შეიძლება რეზისტენტულნი იყვნენ ალფა / ბეტა-აგონისტებით მკურნალობის მიმართ. გლუკაგონი მოქმედებს ადრენერგული რეცეპტორების გვერდის ავლით და უჯრედშიდა ციკლური ადენოზინმონოფოსფატის პირდაპირი გააქტიურებით.
გლუკაგონი ხშირად იწვევს გულისრევასა და ღებინებას, რომელსაც შემდეგ შესაძლოა სწრაფად დაჭირდეს სასუნთქი გზის კონტროლი.
ღებინების საწინააღმდეგო საშუალებების გამოყენება შესაძლებელია გლუკაგონით მკურნალობასთან ერთად.
კორტიკოსტეროიდები
კორტიკოსტეროიდებით მკურნალობა ამცირებს ვასკულარულ გამტარიანობას და ამცირებს იმუნურ პასუხს წამქეზებელი ანტიგენის მიმართ.
ეფექტები ყოვნდება, შესაბამისად მნიშვნელოვანია მკურნალობა რაც შეიძლება ადრე დავიწყოთ.
კორტიკოსტეროიდებით მკურნალობა უნდა გაგრძელდეს 3დან-5 დღის განმავლობაში ზომიერიდან მძიმე ფორმის რეაქციების მქონე პაციენტებში.
კორტიკოსტეროიდებზე წარსულში დამოკიდებულების ან თირკმელზედა ჯირკვლის უკმარისობის არ მქონე პაციენტებში არ არის საჭირო დოზის თანდათანობით შემცირება. პაციენტებში ქრონიკული კორტიკოსტეროიდების გამოყენებისას ან წარსულში კორტიკოსტეროიდებზე დამოკიდებულების ან თირკმელზედა ჯირკვლის უკმარისობის ან უკუქცევის ეფექტის რისკისას საჭიროა ფრთხილი მონიტორინგი და მკურნალობის თანდათანობით შემცირება. პერორალური პრედნიზოლონის დოზის ნელი შემცირება ამ მიზანს ემსახურება. ამ პაციენტებმა უნდა გაითვალისწინონ ექიმის ყოველი მითითება.
მონცემები,რომლებიც ხელს უწყობს კორტიკოსტეროიდების გამოყენებას შეზღუდულია კონტროლირებადი კვლევების ჩატარების სირთულეებიდან გამომდინარე[42] მიუხედავად ამისა, კორტიკოსტეროიდებით მკურნალობა რჩება ერთ-ერთ მთავარ თერაპიად.[42][43][63][2]
2020 წლის გაიდლაინების მიხედვით, კორტიკოსტეროიდების გამოყენება არ არის რეკომენდებული ბიფაზური ანაფილაქსიის პრევენციის მიზნით. ეს დაფუძნებულია შეზღუდული რაოდენობის მტკიცებულებებზე, რომლის თანახმად კორტიკოსტეროიდების გამოყენება რისკს არ ამცირებს.[2]
H1 ანტაგონისტები და H2 ანტაგონისტები
ანტიჰისტამინურები წინააღმდეგობას უწევს ჰისტამინის გამოთავისუფლების ეფექტს უჯრედის რეცეპტორებზე, ამცირებს ქავილს, ერითემას და გამონაყარს.
სედაციური H1 ანტაგონისტები უნდა გაგრძელდეს დაახლოებით 3 დღის განმავლობაში ალერგიული რეაქციის შემდეგ და შესაძლებელია პაციენტის მიერ მათი დოზის შემცირება სიმპტომების სიმძიმის მიხედვით.
ასევე შესაძლებელია არასედაციური H1 ანტაგონისტების გამოყენება.
H2 ანტაგონისტების გამოყენება შესაძლებელია ანტიჰისტამინური ეფექტის შემდგომი გაძლიერებისთვის.
ტოპიკური ანტიჰისტამინურების გამოყენებისას სიფრთხილეა საჭირო. ისინი სავარაუდოდ არ ამატებს არანაირ სასარგებლო ეფექტს როდესაც პაციენტი უკვე სისტემურ ანტიჰისტამინურებზეა. მათი ცვალებადი შეწოვის უნარმა შესაძლოა გამოიწვიოს ანტიქოლინერგული ტოქსიკურობა. ისინი ასევე შესაძლებელია გამაღიზიანებელი იყოს კანისთვის და გაამწვავოს დერმატოლოგიური სიმპტომები.
ანთების საწინააღმდეგო წამლები
ანთების საწინააღმდეგო არასტეროიდული საშუალებებით მკურნალობამ შეიძლება შეამციროს შეშუპება და ტკივილი ნაკბენის ადგილზე. სიმპტომების სიმძიმის მიხედვით ამ წამლების თანდათანობითი შემცირება შესაძლებელია პაციენტების მიერ. სიფრთხილეა საჭირო პაციენტებთან, რომლებიც ამჟამად იღებენ ასპირინს ან ანტიკოაგულანტებს, ამ წამლებზე სენსიტიურობის მქონე პაციენტებთან ან წყლულის, გასტროინტესტინური სისხლდენის ან თრომბოემბოლიური დაავადების რისკის მქონე პაციენტებთან.
მეორეული ინფექცია
ანტიბიოტიკები უნდა დაინიშნოს მხოლოდ ინფექციის ნიშნებისა და სიმპტომების შემთხვევაში.[64] ანტიბიოტიკები მიმართული უნდა იყოს კანის გავრცელებული პათოგენების წინააღმდეგ ( სტაფილოკოკური და სტრეპტოკოკური სახეობები) და ასევე იმართოს ადგილობრივი რეზისტენტობის დამახასიათებელი სურათის მიხედვით.
შავი ქვრივი ობობას ნაკბენი არ ნეკროზდება და ანტიბიოტიკები არ არის საჭირო გარდა იმ შემთხვევისა თუ არ განვითარდა მეორეული ინფექცია შემდეგი რამდენიმე დღის განმავლობაში.
ამ მასალის გამოყენება ექვემდებარება ჩვენს განცხადებას