მიდგომა
მწვავე ლიმფობლასტური ლეიკემია (ALL) ჩვეულებრივ ვლინდება სწრაფად და აგრესიულად მოზრდილებში. მას შეუძლია მრავალი სხვა მდგომარეობის მიბაძვა, რაც ხშირად იწვევს დიაგნოსტიკურ დაბნეულობას.
საბოლოო დიაგნოზის დადგენა შესაძლებელია ძვლის ტვინის ასპირაციისა და ტრეფინის ბიოფსიით. ლეიკემიური ლიმფობლასტები შეიძლება ცირკულირდეს სისხლში; თუ ის საკმარისი რაოდენობითაა, ეს შეიძლება გამოყენებულ იქნას პრეზენტაციის დროს ძვლის ტვინის შესწავლის გადადების მიზნით.
ანამნეზი
ციტოპენიასთან დაკავშირებული ნიშნებისა და სიმპტომების გამოვლენა ხშირად არის პაციენტის მიერ სამედიცინო დახმარების მოთხოვნის საწყისი მიზეზი. პაციენტების უმეტესობა მიმართავს დაწესებულებას სიმპტომების დაწყებიდან რამდენიმე კვირაში .
ანემია, როგორც წესი, ვლინდება დაღლილობის, ქოშინის, გულისცემის და თავბრუსხვევის სახით; თრომბოციტოპენია ვლინდება სისხლდენით (მაგ., ეპისტაქსია, მენორაგია) და ადვილად სისხლჩაქცევები; ნეიტროპენია ვლინდება მორეციდივე ინფექციების სახით, რამაც შეიძლება გამოიწვიოს ცხელება.
მწვავე ლიმფოციტური ლეიკემიის დროს ხშირია ლიმფური კვანძების დაზიანება. გადიდებული ლიმფური კვანძები შეიძლება იყოს საწყისი გამომწვევი მიზეზი.
ელენთასა და ძვლის ტვინში არსებული ბლასტური უჯრედების ინფილტრაციამ შესაძლოა გამოიწვიოს მუცლისა და ძვლის ტკივილი.[47]
ALL-ის დამადასტურებელი ისტორიული ფაქტორები მოიცავს ავთვისებიანი სიმსივნეების ისტორიას, ALL-ის ოჯახურ ისტორიას, გენეტიკურ აშლილობას (მაგ., ტრისომია 21, კლაინფელტერის სინდრომი, ფანკონის ანემია, ბლუმის სინდრომი, ატაქსია-ტელანგიექტაზია), ქიმიოთერაპიით მკურნალობა, რადიაციული ზემოქმედება და მოწევა.[1][2][3][11][12][13][14][19][30][32][48]
ნაკლებად გავრცელებული ყველა პრეზენტაცია
ესენია: ეოზინოფილია, თირკმელების იზოლირებული უკმარისობა, ფილტვის კვანძები, ძვლის ტვინის ნეკროზი, პლევრალური/პერიკარდიული გამონაჟონი, ზედა ღრუ ვენის ობსტრუქცია, ჰიპოგლიკემია, სახსრების ტკივილი, ფსიქიკური მდგომარეობის ცვლილებები, თავის ტკივილი, ნიკაპის დაბუჟება და კანის კვანძები.[1][8]
ფიზიკური გამოკვლევა
შედეგები შეიძლება მოიცავდეს სიფერმკრთალეს, ეკქიმოზებს, პეტექიებს, ლიმფადენოპათიას, ჰეპატოსპლენომეგალიას, შუასაყარისს და მუცლის წარმონაქმნებს, სათესლე ჯირკვლის გადიდებას (ცალმხრივი და უმტკივნეულო), თირკმლის გადიდება და კანის ინფილტრაცია (კანის კვანძები).
ლიმფადენოპათია, როგორც წესი, გენერალიზებულია. გადიდებული ლიმფური კვანძები უმტკივნეულო და თავისუფლად მოძრავია.[1][8] T-ALL უფრო ხშირად იწვევს შუასაყარში წარმონაქმნებს, ხოლო B-ALL უფრო ხშირად იწვევს მუცელში წარმონაქმნებს. სტრიდორი, მსტვინავი სუნთქვა, პერიკარდიული გამონაჟონი და ზემო ღრუ ვენის სინდრომის ნიშნები შესაძლოა უკავშირდებოდეს შუასაყრის წარმონაქმნებს. მწიფე B-ALL (ბურკიტის ლიმფომა/ლეიკემია) თავდაპირველად შეიძლება გამოვლინდეს როგორც პალპირებადი, დიდი, მუცლის ღრუს სწრაფად მზარდი სიმსივნისგან.[30][48]
სათესლე ჯირკვლის ჩართვა ხდება ყველაზე ხშირად ბავშვებში და მოზარდებში T-ALL-ით.[49] ყველა მამრობითი სქესის პაციენტში დიაგნოზის დროს უნდა ჩატარდეს სათესლე ჯირკვლის გამოკვლევა. სათესლე ჯირკვლები შეიძლება წარმოადგენდეს თავშესაფრის ადგილს, რომელიც შედარებით დაცულია სისტემური თერაპიის ეფექტებისგან სისხლის სათესლე ჯირკვლის ბარიერის მეშვეობით.[49]
ნევროლოგიური გამოკვლევა
საჭიროა ცენტრალური ნერვული სისტემის (ცნს) ჩართულობის გამორიცხვის მიზნით, რაც ALL-ის ძირითადი გართულებაა. ცნს-ის ჩართვა ხდება დიაგნოზის დროს პაციენტების დაახლოებით 5%-7%-ში; სიხშირე ყველაზე მაღალია პაციენტებში T-ALL (8%) და სექსუალურ B-ALL-ით (ბურკიტის ლიმფომა/ლეიკემია, 13%).[50][51][52][53][54]
თავის ტვინის გარსები ცნს-ის დაავადების ძირითადი ადგილია.[55] ცენტრალური ნერვული სისტემის დაავადების დამახასიათებელი ნიშნებია კეროვანი ნევროლოგიური ნიშნები, თავის ტკივილი, პაპილოედემა, ნუკალური სიმტკიცე და მენინგიზმი. ზოგიერთ პაციენტს შეიძლება აღენიშნებოდეს ფოკალური ნევროლოგიური დეფიციტის ნიშნები ან სიმპტომები (მაგ. დიპლოპია) კრანიალურ ნერვებზე ცნს-ის ჩართულობის იზოლირებული ადგილების გამო (ძირითადად მეშვიდე, მესამე, მეოთხე და მეექვსე).[52]
საწყისი ლაბორატორიული ტესტები
უნდა მოიცავდეს სისხლის სრულ ანალიზს დიფერენციალური, პერიფერიული სისხლის ნაცხის, ყოვლისმომცველი მეტაბოლური პანელი (შრატის ელექტროლიტები; შრატის შარდმჟავა; შრატის ლაქტატდეჰიდროგენაზა [LDH]; თირკმლის ფუნქციის ტესტები; ღვიძლის ფუნქციის ტესტები), კოაგულაციის პროფილი (პროთრომბინის დრო, ნაწილობრივი თრომბოპლასტინის დრო, ფიბრინოგენი). და D-დიმერები), სისხლის ტიპისა და ანტისხეულების სკრინინგი ტრანსფუზიის საბოლოო მხარდაჭერისთვის და ვირუსული ანტისხეულების ტესტირება (ციტომეგალოვირუსის, B და C ჰეპატიტის ჩათვლით და აივ სეროლოგიის ჩათვლით).
ლაბორატორიული კვლევის შედეგები
პაციენტების 90%-ზე მეტს თავდაპირველი დიაგნოსტირებისას უვლინდება კლინიკურად გამოხატული ჰემატოლოგიური დარღვევები. ნორმოციტული ნორმოქრომული ანემია რეტიკულოციტების დაქვეითებულ მაჩვენებელთან ერთად ვლინდება პაციენტთა 80%-ში. ძალიან ხშირია თრომბოციტოპენია, რაც პაციენტთა 75%-ს უვითარდება.[1][2][8] ლეიკოციტოზი გვხვდება პაციენტების 50%-ში. ამ პაციენტების 25%-ში სისხლის თეთრი უჯრედების (WBC) რაოდენობა არის >50 × 109/ლ (>50,000/მიკროლიტრი). მაღალი WBC პრეზენტაციისას დაკავშირებულია ცუდ პროგნოზთან. WBC-ის მატების მიუხედავად, ბევრ პაციენტს აღენიშნება მძიმე ნეიტროპენია (ნეიტროფილების აბსოლუტური რაოდენობა <0,5 × 109/ლ [<500 უჯრედი/მიკროლიტრი]), რაც მათ სერიოზული ინფექციების მაღალი რისკის ქვეშ აყენებს.[56] იხ ფებრილური ნეიტროპენია.
ლეიკემიური ლიმფობლასტები შეიძლება გამოვლინდეს პერიფერიული სისხლის ნაცხზე. ლეიკემიური ლიმფობლასტების არსებობა ≥1 × 109/ლ (≥1000/მიკროლიტრი) პერიფერიულ სისხლში საკმარისია ძვლის ტვინის გამოკვლევის გადადების მიზნით.[57]
ჰიპერკალციემია შეიძლება განვითარდეს ძვლის ინფილტრაციის ან პარათირეოიდული ჰორმონის მსგავსი ნივთიერების ექტოპიური გამოთავისუფლების გამო.
ჰიპერკალემია, ჰიპერფოსფატემია, ჰიპერურიკემია, ჰიპოკალციემია და შრატის LDH-ის მომატება შეიძლება მოხდეს სიმსივნის ლიზისის სინდრომის (TLS) გამო, განსაკუთრებით მკურნალობის დროს და თუ WBC რაოდენობა (სიმსივნური დატვირთვა) მაღალია. ამან შეიძლება გამოიწვიოს არითმია, კრუნჩხვები, თირკმლის მწვავე უკმარისობა და სიკვდილი, თუ მკურნალობა არ ჩატარდა TLS არის ონკოლოგიური გადაუდებელი მდგომარეობა. იხ სიმსივნის ლიზისის სინდრომი.
ძვლის ტვინის შეფასება
ALL-ის დიაგნოსტიკური სამუშაო მოითხოვს ძვლის ტვინის ასპირატის და ტრეფინის ბიოფსიის ნიმუშების შეფასებას (ან პერიფერიული სისხლი, თუ მოცირკულირე ლიმფობლასტების საკმარისი რაოდენობაა) ციტომორფოლოგიური შეფასების, იმუნოფენოტიპის, მოლეკულური კვლევებისა და ციტოგენეტიკური ანალიზის გამოყენებით.[57][58] ეს გამოკვლევები მნიშვნელოვანია რისკების სტრატიფიკაციისთვის, მკურნალობის დაგეგმვისა და მკურნალობის დროს გაზომვადი ნარჩენი დაავადების (MRD) შეფასებისთვის[57]
ჰემატოპათოლოგის შეფასება
ძვლის ტვინის ასპირაციის ნიმუშები უნდა იყოს შეღებილი Wright-Giemsa-ს ლაქით, ხოლო ტრეფინის ბიოფსიის ნიმუშები შეღებილი უნდა იყოს ჰემატოქსილინით და ეოზინით. ბიოფსიის ნიმუშები ასევე უნდა იყოს შეღებილი მიელოპეროქსიდაზათ, რაც უარყოფითი იქნება ALL-ით დაავადებულ პაციენტებში.[59] ბიოფსია, რომელიც აჩვენებს ძვლის ტვინის ჰიპერცელულურობას და ლიმფობლასტების ინფილტრაციას, დამახასიათებელია ყველასთვის. არ არის კონსენსუსი ძვლის ტვინში ლიმფობლასტების რაოდენობასთან დაკავშირებით, რომელიც საჭიროა ALL-ის დიაგნოზის დასადგენად; თუმცა, ზოგადად რეკომენდებულია ≥20%-ის ბარიერი.[57] ლიმფობლასტების მაჩვენებელი ძვლის ტვინში დაგეხმარებათ განასხვავოთ ALL და ლიმფობლასტური ლიმფომა. იხილეთ დიფერენციალური დიაგნოზი. ლიმფობლასტების განსაზღვრული რაოდენობა ძვლის ტვინში (ან პერიფერიულ სისხლში) ყოველთვის არ არის საჭირო ALL-ის დიაგნოზისთვის (მაგ., T-ALL შეიძლება დადგინდეს იმუნოფენოტიპის საფუძველზე). იხ კლასიფიკაცია.
იმუნოფენოტიპური დასკვნები
იმუნოფენოტიპირება (ძვლის ტვინის ნიმუშებზე ან პერიფერიულ სისხლზე, თუ არსებობს საკმარისი რაოდენობის მოცირკულირე ლიმფობლასტები) ნაკადის ციტომეტრიის გამოყენებით საჭიროა უჯრედის ზედაპირის მარკერების შესაფასებლად:[1][3][8]
ლიმფოიდური ხაზის განსაზღვრა (B-უჯრედები ან T-უჯრედები)
MRD შეფასების აბერანტული ფენოტიპის განსაზღვრა; და
აღმოაჩინოს კლინიკურად მნიშვნელოვანი უჯრედის ზედაპირის ანტიგენები (მაგ. CD20).
ლეიკემიური უჯრედები, როგორც წესი, აჩვენებენ ერთი ტიპის უჯრედის მარკერებს. იშვიათ შემთხვევებში, მწვავე ლიმფობლასტური ლეიკემიის დროს ვლინდება ლიმფოიდური და მიელოიდური მარკერების ერთობლივი ექსპრესია. აღნიშნულის მიზეზი შესაძლოა იყოს მწვავე ლიმფობლასტური ლეიკემიის დროს მიელოიდური ანტიგენების (მიელოიდურ ზედაპირულ ანტიგენზე დადებითი + მწვავე ლიმფობლასტური ლეიკემია) დეფექტური ექსპრესია ან ჭეშმარიტი ბიფენოტიპური მწვავე ლეიკემია.
მოლეკულური და ციტოგენეტიკური შეფასება
მოლეკულური კვლევები (მაგ., საპირისპირო ტრანსკრიპტაზას პოლიმერაზული ჯაჭვური რეაქცია [RT-PCR]) და ციტოგენეტიკური ანალიზი (მაგ., კარიოტიპირება, ფლუორესცენცია in situ ჰიბრიდიზაცია [FISH]) საჭიროა გენეტიკური დარღვევების გამოსავლენად (მაგ., BCR::ABL1 შერწყმის გენი კოდირებული ფილადელფიის ქრომოსომა ETV6::RUNX1 [ასევე ცნობილია როგორც TEL::AML1]; შედეგებს შეიძლება ჰქონდეს პროგნოზული და თერაპიული მნიშვნელობა.[58]
შემდეგი თაობის თანმიმდევრობის ანალიზი შეიძლება გამოყენებულ იქნას გარკვეული გენების შერწყმისა და პროგნოზული მნიშვნელობის მუტაციების გამოსავლენად (მაგ., NOTCH1/FBXW7 მუტაცია T-ALL-ში).[57][59] იხ დიაგნოსტიკური კრიტერიუმები.
[Figure caption and citation for the preceding image starts]: ლიმფობლასტები მწვავე ლიმფოციტური ლეიკემიის მქონე 3 წლის ბიჭის ძვლის ტვინის ნაცხში (რაით-გიმზას წესით შეღებვა)სურათი და აღწერა მოცემულია AFIP-ის სიმსივნის პათოლოგიის ატლასში [Citation ends].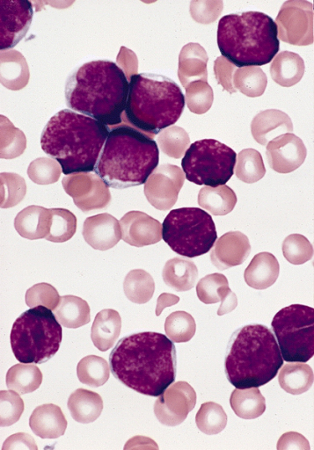
საბაზისო გაზომვადი ნარჩენი დაავადების (MRD) ტესტირება
მნიშვნელოვანია MRD ტესტირებისთვის საბაზისო დონის დადგენა ლეიკემიური უჯრედის იმუნოფენოტიპურ, მოლეკულურ და/ან ციტოგენეტიკურ მახასიათებლებზე დაყრდნობით. MRD ტესტირება საშუალებას იძლევა შეფასდეს რემისიის სიღრმე და სიჩქარე მკურნალობის დროს. ის პროგნოზულად მნიშვნელოვანია და შეუძლია თერაპიული გადაწყვეტილებების წარმართვა. MRD-ის ზუსტი ტესტები დამოკიდებულია პაციენტზე და ანალიზებზე, რომლებიც ხელმისაწვდომია სამკურნალო ცენტრისთვის.
MRD ტესტირებისთვის სასურველი ნიმუში არის ძვლის ტვინის ასპირატის და/ან პერიფერიული სისხლის პირველი მცირე მოცულობის (3 მლ-მდე) ამოღება.[57]
ლუმბალური პუნქცია
ლუმბალური პუნქცია საჭიროა ყველა პაციენტში ცნს-ის ჩართულობის შედარებით მაღალი სიხშირის გათვალისწინებით. ცენტრალური ნერვული სისტემის ჩართულობის ნიშნები ან სიმპტომები მოიცავს ფოკალურ ნევროლოგიურ დეფიციტს, თავის ტკივილს და მენინგიზმს. პროცედურა უნდა ჩატარდეს მხოლოდ მას შემდეგ, რაც გამოირიცხება მომატებული ქალასშიდა წნევა.
ლუმბალური პუნქცია უნდა ჩატარდეს მკურნალობის პროტოკოლის შესაბამის ვადებში. პედიატრიული ინსპირირებული პროტოკოლები, როგორც წესი, მოიცავს ლუმბალურ პუნქციას დიაგნოსტიკური სამუშაოების დროს. თუმცა, ეროვნული ყოვლისმომცველი კიბოს რეესტრის ALL პანელი გვირჩევს, რომ პირველი ლუმბალური პუნქცია ჩატარდეს თავდაპირველ ინტრათეკალურ თერაპიასთან ერთად, რათა თავიდან იქნას აცილებული ცენტრალური ნერვული სისტემის მოთესვა მოცირკულირე ლეიკემიური ბლასტებით, თუ სიმპტომები არ მოითხოვს ლუმბალური პუნქციის ადრე ჩატარებას.[57]
როგორ ჩატარდეს დიაგნოსტიკური ლუმბალური პუნქცია მოზრდილებში. მოიცავს პაციენტის პოზიციის განხილვას, ნემსის არჩევას და გახსნისა და დახურვის წნევის გაზომვას.
ცერებროსპინალური სითხის (CSF) საწყის ნიმუშში ლიმფობლასტების გამოვლენამ მრავალპარამეტრული ნაკადის ციტომეტრიით შეიძლება იდენტიფიცირება ცნს-ის რეციდივის მაღალი რისკის მქონე პაციენტებში.[66][67]
ცნს-ის ჩართვა დიაგნოზის დროს შეიძლება კლასიფიცირებული იყოს ლიმფობლასტების, ლეიკოციტების და სისხლის წითელი უჯრედების (RBCs) არსებობის საფუძველზე CSF-ში, ბავშვთა ონკოლოგიური ჯგუფის კლასიფიკაციის გამოყენებით.[68][69] უფრო მაღალი ხარისხი (ანუ ლიმფობლასტების, ლეიკოციტების და ერითროციტების მომატება [ტრავმული წელის პუნქცია] CSF-ში) დაკავშირებულია ცუდ შედეგებთან. იხ დიაგნოსტიკური კრიტერიუმები.
გამოსახულების მიღება
გულმკერდის რენტგენოგრაფია შეიძლება ჩატარდეს შუასაყარში წარმონაქმნის, პლევრის გამონაჟონის ან ქვედა სასუნთქი გზების ინფექციის დასადგენად. საჭიროა პლევრული გამონაჟონიდან ნიმუშის აღება და მისი გაგზავნა ციტოლოგიური ანალიზისა და იმუნოფენოტიპირებისთვის. შუასაყარის ბიოფსია თავიდან უნდა იქნას აცილებული, თუ ეს შესაძლებელია, თუმცა ეს შეიძლება იყოს ზოგიერთი პაციენტისთვის დაზიანების ძირითადი ადგილი და ასეთ შემთხვევებში გარდაუვალია.
ცენტრალური ნერვული სისტემის გამოსახულებითი კვლევა (მაგ. კომპიუტერული ტომოგრაფია [CT]/ტვინის მაგნიტურ-რეზონანსული ტომოგრაფია [MRI]) უნდა ჩატარდეს პაციენტებში ძირითადი ნევროლოგიური ნიშნებით და სიმპტომებით (მაგ., დაქვეითებული ცნობიერების ფონი, მენინგიზმი ან ფოკალური ნევროლოგიური დეფიციტი) მენინგეალური ჩართულობის ან ცნს-ში სისხლდენის დასადგენად. ზურგის ტვინის და თავის ტვინის პარენქიმის ჩართვა შეიძლება მოხდეს, მაგრამ ძალიან იშვიათია.
გულმკერდის CT უნდა ჩატარდეს გულმკერდის რენტგენოგრამაზე გაფართოებული შუასაყარის არსებობისას. გულმკერდის, მუცლისა და მენჯის CT უნდა ჩატარდეს, თუ არსებობს პალპირებადი ლიმფადენოპათია ან ექსტრამედულარული დაავადების სხვა ნიშნები.
მამაკაცებში სათესლე ჯირკვლების პათოლოგიური ნიშნებით ან სიმპტომებით, უნდა ჩატარდეს სკროტალური ულტრაბგერითი გამოკლვევა პათოლოგიის ხასიათის დასადგენად და მკურნალობის დაწყებამდე მდგომარეობის შესაფასებლად[57]
ექოკარდიოგრამა ან მრავალარხიანი მოცვის (MUGA) სკანირება უნდა განიხილებოდეს ყველა პაციენტში გულის ფუნქციის შესაფასებლად მკურნალობის დაწყებამდე.[57] ანტრაციკლინები გამოიყენება ALL-ის მკურნალობის უმეტეს სქემებში და პოტენციურად კარდიოტოქსიკურია.[Figure caption and citation for the preceding image starts]: პაციენტის გულმკერდის რენტგენი, რომელსაც აქვს ქოშინი, გვიჩვენებს გაფართოვებულ შუასაყარსა და ტრაქეის გადაადგილებასFrom the personal collection of CR Kelsey [Citation ends].
სხვა გამოკვლევები
შემდეგი ტესტები შეიძლება ჩატარდეს ALL-ის დიაგნოზის დადასტურების შემდეგ:[2][3][70]
ადამიანის ლეიკოციტური ანტიგენის (HLA) ტიპირება
თიოპურინ მეთილტრანსფერაზას (TPMT) ფენოტიპირება
ნუდიქს ჰიდროლაზა 15 (NUDT15) ფენოტიპირება
HLA-ტიპირება საჭიროა ღეროვანი უჯრედების გადანერგვისთვის შესაფერისი დონორის იდენტიფიცირებისთვის და თრომბოციტების ტრანსფუზიის დროს თრომბოციტების ალოიმუნიზაციის შემთხვევაში HLA-თან შესატყვისი თრომბოციტების მისაღებად.
TPMT და NUDT15 ფენოტიპირება გვეხმარება შემანარჩუნებელი თერაპიისას მერკაპტოპურინის დოზის შერჩევაში.[70]
ამ მასალის გამოყენება ექვემდებარება ჩვენს განცხადებას
