Etiología
La enfermedad de las arterias coronarias, la hipertensión, la insuficiencia cardíaca, la valvulopatía, la diabetes, la sepsis, la enfermedad renal crónica, los trastornos de la tiroides, la cirugía cardíaca, la EPOC, la apnea obstructiva del sueño, el sedentarismo y la edad avanzada son factores de riesgo conocidos para el desarrollo de FA de inicio reciente.[1][11][17][23][24][25][26][27] Sin embargo, la FA puede presentarse en ausencia de patología cardiaca o no cardiaca subyacente: por ejemplo, como resultado de la toma excesiva de alcohol.[23][28][29][30]
Fisiopatología
La fisiopatología de la FA implica múltiples etiologías y cambios electrofisiológicos complejos en los cuales la FA es la vía común final.[1][23][31][32][33] La presencia de focos de descargas rápidas, típicamente en las venas pulmonares, puede desencadenar una FA que luego se mantiene por la alteración electrofisiológica de las aurículas fibrosas y, a menudo, dilatadas. La fibrosis y la inflamación de las aurículas causan una diferencia en las propiedades de conducción y los períodos refractarios dentro del tejido auricular y promueven la reentrada eléctrica que da lugar a la FA. El fraccionamiento de una onda madre en varias ondas pequeñas en presencia de aurículas dilatadas, junto con periodos refractarios cortos y propiedades de conducción lenta de las aurículas, conducen a una FA sostenida.[32][34][35]
[Figure caption and citation for the preceding image starts]: Múltiples ondas de fibrilación auricular compiten entre sí en la aurícula y bombardean el nódulo auriculoventricular con muchas señales.De: Cox D, Dougall H. Student BMJ. 2001;09:399-442 [Citation ends].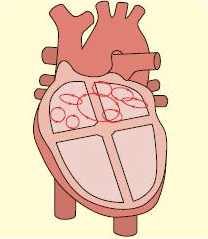
La FA también puede generarse como resultado de la degeneración de otras arritmias rápidas, como la taquicardia auricular, el aleteo auricular, la taquicardia por reentrada en el nodo atrioventricular (AV) y la taquicardia por reentrada AV. Esta última se produce en presencia de vías de derivación accesorias congénitas, ya sean ocultas o manifiestas (síndrome de Wolff-Parkinson-White).[23][31][33]
Aunque una frecuencia ventricular más alta por FA puede causar un aumento en el flujo coronario, puede no ser adecuada para compensar el aumento del requerimiento de oxígeno del miocardio que se produce como resultado de una irregularidad en el ritmo ventricular.[36] La isquemia cardíaca puede, por tanto, desarrollarse incluso en pacientes sin arteriopatía coronaria (AC), y esto contribuye a la disfunción ventricular izquierda y a los síntomas posteriores de molestias torácicas, mareos y disnea.[36]
La FA se asocia a un mayor riesgo de tromboembolismo.[34] Esto se puede explicar por los principios de la tríada de Virchow; la fibrilación auricular causa la activación de la cascada de coagulación, los cambios estructurales (que son tanto causa como efecto de la fibrilación auricular) promueven la formación de coágulos y la pérdida de la sístole auricular conduce a un estancamiento relativo de la sangre.[37]
Clasificación
Clasificación y definición de los subtipos de FA
Según las guías de práctica clínica para el tratamiento de pacientes con FA desarrolladas por la American College of Cardiology (ACC), la American Heart Association (AHA), la European Society of Cardiology (ESC) y la Heart Rhythm Society (HRS), la fibrilación auricular (FA) se clasifica en los siguientes tipos:[1][2][3]
FA paroxística: definida como una FA que es recurrente (>1 episodio de ≥30 segundos de duración) y que termina espontáneamente o con intervención en un plazo de 7 días.
FA persistente: FA que se mantiene de forma continuada más allá de 7 días, incluyendo los episodios terminados por cardioversión después de 7 días o más.
FA persistente de larga duración: un subgrupo de FA persistente que es continua durante >1 año.
Fibrilación auricular (FA) permanente: FA que es refractaria a la cardioversión y en la que no se puede recuperar o mantener el ritmo sinusal, por lo que la FA se acepta como el ritmo final. El paciente y el médico han tomado la decisión de no intentar restablecer el ritmo sinusal por ningún medio, incluida la ablación quirúrgica o por catéter.
FA subclínica: el término FA subclínica suele representar episodios asintomáticos de FA detectados por dispositivos electrónicos cardiacos implantables o por monitores cardíacos.
Los siguientes términos ya no se recomiendan:[1]
Fibrilación auricular (FA) no valvular: FA en ausencia de estenosis mitral reumática, válvula cardiaca mecánica o bioprotésica, o reparación de la válvula mitral. Los términos valvular/no valvular diferencian a los pacientes con FA según la presencia/ausencia de estenosis mitral moderada o grave o de una válvula cardíaca protésica. La Sociedad Europea de Cardiología sugiere que esta terminología puede ser confusa y debe evitarse.[2]
FA solitaria: el término "FA solitaria" se aplica a pacientes de <60 años de edad sin evidencia ecocardiográfica o clínica de enfermedad cardíaca, pulmonar o circulatoria. Sin embargo, dado que las definiciones son variables y que todos los pacientes con FA tienen algún tipo de base fisiopatológica, el término "FA solitaria" es potencialmente confuso y no debería utilizarse.
FA crónica: tiene definiciones variables. Para más información sobre la FA crónica, consulte el apartado Fibrilación auricular establecida.
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad