Pruebas diagnósticas
Primeras pruebas diagnósticas para solicitar
electrocardiograma (ECG)
Prueba
Se debe realizar un electrocardiograma (ECG) de 12 derivaciones e interpretarlo en los 10 minutos posteriores de la llegada del paciente al centro de urgencias.[56] Los hallazgos clásicos de isquemia en un ECG con infarto de miocardio sin elevación del segmento ST (IMSEST) incluyen un descenso horizontal del segmento ST o un descenso de >1.0 mm y/u ondas T invertidas de manera simétrica (ondas de Wellens).[Figure caption and citation for the preceding image starts]: ECG que muestra depresión del segmento STDe la colección personal del Dr. Syed W. Yusuf y del Dr. Iyad N. Daher, Departamento de Cardiología, University of Texas, Houston; usado con autorización [Citation ends].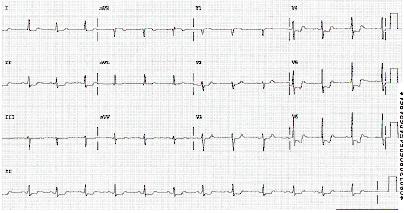 [Figure caption and citation for the preceding image starts]: ECG que muestra depresión del segmento STDe la colección personal del Dr. Syed W. Yusuf y del Dr. Iyad N. Daher, Departamento de Cardiología, University of Texas, Houston; usado con autorización [Citation ends].
[Figure caption and citation for the preceding image starts]: ECG que muestra depresión del segmento STDe la colección personal del Dr. Syed W. Yusuf y del Dr. Iyad N. Daher, Departamento de Cardiología, University of Texas, Houston; usado con autorización [Citation ends].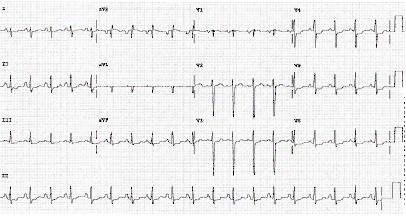
En muchos pacientes el ECG puede ser normal y en algunos puede haber una elevación transitoria del ST.
Los ECG en serie, inicialmente en intervalos de 15 a 30 minutos, luego a criterio del médico, se deben realizar en pacientes con dolor torácico a fin de detectar infarto de miocardio (IM) con elevación del segmento ST o para ayudar a orientar las estrategias de reperfusión.[2]
Una monitorización continua del ECG de 12 derivaciones es una alternativa razonable a registros de 12 derivaciones en serie en pacientes cuyo ECG inicial no es diagnóstico.[2]
Las derivaciones V7 a V9 del ECG suplementario pueden ser útiles en pacientes con ECG iniciales no diagnósticos para descartar un IM debido a una oclusión de la circunfleja izquierda, y V3R y V4R pueden ser útiles para detectar un IM del ventrículo derecho.[5]
Resultado
cambios en la onda T y el segmento ST o cambios isquémicos no específicos
biomarcadores cardíacos
Prueba
Los niveles de troponina confirman el diagnóstico de infarto.[56] La prueba es el mejor marcador de lesión musculoesquelética, de pequeño infarto de miocardio (IM) o de IM tardío (>2-3 días).
El percentil 99 es el valor de corte usado para determinar un infarto agudo de miocardio.
Se recomienda el algoritmo de 0 horas/1 hora (en el que se realiza una medición de troponina cardíaca de alta sensibilidad en el momento de la presentación [0 horas] y 1 hora después de la presentación), o se puede utilizar el algoritmo de 0 horas/2 horas como segunda mejor opción cuando se utilizan ensayos de alta sensibilidad. Como alternativa, se puede considerar el algoritmo de 0 horas/ 3 horas. Se recomienda realizar pruebas adicionales después de 3 horas, si las dos primeras mediciones de troponina cardíaca del algoritmo de 0 horas/1 hora no son concluyentes y el estado clínico sigue siendo sugestivo de SCA.[5] Esta prueba está fácilmente disponible en la mayoría de los centros médicos. Las troponinas cardíacas son marcadores más sensibles y específicos del daño cardiomiocítico que la creatina-cinasa (CC), su isoenzima de banda miocárdica (CC-MB) y la mioglobina. En los pacientes con IM, los niveles de troponina aumentan rápidamente (por lo general, en la primera hora desde el inicio de los síntomas si se utilizan ensayos de alta sensibilidad) y permanecen elevados durante varios días. Por lo tanto, con la llegada de los ensayos de troponina de alta sensibilidad (hs-cTn), otros biomarcadores (p. ej., CC, CC-MB y mioglobina) ya no son necesarios para el diagnóstico. Del mismo modo, para fines de diagnóstico inicial, no se recomienda la medición rutinaria de biomarcadores adicionales (p. ej., la proteína de unión a ácidos grasos de tipo cardíaco [h-FABP] o la copeptina) además de la hs-cTn.[5]
Otras afecciones que pueden causar un aumento de los biomarcadores cardíacos incluyen traumatismo, insuficiencia renal, insuficiencia cardíaca congestiva, cirugía, estados inflamatorios, embolia pulmonar, sepsis, quemadura, rabdomiólisis y toxicidad del fármaco.[71]
Resultado
percentil > 99 del normal
ecocardiografía
Prueba
La ecocardiografía puede ser útil para el triaje temprano de los pacientes con sospecha de infarto de miocardio.[4] Siempre se debe realizar un ecocardiograma urgente en pacientes hemodinámicamente inestables.[5][58] También puede realizarse inicialmente cuando existe una clara sospecha clínica de síndrome coronario agudo y el ECG es normal o no concluyente para evaluar las complicaciones isquémicas y otras causas de dolor torácico (es decir, embolia pulmonar, derrame/taponamiento pericárdico o patología valvular aguda).[4]
Resultado
alteraciones en la contractilidad regional, depresión de la función ventricular izquierda o disminución de la fracción de eyección
hemograma completo (HC)
Prueba
Las mediciones de hemoglobina y de hematocrito pueden ayudar a evaluar una causa secundaria de infarto de miocardio sin elevación del segmento ST (IMSEST) (es decir, pérdida de sangre aguda, anemia) y a evaluar trombocitopenia para calcular el riesgo de sangrado.
Resultado
normal, anemia, trombocitopenia
urea y creatinina sérica
Prueba
Se debe considerar el aclaramiento de creatinina en pacientes con infarto de miocardio sin elevación del segmento ST (IMSEST), y las dosis de fármacos que son depurados por los riñones se deben ajustar de manera adecuada. En pacientes con una enfermedad renal crónica que se sometan a una angiografía, se puede optar por medios de contraste isosmolares.[2][59]
Resultado
normal o elevado
electrolitos
Prueba
Los desórdenes electrolíticos pueden predisponer a arritmias cardíacas.
Resultado
normales o alterados
pruebas de función hepática (PFH)
Prueba
Son útiles si se considera el tratamiento con fármacos que son sometidos al metabolismo hepático.
La alteración de las pruebas de función hepática también puede sugerir congestión hepática en pacientes con insuficiencia cardíaca concomitante.
Resultado
normal
glucemia
Pruebas diagnósticas que deben considerarse
lípidos
Prueba
Un manejo de lípidos debe incluir una evaluación de lipidograma en ayunas para todos los pacientes, en un plazo de 24 horas posteriores al ingreso al hospital. Con frecuencia, en la fase aguda de un síndrome coronario agudo, los valores lipídicos pueden ser menores a los normales para dicho paciente.
Resultado
elevado, normal u óptimo
péptido natriurético cerebral (PNC) o N-terminal pro-PNC (NT-pro-PNC)
Prueba
La medición de PNC o NT-pro-PNC puede considerarse para una evaluación complementaria del riesgo global en pacientes con sospecha de síndrome coronario agudo.[2]
Resultado
percentil > 99 del normal
angiografía/cateterismo cardíaco
Prueba
Se justifica una angiografía urgente e inmediata (sin estratificación de riesgo no invasiva) con tratamiento médico intensivo.[2][64][Figure caption and citation for the preceding image starts]: Angiografía por TC de 64 cortes de un paciente con angina estable que muestra reconstrucción en 3D (A), imágenes reformateadas curvadas (B) y confirmación de una lesión de alto grado en una angiografía convencional (C). Las puntas de flecha muestran placas calcificadas. Dx= diagnósticoDe: Schussler JM y Grayburn PA. Heart. 2007 Mar;93(3):290-7 [Citation ends].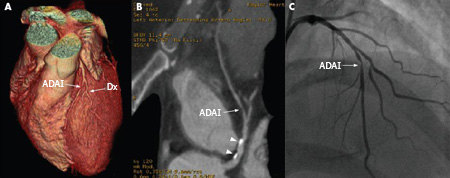 [Figure caption and citation for the preceding image starts]: Angiografía por TC de 64 cortes (A) y angiografía convencional (B) que muestran una lesión de alto grado en la arteria coronaria media derecha, indicada por las flechas. Las puntas de flecha muestran artefactos que se pueden confundir con lesiones.De: Schussler JM y Grayburn PA. Heart. 2007 Mar;93(3):290-7 [Citation ends].
[Figure caption and citation for the preceding image starts]: Angiografía por TC de 64 cortes (A) y angiografía convencional (B) que muestran una lesión de alto grado en la arteria coronaria media derecha, indicada por las flechas. Las puntas de flecha muestran artefactos que se pueden confundir con lesiones.De: Schussler JM y Grayburn PA. Heart. 2007 Mar;93(3):290-7 [Citation ends].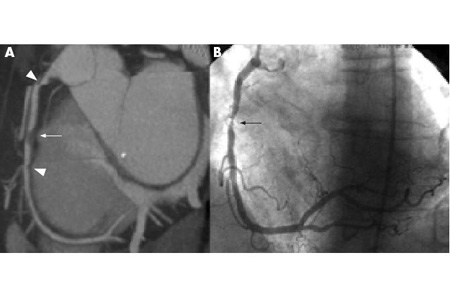
Las indicaciones incluyen síntomas recurrentes (angina refractaria), isquemia a pesar del tratamiento médico adecuado, riesgo alto (p. ej., insuficiencia cardíaca congestiva, arritmias ventriculares malignas) o hallazgos de pruebas no invasivas (disfunción ventricular izquierda importante, fracción de eyección <0.35 o defectos de perfusión múltiple o anterior grandes).[2]
La insuficiencia renal es una contraindicación relativa y se debe medicar a los pacientes con alergia al contraste antes de la angiografía.
Resultado
estenosis grave o trombosis
pruebas de esfuerzo
Prueba
Las pruebas de esfuerzo, incluidas las pruebas de ejercicio en la cinta, podrían ser útiles y se recomiendan en pacientes con probabilidad baja e intermedia previa a la prueba, un ECG normal y biomarcadores de sensibilidad alta para ayudar a evaluar la necesidad de una estrategia invasiva.[2][65][66]
La sensibilidad y especificidad de estas pruebas aumenta cuando se combinan con imágenes nucleares para revisar defectos de perfusión miocárdica o con ecocardiografía para evaluar alteraciones en la contractilidad.
El hallazgo positivo clave en las pruebas de esfuerzo con imágenes nucleares es la presencia de un defecto reversible. Esto es un área del miocardio que se ve privada de perfusión durante el aumento de demanda miocárdica y reperfusiona al detenerse la actividad. Esto significa estenosis dentro de la circulación coronaria que se puede tratar con intervención coronaria percutánea o injerto de derivación (bypass) de la arteria coronaria.
Las prueba de ejercicio submáximo pueden realizarse en 4-7 días posteriores al infarto de miocardio, mientras que las pruebas limitadas a los síntomas pueden realizarse en 14-21 días después del infarto de miocardio, cuando el paciente ya no presente síntomas isquémicos activos o de insuficiencia cardíaca.[67]
Resultado
ECG: depresión del segmento ST >1 mm (0.1 mV); imágenes nucleares: defecto de perfusión reversible o fijo
angiografía coronaria por tomografía computarizada (ACTC)
Prueba
Puede proporcionar evaluación no invasiva de la anatomía coronaria y la aterosclerosis. La insuficiencia renal es una contraindicación relativa. Se debe medicar a los pacientes con alergia al contraste antes de la angiografía.[68][Figure caption and citation for the preceding image starts]: Angiografía por TC de 64 cortes (A) y angiografía convencional (B) que muestran una lesión de alto grado en la arteria coronaria media derecha, indicada por las flechas. Las puntas de flecha muestran artefactos que se pueden confundir con lesiones.De: Schussler JM y Grayburn PA. Heart. 2007 Mar;93(3):290-7 [Citation ends]. [Figure caption and citation for the preceding image starts]: Angiografía por TC de 64 cortes de un paciente con angina estable que muestra reconstrucción en 3D (A), imágenes reformateadas curvadas (B) y confirmación de una lesión de alto grado en una angiografía convencional (C). Las puntas de flecha muestran placas calcificadas. Dx= diagnósticoDe: Schussler JM y Grayburn PA. Heart. 2007 Mar;93(3):290-7 [Citation ends].
[Figure caption and citation for the preceding image starts]: Angiografía por TC de 64 cortes de un paciente con angina estable que muestra reconstrucción en 3D (A), imágenes reformateadas curvadas (B) y confirmación de una lesión de alto grado en una angiografía convencional (C). Las puntas de flecha muestran placas calcificadas. Dx= diagnósticoDe: Schussler JM y Grayburn PA. Heart. 2007 Mar;93(3):290-7 [Citation ends].
Debido al valor predictivo negativo alto de la ACTC, la evidencia sugiere que la ACTC es de utilidad en pacientes con un riesgo bajo a moderado de infarto de miocardio sin elevación del segmento ST (IMSEST). Cuando se compara con la atención estándar de pacientes de bajo riesgo (observación, enzimas seriadas seguidas de una prueba de esfuerzo), la ACTC reduce el tiempo de diagnóstico, el período de permanencia en el servicio de urgencias y tiene una seguridad similar.[69] La ACTC no se indica en pacientes con características de alto riesgo (es decir, cambios isquémicos en el ECG, marcadores cardíacos positivos).[70]
Resultado
oclusión o casi oclusión
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad