Estado hiperglucémico hiperosmolar
- Descripción general
- Teoría
- Diagnóstico
- Manejo
- Seguimiento
- Recursos
Algoritmo de tratamiento
Tenga en cuenta que las formulaciones/vías y dosis pueden diferir entre los nombres y marcas de los fármacos, las fórmulas de los fármacos o las localizaciones. Las recomendaciones de tratamiento son específicas para cada grupo de pacientes: ver aviso legal
todos los pacientes
fluidoterapia intravenosa
En el contexto de hipovolemia grave y shock, y en ausencia de compromiso cardíaco, los pacientes deben recibir solución de cloruro de sodio al 0.9% a una velocidad de 15-20 mL/kg/hora o 1-2 L durante la primera hora.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com [44]Diabetes Canada Clinical Practice Guidelines Expert Committee, Goguen J, Gilbert J. Hyperglycemic emergencies in adults. Can J Diabetes. 2018 Apr;42(suppl 1):S109-14. https://www.canadianjournalofdiabetes.com/article/S1499-2671(17)30823-7/fulltext http://www.ncbi.nlm.nih.gov/pubmed/29650082?tool=bestpractice.com Una vez corregida la hipotensión, se debe continuar la rehidratación con cloruro de sodio al 0.9% a dosis de 250 a 500 mL/hora.[44]Diabetes Canada Clinical Practice Guidelines Expert Committee, Goguen J, Gilbert J. Hyperglycemic emergencies in adults. Can J Diabetes. 2018 Apr;42(suppl 1):S109-14. https://www.canadianjournalofdiabetes.com/article/S1499-2671(17)30823-7/fulltext http://www.ncbi.nlm.nih.gov/pubmed/29650082?tool=bestpractice.com
Los adultos mayores, o los pacientes con insuficiencia cardíaca o enfermedad renal terminal en diálisis, deben ser tratados con precaución, con bolos más pequeños de soluciones isotónicas (p. ej., bolos de 250 ml) y una evaluación frecuente del estado hemodinámico.[3]Mustafa OG, Haq M, Dashora U, et al. Management of hyperosmolar hyperglycaemic state (HHS) in adults: an updated guideline from the Joint British Diabetes Societies (JBDS) for inpatient care group. Diabet Med. 2023 Mar;40(3):e15005. https://onlinelibrary.wiley.com/doi/10.1111/dme.15005 http://www.ncbi.nlm.nih.gov/pubmed/36370077?tool=bestpractice.com [54]Galindo RJ, Pasquel FJ, Fayfman M, et al. Clinical characteristics and outcomes of patients with end-stage renal disease hospitalized with diabetes ketoacidosis. BMJ Open Diabetes Res Care. 2020 Feb;8(1):e000763. https://drc.bmj.com/content/8/1/e000763.long http://www.ncbi.nlm.nih.gov/pubmed/32111715?tool=bestpractice.com En estos pacientes, el uso de un protocolo estándar de rehidratación puede asociarse con complicaciones relacionadas con el tratamiento, como sobrecarga de volumen, ventilación mecánica y mayor duración de la estancia.[54]Galindo RJ, Pasquel FJ, Fayfman M, et al. Clinical characteristics and outcomes of patients with end-stage renal disease hospitalized with diabetes ketoacidosis. BMJ Open Diabetes Res Care. 2020 Feb;8(1):e000763. https://drc.bmj.com/content/8/1/e000763.long http://www.ncbi.nlm.nih.gov/pubmed/32111715?tool=bestpractice.com
cuidados de soporte ± ingreso en la unidad de cuidados intensivos (UCI)
Se recomienda el tratamiento para TODOS LOS pacientes en el grupo de pacientes seleccionados
La glucosa debe controlarse cada 1-2 horas hasta que se corrija la hiperglucemia.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com Los electrolitos, la urea, el pH venoso y la creatinina deben comprobarse cada 2-4 horas, hasta la resolución del SHH. Se debe monitorizar la diuresis.
Se debe realizar el diagnóstico de los factores desencadenantes (p. ej. infección o medicamentos causantes) así como aplicar un tratamiento adecuado con antibióticos y retirar la medicación causal.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
Los pacientes con inestabilidad hemodinámica, cardiovascular o respiratoria o alteración del estado mental pueden requerir el ingreso en la UCI con monitorización frecuente de la presión arterial, hemodinámica, un catéter venoso central y/o cateterismo de Swan-Ganz, y oximetría percutánea continua.
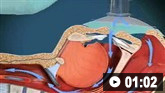
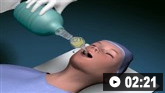
La oxigenación y la protección de las vías respiratorias son cruciales. Normalmente se requiere intubación y ventilación mecánica, con monitorización constante de los parámetros respiratorios.
Cómo utilizar el aparato bolsa-válvula-mascarilla para proporcionar asistencia ventilatoria a adultos. Vídeo de demostración de la técnica para dos personas.
Cómo insertar un tubo traqueal en una persona adulta utilizando un laringoscopio.
vasopresor
Tratamiento adicional recomendado para ALGUNOS pacientes del grupo seleccionado
Si la hipotensión persiste después de la hidratación forzada, se debe iniciar un fármaco vasopresor.[55]Evans L, Rhodes A, Alhazzani W, et al. Surviving sepsis campaign: international guidelines for management of sepsis and septic shock 2021. Crit Care Med. 2021 Nov 1;49(11):e1063-143. https://www.doi.org/10.1097/CCM.0000000000005337 http://www.ncbi.nlm.nih.gov/pubmed/34605781?tool=bestpractice.com
Los pacientes que requieren fármacos vasoactivos (vasopresores y/o inótropos) necesitan una monitorización continua en un entorno de cuidados críticos.
Consulte a un especialista para obtener orientación sobre los regímenes vasopresores adecuados.
tratamiento con potasio con mediciones séricas frecuentes
Se recomienda el tratamiento para TODOS LOS pacientes en el grupo de pacientes seleccionados
La terapia con insulina, la corrección de la acidosis, la expansión del volumen y el aumento de la pérdida urinaria de potasio disminuyen el potasio sérico. Dentro de las 48 horas posteriores a la admisión, los niveles de potasio generalmente disminuyen de 1 a 2 mmol/L en pacientes con cetoacidosis diabética (CAD), SHH y CAD/SHH mixto. Para prevenir la hipopotasemia, la reposición de potasio debe iniciarse después de que los niveles séricos caigan por debajo de 5 mmol/L con el objetivo de mantener un nivel de potasio de 4 a 5 mmol/L.
El potasio debe añadirse a la fluidoterapia de mantenimiento para los pacientes que son normocalcémicos o hipocalcémicos.[44]Diabetes Canada Clinical Practice Guidelines Expert Committee, Goguen J, Gilbert J. Hyperglycemic emergencies in adults. Can J Diabetes. 2018 Apr;42(suppl 1):S109-14. https://www.canadianjournalofdiabetes.com/article/S1499-2671(17)30823-7/fulltext http://www.ncbi.nlm.nih.gov/pubmed/29650082?tool=bestpractice.com Si el potasio sérico inicial es de ≤3.3 mmol/L (≤3,3 mEq/L), se debe retrasar el tratamiento con insulina y se debe reemplazar el potasio hasta >3.3 mmol/L (las guías de práctica clínica sugieren la sustitución por 20 a 30 mmol de potasio por litro de líquido de infusión, aunque en la práctica recomendamos de 10 a 20 mmol por litro).[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
Las mediciones seriadas de potasio deben monitorizarse cada 2-4 horas, y la infusión debe ajustarse una vez que el potasio sérico sea >3.3 mmol/L (>3.3 mEq/L) para mantener el potasio sérico entre 4 y 5 mmol/L (4 y 5 mEq/L).[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
terapia de insulina una vez que la medición de potasio sérico sea >3.3 mmol/L (>3.3 mEq/L)
Se recomienda el tratamiento para TODOS LOS pacientes en el grupo de pacientes seleccionados
Generalmente se recomienda una infusión continua por vía intravenosa de insulina regular si el potasio sérico es >3.3 mmol/L (>3.3 mEq/L).
La insulina se puede iniciar con un bolo seguido de una infusión continua.
Deben seguirse los protocolos locales. Si la glucosa sérica no disminuye al menos un 10% en la primera hora, se debe administrar un nuevo bolo de insulina intravenosa, mientras se continúa con la tasa de infusión de insulina anterior. Una vez que la glucosa en sangre alcanza los 300 mg/dL o menos, se debe reducir la infusión de insulina, manteniendo la glucosa en sangre entre 200 y 300 mg/dL, hasta que el paciente esté mentalmente alerta.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
Opciones primarias
insulina neutra: Véase el protocolo local para consultar las pautas de dosificación
tratamiento con fosfato
Tratamiento adicional recomendado para ALGUNOS pacientes del grupo seleccionado
La reposición rutinaria de fosfato no ha producido beneficios clínicos para los pacientes.[4]Stoner GD. Hyperosmolar hyperglycemic state. Am Fam Physician. 2017 Dec 1;96(11):729-36. https://www.aafp.org/afp/2017/1201/p729.html http://www.ncbi.nlm.nih.gov/pubmed/29431405?tool=bestpractice.com Ante la presencia de hipofosfatemia grave (<0.32 mmol/L [<1 mg/dL]) en pacientes con disfunción cardíaca (p. ej., con signos de disfunción ventricular izquierda), anemia sintomática o depresión respiratoria (p. ej., disminución de la saturación de oxígeno), se puede indicar terapia con fosfato, con precaución, para evitar disfunciones cardíacas, respiratorias o músculo-esqueléticas.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
tratamiento con insulina
Se recomienda el tratamiento para TODOS LOS pacientes en el grupo de pacientes seleccionados
Generalmente se recomienda una infusión continua por vía intravenosa de insulina regular si el potasio sérico es >3.3 mmol/L (>3.3 mEq/L).
La insulina se puede iniciar con un bolo seguido de una infusión continua. Deben seguirse los protocolos locales. Si la glucosa sérica no disminuye al menos un 10% en la primera hora, se debe administrar un nuevo bolo de insulina intravenosa, mientras se continúa con la tasa de infusión de insulina anterior. Una vez que la glucosa en sangre alcanza los 300 mg/dL o menos, se debe reducir la infusión de insulina, manteniendo la glucosa en sangre entre 200 y 300 mg/dL, hasta que el paciente esté mentalmente alerta.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
Opciones primarias
insulina neutra: Véase el protocolo local para consultar las pautas de dosificación
tratamiento con potasio con mediciones séricas frecuentes
Se recomienda el tratamiento para TODOS LOS pacientes en el grupo de pacientes seleccionados
El tratamiento con insulina, la corrección de la acidosis, la expansión del volumen y el aumento de la pérdida urinaria de potasio disminuyen el potasio sérico. Dentro de las 48 horas posteriores a la admisión, los niveles de potasio generalmente disminuyen de 1 a 2 mmol/L en pacientes con CAD, SHH y CAD/SHH mixto.
El potasio debe añadirse a la fluidoterapia de mantenimiento para los pacientes normocalcémicos o hipocalcémicos.[44]Diabetes Canada Clinical Practice Guidelines Expert Committee, Goguen J, Gilbert J. Hyperglycemic emergencies in adults. Can J Diabetes. 2018 Apr;42(suppl 1):S109-14. https://www.canadianjournalofdiabetes.com/article/S1499-2671(17)30823-7/fulltext http://www.ncbi.nlm.nih.gov/pubmed/29650082?tool=bestpractice.com
Si el nivel inicial de potasio sérico está entre 3.4 y 5.2 mmol/L, se debe iniciar la sustitución de potasio (las guías de práctica clínica sugieren la sustitución con 20 a 30 mmol de potasio por litro de líquido de infusión).[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
La reposición de potasio no es necesaria una vez que el nivel es >5.3 mmol/L (>5.3 mEq/L), pero los niveles de potasio deben controlarse cada 2 horas.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com [44]Diabetes Canada Clinical Practice Guidelines Expert Committee, Goguen J, Gilbert J. Hyperglycemic emergencies in adults. Can J Diabetes. 2018 Apr;42(suppl 1):S109-14. https://www.canadianjournalofdiabetes.com/article/S1499-2671(17)30823-7/fulltext http://www.ncbi.nlm.nih.gov/pubmed/29650082?tool=bestpractice.com
tratamiento con fosfato
Tratamiento adicional recomendado para ALGUNOS pacientes del grupo seleccionado
La reposición rutinaria de fosfato no ha producido beneficios clínicos para los pacientes.[4]Stoner GD. Hyperosmolar hyperglycemic state. Am Fam Physician. 2017 Dec 1;96(11):729-36. https://www.aafp.org/afp/2017/1201/p729.html http://www.ncbi.nlm.nih.gov/pubmed/29431405?tool=bestpractice.com Ante la presencia de hipofosfatemia grave (<0.32 mmol/L [<1 mg/dL]) en pacientes con disfunción cardíaca (p. ej., con signos de disfunción ventricular izquierda), anemia sintomática o depresión respiratoria (p. ej., disminución de la saturación de oxígeno), se puede indicar terapia con fosfato, con precaución, para evitar disfunciones cardíacas, respiratorias o músculo-esqueléticas.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
tratamiento con insulina
Se recomienda el tratamiento para TODOS LOS pacientes en el grupo de pacientes seleccionados
Generalmente se recomienda una infusión continua por vía intravenosa de insulina regular si el potasio sérico es >3.3 mmol/L (>3.3 mEq/L).
La insulina se puede iniciar con un bolo seguido de una infusión continua.
Deben seguirse los protocolos locales. Si la glucosa sérica no disminuye al menos un 10% en la primera hora, se debe administrar un nuevo bolo de insulina intravenosa, mientras se continúa con la tasa de infusión de insulina anterior. Una vez que la glucosa en sangre alcanza los 300 mg/dL o menos, se debe reducir la infusión de insulina, manteniendo la glucosa en sangre entre 200 y 300 mg/dL, hasta que el paciente esté mentalmente alerta.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
Opciones primarias
insulina neutra: Véase el protocolo local para consultar las pautas de dosificación
monitorización de potasio sérico
Tratamiento adicional recomendado para ALGUNOS pacientes del grupo seleccionado
No se requiere potasio suplementario si el potasio sérico es de ≥5.3 mmol/L (≥5.3 mEq/L), pero el potasio sérico debe controlarse cada 2-4 horas porque el tratamiento con insulina y la administración de líquidos reducen los niveles de potasio.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
tratamiento con fosfato
Tratamiento adicional recomendado para ALGUNOS pacientes del grupo seleccionado
La reposición rutinaria de fosfato no ha producido beneficios clínicos para los pacientes.[4]Stoner GD. Hyperosmolar hyperglycemic state. Am Fam Physician. 2017 Dec 1;96(11):729-36. https://www.aafp.org/afp/2017/1201/p729.html http://www.ncbi.nlm.nih.gov/pubmed/29431405?tool=bestpractice.com Ante la presencia de hipofosfatemia grave (<0.32 mmol/L [<1 mg/dL]) en pacientes con disfunción cardíaca (p. ej., con signos de disfunción ventricular izquierda), anemia sintomática o depresión respiratoria (p. ej., disminución de la saturación de oxígeno), se puede indicar terapia con fosfato, con precaución, para evitar disfunciones cardíacas, respiratorias o músculo-esqueléticas.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
síndrome hiperosmolar hiperglucémico (SHH) resuelto y paciente capaz de tolerar ingesta oral
tratamiento con insulina subcutánea
Se debe continuar con el manejo y la monitorización hasta la resolución del síndrome hiperglucémico hiperosmolar (SHH). Los criterios para la resolución del SHH son una glucosa plasmática normal <12.2 mmol/L (<250 mg/dL), osmolalidad plasmática efectiva normal <300 mmol/kg (<300 mOsm/kg), y normalización del estado hemodinámico y mental.[2]Kitabchi AE, Umpierrez GE, Miles JM, et al. Hyperglycemic crises in adult patients with diabetes. Diabetes Care. 2009 Jul;32(7):1335-43. http://care.diabetesjournals.org/content/32/7/1335.long http://www.ncbi.nlm.nih.gov/pubmed/19564476?tool=bestpractice.com
Una vez que se resuelve el SHH, se inicia la transición a insulina subcutánea. La insulina subcutánea se debe administrar 2 horas antes de terminar la infusión de insulina.
Se recomienda la insulina intermedia o de acción prolongada para los requerimientos basales y la insulina de acción rápida, para el control glucémico prandial.
Los pacientes que ya se encuentren en tratamiento con insulina antes del ingreso pueden continuar con la misma dosis.
Opciones primarias
insulina glargina
o
insulina detemir
o
insulina isófana humana (NPH)
--Y--
insulina lispro
o
insulina asparta
o
insulina glulisina

Seleccione un grupo de pacientes para consultar nuestras recomendaciones
Tenga en cuenta que las formulaciones/vías y dosis pueden diferir entre los nombres y marcas de los fármacos, las fórmulas de los fármacos o las localizaciones. Las recomendaciones de tratamiento son específicas para cada grupo de pacientes. Véase el descargo de responsabilidad
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad