Recomenda-se o uso de um algoritmo de tratamento com base no grau de desidratação.[Figure caption and citation for the preceding image starts]: Algoritmo para o manejo da gastroenterite aguda em criançasAdaptado de Canadian Paediatric Society, Nutrition and Gastroenterology Committee. Oral rehydration therapy and early re-feeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531. Usado com permissão [Citation ends].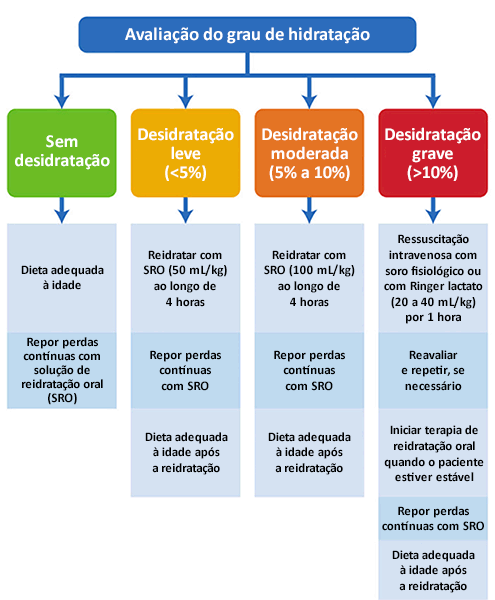
Abordagem geral para todos os pacientes
A base do tratamento é o uso da terapia de reidratação oral com soluções de reidratação oral (SROs) apropriadas, combinada a uma dieta adequada para a idade.[40]Leung A, Prince T; Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006 Nov;11(8):527-31.
https://academic.oup.com/pch/article/11/8/527/4560375
[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
A terapia de reidratação oral é tão eficaz quanto, se não melhor, que a fluidoterapia intravenosa para a reidratação de crianças moderadamente desidratadas.[48]Bellemare S, Hartling L, Wiebe N, et al. Oral rehydration versus intravenous therapy for treating dehydration due to gastroenteritis in children: a meta-analysis of randomized controlled trials. BMC Med. 2004 Apr 15;2:11.
https://bmcmedicine.biomedcentral.com/articles/10.1186/1741-7015-2-11
http://www.ncbi.nlm.nih.gov/pubmed/15086953?tool=bestpractice.com
[49]Fonseca BK, Holdgate A, Craig JC. Enteral vs intravenous rehydration therapy for children with gastroenteritis: a meta-analysis of randomized controlled trials. Arch Pediatr Adolesc Med. 2004 May;158(5):483-90.
https://jamanetwork.com/journals/jamapediatrics/fullarticle/485711
http://www.ncbi.nlm.nih.gov/pubmed/15123483?tool=bestpractice.com
Em comparação com a terapia intravenosa, a terapia de reidratação oral é menos traumática, mais barata e mais fácil de administrar, além de poder ser administrada em uma variedade de cenários, inclusive em casa.[49]Fonseca BK, Holdgate A, Craig JC. Enteral vs intravenous rehydration therapy for children with gastroenteritis: a meta-analysis of randomized controlled trials. Arch Pediatr Adolesc Med. 2004 May;158(5):483-90.
https://jamanetwork.com/journals/jamapediatrics/fullarticle/485711
http://www.ncbi.nlm.nih.gov/pubmed/15123483?tool=bestpractice.com
[50]Leung AK, Darling P, Auclair C. Oral rehydration therapy - a review. J R Soc Health. 1987 Apr;107(2):64-7.
http://www.ncbi.nlm.nih.gov/pubmed/3108503?tool=bestpractice.com
Existem muitas composições de SROs disponíveis comercialmente que foram consideradas seguras. Soluções contendo concentrações não fisiológicas de glicose e eletrólitos, como bebidas carbonatadas e sucos de frutas adoçados, são desencorajadas, pois contêm um alto conteúdo de carboidratos, um conteúdo muito baixo de eletrólitos e uma alta osmolaridade.[51]Sandhu BK; European Society of Paediatric Gastroenterology, Hepatology and Nutrition Working Group on Acute Diarrhoea. Rationale for early feeding in childhood gastroenteritis. J Pediatr Gastroenterol Nutr. 2001 Oct;3(suppl 2):S13-6.
http://www.ncbi.nlm.nih.gov/pubmed/11698780?tool=bestpractice.com
Essas soluções hiperosmolares podem produzir diarreia osmótica se consumidas em quantidades suficientemente elevadas. Os pais também devem ser especificamente orientados a não oferecer água pura a crianças com gastroenterite aguda, pois a ingestão de água isoladamente pode causar hiponatremia e hipoglicemia.
A realimentação precoce tem benefícios clínicos e nutricionais.[40]Leung A, Prince T; Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006 Nov;11(8):527-31.
https://academic.oup.com/pch/article/11/8/527/4560375
[52]Gregorio GV, Dans LF, Silvestre MA. Early versus delayed refeeding for children with acute diarrhoea. Cochrane Database Syst Rev. 2011 Jul 6;(7):CD007296.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD007296.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/21735409?tool=bestpractice.com
Ela induz as enzimas digestivas, melhora a absorção de nutrientes, intensifica a regeneração dos enterócitos, promove a recuperação das dissacaridases, diminui as alterações da permeabilidade intestinal induzidas pela infecção, reduz a duração da diarreia, mantém o crescimento e melhora os desfechos nutricionais.[51]Sandhu BK; European Society of Paediatric Gastroenterology, Hepatology and Nutrition Working Group on Acute Diarrhoea. Rationale for early feeding in childhood gastroenteritis. J Pediatr Gastroenterol Nutr. 2001 Oct;3(suppl 2):S13-6.
http://www.ncbi.nlm.nih.gov/pubmed/11698780?tool=bestpractice.com
[53]Leung AK. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. In: Carter LV, ed. Child nutrition research advances. New York, NY: Nova Science Publishers, Inc; 2007.[54]Brown KH, Gastanaduy AS, Saavedra JM, et al. Effects of continued oral feeding on clinical and nutritional outcomes of acute diarrhea in children. J Pediatr. 1988 Feb;112(2):191-200.
http://www.ncbi.nlm.nih.gov/pubmed/3339500?tool=bestpractice.com
[55]Sandhu BK, Isolauri E, Walker-Smith JA, et al. A multicenter study on behalf of the European Society of Paediatric Gastroenterology and Nutrition Working Group on Acute Diarrhoea. Early feeding in childhood gastroenteritis. J Pediatr Gastroenterol Nutr. 1997 May;24(5):522-7.
http://www.ncbi.nlm.nih.gov/pubmed/9161945?tool=bestpractice.com
Alimentos com alto conteúdo de carboidratos (arroz, cereais, pão, trigo e batatas), carnes magras, frutas e vegetais são bem tolerados. Com exceção de um subconjunto de crianças com deficiência secundária e transitória de dissacaridase, a maioria das crianças com gastroenterite aguda é capaz de tolerar leite e alimentos que contêm lactose. Alimentos com alto conteúdo de açúcares simples e gordura devem ser evitados.
Recomendações terapêuticas padrão
Além da reposição de fluidos específica da desidratação, os pacientes com gastroenterite viral devem ser tratados da seguinte forma.
A necessidade diária de fluidos é de 100 mL/kg para os primeiros 10 kg de peso corporal, 50 mL/kg para os próximos 10 kg e 20 mL/kg para cada 1 kg subsequente acima de 20 kg. Isso geralmente é obtido por meio de uma dieta apropriada à idade.
Para os lactentes amamentados, o aleitamento materno deve ser mantido.
Não é necessário diluir a fórmula ou usar uma fórmula sem lactose na realimentação de lactentes não amamentados.[40]Leung A, Prince T; Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006 Nov;11(8):527-31.
https://academic.oup.com/pch/article/11/8/527/4560375
[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Deve-se oferecer amamentação ou mamadeiras com maior frequência a lactentes.
As crianças devem continuar a ser alimentadas com uma dieta apropriada à idade.[40]Leung A, Prince T; Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006 Nov;11(8):527-31.
https://academic.oup.com/pch/article/11/8/527/4560375
[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Ondansetrona
O uso de ondansetrona deve ser considerado quando os vômitos interferirem na terapia de reidratação oral. A ondansetrona em dose única e por via oral, em vez de por via intravenosa, deverá ser usada se possível. Em um ensaio clínico randomizado e controlado (n = 194), uma dose de ondansetrona oral diminuiu a proporção de crianças que continuaram vomitando dentro de 4 horas de 42.9% para 19.5% (IC de 95%: 0.20 a 0.72), e também mostrou uma diminuição no número de episódios de vômito dentro de 4 horas (taxa de incidência de 0.51 [IC de 95%: 0.29 a 0.88]).[56]Bonvanie IJ, Weghorst AA, Holtman GA, et al. Oral ondansetron for paediatric gastroenteritis in primary care: a randomised controlled trial. Br J Gen Pract. 2021 Oct;71(711):e728-35.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8407859
http://www.ncbi.nlm.nih.gov/pubmed/34426397?tool=bestpractice.com
O medicamento pode ser usado tanto para pacientes hospitalizados quanto para pacientes ambulatoriais, mas somente depois que o paciente tiver sido avaliado clinicamente. O medicamento deve ser usado com cautela em crianças cuja diarreia é uma grande preocupação, pois o uso do medicamento pode agravar a diarreia. Os médicos devem ponderar os benefícios confirmados da terapia antiemética contra o custo e o risco de eventos adversos em pacientes com vômitos relacionados à gastroenterite.[57]Leung AK, Robson WL. In children with vomiting related to acute gastroenteritis, are antiemetic medications an effective adjunct to fluid and electrolyte therapy? Part B: clinical commentary. Paediatr Child Health. 2008 May;13(5):393-4.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2532885
http://www.ncbi.nlm.nih.gov/pubmed/19412370?tool=bestpractice.com
[58]Leung AK, Robson WL. Acute gastroenteritis in children: role of anti-emetic medication for gastroenteritis-related vomiting. Paediatr Drugs. 2007;9(3):175-84.
http://www.ncbi.nlm.nih.gov/pubmed/17523698?tool=bestpractice.com
[59]Leung AK, Robson WL. In children with vomiting related to acute gastroenteritis, are anti-emetic medications an effective adjunct to fluid and electrolyte therapy? Part A: evidence-based answer and summary. Paediatr Child Health. 2008 May;13(5):391-4.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2532883
http://www.ncbi.nlm.nih.gov/pubmed/19412369?tool=bestpractice.com
[60]Carter B, Fedorowicz Z. Antiemetic treatment for acute gastroenteritis in children: an updated Cochrane systematic review with meta-analysis and mixed treatment comparison in a Bayesian framework. BMJ Open. 2012 Jul 19;2(4):e000622.
https://bmjopen.bmj.com/content/2/4/e000622.long
http://www.ncbi.nlm.nih.gov/pubmed/22815462?tool=bestpractice.com
[  ]
Is there randomized controlled trial evidence to support the use of antiemetics for reducing vomiting in children and adolescents with acute gastroenteritis?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.403/fullMostre-me a resposta
]
Is there randomized controlled trial evidence to support the use of antiemetics for reducing vomiting in children and adolescents with acute gastroenteritis?/cca.html?targetUrl=https://cochranelibrary.com/cca/doi/10.1002/cca.403/fullMostre-me a resposta
Crianças sem desidratação
O tratamento é orientado ao fornecimento da quantidade adequada de fluidos para compensar as perdas gastrointestinais e para suprir as necessidades de manutenção.
Crianças com peso <10 kg devem receber de 60 a 120 mL de SRO por episódio de vômitos ou fezes diarreicas, enquanto aquelas com peso >10 kg devem receber de 120 a 240 mL de SRO por episódio de vômitos ou fezes diarreicas, além de suas necessidades diárias normais.[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Recomendações terapêuticas padrão devem ser iniciadas.
Crianças com desidratação leve (<5%)
Os sinais de desidratação leve incluem: estado alerta; leve redução do débito urinário; leve aumento da sede; membranas mucosas discretamente ressecadas; frequência cardíaca discretamente elevada; enchimento capilar normal; turgor cutâneo normal; olhos normais; e fontanela anterior normal.[40]Leung A, Prince T; Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006 Nov;11(8):527-31.
https://academic.oup.com/pch/article/11/8/527/4560375
Crianças com desidratação leve devem ser reidratadas com SRO a 50 mL/kg ao longo de 4 horas.[40]Leung A, Prince T; Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006 Nov;11(8):527-31.
https://academic.oup.com/pch/article/11/8/527/4560375
[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Perdas contínuas devem ser repostas com SRO. Crianças com peso <10 kg devem receber de 60 a 120 mL de SRO por episódio de vômitos ou fezes diarreicas, enquanto aquelas com peso >10 kg devem receber de 120 a 240 mL de SRO por episódio de vômitos ou fezes diarreicas.[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Depois da reidratação, as recomendações terapêuticas padrão devem ser iniciadas.
Crianças com desidratação moderada (5% a 10%)
Os sinais de desidratação moderada incluem: estado alerta, fadigado ou irritável; redução no débito urinário; aumento moderado da sede; membranas mucosas ressecadas; frequência cardíaca elevada; enchimento capilar prolongado; turgor cutâneo reduzido; olhos encovados; e fontanela anterior deprimida.[40]Leung A, Prince T; Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006 Nov;11(8):527-31.
https://academic.oup.com/pch/article/11/8/527/4560375
Crianças com desidratação moderada devem ser reidratadas com SRO a 100 mL/kg ao longo de 4 horas.[40]Leung A, Prince T; Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006 Nov;11(8):527-31.
https://academic.oup.com/pch/article/11/8/527/4560375
[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Perdas contínuas devem ser repostas com SRO. Crianças com peso <10 kg devem receber de 60 a 120 mL de SRO por episódio de vômitos ou fezes diarreicas, enquanto aquelas com peso >10 kg devem receber de 120 a 240 mL de SRO por episódio de vômitos ou fezes diarreicas.[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Depois da reidratação, as recomendações terapêuticas padrão devem ser iniciadas.
Crianças com desidratação grave (>10%)
Os sinais de desidratação grave incluem: estado apático ou letárgico; redução acentuada ou ausência de debito urinário; aumento considerável da sede; membranas mucosas muito ressecadas; frequência cardíaca muito elevada; enchimento capilar prolongado ou mínimo; turgor cutâneo reduzido; olhos intensamente encovados; fontanela anterior muito deprimida; membros frios; hipotensão; e coma.[40]Leung A, Prince T; Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006 Nov;11(8):527-31.
https://academic.oup.com/pch/article/11/8/527/4560375
A desidratação grave é uma emergência médica que exige ressuscitação intravenosa imediata e internação hospitalar.
Cloreto de sódio a 0.9% ou Ringer lactato, 20 mL/kg, devem ser administrados por via intravenosa ao longo de 1 hora.[40]Leung A, Prince T; Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006 Nov;11(8):527-31.
https://academic.oup.com/pch/article/11/8/527/4560375
[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Os sinais vitais devem ser monitorados e o paciente deve ser reavaliado regularmente. Doses em bolus de fluidoterapia intravenosa podem ser necessárias até que a pulsação, a perfusão e o estado mental retornem ao normal.[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Estímulos não osmóticos da secreção antidiurética são frequentes em crianças com gastroenterite.[61]Neville KA, Verge CF, O'Meara MW, et al. High antidiuretic hormone levels and hyponatremia in children with gastroenteritis. Pediatrics. 2005 Dec;116(6):1401-7.
http://www.ncbi.nlm.nih.gov/pubmed/16322164?tool=bestpractice.com
A solução salina hipotônica é inapropriada para a reidratação intravenosa, pois a atividade não osmótica do hormônio antidiurético durante a administração da fluidoterapia intravenosa poderia causar hiponatremia dilucional.
A terapia de reidratação oral deve ser iniciada quando a criança estiver suficientemente bem para tomá-la. Perdas contínuas devem ser repostas com solução de reidratação oral (SRO) ou nasogástrica. Crianças com peso <10 kg devem receber de 60 a 120 mL de SRO por episódio de vômitos ou fezes diarreicas, enquanto aquelas com peso >10 kg devem receber de 120 a 240 mL de SRO por episódio de vômitos ou fezes diarreicas.[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Depois da reidratação, as recomendações terapêuticas padrão devem ser iniciadas.
Terapia de reidratação oral não tolerada ou recusada
A principal estratégia é dar pequenas quantidades de SRO em intervalos frequentes, e o volume deve ser gradualmente aumentado até que a criança possa ingerir líquidos quando desejado.[43]Leung AK, Robson WL. Acute diarrhea in children: what to do and what not to do. Postgrad Med. 1989 Dec;86(8):161-4, 167-74.
http://www.ncbi.nlm.nih.gov/pubmed/2685791?tool=bestpractice.com
Usar uma colher ou conta-gotas para lactentes muito novos pode aumentar significativamente a retenção da SRO. Em uma criança que se recusa a beber a solução, esguichar a SRO dentro da boca com uma seringa pode ser útil.
SROs aromatizadas ou picolés de SRO, que podem ser mais aceitáveis para algumas crianças, também podem ser testados. Aromatizar a SRO com suco de maçã ou laranja não melhora a palatabilidade em comparação com as SROs aromatizadas disponíveis comercialmente. Além disso, apenas quantidades muito pequenas de suco de maçã ou laranja podem ser adicionadas sem alterar de maneira significativa a composição de eletrólitos e a osmolaridade da SRO.[62]te Loo DM, van der Graaf F, Ten WT. The effect of flavoring oral rehydration solution on its composition and palatability. J Pediatr Gastroenterol Nutr. 2004 Nov;39(5):545-8.
http://www.ncbi.nlm.nih.gov/pubmed/15572897?tool=bestpractice.com
Se as crianças se recusarem a beber a solução com o uso das medidas acima, a gavagem nasogástrica deve ser considerada antes da tentativa de hidratação intravenosa. A reidratação nasogástrica proporciona os benefícios fisiológicos da reidratação enteral e evita as potenciais complicações da terapia intravenosa.[49]Fonseca BK, Holdgate A, Craig JC. Enteral vs intravenous rehydration therapy for children with gastroenteritis: a meta-analysis of randomized controlled trials. Arch Pediatr Adolesc Med. 2004 May;158(5):483-90.
https://jamanetwork.com/journals/jamapediatrics/fullarticle/485711
http://www.ncbi.nlm.nih.gov/pubmed/15123483?tool=bestpractice.com
[63]Hartling L, Bellemare S, Wiebe N, et al. Oral versus intravenous rehydration for treating dehydration due to gastroenteritis in children. Cochrane Database Syst Rev. 2006 Jul 19;(3):CD004390.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD004390.pub2/full
http://www.ncbi.nlm.nih.gov/pubmed/16856044?tool=bestpractice.com
A hidratação nasogástrica é particularmente útil em prontos-socorros onde a correção rápida da desidratação pode impedir a internação hospitalar. A hidratação nasogástrica também é útil para pacientes com estado mental normal que estejam muito debilitados para ingerir líquidos de maneira adequada.[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Crianças que apresentam contraindicações ao uso da terapia de reidratação oral
As contraindicações ao uso da terapia de reidratação oral incluem vômitos prolongados, apesar da alimentação em pequenas quantidades e alta frequência, desidratação grave com um estado semelhante ao choque, comprometimento da consciência, íleo paralítico e má absorção de monossacarídeos.[42]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003 Nov 21;52(RR-16):1-16.
https://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htm
http://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
Perdas contínuas de fezes >10 mL/kg de peso corporal por hora não são mais consideradas como uma contraindicação à terapia de reidratação oral, pois a maioria das crianças ainda responderá à terapia de reidratação oral.
Para crianças com contraindicações à terapia de reidratação oral, a terapia intravenosa deve ser administrada para repor o deficit calculado, as perdas continuadas e para a manutenção da necessidade diária de fluidos.
Tanto o cloreto de sódio a 0.9% quanto o Ringer lactato podem ser usados para desidratação grave com ou sem choque. O cloreto de sódio a 0.45% com glicose a 5% é reservado a crianças com desidratação leve ou moderada ou àquelas que não estão desidratadas, mas que necessitam de fluidos de compensação/manutenção.
Para crianças com desidratação leve e moderada, o deficit deve ser reposto em 4 horas, e o restante deve ser administrado de maneira uniforme ao longo de 24 horas. Para crianças com desidratação grave, consulte a seção listada acima.
A terapia de reidratação oral e a realimentação precoce devem ser iniciadas assim que a condição física do paciente permitir.

 ]
]