O diagnóstico de CET é realizado por meio de exame clínico e/ou teste genético.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
Isso é apoiado por neuroimagem e outras investigações (ecocardiograma, ultrassonografia renal, oftalmoscopia dilatada, etc.). As investigações adicionais são usadas para confirmar o diagnóstico, determinar a extensão da doença e avaliar o comprometimento dos órgãos e para esclarecer os riscos de recorrência parental ao longo do tempo.
História
Não existem sintomas específicos para CET. Entretanto, existem várias apresentações comuns que devem incitar a consideração de CET e investigações adicionais.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
[2]Gomez M, Sampson J, Whittemore V, eds. The tuberous sclerosis complex. Oxford: Oxford University Press; 1999.[3]Hyman MH, Whittemore VH. National Institutes of Health consensus conference: tuberous sclerosis complex. Arch Neurol. 2000 May;57(5):662-5.
http://www.ncbi.nlm.nih.gov/pubmed/10815131?tool=bestpractice.com
Em primeiro lugar, a identificação de um membro da família com CET. Uma história familiar de três gerações deve ser obtida.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
Se o familiar for um parente de primeiro grau (ou seja, um dos pais) existe uma probabilidade de 50% de que o paciente que está sendo avaliado tenha a doença. Esse risco de 50% permanece quando vários irmãos são afetados, assumindo-se que um dos pais tem a doença sem saber ou que há mosaicismo gonadal em um dos pais. O mosaicismo gonadal é uma condição em que o único órgão afetado com a mutação de CET são as gônadas e seus gametas afetados, permitindo o potencial para várias crianças afetadas de um pai não afetado.[12]Tyburczy ME, Dies KA, Glass J, et al. Mosaic and intronic mutations in TSC1/TSC2 explain the majority of TSC patients with no mutation identified by conventional testing. PLoS Genet. 2015 Nov;11(11):e1005637.
https://journals.plos.org/plosgenetics/article?id=10.1371/journal.pgen.1005637
http://www.ncbi.nlm.nih.gov/pubmed/26540169?tool=bestpractice.com
[17]Nathan N, Keppler-Noreuil KM, Biesecker LG, et al. Mosaic disorders of the PI3K/PTEN/AKT/TSC/mTORC1 signaling pathway. Dermatol Clin. 2017 Jan;35(1):51-60.
http://www.ncbi.nlm.nih.gov/pubmed/27890237?tool=bestpractice.com
A incidência de mosaicismo gonadal em indivíduos com CET é estimada em cerca de 2%.[18]Julie LN, Maja PS, Lisbeth BM, et al. Mosaicism in tuberous sclerosis complex: a case report, literature review, and original data from Danish Hospitals. EMJ Dermatol. Nov 2021;9[1]:98-105.
https://www.emjreviews.com/dermatology/article/mosaicism-in-tuberous-sclerosis-complex-a-case-report-literature-review-and-original-data-from-danish-hospitals
Outros fatores históricos incluem:
Múltiplas máculas hipomelanóticas com epilepsia ou autismo concomitante[Figure caption and citation for the preceding image starts]: Máculas hipomelanóticas e marcas de ShagreenCortesia do Dr. Francis J. DiMario Jr [Citation ends].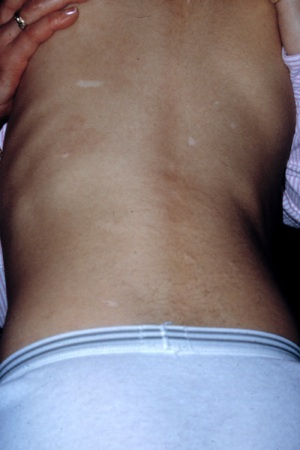
Espasmos infantis
Rabdomioma(s) cardíaco(s)[Figure caption and citation for the preceding image starts]: Rabdomioma cardíaco na ressonância nuclear magnética (RNM) sagital em T1Cortesia do Dr. Francis J. DiMario Jr [Citation ends].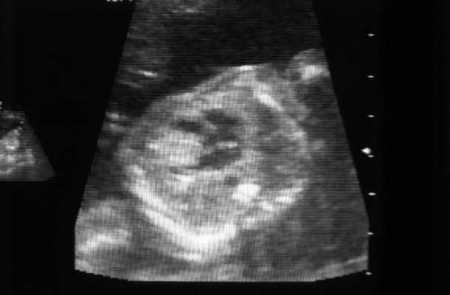
Doença renal policística[Figure caption and citation for the preceding image starts]: Rins policísticosCortesia do Dr. Francis J. DiMario Jr [Citation ends].
Angiomiolipoma(s) renal(is)[Figure caption and citation for the preceding image starts]: Múltiplos angiomiolipomas renais na tomografia computadorizada (TC) axialCortesia do Dr. Francis J. DiMario Jr [Citation ends].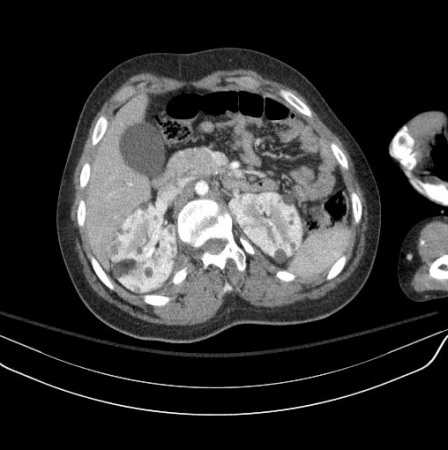 [Figure caption and citation for the preceding image starts]: Múltiplos angiomiolipomas renais na ressonância nuclear magnética (RNM) coronal em T1Cortesia do Dr. Francis J. DiMario Jr [Citation ends].
[Figure caption and citation for the preceding image starts]: Múltiplos angiomiolipomas renais na ressonância nuclear magnética (RNM) coronal em T1Cortesia do Dr. Francis J. DiMario Jr [Citation ends].
Linfangioleiomiomatose pulmonar[Figure caption and citation for the preceding image starts]: Lesões císticas na linfangioleiomiomatose (LAM) do pulmão em tomografia computadorizada (TC) axialCortesia do Dr. Francis J. DiMario Jr [Citation ends].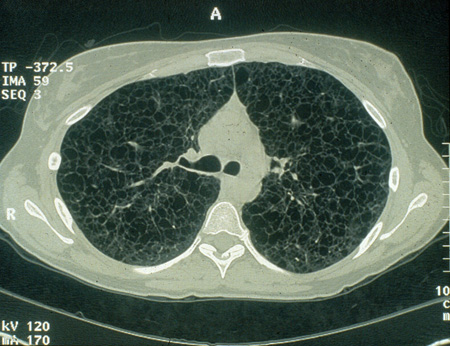
Nódulos subependimários calcificados cerebrais ou astrocitoma(s) de células gigantes[Figure caption and citation for the preceding image starts]: Nódulos subependimários calcificados na tomografia computadorizada (TC)Cortesia do Dr. Francis J. DiMario Jr [Citation ends].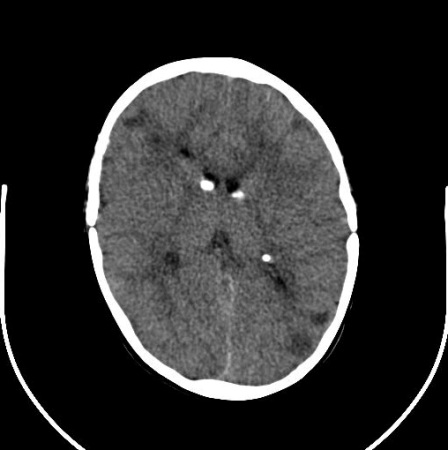 [Figure caption and citation for the preceding image starts]: Grande astrocitoma subependimário de células gigantes na ressonância nuclear magnética (A-axial T2)Cortesia do Dr. Francis J. DiMario Jr [Citation ends].
[Figure caption and citation for the preceding image starts]: Grande astrocitoma subependimário de células gigantes na ressonância nuclear magnética (A-axial T2)Cortesia do Dr. Francis J. DiMario Jr [Citation ends].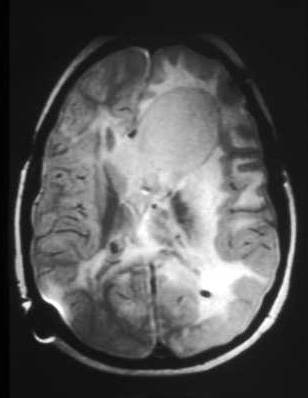 [Figure caption and citation for the preceding image starts]: Grande astrocitoma subependimário de células gigantes na ressonância nuclear magnética (B-sagital T1)Cortesia do Dr. Francis J. DiMario Jr [Citation ends].
[Figure caption and citation for the preceding image starts]: Grande astrocitoma subependimário de células gigantes na ressonância nuclear magnética (B-sagital T1)Cortesia do Dr. Francis J. DiMario Jr [Citation ends].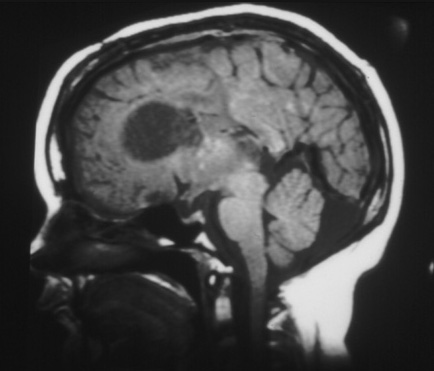
Fibromas faciais e/ou ungueais e periungueais[Figure caption and citation for the preceding image starts]: Angiofibromas faciaisCortesia do Dr. Francis J. DiMario Jr [Citation ends]. [Figure caption and citation for the preceding image starts]: Fibroma unguealCortesia do Dr. Francis J. DiMario Jr [Citation ends].
[Figure caption and citation for the preceding image starts]: Fibroma unguealCortesia do Dr. Francis J. DiMario Jr [Citation ends].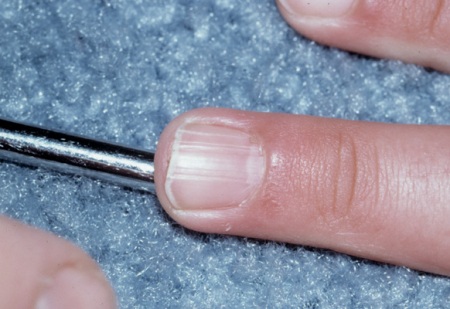
Hamartoma(s) retiniano(s)[Figure caption and citation for the preceding image starts]: Hamartoma retinianoCortesia do Dr. Francis J. DiMario Jr [Citation ends].
Marca(s) de Shagreen (nevo do tecido conjuntivo)[Figure caption and citation for the preceding image starts]: Máculas hipomelanóticas e marcas de ShagreenCortesia do Dr. Francis J. DiMario Jr [Citation ends].
Inúmeros nódulos no esmalte dentário
Múltiplos pólipos hamartomatosos intestinais
Comprometimento cognitivo
´Placa(s) na testa[Figure caption and citation for the preceding image starts]: Placa na testaCortesia do Dr. Francis J. DiMario Jr [Citation ends].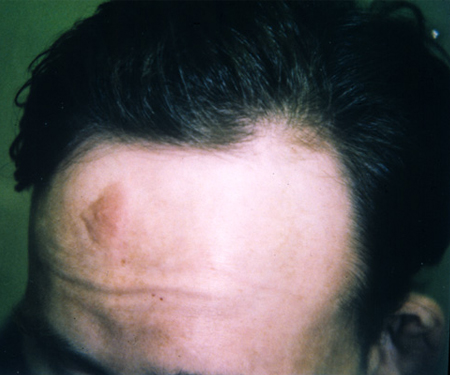
Problemas comportamentais.
Exame
Para se fazer um diagnóstico definitivo, deve ser realizado um exame físico cuidadoso para determinar se quaisquer achados diagnósticos importantes estão presentes, incluindo:[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
[2]Gomez M, Sampson J, Whittemore V, eds. The tuberous sclerosis complex. Oxford: Oxford University Press; 1999.[3]Hyman MH, Whittemore VH. National Institutes of Health consensus conference: tuberous sclerosis complex. Arch Neurol. 2000 May;57(5):662-5.
http://www.ncbi.nlm.nih.gov/pubmed/10815131?tool=bestpractice.com
Inspeção/exame clínico dermatológico detalhado para máculas hipomelanóticas, angiofibromas e marcas de couro áspero ("shagreen"). A lâmpada de Wood (luz negra ou ultravioleta) é útil para detectar máculas hipomelanóticas não visíveis por outros meios.
Inspeção detalhada de fibromas ungueais e depressões dentárias.
Avaliação oftalmológica completa, incluindo fundoscopia dilatada, para avaliar achados retinianos (hamartoma astrocítico e mancha acrômica) e deficits de campo visual.
Teste genético
O teste genético é usado para estabelecer um diagnóstico se os critérios clínicos não forem claros e para fins de planejamento familiar para pais que têm um filho afetado. A identificação de uma variante patogênica no gene TSC1 ou TSC2 é suficiente para o diagnóstico ou predição de CET independentemente dos achados clínicos.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
[4]Caban C, Khan N, Hasbani DM, et al. Genetics of tuberous sclerosis complex: implications for clinical practice. Appl Clin Genet. 2016 Dec 21;10:1-8.
https://www.doi.org/10.2147/TACG.S90262
http://www.ncbi.nlm.nih.gov/pubmed/28053551?tool=bestpractice.com
O exame de sangue para mutações específicas do gene TSC pode ser definitivo em cerca de 75% a 90% das pessoas afetadas quando ambos os loci genéticos (TSC1 e TSC2) são examinados.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
[4]Caban C, Khan N, Hasbani DM, et al. Genetics of tuberous sclerosis complex: implications for clinical practice. Appl Clin Genet. 2016 Dec 21;10:1-8.
https://www.doi.org/10.2147/TACG.S90262
http://www.ncbi.nlm.nih.gov/pubmed/28053551?tool=bestpractice.com
A genotipagem também pode ser realizada por análise de um swab bucal, saliva ou amostras de tecido. Em cerca de 10% a 15% dos pacientes com CET, uma mutação TSC1 ou TSC2 patogênica não pode ser detectada por métodos de teste convencionais.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
[4]Caban C, Khan N, Hasbani DM, et al. Genetics of tuberous sclerosis complex: implications for clinical practice. Appl Clin Genet. 2016 Dec 21;10:1-8.
https://www.doi.org/10.2147/TACG.S90262
http://www.ncbi.nlm.nih.gov/pubmed/28053551?tool=bestpractice.com
[12]Tyburczy ME, Dies KA, Glass J, et al. Mosaic and intronic mutations in TSC1/TSC2 explain the majority of TSC patients with no mutation identified by conventional testing. PLoS Genet. 2015 Nov;11(11):e1005637.
https://journals.plos.org/plosgenetics/article?id=10.1371/journal.pgen.1005637
http://www.ncbi.nlm.nih.gov/pubmed/26540169?tool=bestpractice.com
[13]Amin S, Kingswood JC, Bolton PF, et al. The UK guidelines for management and surveillance of tuberous sclerosis complex. QJM. 2019 Mar 1;112(3):171-82.
https://academic.oup.com/qjmed/article/112/3/171/5104881
http://www.ncbi.nlm.nih.gov/pubmed/30247655?tool=bestpractice.com
O teste genético convencional não consegue identificar a presença de mosaicismo gonadal.
Investigações adicionais
A ressonância nuclear magnética (RNM) do cérebro e do abdome deve ser realizada para verificar se há lesões cerebrais e renais. A RNM detecta mais anormalidades do que a tomografia computadorizada (TC) ou ultrassonografia, e é a modalidade de imagem preferencial.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
Os agentes de contraste devem ser evitados para RNM cerebral, a menos que haja uma lesão crescente ou suspeita clínica de astrocitoma subependimário de células gigantes (ASCG). A TC pode ser usada se a RNM for contraindicada ou não estiver disponível.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
A avaliação abrangente dos transtornos neuropsiquiátricos associados ao CET (TAND) deve ser realizada no diagnóstico usando uma ferramenta de rastreamento validada, como a checklist de TAND.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
[19]de Vries PJ, Whittemore VH, Leclezio L, et al. Tuberous sclerosis associated neuropsychiatric disorders (TAND) and the TAND Checklist. Pediatr Neurol. 2015 Jan;52(1):25-35.
https://www.doi.org/10.1016/j.pediatrneurol.2014.10.004
http://www.ncbi.nlm.nih.gov/pubmed/25532776?tool=bestpractice.com
[20]Leclezio L, Jansen A, Whittemore VH, et al. Pilot validation of the tuberous sclerosis-associated neuropsychiatric disorders (TAND) checklist. Pediatr Neurol. 2015 Jan;52(1):16-24.
https://www.doi.org/10.1016/j.pediatrneurol.2014.10.006
http://www.ncbi.nlm.nih.gov/pubmed/25499093?tool=bestpractice.com
TAND checklist
Opens in new window
O eletroencefalograma (EEG) de rotina deve ser realizado para todas as crianças diagnosticadas com CET, para incluir as fases de sono e vigília, para detectar potencial atividade convulsiva. Um EEG anormal deve ser acompanhado com uma avaliação de EEG com vídeo de 8 a 24 horas, especialmente se as características de TAND estiverem presentes.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
Uma TC de tórax de alta resolução deve ser realizada para todas as mulheres com 18 anos ou mais diagnosticadas com CET, para avaliar linfangioleiomiomatose (LAM). Testes de função pulmonar e teste de caminhada de 6 minutos de linha basal devem ser realizados em pacientes com evidência de doença pulmonar compatível com LAM na TC de rastreamento.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
[13]Amin S, Kingswood JC, Bolton PF, et al. The UK guidelines for management and surveillance of tuberous sclerosis complex. QJM. 2019 Mar 1;112(3):171-82.
https://academic.oup.com/qjmed/article/112/3/171/5104881
http://www.ncbi.nlm.nih.gov/pubmed/30247655?tool=bestpractice.com
A avaliação cardíaca adequada à idade é realizada no momento do diagnóstico. Crianças, especialmente aquelas menores de 3 anos, devem ser submetidas a ecocardiograma e eletrocardiograma (ECG) para verificar se há rabdomiomas e arritmias. Os adultos não necessitam de ecocardiograma de rotina, a menos que tenham sintomas cardíacos ou história médico preocupante, mas um ECG de linha basal é recomendado.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
[13]Amin S, Kingswood JC, Bolton PF, et al. The UK guidelines for management and surveillance of tuberous sclerosis complex. QJM. 2019 Mar 1;112(3):171-82.
https://academic.oup.com/qjmed/article/112/3/171/5104881
http://www.ncbi.nlm.nih.gov/pubmed/30247655?tool=bestpractice.com
A pressão arterial e a taxa de filtração glomerular devem ser medidas para todos os pacientes no momento do diagnóstico, para verificar hipertensão secundária e insuficiência renal, respectivamente.[1]Northrup H, Aronow ME, Bebin EM, et al. Updated international tuberous sclerosis complex diagnostic criteria and surveillance and management recommendations. Pediatr Neurol. 2021 Oct;123:50-66.
https://www.pedneur.com/article/S0887-8994(21)00151-X/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/34399110?tool=bestpractice.com
Outras investigações (por exemplo, radiografia esquelética, colonoscopia, biópsia de órgãos) são realizadas apenas para indicações específicas.



 [Figure caption and citation for the preceding image starts]: Múltiplos angiomiolipomas renais na ressonância nuclear magnética (RNM) coronal em T1Cortesia do Dr. Francis J. DiMario Jr [Citation ends].
[Figure caption and citation for the preceding image starts]: Múltiplos angiomiolipomas renais na ressonância nuclear magnética (RNM) coronal em T1Cortesia do Dr. Francis J. DiMario Jr [Citation ends].

 [Figure caption and citation for the preceding image starts]: Grande astrocitoma subependimário de células gigantes na ressonância nuclear magnética (A-axial T2)Cortesia do Dr. Francis J. DiMario Jr [Citation ends].
[Figure caption and citation for the preceding image starts]: Grande astrocitoma subependimário de células gigantes na ressonância nuclear magnética (A-axial T2)Cortesia do Dr. Francis J. DiMario Jr [Citation ends]. [Figure caption and citation for the preceding image starts]: Grande astrocitoma subependimário de células gigantes na ressonância nuclear magnética (B-sagital T1)Cortesia do Dr. Francis J. DiMario Jr [Citation ends].
[Figure caption and citation for the preceding image starts]: Grande astrocitoma subependimário de células gigantes na ressonância nuclear magnética (B-sagital T1)Cortesia do Dr. Francis J. DiMario Jr [Citation ends].
 [Figure caption and citation for the preceding image starts]: Fibroma unguealCortesia do Dr. Francis J. DiMario Jr [Citation ends].
[Figure caption and citation for the preceding image starts]: Fibroma unguealCortesia do Dr. Francis J. DiMario Jr [Citation ends].


