Abordagem
O diagnóstico de miomas uterinos geralmente ocorre após exame pélvico para avaliação de menorragia intensa ou dor pélvica. A ultrassonografia pélvica é o teste diagnóstico padrão universal para confirmação.
História clínica
Os principais fatores históricos para o diagnóstico de miomas uterinos incluem menorragia intensa, dor pélvica (dor, pressão ou dismenorreia), massa pélvica ou infertilidade.[23] Outros sintomas podem incluir distensão abdominal, queixas urinárias e constipação. Algumas pacientes podem ter história de hipertensão, infertilidade ou perda gestacional. Pode haver história familiar de miomas.
Com menor frequência, grandes miomas podem se manifestar com sintomas causados por pressão sobre órgãos circundantes, incluindo polaciúria ou, mais raramente, retenção urinária (secundária à obstrução uretral), e sintomas retais, como constipação e cólica abdominal. Raramente, miomas grandes podem causar compressão dos grandes vasos ou até mesmo comprometer a ventilação pulmonar.
Exame físico
Achados de útero firme, aumentado e com forma irregular no exame pélvico bimanual são característicos de miomas uterinos. Em casos de grandes tumores, pode ser palpada massa central irregular no exame transabdominal.[4]
Ultrassonografia
O exame de imagem pélvico por ultrassonografia transabdominal e transvaginal é o estudo inicial mais comum obtido para o diagnóstico de miomas uterinos e está universalmente disponível.[43][44] É a técnica menos invasiva de exame de imagem de órgãos pélvicos, incluindo o útero, para pacientes ambulatoriais.[45] Também é acessível, razoavelmente indolor, rápida e precisa.[46] Uma ultrassonografia inicial abrangente deve incluir as visualizações transvaginal e transabdominal da pelve para garantir que seja detectada patologia além dos limites da sonda transvaginal.[45][Figure caption and citation for the preceding image starts]: Mioma intramural solitário apresentado por ultrassonografia transvaginal (USTV) demonstrando massa intramural posterior localizada entre faixa endometrial trilaminar com aparência normal e serosa uterina posteriorDo acervo pessoal de Dr M.F. Mitwally and Dr R.J. Fischer; usado com permissão [Citation ends].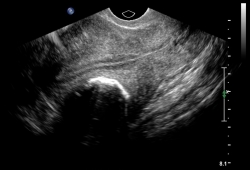
Os miomas submucosos geralmente são mais bem visualizados por ultrassonografia transvaginal, e podem ainda assim representar um dilema diagnóstico na diferenciação dessas lesões intracavitárias de pólipos endometriais.[Figure caption and citation for the preceding image starts]: A ultrassonografia transvaginal (USTV) mostra um mioma fundal posterior de linha média distorcendo bastante a cavidade endometrialDo acervo pessoal de Dr M.F. Mitwally and Dr R.J. Fischer; usado com permissão [Citation ends].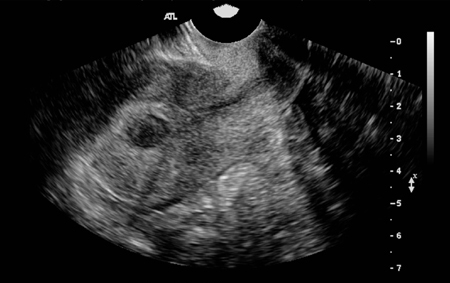
Além disso, a ultrassonografia transvaginal demonstrou ter 100% de sensibilidade e 94% de especificidade no diagnóstico de miomas submucosos. A especificidade quase perfeita se deve à dificuldade de distinguir pólipos endometriais de miomas submucosos por ultrassonografia transvaginal.[47]
Amostragem endometrial
O carcinoma de endométrio é o câncer do trato genital feminino mais comum no mundo desenvolvido, e 90% das pacientes com esse diagnóstico desenvolvem sangramento ou corrimento sintomáticos.[48] Por causa da alta prevalência de miomas uterinos na população geral feminina, um número substancial de pacientes apresentará sangramento vaginal anormal em associação com miomas uterinos. Portanto, é vital que a consideração de amostragem do endométrio faça parte da avaliação diagnóstica inicial para qualquer paciente que apresente sangramento vaginal anormal, independentemente da presença ou ausência de miomas.
A precisão da biópsia do endométrio para a detecção de carcinoma endometrial é de cerca de 90%.[49] Como 5% a 10% dos cânceres de endométrio ocorrem em mulheres com menos de 40 anos de idade, sangramento irregular e intenso em pacientes com menos de 40 anos de idade, bem como qualquer sangramento anormal durante os anos de perimenopausa (40 anos de idade ou mais), seria incluído como indicação para a avaliação histológica do endométrio. Qualquer sangramento pós-menopausa deve ser considerado câncer de endométrio até que se prove o contrário por exame histológico do endométrio. A persistência de sangramento vaginal irregular, apesar de biópsia do endométrio negativa, deve ser investigada por dilatação e curetagem.[50]
Sono-histerografia de infusão de soro fisiológico
A sono-histerografia é outra modalidade auxiliar excelente, com alta sensibilidade para a detecção de miomas submucosos e intramurais.[43][51]
A sono-histerografia de infusão de soro fisiológico deve ser obtida para avaliação adicional de anormalidades uterinas suspeitas notadas durante a ultrassonografia pélvica, especialmente as associadas com a própria cavidade endometrial e em casos de visualização subideal do útero e da cavidade uterina. Também pode servir como modalidade de imagem auxiliar de primeira linha para a avaliação de mulheres pré-menopausadas e menopausadas que sofram sangramento anormal e de mulheres submetidas a avaliação de infertilidade e abortos recorrentes.[51][52] Para lesões intracavitárias detectadas por ultrassonografia transvaginal, o maior desafio está na diferenciação de pólipos endometriais de miomas uterinos submucosos; ambos são lesões intracavitárias com efeito de massa. Os pólipos endometriais são completamente intraluminais na localização e podem ser observados se movimentando livremente durante a injeção de soro fisiológico.[Figure caption and citation for the preceding image starts]: Sono-histerografia apresentando diversas massas intracavitárias pequenas suspeitas de póliposDo acervo pessoal de Dr M.F. Mitwally and Dr R.J. Fischer; usado com permissão [Citation ends].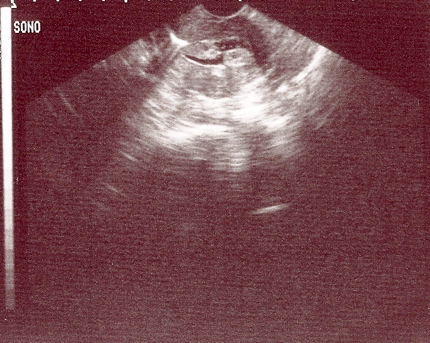
Detectou-se que a sono-histerografia transabdominal tem 100% de sensibilidade, especificidade e valores preditivos em um estudo de 52 mulheres submetidas a histerectomia para indicações ginecológicas benignas.[53] Em uma revisão de oito estudos, a sono-histerografia apresentou sensibilidade geral de 94% (variação de 91% a 100%) e especificidade de 95% (variação de 88% a 100%) para o diagnóstico de miomas uterinos submucosos, superiores às da ultrassonografia transvaginal isolada.[54] Os autores da revisão concluíram que a histeroscopia e a sono-histerografia são igualmente eficazes na detecção de miomas submucosos. Contudo, outro estudo relatou sensibilidade de 100% e especificidade de 96% da histeroscopia para o diagnóstico de miomas submucosos. Nesse estudo, a comparação foi com a ultrassonografia vaginal, e não a sono-histerografia. Além disso, os avanços na tecnologia de ultrassonografia nos últimos anos podem alterar as conclusões de estudos realizados com uso de tecnologias de ultrassonografia mais antigas.[47]
Comparada com a ultrassonografia transvaginal e pélvica transabdominal simples, a sono-histerografia é um procedimento moderadamente invasivo que consiste na colocação de cateter estéril semirrígido (em geral, aproximadamente 5 French) pelo óstio cervical e dentro da cavidade uterina até o fundo usando técnica estéril. O soro fisiológico estéril então é injetado pelo cateter sob ultrassonografia em tempo real em, ao menos, dois planos, usando sonda de ultrassonografia endovaginal de alta frequência.[52] A realização desse procedimento pode ser desconfortável na minoria dos casos.[55] As contraindicações para sono-histerografia incluem gravidez, infecção pélvica ou sensibilidade pélvica inexplicada. A ultrassonografia pélvica basal sempre deve preceder a realização da sono-histerografia.[52]
A sono-histerografia substituiu em grande parte a histerossalpingografia na avaliação da cavidade uterina e de doenças subendometriais, incluindo pólipos endometriais e miomas uterinos submucosos, graças à sensibilidade superior, entre 91% e 94%.[56][57][58] Juntamente com os miomas uterinos, os pólipos endometriais são uma causa comum de sangramento anormal e podem ser difíceis de distinguir de miomas submucosos.[51] A sono-histerografia é extremamente sensível (sensibilidade >90%), com especificidade um pouco inferior.[54] Uma vantagem adicional importante da sono-histerografia sobre a histerossalpingografia e a histeroscopia é sua capacidade de definir melhor a extensão intrauterina de miomas submucosos.
Uma revisão sistemática e metanálise em 2017 concluiu que a sono-histerografia 2D é um método altamente sensível para a detecção de pólipos endometriais e miomas uterinos submucosos e sugeriu que é um possível método diagnóstico de primeira linha em mulheres com sangramento uterino anormal. Evidências de baixa qualidade sugerem que a sonografia em 3D com infusão de soro fisiológico pode ser muito precisa na detecção de anormalidades intracavitárias.[59] Mais estudos são necessários sobre a sono-histerografia 3D.[60]
Recomenda-se que a ultrassonografia com infusão de solução fisiológica não seja usada como uma ferramenta diagnóstica de primeira linha para sangramento menstrual intenso.[61]
Histeroscopia
A histeroscopia geralmente é considerada como procedimento moderadamente invasivo e desconfortável que historicamente tem servido como teste padrão e definitivo para o diagnóstico de patologias intrauterinas.[62]
Embora seja uma excelente ferramenta para o diagnóstico de pólipos endometriais (sensibilidade de 92%), tem desempenho significativamente menos favorável para o diagnóstico de miomas submucosos, com sensibilidade de apenas 82% e especificidade de 87% (comparada com 94% de sensibilidade e 95% de especificidade para a sono-histerografia).[54][Figure caption and citation for the preceding image starts]: O exame histeroscópico da cavidade uterina demonstra a presença de dois miomas uterinos submucosos contíguos nesta paciente com menorragia intensa persistenteDo acervo pessoal de Dr M.F. Mitwally and Dr R.J. Fischer; usado com permissão [Citation ends].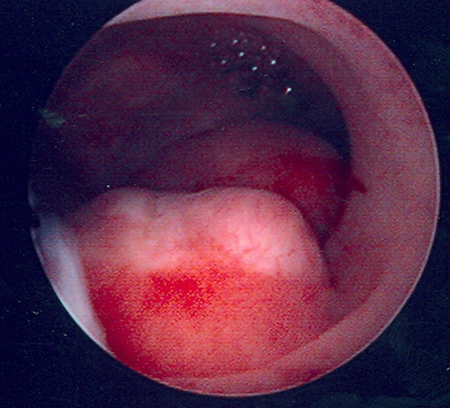 [Figure caption and citation for the preceding image starts]: Imagem histeroscópica de grande mioma uterino submucoso pedunculadoDo acervo pessoal de Dr M.F. Mitwally and Dr R.J. Fischer; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Imagem histeroscópica de grande mioma uterino submucoso pedunculadoDo acervo pessoal de Dr M.F. Mitwally and Dr R.J. Fischer; usado com permissão [Citation ends].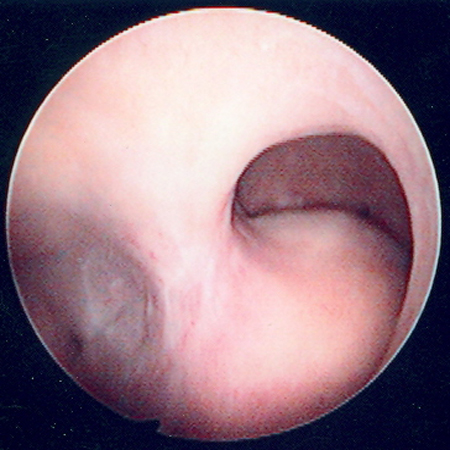 [Figure caption and citation for the preceding image starts]: Múltiplos pólipos identificados no exame histeroscópico da cavidade uterina nesta paciente com sangramento vaginal leve persistenteDo acervo pessoal de Dr M.F. Mitwally and Dr R.J. Fischer; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Múltiplos pólipos identificados no exame histeroscópico da cavidade uterina nesta paciente com sangramento vaginal leve persistenteDo acervo pessoal de Dr M.F. Mitwally and Dr R.J. Fischer; usado com permissão [Citation ends].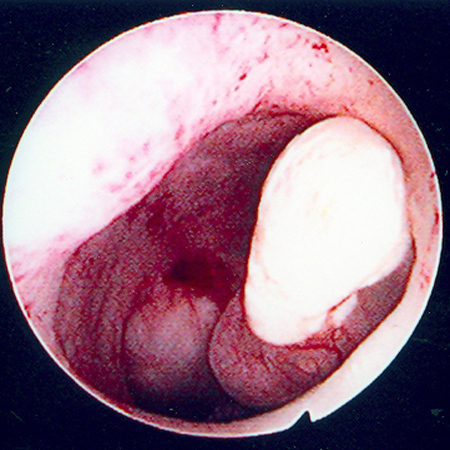
Para o diagnóstico de pólipos endometriais, a histeroscopia é extremamente sensível (sensibilidade >90%), com especificidades um pouco inferiores.[54]
As vantagens da histeroscopia incluem a capacidade de visualizar e obter amostra cirúrgica para exame histológico durante o mesmo procedimento.[46] A histeroscopia é importante para a investigação de sangramento uterino anormal persistente, particularmente se houver suspeita de miomas, e a biópsia endometrial pode ser considerada ao mesmo tempo em mulheres com alto risco de patologia endometrial.[61]
Ressonância nuclear magnética (RNM)
Exames auxiliares de imagem por RNM podem ser úteis em casos especiais, como aqueles que envolvem miomas subserosos pedunculados que podem mimetizar tumores de ovário, ou casos em que haja suspeita de sarcoma uterino.[63][64] A RNM é uma modalidade relativamente cara, mas é superior para a avaliação do grau e da extensão em que o mioma submucoso está incorporado na parede uterina.[43] Isso pode ser importante no pré-operatório para determinar quais pacientes se beneficiariam de tratamento minimamente invasivo de miomas uterinos, como ressecção histeroscópica de miomas uterinos submucosos sintomáticos.[54] Em casos ambíguos ou nos associados a estenose do colo do útero ou a compleição física grande, a RNM pode ser muito útil e precisa no diagnóstico de pólipos endometriais.[65] Além disso, a RNM pode ser uma modalidade excelente para casos em que a ultrassonografia se prove inadequada.[46]
A RNM é muito útil na avaliação de massas anexiais indeterminadas.[66] A RNM pode ser útil para diferenciar miomas uterinos de adenomiose ou endometriose, que podem causar sintomas similares.[43]
Pela ausência de radiação ionizante, a RNM é segura durante a gravidez e pode ser especialmente útil na identificação de miomas que não seriam observados pela ultrassonografia convencional por causa do útero aumentado pela gravidez.[67]
Embora os achados da RNM em casos de leiomiossarcoma sejam variáveis, há inúmeros achados sugestivos dessa malignidade, os quais podem auxiliar na distinção de miomas benignos dos malignos. A leiomiomatose difusa também pode ser diagnosticada por essa modalidade.[68]
Novos exames
Sonoelastografia: existem poucos estudos sobre a sonoelastografia no diagnóstico de miomas uterinos. A elastografia pode ser útil para diferenciar entre a adenomiose e miomas, mas os resultados são conflitantes. A adição da sonoelastografia à ultrassonografia parece ser útil na diferenciação de miomas, adenomiose e úteros normais, como observado no aumento da precisão e da concordância diagnóstica. A disponibilidade da sonoelastografia na diferenciação dessas duas entidades precisa ser confirmada em ensaios maiores para que se possam tirar conclusões sólidas.[69][70]
Elastografia por RM: existem poucos estudos sobre a elastografia por RM (E-RM). Parece que o principal valor da E-RM está na avaliação da resposta dos miomas uterinos ao tratamento, especialmente a ultrassonografia focada de alta intensidade. Mais estudos são necessários para definir se a rigidez do mioma determinada pela E-RM pode servir como biomarcador de imagem que ajuda a prever a resposta ao tratamento.[71]
O uso deste conteúdo está sujeito ao nosso aviso legal