Embora a fasciite plantar seja considerada uma condição autolimitada, ela leva até 18 meses para a resolução da dor, sendo, por esse motivo, um desafio para os médicos. Aproximadamente 80% dos pacientes melhoram em 12 meses com terapia não cirúrgica.[35]Trojian T, Tucker AK. Plantar fasciitis. Am Fam Physician. 2019 Jun 15;99(12):744-50.
https://www.aafp.org/pubs/afp/issues/2019/0615/p744.html
http://www.ncbi.nlm.nih.gov/pubmed/31194492?tool=bestpractice.com
O American College of Foot and Ankle Surgeons recomenda categorizar os pacientes pela duração dos sintomas, a fim de permitir a seleção dos tratamentos que terão maior efeito em cada estágio da fasciite plantar. Ele define as 3 fases da fasciite plantar da seguinte forma:[3]Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons clinical consensus statement: diagnosis and treatment of adult acquired infracalcaneal heel pain. J Foot Ankle Surg. 2018 Mar-Apr;57(2):370-81.
https://www.jfas.org/article/S1067-2516(17)30619-1/abstract
http://www.ncbi.nlm.nih.gov/pubmed/29284574?tool=bestpractice.com
Aguda: sintomas presentes por até 6 semanas
Subagudo: sintomas presentes por 6 a 12 semanas
Crônico: sintomas presentes por >3 meses
Uma subdivisão da crônica é refratária/recalcitrante. A fasciite plantar refratária é melhor definida como fasciite plantar crônica que não melhorou com intervenção apropriada por >6 meses e é muito mais difícil de tratar com sucesso.
Objetivos do tratamento
O objetivo do tratamento é o alívio completo da dor. Isso geralmente requer muitos meses de terapia, com relatos variando de 4 a 18 meses de tratamento conservador para atingir essa meta.[36]Donley BG, Moore T, Sferra J, et al. The efficacy of oral nonsteroidal anti-inflammatory medication (NSAID) in the treatment of plantar fasciitis: a randomized, prospective, placebo-controlled study. Foot Ankle Int. 2007;28:20-23.
http://www.ncbi.nlm.nih.gov/pubmed/17257533?tool=bestpractice.com
O tratamento visa os fatores anatômicos, biomecânicos e ambientais que podem levar ao início da causa da dor e de incapacidade no pé.[3]Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons clinical consensus statement: diagnosis and treatment of adult acquired infracalcaneal heel pain. J Foot Ankle Surg. 2018 Mar-Apr;57(2):370-81.
https://www.jfas.org/article/S1067-2516(17)30619-1/abstract
http://www.ncbi.nlm.nih.gov/pubmed/29284574?tool=bestpractice.com
[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
[37]Roos E, Angstrom M, Soderberg B. Foot orthoses for the treatment of plantar fasciitis. Foot Ankle Int. 2006;27:606-611.
http://www.ncbi.nlm.nih.gov/pubmed/16919213?tool=bestpractice.com
A terapia combinada é a regra geral, em que a intenção é tratar a dor e a inflamação, reduzir o estresse tecidual e recuperar a força e a flexibilidade dos músculos.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
[38]Crosby W, Humble RN. Rehabilitation of plantar fasciitis. Clin Podiatr Med Surg. 2001;18:225-231.
http://www.ncbi.nlm.nih.gov/pubmed/11417152?tool=bestpractice.com
Estudos randomizados controlados geralmente comparam terapias combinadas em vez de confiar em um único tratamento para fornecer a resolução completa em longo prazo. Estudos também variam quanto ao método de medição de um desfecho bem-sucedido, frequentemente confiando mais nos relatos subjetivos dos pacientes que em uma ferramenta de medição objetiva única. Todavia, o desfecho para indivíduos com fasciite plantar aguda foi estudado e é geralmente favorável.
Tratamento inicial
A terapia de primeira linha é não cirúrgica e inclui várias combinações de repouso, métodos de redução do peso, órteses para os pés, suporte mecânico e alongamento dos tendões de aquiles e da fáscia plantar. A maioria dos pacientes será capaz de implementar essas estratégias por conta própria. Às vezes, são usadas injeções de corticosteroides ou de anti-inflamatórios não esteroidais (AINEs) para alívio da dor em curto prazo, e imobilização com gesso. Para a maioria dos pacientes, as terapias conservadoras provaram ser benéficas no alívio da dor no calcanhar.
Apenas calcanhares significativamente doloridos persistentes que interferem nas atividades de suporte de peso e não respondem a tratamento não cirúrgico após cerca de 6 a 12 meses são considerados para a terapia extracorpórea por ondas de choque (TOC) ou intervenção cirúrgica.
Repouso, aconselhamento sobre autocuidado e manejo dos fatores precipitantes
Repouso ou modificação da atividade física (por exemplo, evitar correr, dançar, pular, ficar em posição ortostática/caminhar por períodos prolongados ou andar descalço em pisos duros de concreto) é normalmente recomendado. Um estudo citou o repouso como o tratamento que funcionou melhor para 25% dos pacientes tratados para a fasciite plantar.[39]Wolgin M, Cook C, Graham C, et al. Conservative treatment of plantar heel pain: long-term follow-up. Foot Ankle Int. 1994;15:97-102.
http://www.ncbi.nlm.nih.gov/pubmed/7951946?tool=bestpractice.com
Os pacientes devem ser aconselhados a usar calçados com bom suporte para o arco e calcanhares almofadados (como calçados esportivos com cadarços). Aconselha-se que os pacientes em todos os estágios da fasciite plantar evitem calçados que não ofereçam suporte, como chinelos e sapatilhas.[3]Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons clinical consensus statement: diagnosis and treatment of adult acquired infracalcaneal heel pain. J Foot Ankle Surg. 2018 Mar-Apr;57(2):370-81.
https://www.jfas.org/article/S1067-2516(17)30619-1/abstract
http://www.ncbi.nlm.nih.gov/pubmed/29284574?tool=bestpractice.com
Recomenda-se a redução do peso para pessoas com sobrepeso ou obesidade. Devem-se fornecer educação e aconselhamento sobre estratégias de exercícios para ganhar ou manter a massa corporal magra ideal. O encaminhamento para um nutricionista pode ser considerado.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
Um IMC elevado não é apenas um fator de risco para a fasciite plantar, mas também um preditor da extensão da perda funcional conforme relatada pelos pacientes.[16]Riddle DL, Schappert SM. Volume of ambulatory care visits and patterns of care for patients diagnosed with plantar fasciitis: a national study of medical doctors. Foot Ankle Int. 2004;25:303-310.
http://www.ncbi.nlm.nih.gov/pubmed/15134610?tool=bestpractice.com
[17]van Leeuwen KD, Rogers J, Winzenberg T, et al. Higher body mass index is associated with plantar fasciopathy/'plantar fasciitis': systematic review and meta-analysis of various clinical and imaging risk factors. Br J Sports Med. 2016;50:972-981.
http://www.ncbi.nlm.nih.gov/pubmed/26644427?tool=bestpractice.com
Porém, nenhum estudo avaliou o efeito da perda de peso sobre a ocorrência dos sintomas.[18]Irving DB, Cook JL, Young MA, et al. Obesity and pronated foot type may increase the risk of chronic plantar heel pain: a matched case-control study. BMC Musculoskelet Disord. 2007;8:41.
http://www.biomedcentral.com/1471-2474/8/41
http://www.ncbi.nlm.nih.gov/pubmed/17506905?tool=bestpractice.com
Alongamento
Isquiotibiais e equino tensos são comuns nos pacientes com fasciite plantar, e o tratamento do equino é importante para todos os estágios da doença.[3]Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons clinical consensus statement: diagnosis and treatment of adult acquired infracalcaneal heel pain. J Foot Ankle Surg. 2018 Mar-Apr;57(2):370-81.
https://www.jfas.org/article/S1067-2516(17)30619-1/abstract
http://www.ncbi.nlm.nih.gov/pubmed/29284574?tool=bestpractice.com
Recomenda-se o alongamento do tendão calcâneo e da fáscia plantar 3 vezes ao dia, com 10 repetições de cada série.[40]DiGiovanni BF, Nawoczenski DA, Lintal ME, et al. Tissue-specific plantar fascia-stretching exercise enhances outcomes in patients with chronic heel pain: a prospective, randomized study. J Bone Joint Surg Am. 2003;85:1270-7.
http://www.ncbi.nlm.nih.gov/pubmed/12851352?tool=bestpractice.com
Os pacientes podem ser encaminhados a um fisioterapeuta ou podiatra para obter ajuda com a técnica, embora a fisioterapia formal não tenha se mostrado mais efetiva que exercícios de alongamento em casa.[41]Kaiser PB, Keyser C, Crawford AM, et al. A prospective randomized controlled trial comparing physical therapy with independent home stretching for plantar fasciitis. J Am Acad Orthop Surg. 2022 Jul 15;30(14):682-9.
https://journals.lww.com/jaaos/abstract/2022/07150/a_prospective_randomized_controlled_trial.7.aspx
http://www.ncbi.nlm.nih.gov/pubmed/35797682?tool=bestpractice.com
Um estudo revelou que os exercícios de alongamento sem carga, específicos para a fáscia plantar, são superiores aos exercícios de alongamento padrão do tendão de Aquiles com carga nos pacientes com dor recalcitrante.[42]DiGiovanni BF, Nawoczenski DA, Malay DP, et al. Plantar fascia-specific stretching exercises improves outcomes in patients with chronic plantar fasciitis: a prospective clinical trial with two-year follow up. J Bone Joint Surg Am. 2006;88:1775-81.
http://www.ncbi.nlm.nih.gov/pubmed/16882901?tool=bestpractice.com
As recomendações para o alongamento se baseiam na hipótese de que a contratura noturna do complexo gastrocnêmio-sóleo contribui para a irritação da fáscia plantar e a persistência dos sintomas.[43]Barrett S, O'Malley R. Plantar fasciitis and other causes of heel pain. Am Fam Physician. 1999;59:2200-6.
http://www.ncbi.nlm.nih.gov/pubmed/10221305?tool=bestpractice.com
[44]Powell MW, Post WR, Keener JK. Effective treatment of chronic plantar fasciitis with dorsiflexion night splints: a crossover prospective randomized study. Foot Ankle Int. 1998;19:10-18.
http://www.ncbi.nlm.nih.gov/pubmed/9462907?tool=bestpractice.com
Os principais benefícios do alongamento no alívio da dor parecem ocorrer nas primeiras 2 semanas a 4 meses. As órteses podem ser usadas para aumentar os benefícios do alongamento.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: Alongamento suralDo acervo de Alex Koleszar, Cleveland Clinic; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Alongamento do tendão calcâneoDo acervo de Alex Koleszar, Cleveland Clinic; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Alongamento do tendão calcâneoDo acervo de Alex Koleszar, Cleveland Clinic; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Alongamento plantarDo acervo de Alex Koleszar, Cleveland Clinic; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Alongamento plantarDo acervo de Alex Koleszar, Cleveland Clinic; usado com permissão [Citation ends].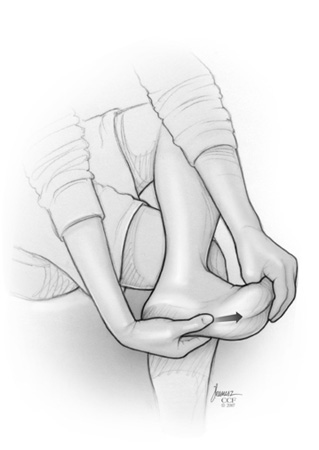
Bandagem ou cinta "Low-Dye"
A bandagem "Low-Dye" (antipronação) é frequentemente usada como tratamento de primeira linha de curto prazo para a fasciite plantar. Ela altera a função mecânica do pé, apoiando o arco longitudinal medial e diminuindo o estresse sobre a fáscia plantar, o que leva ao alívio da dor matinal e da rigidez. A primeira tira de fita, usada como âncora, é aplicada plantar e transversalmente, sem tensão, logo proximalmente à cabeça do metatarso. Uma segunda tira longitudinal é aplicada em volta do pé, de forma proximal às cabeças do primeiro e do quinto metatarsos. Tiras laterais a mediais são então colocadas em direção plantar no calcanhar e no arco.[45]Dye RW. A strapping. J Natl Assoc. Chiropodists. 1939;29:11. É aplicada geralmente por um período de 3 a 5 dias.[46]Hyland MR, Webber-Gaffney A, Cohen L, et al. Randomized controlled trial of calcaneal taping, sham taping, and plantar fascia stretching for the short-term management of plantar heel pain. J Orthop Sports Phys Ther. 2006;36:364-371.
http://www.ncbi.nlm.nih.gov/pubmed/16776486?tool=bestpractice.com
[47]Radford JA, Landorf KB, Buchbinder R, et al. Effectiveness of low-Dye taping for the short-term treatment of plantar heel pain: a randomized trial. BMC Musculoskelet Disord. 2006;7:64.
http://www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pubmed&pubmedid=16895612
http://www.ncbi.nlm.nih.gov/pubmed/16895612?tool=bestpractice.com
A bandagem "Low-Dye" é efetiva no curto prazo (até 6 semanas) e quando utilizada como um precursor para suportes do arco.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
Uma revisão sistemática revelou que a adição de bandagem nos exercícios de alongamento tem um valor adicional.[48]van de Water AT, Speksnijder CM. Efficacy of taping for the treatment of plantar fasciosis: a systematic review of controlled trials. J Am Podiatr Med Assoc. 2010;100:41-51.
http://www.ncbi.nlm.nih.gov/pubmed/20093544?tool=bestpractice.com
A aplicação de cinta com fita elástica terapêutica é uma alternativa de tratamento; ela é aplicada no gastrocnêmio e na fáscia plantar para redução da dor em curto prazo (1-6 semanas).[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
Órtese no pé
Palmilhas, dispositivos pré-fabricados, órteses personalizadas e almofadas de calcanhar são frequentemente usados para tratar a fasciite plantar. Metanálises sugerem que eles têm pouco ou nenhum efeito como tratamento independente para melhorar a dor e a função em curto prazo (<3 meses).[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
[49]Guimarães JS, Arcanjo FL, Leporace G, et al. Effects of therapeutic interventions on pain due to plantar fasciitis: a systematic review and meta-analysis. Clin Rehabil. 2023 Jun;37(6):727-46.
https://journals.sagepub.com/doi/10.1177/02692155221143865
http://www.ncbi.nlm.nih.gov/pubmed/36571559?tool=bestpractice.com
No entanto, as órteses podem ser benéficas quando combinadas com outros tratamentos, especialmente em pacientes que respondem positivamente às técnicas de bandagem anti-pronação.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
Evidências sugerem que, em 12 meses, não existem diferenças significativas entre os desfechos de pacientes que usaram órteses pré-fabricadas em relação aos que usaram órteses feitas sob medida.[49]Guimarães JS, Arcanjo FL, Leporace G, et al. Effects of therapeutic interventions on pain due to plantar fasciitis: a systematic review and meta-analysis. Clin Rehabil. 2023 Jun;37(6):727-46.
https://journals.sagepub.com/doi/10.1177/02692155221143865
http://www.ncbi.nlm.nih.gov/pubmed/36571559?tool=bestpractice.com
[50]Hawke FB, Burns J, Radford JA, et al. Custom-made foot orthoses for the treatment of foot pain. Cochrane Database Syst Rev. 2008;(3):CD006801.
http://www.ncbi.nlm.nih.gov/pubmed/18646168?tool=bestpractice.com
Algumas instituições incluem a distribuição de órteses em um departamento de fisioterapia ou podiatria.
Talas noturnas
As imobilizações noturnas, usadas por um período de 1 a 3 meses, demonstraram ser adjuvantes efetivas no tratamento para aqueles com dor aguda e recalcitrante, especialmente aqueles que consistentemente sentem dor ao primeiro passo pela manhã.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
[44]Powell MW, Post WR, Keener JK. Effective treatment of chronic plantar fasciitis with dorsiflexion night splints: a crossover prospective randomized study. Foot Ankle Int. 1998;19:10-18.
http://www.ncbi.nlm.nih.gov/pubmed/9462907?tool=bestpractice.com
[51]Wapner KL, Sharkey PF. The use of night splints for treatment of recalcitrant plantar fasciitis. Foot Ankle. 1991;12:135-137.
http://www.ncbi.nlm.nih.gov/pubmed/1791004?tool=bestpractice.com
[52]Probe PA, Baca M, Adams R, et al. Night splint treatment for plantar fasciitis: a prospective randomized study. Clin Orthop Rel Res. 1999;368:190-195.
http://www.ncbi.nlm.nih.gov/pubmed/10613168?tool=bestpractice.com
A eficácia pode ser limitada, no entanto, uma vez que muitos pacientes as retiram para dormir devido à interferência com o conforto do sono.
Medicamentos anti-inflamatórios não esteroidais
Os AINEs orais são comumente prescritos para a dor e a inflamação em curto prazo. Faltam ensaios clínicos randomizados e controlados grandes. Um estudo randomizado pequeno encontrou uma tendência, mas nenhuma diferença significativa, de melhora no alívio da dor e redução na incapacidade com a terapia com AINEs em comparação com placebo e tratamento conservador com imobilizações noturnas, calcanheiras viscoelásticas e alongamento.[36]Donley BG, Moore T, Sferra J, et al. The efficacy of oral nonsteroidal anti-inflammatory medication (NSAID) in the treatment of plantar fasciitis: a randomized, prospective, placebo-controlled study. Foot Ankle Int. 2007;28:20-23.
http://www.ncbi.nlm.nih.gov/pubmed/17257533?tool=bestpractice.com
Os AINEs são normalmente usados em conjunto com outras terapias e são considerados mais eficazes no tratamento do estágio inicial da fasciite plantar. O American College of Foot and Ankle Surgeons não recomenda o uso rotineiro de AINEs no tratamento da fasciite plantar devido à falta de dados de suporte.[3]Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons clinical consensus statement: diagnosis and treatment of adult acquired infracalcaneal heel pain. J Foot Ankle Surg. 2018 Mar-Apr;57(2):370-81.
https://www.jfas.org/article/S1067-2516(17)30619-1/abstract
http://www.ncbi.nlm.nih.gov/pubmed/29284574?tool=bestpractice.com
Injeções de corticosteroide
Injeções de corticosteroides são usadas para o controle da dor aguda de curto prazo da fasciite plantar. Elas são consideradas se o tratamento conservador levar ao alívio inadequado da dor ou se a dor for especialmente intensa na apresentação inicial. Demonstrou-se que são eficazes no alívio da dor; no entanto, a maioria dos estudos relata apenas benefícios de curto prazo (até 6 semanas) e não sustentados.[53]Tsai WC, Hsu CC, Chen CP, et al. Plantar fasciitis treated with local steroid injection: comparison between sonographic and palpation guidance. J Clin Ultrasound. 2006;34:12-16.
http://www.ncbi.nlm.nih.gov/pubmed/16353228?tool=bestpractice.com
[54]Porter MD, Shadbolt B. Intralesional corticosteroid injection versus extracorporeal shock wave therapy for plantar fasciopathy. Clin J Sports Med. 2005;15:119-124.
http://www.ncbi.nlm.nih.gov/pubmed/15867552?tool=bestpractice.com
[55]David JA, Sankarapandian V, Christopher PR, et al. Injected corticosteroids for treating plantar heel pain in adults. Cochrane Database Syst Rev. 2017 Jun 11;6:CD009348.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6481652
http://www.ncbi.nlm.nih.gov/pubmed/28602048?tool=bestpractice.com
[  ]
For adults with plantar heel pain, how do locally injected corticosteroids compare with extracorporeal shock wave therapy (ESWT)?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2997/fullMostre-me a resposta Um estudo, entretanto, revelou que a redução significativa na espessura da fáscia plantar observada 1 mês após a injeção de corticosteroide persistiu em um novo exame de imagem a 6 meses.[56]Genc H, Saracoglu M, Nacir B, et al. Long-term ultrasonographic follow-up of plantar fasciitis patients treated with steroid injection. Joint Bone Spine. 2005;72:61-65.
http://www.ncbi.nlm.nih.gov/pubmed/15681250?tool=bestpractice.com
Uma revisão Cochrane reuniu dados de 8 estudos e encontrou apenas um benefício modesto em curto prazo (<1 mês) das injeções de glicocorticoides em comparação com o placebo.[55]David JA, Sankarapandian V, Christopher PR, et al. Injected corticosteroids for treating plantar heel pain in adults. Cochrane Database Syst Rev. 2017 Jun 11;6:CD009348.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6481652
http://www.ncbi.nlm.nih.gov/pubmed/28602048?tool=bestpractice.com
Outra revisão sistemática revelou que a injeção de corticosteroides foi mais eficaz do que alguns comparadores (injeção de sangue autólogo, órteses para os pés e fisioterapia) para a redução da dor e a melhora da função em pessoas com dor plantar no calcanhar em curto prazo. No entanto, ela não foi mais efetiva que a injeção de placebo na redução da dor em curto e médio prazos.[57]Whittaker GA, Munteanu SE, Menz HB, et al. Corticosteroid injection for plantar heel pain: a systematic review and meta-analysis. BMC Musculoskelet Disord. 2019 Aug 17;20(1):378.
https://bmcmusculoskeletdisord.biomedcentral.com/articles/10.1186/s12891-019-2749-z
http://www.ncbi.nlm.nih.gov/pubmed/31421688?tool=bestpractice.com
]
For adults with plantar heel pain, how do locally injected corticosteroids compare with extracorporeal shock wave therapy (ESWT)?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.2997/fullMostre-me a resposta Um estudo, entretanto, revelou que a redução significativa na espessura da fáscia plantar observada 1 mês após a injeção de corticosteroide persistiu em um novo exame de imagem a 6 meses.[56]Genc H, Saracoglu M, Nacir B, et al. Long-term ultrasonographic follow-up of plantar fasciitis patients treated with steroid injection. Joint Bone Spine. 2005;72:61-65.
http://www.ncbi.nlm.nih.gov/pubmed/15681250?tool=bestpractice.com
Uma revisão Cochrane reuniu dados de 8 estudos e encontrou apenas um benefício modesto em curto prazo (<1 mês) das injeções de glicocorticoides em comparação com o placebo.[55]David JA, Sankarapandian V, Christopher PR, et al. Injected corticosteroids for treating plantar heel pain in adults. Cochrane Database Syst Rev. 2017 Jun 11;6:CD009348.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6481652
http://www.ncbi.nlm.nih.gov/pubmed/28602048?tool=bestpractice.com
Outra revisão sistemática revelou que a injeção de corticosteroides foi mais eficaz do que alguns comparadores (injeção de sangue autólogo, órteses para os pés e fisioterapia) para a redução da dor e a melhora da função em pessoas com dor plantar no calcanhar em curto prazo. No entanto, ela não foi mais efetiva que a injeção de placebo na redução da dor em curto e médio prazos.[57]Whittaker GA, Munteanu SE, Menz HB, et al. Corticosteroid injection for plantar heel pain: a systematic review and meta-analysis. BMC Musculoskelet Disord. 2019 Aug 17;20(1):378.
https://bmcmusculoskeletdisord.biomedcentral.com/articles/10.1186/s12891-019-2749-z
http://www.ncbi.nlm.nih.gov/pubmed/31421688?tool=bestpractice.com
As injeções são administradas com o uso de uma abordagem plantar medial, geralmente combinadas com anestesia local para funcionar como um agente analgésico e anti-inflamatório imediato. A lidocaína e a bupivacaína são usadas em combinação para se atingir um início mais rápido e um alívio prolongado. Descobriu-se que a orientação por ultrassonografia está associada a resultados superiores e a um menor risco de recorrência de dor no calcanhar em comparação com a injeção guiada por palpação.[3]Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons clinical consensus statement: diagnosis and treatment of adult acquired infracalcaneal heel pain. J Foot Ankle Surg. 2018 Mar-Apr;57(2):370-81.
https://www.jfas.org/article/S1067-2516(17)30619-1/abstract
http://www.ncbi.nlm.nih.gov/pubmed/29284574?tool=bestpractice.com
[8]Rhim HC, Kwon J, Park J, et al. A systematic review of systematic reviews on the epidemiology, evaluation, and treatment of plantar fasciitis. Life (Basel). 2021 Nov 24;11(12).
https://www.mdpi.com/2075-1729/11/12/1287
http://www.ncbi.nlm.nih.gov/pubmed/34947818?tool=bestpractice.com
As complicações são incomuns, mas incluem infecção, atrofia da gordura subcutânea, mudanças na pigmentação da pele, ruptura de fáscia, lesão de nervo periférico e dano muscular.[58]Sellman JR. Plantar fascia rupture associated with corticosteroid injection. Foot Ankle Int. 1994;15:376-381.
http://www.ncbi.nlm.nih.gov/pubmed/7951973?tool=bestpractice.com
[59]Ahstrom JP Jr. Spontaneous rupture of the plantar fascia. Am J Sports Med. 1988;16:306-307.
http://www.ncbi.nlm.nih.gov/pubmed/2898217?tool=bestpractice.com
A terapia com injeção pode ser muito dolorosa, e este é o evento adverso mais comumente relatado.[60]Mann RA, Baxter DE, Lutter LD. Running symposium. Foot Ankle. 1981;1:190-224.
http://www.ncbi.nlm.nih.gov/pubmed/7262751?tool=bestpractice.com
A dor pós-injeção pode durar vários dias. Se o tratamento inicial foi benéfico, mas os sintomas regressarem, o tratamento pode ser repetido uma vez com um mínimo de 6 semanas entre as injeções.
Outras fisioterapias
Aplicação de gelo: essa pode ser a terapia adjuvante ao tratamento menos relatada. Usada durante 20 minutos por vez, é um analgésico local praticamente sem efeitos sistêmicos adversos.
Fonoforese: uma técnica pela qual a ultrassonografia terapêutica é usada para introduzir gel de cetoprofeno através da pele intacta nos tecidos subcutâneos. Evidências limitadas sugerem que ela pode reduzir a dor em curto prazo em pacientes com fasciite plantar.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
Massagem profunda com liberação miofascial[3]Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons clinical consensus statement: diagnosis and treatment of adult acquired infracalcaneal heel pain. J Foot Ankle Surg. 2018 Mar-Apr;57(2):370-81.
https://www.jfas.org/article/S1067-2516(17)30619-1/abstract
http://www.ncbi.nlm.nih.gov/pubmed/29284574?tool=bestpractice.com
Mobilização de tecidos moles: a mobilização da miofáscia do gastrocnêmio e do sóleo, visando especificamente pontos-gatilho e áreas de restrição de tecidos moles, pode ajudar a reduzir a dor e melhorar a função.[3]Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons clinical consensus statement: diagnosis and treatment of adult acquired infracalcaneal heel pain. J Foot Ankle Surg. 2018 Mar-Apr;57(2):370-81.
https://www.jfas.org/article/S1067-2516(17)30619-1/abstract
http://www.ncbi.nlm.nih.gov/pubmed/29284574?tool=bestpractice.com
[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
[61]Piper S, Shearer HM, Côté P, et al. The effectiveness of soft-tissue therapy for the management of musculoskeletal disorders and injuries of the upper and lower extremities: systematic review by the Ontario Protocol for Traffic Injury management (OPTIMa) collaboration. Man Ther. 2016;21:18-34.
http://www.mskscienceandpractice.com/article/S1356-689X(15)00174-5/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/26386912?tool=bestpractice.com
Terapia manual: a mobilização articular para melhorar quaisquer restrições identificadas na mobilidade articular do membro inferior, com ênfase na melhora da dorsiflexão talocrural, pode proporcionar alívio sintomático e melhorar a função.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
Exercício terapêutico: treinamento de resistência para a musculatura do pé e tornozelo. A combinação de terapia manual, educação do paciente, alongamento, treinamento de resistência e intervenções neurodinâmicas pode melhorar a dor e a função.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
Laserterapia de baixa intensidade: múltiplas revisões sistemáticas sugerem que a laserterapia pode ser usada para reduzir a dor e as limitações de atividade em curto prazo.[62]Wang W, Jiang W, Tang C, et al. Clinical efficacy of low-level laser therapy in plantar fasciitis: a systematic review and meta-analysis. Medicine (Baltimore). 2019 Jan;98(3):e14088.
https://www.doi.org/10.1097/MD.0000000000014088
http://www.ncbi.nlm.nih.gov/pubmed/30653125?tool=bestpractice.com
[63]Guimarães JS, Arcanjo FL, Leporace G, et al. Effect of low-level laser therapy on pain and disability in patients with plantar fasciitis: a systematic review and meta-analysis. Musculoskelet Sci Pract. 2022 Feb;57:102478.
https://www.doi.org/10.1016/j.msksp.2021.102478
http://www.ncbi.nlm.nih.gov/pubmed/34847470?tool=bestpractice.com
[64]Naterstad IF, Joensen J, Bjordal JM, et al. Efficacy of low-level laser therapy in patients with lower extremity tendinopathy or plantar fasciitis: systematic review and meta-analysis of randomised controlled trials. BMJ Open. 2022 Sep 28;12(9):e059479.
https://www.doi.org/10.1136/bmjopen-2021-059479
http://www.ncbi.nlm.nih.gov/pubmed/36171024?tool=bestpractice.com
Agulhamento seco: uso de uma agulha filiforme fina para estimular pontos-gatilho miofasciais subjacentes no gastrocnêmio, solas e músculos plantares do pé para melhorar a dor e a função.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
Uma metanálise encontrou evidências de baixa qualidade de que a agulhamento seco é eficaz para o alívio da dor em curto prazo.[49]Guimarães JS, Arcanjo FL, Leporace G, et al. Effects of therapeutic interventions on pain due to plantar fasciitis: a systematic review and meta-analysis. Clin Rehabil. 2023 Jun;37(6):727-46.
https://journals.sagepub.com/doi/10.1177/02692155221143865
http://www.ncbi.nlm.nih.gov/pubmed/36571559?tool=bestpractice.com
Iontoforese: aplicação de corrente elétrica para promover a administração transdérmica de dexametasona a 0.4%, ou ácido acético a 5%. Devido a evidências limitadas, a iontoforese é considerada uma opção de fisioterapia de segunda linha, sendo preferenciais terapia manual, alongamento e órteses para os pés.[9]Koc TA Jr, Bise CG, Neville C, et al. Heel pain - plantar fasciitis: revision 2023. J Orthop Sports Phys Ther. 2023 Dec;53(12):CPG1-39.
https://www.jospt.org/doi/10.2519/jospt.2023.0303
http://www.ncbi.nlm.nih.gov/pubmed/38037331?tool=bestpractice.com
Imobilização com gesso
A imobilização com gesso pode ser usada para eliminar a dor e a rigidez matinais, permitir o repouso com carga e proporcionar alívio da dor em curto e longo prazos em pessoas com dor extrema ou com dor no calcanhar sem resposta clínica. O pé dolorido é colocado em uma posição anatomicamente correta durante a cura. Contudo, a imobilização pode ser difícil de tolerar, particularmente para aqueles com artrite degenerativa ou obesidade, e as atividades da vida diária podem ser afetadas negativamente.
Terapias de segunda e terceira linha
Somente pessoas com dor persistente e significativa que interfere na atividade com sustentação de peso e que não responde à terapia não cirúrgica após cerca de 6 a 12 meses são consideradas para terapia extracorpórea por ondas de choque (TOC) ou intervenção cirúrgica.
Terapia extracorpórea por ondas de choque
O desfecho para os 10% dos pacientes que não apresentam resposta clínica a cuidado conservador após 12 meses ainda não é bem entendido. A TOC evoluiu como uma abordagem não invasiva para a dor recalcitrante na fasciite plantar e é recomendada como tratamento de segunda linha.[3]Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons clinical consensus statement: diagnosis and treatment of adult acquired infracalcaneal heel pain. J Foot Ankle Surg. 2018 Mar-Apr;57(2):370-81.
https://www.jfas.org/article/S1067-2516(17)30619-1/abstract
http://www.ncbi.nlm.nih.gov/pubmed/29284574?tool=bestpractice.com
[65]Rompe JD, Furia J, Weil L, et al. Shock wave therapy for chronic plantar fasciopathy. Br Med Bull. 2007;81-82:183-208.
http://bmb.oxfordjournals.org/cgi/content/full/81-82/1/183?view=long&pmid=17456546
http://www.ncbi.nlm.nih.gov/pubmed/17456546?tool=bestpractice.com
Propõe-se que a TOC crie uma lesão tecidual local que causa a disfunção seletiva dos nervos sensoriais não mielinizados, neovascularização e aumento das quantidades de fatores de crescimento tecidual dentro das estruturas localmente lesionadas.[65]Rompe JD, Furia J, Weil L, et al. Shock wave therapy for chronic plantar fasciopathy. Br Med Bull. 2007;81-82:183-208.
http://bmb.oxfordjournals.org/cgi/content/full/81-82/1/183?view=long&pmid=17456546
http://www.ncbi.nlm.nih.gov/pubmed/17456546?tool=bestpractice.com
Duas técnicas foram descritas: uma abordagem de tratamento único de alta energia, com anestésico local pré-procedimento, e uma série de três tratamentos com baixa energia. Espera-se uma resposta terapêutica na fáscia plantar a 12 semanas. Um estudo revelou que o tratamento de baixa intensidade mostrou ser mais efetivo para o alívio da dor e funcionar melhor quando comparado ao tratamento de alta intensidade.[66]Yin MC, Ye J, Yao M, et al. Is extracorporeal shock wave therapy clinical efficacy for relief of chronic, recalcitrant plantar fasciitis? A systematic review and meta-analysis of randomized placebo or active-treatment controlled trials. Arch Phys Med Rehabil. 2014;95:1585-1593.
http://www.ncbi.nlm.nih.gov/pubmed/24662810?tool=bestpractice.com
Nenhum evento adverso grave foi descrito. Várias revisões sistemáticas examinaram o benefício da TOC e, em geral, ela parece fornecer melhores desfechos em longo prazo em relação às injeções de corticosteroides e à maioria das outras intervenções estudadas.[8]Rhim HC, Kwon J, Park J, et al. A systematic review of systematic reviews on the epidemiology, evaluation, and treatment of plantar fasciitis. Life (Basel). 2021 Nov 24;11(12).
https://www.mdpi.com/2075-1729/11/12/1287
http://www.ncbi.nlm.nih.gov/pubmed/34947818?tool=bestpractice.com
Uma observação geral entre os estudos é que aproximadamente 70% dos pacientes com fasciite plantar crônica ou subaguda submetidos à TOC apresentam melhora significativa na dor no calcanhar a 12 semanas.[3]Schneider HP, Baca JM, Carpenter BB, et al. American College of Foot and Ankle Surgeons clinical consensus statement: diagnosis and treatment of adult acquired infracalcaneal heel pain. J Foot Ankle Surg. 2018 Mar-Apr;57(2):370-81.
https://www.jfas.org/article/S1067-2516(17)30619-1/abstract
http://www.ncbi.nlm.nih.gov/pubmed/29284574?tool=bestpractice.com
Cirurgia
Em pacientes com dor recalcitrante, a cirurgia demonstrou ser geralmente eficaz e considerada como uma opção de terceira linha.[1]Williams SK, Brage M. Heel pain - plantar fasciitis and Achilles enthesopathy. Clin Sports Med. 2004;23:123-144.
http://www.ncbi.nlm.nih.gov/pubmed/15062587?tool=bestpractice.com
Existem diversas técnicas cirúrgicas (por exemplo, liberação parcial ou completa da fáscia plantar com ou sem ressecção de esporão calcâneo, excisão de tecido anormal e descompressão de nervo). Desfechos favoráveis foram relatados em mais de 75% dos pacientes, mas o tempo de recuperação é geralmente longo. Pode ocorrer dor persistente em até um quarto dos pacientes por até dois anos ou mais após a cirurgia. As complicações incluem edema, fratura, dano nervoso e achatamento do arco.[4]Buchbinder R. Plantar fasciitis. N Engl J Med. 2004;350:2159-66.
http://www.ncbi.nlm.nih.gov/pubmed/15152061?tool=bestpractice.com
[67]Ogden JA, Cross GL, Williams SS. Bilateral chronic proximal plantar fasciopathy: treatment with electrohydraulic orthotripsy. Foot Ankle Int. 2004;25:298-302.
http://www.ncbi.nlm.nih.gov/pubmed/15134609?tool=bestpractice.com
[68]Sammarco GJ, Helfrey RB. Surgical treatment of recalcitrant plantar fasciitis. Foot Ankle Int. 1996;17:520-526.
http://www.ncbi.nlm.nih.gov/pubmed/8886777?tool=bestpractice.com
Uma abordagem cirúrgica frequentemente usada, a liberação parcial da fáscia plantar com liberação nervosa, produziu desfechos mistos, com alguns relatos demonstrando cerca de 50% de taxa de sucesso. A recomendação é liberar <50% da fáscia plantar em vez de 100% a fim de se evitar instabilidade da coluna lateral.[69]Brugh AM, Fallat AM, Savoy-Moore RT. Lateral column symptomatology following plantar fascia release: a prospective study. J Foot Ankle Surg. 2002;41:365-371.
http://www.ncbi.nlm.nih.gov/pubmed/12500787?tool=bestpractice.com
A descompressão nervosa pode ser útil para as pessoas com dor neurítica associada a uma dor calcânea recalcitrante. Uma abordagem de liberação da fáscia plantar por endoscopia é outra técnica, com potencial para um retorno mais rápido à função normal. No entanto, ela está associada a riscos específicos, incluindo danos a nervos e liberação insuficiente ou excessiva da fáscia plantar sem visualização aberta da anatomia.
O peso não foi um fator no sucesso dos desfechos cirúrgicos. Indivíduos com sobrepeso podem apresentar o mesmo sucesso que outros se for escolhida a intervenção cirúrgica. Pacientes que apresentam sintomas por mais de 2 anos e então prosseguem para intervenção cirúrgica apresentam resultados menos favoráveis após a cirurgia.
 [Figure caption and citation for the preceding image starts]: Alongamento do tendão calcâneoDo acervo de Alex Koleszar, Cleveland Clinic; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Alongamento do tendão calcâneoDo acervo de Alex Koleszar, Cleveland Clinic; usado com permissão [Citation ends]. [Figure caption and citation for the preceding image starts]: Alongamento plantarDo acervo de Alex Koleszar, Cleveland Clinic; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Alongamento plantarDo acervo de Alex Koleszar, Cleveland Clinic; usado com permissão [Citation ends].
 ]
Um estudo, entretanto, revelou que a redução significativa na espessura da fáscia plantar observada 1 mês após a injeção de corticosteroide persistiu em um novo exame de imagem a 6 meses.[56] Uma revisão Cochrane reuniu dados de 8 estudos e encontrou apenas um benefício modesto em curto prazo (<1 mês) das injeções de glicocorticoides em comparação com o placebo.[55] Outra revisão sistemática revelou que a injeção de corticosteroides foi mais eficaz do que alguns comparadores (injeção de sangue autólogo, órteses para os pés e fisioterapia) para a redução da dor e a melhora da função em pessoas com dor plantar no calcanhar em curto prazo. No entanto, ela não foi mais efetiva que a injeção de placebo na redução da dor em curto e médio prazos.[57]
]
Um estudo, entretanto, revelou que a redução significativa na espessura da fáscia plantar observada 1 mês após a injeção de corticosteroide persistiu em um novo exame de imagem a 6 meses.[56] Uma revisão Cochrane reuniu dados de 8 estudos e encontrou apenas um benefício modesto em curto prazo (<1 mês) das injeções de glicocorticoides em comparação com o placebo.[55] Outra revisão sistemática revelou que a injeção de corticosteroides foi mais eficaz do que alguns comparadores (injeção de sangue autólogo, órteses para os pés e fisioterapia) para a redução da dor e a melhora da função em pessoas com dor plantar no calcanhar em curto prazo. No entanto, ela não foi mais efetiva que a injeção de placebo na redução da dor em curto e médio prazos.[57]