Derrame pleural
- Visão geral
- Teoria
- Diagnóstico
- Tratamento
- ACOMPANHAMENTO
- Recursos
Algoritmo de tratamento
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes:ver aviso legal
insuficiência cardíaca congestiva
diuréticos
Derrames pleurais decorrentes de insuficiência cardíaca são tratados com terapia diurética.
O tratamento inicial é feito com diuréticos de alça. Furosemida ou bumetanida são administradas por via oral ou intravenosa, ajustadas em resposta aos sinais clínicos, pesos diários e função renal para evitar a depleção de volume em excesso.
Em pacientes com sobrecarga de volume refratária, diuréticos não de alça, como hidroclorotiazida ou metolazona, podem ser usados em combinação com diuréticos de alça para melhorar a diurese.
Opções primárias
furosemida: 40-160 mg/dose por via oral/intravenosa inicialmente, aumentar em 20-40 mg/dose a cada 6-12 horas de acordo com a resposta, máximo de 600 mg/dia
ou
bumetanida: 0.5 a 2 mg por via oral/intravenosa uma ou duas vezes ao dia inicialmente, aumentar a dose de acordo com a resposta, máximo de 10 mg/dia
Opções secundárias
furosemida: 40-160 mg/dose por via oral/intravenosa inicialmente, aumentar em 20-40 mg/dose a cada 6-12 horas de acordo com a resposta, máximo de 600 mg/dia
--E--
hidroclorotiazida: 25 mg por via oral uma vez ao dia
ou
metolazona: 2.5 a 5 mg por via oral uma vez ao dia
fisioterapia
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Em um pequeno ensaio clínico randomizado e controlado, demonstrou-se que a fisioterapia (incluindo técnicas de mobilização, exercício nos membros, exercícios de respiração profunda e espirometria de incentivo) promove uma melhora estatisticamente significativa da capacidade vital forçada e da aparência da radiografia torácica, além de reduzir a permanência no hospital, quando comparada ao tratamento padrão.[97]Valenza-Demet G, Valenza M, Cabrera-Martos I, et al. The effects of a physiotherapy programme on patients with a pleural effusion: a randomized controlled trial. Clin Rehabil. 2014 Nov;28(11):1087-95. http://www.ncbi.nlm.nih.gov/pubmed/24733648?tool=bestpractice.com
toracocentese terapêutica
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Se o derrame for grande e estiver causando sintomas significativos como dispneia ou dor, uma toracocentese terapêutica guiada por ultrassonografia com nova remoção de líquido permitirá a reexpansão pulmonar.
Um sistema de cateter com agulha deve ser usado pois, conforme o pulmão se expande, a agulha pode dilacerar o pulmão, causando um pneumotórax.
A agulha da toracocentese deve ser inserida na borda superior da costela para evitar a ramificação neurovascular que passa pela parte inferior das costelas.[105]Wiederhold BD, O'Rourke MC. StatPearls: thoracentesis. Treasure Island, FL: StatPearls Publishing; 2018. https://www.ncbi.nlm.nih.gov/books/NBK441866 http://www.ncbi.nlm.nih.gov/pubmed/28722896?tool=bestpractice.com O local de inserção mais seguro é a parede torácica lateral (entre as linhas axilares anterior e posterior).
Os riscos do procedimento incluem sangramento, infecção e perfuração de órgão.
A drenagem de grandes volumes de líquido pleural com muita rapidez, principalmente na primeira hora após a inserção da agulha, pode causar deterioração rápida devido a uma redução na pressão arterial e dispneia aguda associada ao edema pulmonar com reexpansão com potencial risco de vida. As medidas para reduzir o risco disso incluem controlar a taxa de drenagem do líquido, observações oportunas subsequentes (a cada 15 minutos na primeira hora) e verificações do volume de drenagem torácica após o procedimento.[71]National Patient Safety Alert - NHS England & NHS Improvement. Deterioration due to rapid offload of pleural effusion fluid from chest drains. Dec 2020 [internet publication]. https://www.cas.mhra.gov.uk/ViewandAcknowledgment/ViewAlert.aspx?AlertID=103119 [72]Association of Respiratory Nurse Specialists. Royal College of Nursing. Good practice standards for controlled removal of fluid from chest drains (adults). Dec 2020 [internet publication]. https://arns.co.uk/wp-content/uploads/2020/11/Good-Practice-Standards-Rapid-Offload.pdf Recomenda-se não drenar mais de 1.5 L de líquido na primeira hora.[72]Association of Respiratory Nurse Specialists. Royal College of Nursing. Good practice standards for controlled removal of fluid from chest drains (adults). Dec 2020 [internet publication]. https://arns.co.uk/wp-content/uploads/2020/11/Good-Practice-Standards-Rapid-Offload.pdf
Não é necessário obter uma radiografia torácica após a aspiração de um derrame, a menos que haja suspeita clínica de pneumotórax iatrogênico, como aspiração de ar.
oxigênio
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Pacientes com grandes derrames sintomáticos podem se beneficiar de oxigenoterapia.[69]O'Driscoll BR, Howard LS, Earis J, et al. BTS guideline for oxygen use in adults in healthcare and emergency settings. Thorax. 2017 Jun;72(Suppl 1):ii1-90. https://www.brit-thoracic.org.uk/quality-improvement/guidelines http://www.ncbi.nlm.nih.gov/pubmed/28507176?tool=bestpractice.com
infecciosa
antibioticoterapia empírica intravenosa
Todos os pacientes devem receber antibioticoterapia empírica intravenosa com base nas diretrizes locais de microbiologia para cobrir os prováveis organismos causadores, tanto aeróbios como anaeróbios. Os resultados da cultura do líquido pleural orientarão o uso dos antibióticos.[7]Roberts ME, Rahman NM, Maskell NA, et al. British Thoracic Society guideline for pleural disease. Thorax. 2023 Jul;78(suppl 3):s1-42. https://thorax.bmj.com/content/78/Suppl_3/s1.long
Bactérias Gram positivas são os patógenos mais comuns no derrame parapneumônico adquirido na comunidade.[75]Maskell NA, Batt S, Hedley EL, et al. The bacteriology of pleural infection by genetic and standard methods and its mortality significance. Am J Respir Crit Care Med. 2006 Oct 1;174(7):817-23. http://www.ncbi.nlm.nih.gov/pubmed/16840746?tool=bestpractice.com Patógenos anaeróbios também são importantes e se apresentam de uma maneira mais insidiosa. O MRSA deve ser coberto em caso de suspeita de infecção hospitalar.[75]Maskell NA, Batt S, Hedley EL, et al. The bacteriology of pleural infection by genetic and standard methods and its mortality significance. Am J Respir Crit Care Med. 2006 Oct 1;174(7):817-23. http://www.ncbi.nlm.nih.gov/pubmed/16840746?tool=bestpractice.com
Antibióticos à base de penicilina, incluindo os combinados com inibidores das betalactamases e metronidazol, penetram bem no espaço pleural, mas os aminoglicosídeos devem ser evitados. Vancomicina associada a piperacilina/tazobactam pode ser usada na pneumonia hospitalar com monitoramento adequado dos níveis séricos de vancomicina.
Opções primárias
amoxicilina/ácido clavulânico: 1.2 g por via intravenosa a cada 8 horas
Mais amoxicilina/ácido clavulânicoA dose refere-se a 1 g de amoxicilina associado a 0.2 g de ácido clavulânico (como clavulanato potássico).
e
metronidazol: 500 mg por via intravenosa a cada 8 horas
ou
clindamicina: 1200-4800 mg/dia por via intravenosa administrados em doses fracionadas a cada 6-12 horas
ou
vancomicina: 500 mg por via intravenosa a cada 6 horas; ou 1000 mg por via intravenosa a cada 12 horas
e
piperacilina/tazobactam: 4.5 g por via intravenosa a cada 8 horas
Mais piperacilina/tazobactamA dose refere-se a 4 g de piperacilina associados a 0.5 g de tazobactam.
toracocentese terapêutica
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
A remoção oportuna guiada por ultrassonografia do líquido será indicada se houver deterioração clínica ou aumento do acúmulo de líquido na radiografia torácica apesar da antibioticoterapia. A toracocentese terapêutica provavelmente será definitiva na maioria dos pacientes com derrames parapneumônicos.
O sistema de cateter com agulha deve ser usado pois, conforme o pulmão se expande, a agulha pode lacerar o pulmão, causando um pneumotórax.
A agulha da toracocentese deve ser inserida na borda superior da costela para evitar a ramificação neurovascular que passa pela parte inferior das costelas.[105]Wiederhold BD, O'Rourke MC. StatPearls: thoracentesis. Treasure Island, FL: StatPearls Publishing; 2018. https://www.ncbi.nlm.nih.gov/books/NBK441866 http://www.ncbi.nlm.nih.gov/pubmed/28722896?tool=bestpractice.com O local de inserção mais seguro é a parede torácica lateral (entre as linhas axilares anterior e posterior).
Os riscos do procedimento incluem sangramento, infecção e perfuração de órgão.
A drenagem de grandes volumes de líquido pleural com muita rapidez, principalmente na primeira hora após a inserção da agulha, pode causar deterioração rápida devido a uma redução na pressão arterial e dispneia aguda associada ao edema pulmonar com reexpansão com potencial risco de vida. As medidas para reduzir o risco disso incluem controlar a taxa de drenagem do líquido, observações oportunas subsequentes (a cada 15 minutos na primeira hora) e verificações do volume de drenagem torácica após o procedimento.[71]National Patient Safety Alert - NHS England & NHS Improvement. Deterioration due to rapid offload of pleural effusion fluid from chest drains. Dec 2020 [internet publication]. https://www.cas.mhra.gov.uk/ViewandAcknowledgment/ViewAlert.aspx?AlertID=103119 [72]Association of Respiratory Nurse Specialists. Royal College of Nursing. Good practice standards for controlled removal of fluid from chest drains (adults). Dec 2020 [internet publication]. https://arns.co.uk/wp-content/uploads/2020/11/Good-Practice-Standards-Rapid-Offload.pdf Recomenda-se não drenar mais de 1.5 L de líquido na primeira hora.[72]Association of Respiratory Nurse Specialists. Royal College of Nursing. Good practice standards for controlled removal of fluid from chest drains (adults). Dec 2020 [internet publication]. https://arns.co.uk/wp-content/uploads/2020/11/Good-Practice-Standards-Rapid-Offload.pdf
Não é necessário obter uma radiografia torácica após a aspiração de um derrame, a menos que haja suspeita clínica de pneumotórax, como aspiração de ar.
fisioterapia
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Em um pequeno ensaio clínico randomizado e controlado, demonstrou-se que a fisioterapia (incluindo técnicas de mobilização, exercício nos membros, exercícios de respiração profunda e espirometria de incentivo) promove uma melhora estatisticamente significativa da capacidade vital forçada e da aparência da radiografia torácica, além de reduzir a permanência no hospital, quando comparada ao tratamento padrão.[97]Valenza-Demet G, Valenza M, Cabrera-Martos I, et al. The effects of a physiotherapy programme on patients with a pleural effusion: a randomized controlled trial. Clin Rehabil. 2014 Nov;28(11):1087-95. http://www.ncbi.nlm.nih.gov/pubmed/24733648?tool=bestpractice.com
oxigênio
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Pacientes com grandes derrames sintomáticos podem se beneficiar de oxigenoterapia.[69]O'Driscoll BR, Howard LS, Earis J, et al. BTS guideline for oxygen use in adults in healthcare and emergency settings. Thorax. 2017 Jun;72(Suppl 1):ii1-90. https://www.brit-thoracic.org.uk/quality-improvement/guidelines http://www.ncbi.nlm.nih.gov/pubmed/28507176?tool=bestpractice.com
toracotomia com tubo
Tratamento recomendado para TODOS os pacientes no grupo de pacientes selecionado
A drenagem inicial da infecção pleural deve ser realizada com drenos torácicos de calibre pequeno bem posicionados (14 French ou menores).[7]Roberts ME, Rahman NM, Maskell NA, et al. British Thoracic Society guideline for pleural disease. Thorax. 2023 Jul;78(suppl 3):s1-42. https://thorax.bmj.com/content/78/Suppl_3/s1.long
Se o líquido obtido da toracocentese for pus franco, o esfregaço ou a cultura bacteriana for positiva, a glicose for <3.3 mmol/L (<60 mg/dL), o pH for <7.20, lactato desidrogenase (LDH) >1000 U/L ou o líquido for septado, deverá ser tomada uma abordagem mais agressiva com uma toracotomia com tubo.
Tubos de grande calibre são usados tradicionalmente (28-36 French: escala francesa) e podem ser inseridos à beira do leito por um médico treinado. No entanto, a British Thoracic Society recomenda o uso de agulhas de calibre pequeno sempre que possível, para minimizar o risco de complicações.[76]Asciak R, Bedawi EO, Bhatnagar R, et al. British Thoracic Society Clinical Statement on pleural procedures. Thorax. 2023 Jul;78(suppl 3):s43-s68. https://www.doi.org/10.1136/thorax-2022-219371 http://www.ncbi.nlm.nih.gov/pubmed/37433579?tool=bestpractice.com Drenos torácicos de calibre pequeno com lavagem regular (4 vezes por dia) são suficientes para a drenagem adequada no empiema.
Nos derrames loculados, costuma-se colocar vários drenos torácicos.
Drenos torácicos não devem ser colocados rotineiramente em pacientes com quilotórax ou derrame resultante de ascite cirrótica.
Recomenda-se radiografia torácica após a drenagem com dreno torácico.[70]American College of Radiology. ACR appropriateness criteria: intensive care unit patients. 2020 [internet publication]. https://acsearch.acr.org/docs/69452/Narrative
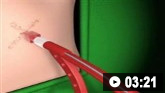
Como inserir um dreno intercostal (tórax) usando a técnica de Seldinger. O vídeo demonstra: como identificar um local seguro para a inserção: uso de um introdutor de agulha, fio-guia, dilatadores e dreno intercostal; como confirmar a posição do dreno; e cuidados pós-procedimento.
maligna: capacidade funcional desfavorável ou vida útil limitada (escore de Karnofsky ≤30% ou escore do ECOG de ≥2)
toracocentese terapêutica
Derrames malignos são difíceis de tratar, pois geralmente se reacumulam após a drenagem. A toracocentese terapêutica é eficaz em fornecer alívio dos sintomas. Toracocenteses terapêuticas repetidas podem ser consideradas para tratamento de derrame pleural maligno recorrente e sintomático caso a expectativa de vida do paciente seja muito curta (ou seja, dias a semanas).[81]Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer. Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013 May;143(5 suppl):e455-97S. https://journal.chestnet.org/article/S0012-3692(13)60305-0/fulltext http://www.ncbi.nlm.nih.gov/pubmed/23649452?tool=bestpractice.com No entanto, a toracocentese simples não é recomendada como tratamento de primeira escolha para pacientes com boa capacidade funcional (escore de Karnofsky >30% ou escore do Eastern Cooperative Oncology Group [ECOG] de 0 ou 1).[81]Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer. Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013 May;143(5 suppl):e455-97S. https://journal.chestnet.org/article/S0012-3692(13)60305-0/fulltext http://www.ncbi.nlm.nih.gov/pubmed/23649452?tool=bestpractice.com Isso ocorre porque a toracocentese repetida representa risco de pneumotórax e empiema, e reduz as chances de sucesso dos procedimentos de drenagem subsequentes ou toracoscopia devido a adesões pleurais.[81]Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer. Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013 May;143(5 suppl):e455-97S. https://journal.chestnet.org/article/S0012-3692(13)60305-0/fulltext http://www.ncbi.nlm.nih.gov/pubmed/23649452?tool=bestpractice.com
O sistema de cateter com agulha deve ser usado pois, conforme o pulmão se expande, a agulha pode lacerar o pulmão, causando um pneumotórax.
A agulha da toracocentese deve ser inserida na borda superior da costela para evitar a ramificação neurovascular que passa pela parte inferior das costelas.[105]Wiederhold BD, O'Rourke MC. StatPearls: thoracentesis. Treasure Island, FL: StatPearls Publishing; 2018. https://www.ncbi.nlm.nih.gov/books/NBK441866 http://www.ncbi.nlm.nih.gov/pubmed/28722896?tool=bestpractice.com O local de inserção mais seguro é a parede torácica lateral (entre as linhas axilares anterior e posterior).
Os riscos do procedimento incluem sangramento, infecção e perfuração de órgão.
A drenagem de grandes volumes de líquido pleural com muita rapidez, principalmente na primeira hora após a inserção da agulha, pode causar deterioração rápida devido a uma redução na pressão arterial e dispneia aguda associada ao edema pulmonar com reexpansão com potencial risco de vida. As medidas para reduzir o risco disso incluem controlar a taxa de drenagem do líquido, observações oportunas subsequentes (a cada 15 min. na primeira hora) e verificações do volume de drenagem torácica após o procedimento.[71]National Patient Safety Alert - NHS England & NHS Improvement. Deterioration due to rapid offload of pleural effusion fluid from chest drains. Dec 2020 [internet publication]. https://www.cas.mhra.gov.uk/ViewandAcknowledgment/ViewAlert.aspx?AlertID=103119 [72]Association of Respiratory Nurse Specialists. Royal College of Nursing. Good practice standards for controlled removal of fluid from chest drains (adults). Dec 2020 [internet publication]. https://arns.co.uk/wp-content/uploads/2020/11/Good-Practice-Standards-Rapid-Offload.pdf Recomenda-se não drenar mais de 1.5 L de líquido na primeira hora.[72]Association of Respiratory Nurse Specialists. Royal College of Nursing. Good practice standards for controlled removal of fluid from chest drains (adults). Dec 2020 [internet publication]. https://arns.co.uk/wp-content/uploads/2020/11/Good-Practice-Standards-Rapid-Offload.pdf
Não é necessário obter uma radiografia torácica após a aspiração de um derrame, a menos que haja suspeita clínica de pneumotórax iatrogênico, como aspiração de ar.
fisioterapia
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Em um pequeno ensaio clínico randomizado e controlado, demonstrou-se que a fisioterapia (incluindo técnicas de mobilização, exercício nos membros, exercícios de respiração profunda e espirometria de incentivo) promove uma melhora estatisticamente significativa da capacidade vital forçada e da aparência da radiografia torácica, além de reduzir a permanência no hospital, quando comparada ao tratamento padrão.[97]Valenza-Demet G, Valenza M, Cabrera-Martos I, et al. The effects of a physiotherapy programme on patients with a pleural effusion: a randomized controlled trial. Clin Rehabil. 2014 Nov;28(11):1087-95. http://www.ncbi.nlm.nih.gov/pubmed/24733648?tool=bestpractice.com
oxigênio
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Pacientes com grandes derrames sintomáticos podem se beneficiar de oxigenoterapia.[69]O'Driscoll BR, Howard LS, Earis J, et al. BTS guideline for oxygen use in adults in healthcare and emergency settings. Thorax. 2017 Jun;72(Suppl 1):ii1-90. https://www.brit-thoracic.org.uk/quality-improvement/guidelines http://www.ncbi.nlm.nih.gov/pubmed/28507176?tool=bestpractice.com
maligna: boa capacidade funcional (escore de Karnofsky >30% ou escore do ECOG de 0 ou 1)
pleurodese ou drenagem intercostal (drenagem por cateter pleural)
Em pacientes com expectativa de vida mais longa e/ou boa capacidade funcional, as opções primárias de tratamento são: inserção de um dreno torácico temporário, com introdução de talco em suspensão quando todo o líquido pleural do paciente tiver sido drenado; inserção de um cateter pleural de demora tunelizado; ou uma aplicação de talco no momento da toracoscopia clínica ou cirúrgica.
O ACCP recomenda toracoscopia com aplicação de talco para pleurodese em pacientes com câncer pulmonar com derrame maligno se não houver contraindicação à toracoscopia.[81]Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer. Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013 May;143(5 suppl):e455-97S. https://journal.chestnet.org/article/S0012-3692(13)60305-0/fulltext http://www.ncbi.nlm.nih.gov/pubmed/23649452?tool=bestpractice.com
Pacientes que desejam ser tratados como pacientes ambulatoriais (e que têm uma situação doméstica que permita drenar o líquido em casa), podem ser tratados com um cateter pleural de demora. Não existe nenhuma diferença quanto ao alívio da dispneia, e nenhuma diferença significativa na qualidade de vida entre drenagem com cateter pleural de demora e pleurodese com talco em suspensão.[83]Kheir F, Shawwa K, Alokla K, et al. Tunneled pleural catheter for the treatment of malignant pleural effusion: a systematic review and meta-analysis. Am J Ther. 2016 Nov/Dec;23(6):e1300-6. http://www.ncbi.nlm.nih.gov/pubmed/25654292?tool=bestpractice.com A drenagem com cateter pleural de demora está associada a menos tempo no hospital, porém mais efeitos adversos.[84]Thomas R, Fysh ET, Smith NA, et al. Effect of an indwelling pleural catheter vs talc pleurodesis on hospitalization days in patients with malignant pleural effusion: the AMPLE randomized clinical trial. JAMA. 2017 Nov 21;318(19):1903-12. https://jamanetwork.com/journals/jama/fullarticle/2664042 http://www.ncbi.nlm.nih.gov/pubmed/29164255?tool=bestpractice.com [85]Davies HE, Mishra EK, Kahan BC, et al. Effect of an indwelling pleural catheter vs chest tube and talc pleurodesis for relieving dyspnea in patients with malignant pleural effusion: the TIME2 randomized controlled trial. JAMA. 2012 Jun 13;307(22):2383-9. http://www.ncbi.nlm.nih.gov/pubmed/22610520?tool=bestpractice.com [86]Wang S, Zhang R, Wan C, et al. Incidence of complications from indwelling pleural catheter for pleural effusion: a meta-analysis. Clin Transl Sci. 2023 Jan;16(1):104-17. https://ascpt.onlinelibrary.wiley.com/doi/10.1111/cts.13430 http://www.ncbi.nlm.nih.gov/pubmed/36253892?tool=bestpractice.com
Pacientes que não desejam usar um cateter pleural de demora devem ser tratados com agentes esclerosantes para criar uma reação inflamatória que basicamente juntará a pleura parietal e visceral. Talco, bleomicina e tetraciclina são os agentes geralmente usados. O talco estéril de partículas grandes, pulverizado com orientação toracoscópica é o agente mais efetivo para pleurodese.[81]Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer. Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013 May;143(5 suppl):e455-97S.
https://journal.chestnet.org/article/S0012-3692(13)60305-0/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/23649452?tool=bestpractice.com
[87]Dipper A, Jones HE, Bhatnagar R, et al. Interventions for the management of malignant pleural effusions: a network meta-analysis. Cochrane Database Syst Rev. 2020 Apr 21;4:CD010529.
https://www.doi.org/10.1002/14651858.CD010529.pub3
http://www.ncbi.nlm.nih.gov/pubmed/32315458?tool=bestpractice.com
[88]Tan C, Sedrakyan A, Browne J, et al. The evidence on the effectiveness of management for malignant pleural effusion: a systematic review. Eur J Cardiothorac Surg. 2006 May;29(5):829-38.
https://academic.oup.com/ejcts/article/29/5/829/363581
http://www.ncbi.nlm.nih.gov/pubmed/16626967?tool=bestpractice.com
[  ]
How do interventions for the management of malignant pleural effusions compare?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.3107/fullMostre-me a resposta
]
How do interventions for the management of malignant pleural effusions compare?/cca.html?targetUrl=https://www.cochranelibrary.com/cca/doi/10.1002/cca.3107/fullMostre-me a resposta
A pleurodese pode ser um procedimento doloroso, e a analgesia efetiva, incluindo o uso de lidocaína intrapleural, é obrigatória.[89]Sherman S, Ravikrishnan KP, Patel AS, et al. Optimum anesthesia with intrapleural lidocaine during chemical pleurodesis with tetracycline. Chest. 1988 Mar;93(3):533-6. http://www.ncbi.nlm.nih.gov/pubmed/3342661?tool=bestpractice.com Um ensaio clínico randomizado não encontrou nenhuma diferença significativa nos escores de dor entre pacientes que recebiam anti-inflamatórios não esteroidais (AINEs) ou analgesia opiácea para pleurodese no derrame pleural maligno: o uso de AINEs resultou em taxas de eficácia da pleurodese não inferiores após 3 meses.[90]Rahman NM, Pepperell J, Rehal S, et al. Effect of opioids vs NSAIDs and larger vs smaller chest tube size on pain control and pleurodesis efficacy among patients with malignant pleural effusion: the TIME1 randomized clinical trial. JAMA. 2015 Dec 22-29;314(24):2641-53. https://jamanetwork.com/journals/jama/fullarticle/2478201 http://www.ncbi.nlm.nih.gov/pubmed/26720026?tool=bestpractice.com
A administração segura de agentes que induzem a sedação consciente, como benzodiazepínicos, também deve ser considerada, garantindo o monitoramento apropriado com oximetria de pulso. A administração intrapleural de fibrinolíticos pode ser considerada para o manejo sintomático da dispneia relacionada a derrames malignos multiloculados/septados não resolvidos com drenagem simples, embora nenhum ensaio clínico randomizado tenha sido realizado para dar suporte a essa recomendação.[94]Davies CW, Traill ZC, Gleeson FV, et al. Intrapleural streptokinase in the management of malignant multiloculated pleural effusions. Chest. 1999 Mar;115(3):729-33. http://www.ncbi.nlm.nih.gov/pubmed/10084484?tool=bestpractice.com [95]Gilkeson RC, Silverman P, Haaga JR. Using urokinase to treat malignant pleural effusions. AJR Am J Roentgenol. 1999 Sep;173(3):781-3. https://www.ajronline.org/doi/pdf/10.2214/ajr.173.3.10470923 http://www.ncbi.nlm.nih.gov/pubmed/10470923?tool=bestpractice.com [96]Hsu LH, Soong TC, Feng AC, et al. Intrapleural urokinase for the treatment of loculated malignant pleural effusions and trapped lungs in medically inoperable cancer patients. J Thorac Oncol. 2006 Jun;1(5):460-7. https://www.jto.org/article/S1556-0864(15)31612-9/fulltext http://www.ncbi.nlm.nih.gov/pubmed/17409900?tool=bestpractice.com
fisioterapia
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Em um pequeno ensaio clínico randomizado e controlado, demonstrou-se que a fisioterapia (incluindo técnicas de mobilização, exercício nos membros, exercícios de respiração profunda e espirometria de incentivo) promove uma melhora estatisticamente significativa da capacidade vital forçada e da aparência da radiografia torácica, além de reduzir a permanência no hospital, quando comparada ao tratamento padrão.[97]Valenza-Demet G, Valenza M, Cabrera-Martos I, et al. The effects of a physiotherapy programme on patients with a pleural effusion: a randomized controlled trial. Clin Rehabil. 2014 Nov;28(11):1087-95. http://www.ncbi.nlm.nih.gov/pubmed/24733648?tool=bestpractice.com
oxigênio
Tratamento adicional recomendado para ALGUNS pacientes no grupo de pacientes selecionado
Pacientes com grandes derrames sintomáticos podem se beneficiar de oxigenoterapia.[69]O'Driscoll BR, Howard LS, Earis J, et al. BTS guideline for oxygen use in adults in healthcare and emergency settings. Thorax. 2017 Jun;72(Suppl 1):ii1-90. https://www.brit-thoracic.org.uk/quality-improvement/guidelines http://www.ncbi.nlm.nih.gov/pubmed/28507176?tool=bestpractice.com
empiema persistente apesar de dreno torácico
visualização direta e lise de aderências
Quando os drenos torácicos falham, toracoscopia com lise de aderências, decorticação e drenagem aberta são opções cirúrgicas.
A toracoscopia cirúrgica permite a inspeção rigorosa das superfícies pleurais e dá a oportunidade de quebrar as membranas de fibrina que produzem loculações. Usando a cirurgia de toracoscopia assistida por vídeo, o revestimento fibroso da superfície pleural visceral pode ser removido (decorticação), o que permitirá a expansão do pulmão subjacente. Os riscos incluem infecção, sangramento e riscos da anestesia.
Outras opções cirúrgicas incluem drenagem com ou sem decorticação.
O ativador de plasminogênio tecidual (tPA; alteplase) combinado com uma desoxirribonuclease (um agente rompedor da viscosidade, por exemplo, dornase alfa) reduz a viscosidade do pus/fluido e pode melhorar a drenagem do líquido em pacientes com infecção pleural.[79]Rahman NM, Maskell NA, West A, et al. Intrapleural use of tissue plasminogen activator and DNase in pleural infection. N Engl J Med. 2011 Aug 11;365(6):518-26. http://www.ncbi.nlm.nih.gov/pubmed/21830966?tool=bestpractice.com A terapia combinada com um agente fibrinolítico e um agente rompedor da viscosidade deve ser considerada somente conforme o caso em pacientes que não respondem à antibioticoterapia e à drenagem convencional, e que não sejam adequados ou não estejam dispostos a proceder com a cirurgia.[79]Rahman NM, Maskell NA, West A, et al. Intrapleural use of tissue plasminogen activator and DNase in pleural infection. N Engl J Med. 2011 Aug 11;365(6):518-26. http://www.ncbi.nlm.nih.gov/pubmed/21830966?tool=bestpractice.com A BTS recomenda que uma combinação de tPA e DNAse deve ser considerada para o tratamento da infecção pleural, em que a drenagem inicial com dreno torácico termina e deixa uma coleção pleural residual.[7]Roberts ME, Rahman NM, Maskell NA, et al. British Thoracic Society guideline for pleural disease. Thorax. 2023 Jul;78(suppl 3):s1-42. https://thorax.bmj.com/content/78/Suppl_3/s1.long tPA ou DNAse como único agente não deve ser considerado para o tratamento de infecção pleural.[7]Roberts ME, Rahman NM, Maskell NA, et al. British Thoracic Society guideline for pleural disease. Thorax. 2023 Jul;78(suppl 3):s1-42. https://thorax.bmj.com/content/78/Suppl_3/s1.long
Opções primárias
toracoscopia ou cirurgia toracoscópica videoassistida (CTVA)
Opções secundárias
decorticação cirúrgica
ou
drenagem aberta
Opções terciárias
alteplase: consulte um especialista para obter orientação quanto à dose intrapleural
e
dornase alfa: consulte um especialista para obter orientação quanto à dose intrapleural
derrames malignos sintomáticos recorrentes
toracocentese terapêutica repetida ou considerar cateter pleural de demora
A toracocentese terapêutica repetida pode ser considerada para o tratamento de derrame pleural maligno, sintomático e recorrente quando a expectativa de vida do paciente for muito curta (ou seja, dias ou semanas).[81]Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer. Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013 May;143(5 suppl):e455-97S. https://journal.chestnet.org/article/S0012-3692(13)60305-0/fulltext http://www.ncbi.nlm.nih.gov/pubmed/23649452?tool=bestpractice.com
A drenagem de grandes volumes de líquido pleural com muita rapidez, principalmente na primeira hora após a inserção da agulha, pode causar deterioração rápida devido a uma redução na pressão arterial e dispneia aguda associada ao edema pulmonar com reexpansão com potencial risco de vida. As medidas para reduzir o risco disso incluem controlar a taxa de drenagem do líquido, observações oportunas subsequentes (a cada 15 min. na primeira hora) e verificações do volume de drenagem torácica após o procedimento.[71]National Patient Safety Alert - NHS England & NHS Improvement. Deterioration due to rapid offload of pleural effusion fluid from chest drains. Dec 2020 [internet publication]. https://www.cas.mhra.gov.uk/ViewandAcknowledgment/ViewAlert.aspx?AlertID=103119 [72]Association of Respiratory Nurse Specialists. Royal College of Nursing. Good practice standards for controlled removal of fluid from chest drains (adults). Dec 2020 [internet publication]. https://arns.co.uk/wp-content/uploads/2020/11/Good-Practice-Standards-Rapid-Offload.pdf Recomenda-se não drenar mais de 1.5 L de líquido na primeira hora.[72]Association of Respiratory Nurse Specialists. Royal College of Nursing. Good practice standards for controlled removal of fluid from chest drains (adults). Dec 2020 [internet publication]. https://arns.co.uk/wp-content/uploads/2020/11/Good-Practice-Standards-Rapid-Offload.pdf
Não é necessário obter uma radiografia torácica após a aspiração de um derrame, a menos que haja suspeita clínica de pneumotórax, como aspiração de ar. O tratamento da condição subjacente também deve ser otimizado o máximo possível.
pleurodese
Em pacientes com expectativa de vida mais longa e/ou boa capacidade funcional, as opções primárias de tratamento são: inserção de um dreno torácico temporário, com introdução de talco em suspensão quando todo o líquido pleural do paciente tiver sido drenado; inserção de um cateter pleural de demora tunelizado; ou uma aplicação de talco no momento da toracoscopia clínica ou cirúrgica.
Pleurodese com talco, bleomicina ou tetraciclina cria uma resposta inflamatória com ativação da coagulação e depósito de fibrina. Isso resulta na fusão da pleura visceral e parietal e na obliteração do espaço pleural onde o líquido está sendo acumulado.[106]Dresler CM, Olak J, Herndon JE 2nd, et al. Phase III intergroup study of talc poudrage vs talc slurry sclerosis for malignant pleural effusion. Chest. 2005 Mar;127(3):909-15. http://www.ncbi.nlm.nih.gov/pubmed/15764775?tool=bestpractice.com
Talco de partículas grandes pulverizado com orientação toracoscópica é o agente mais efetivo para pleurodese, e é a recomendação do ACCP.[81]Simoff MJ, Lally B, Slade MG, et al. Symptom management in patients with lung cancer. Diagnosis and management of lung cancer, 3rd ed: American College of Chest Physicians evidence-based clinical practice guidelines. Chest. 2013 May;143(5 suppl):e455-97S. https://journal.chestnet.org/article/S0012-3692(13)60305-0/fulltext http://www.ncbi.nlm.nih.gov/pubmed/23649452?tool=bestpractice.com [87]Dipper A, Jones HE, Bhatnagar R, et al. Interventions for the management of malignant pleural effusions: a network meta-analysis. Cochrane Database Syst Rev. 2020 Apr 21;4:CD010529. https://www.doi.org/10.1002/14651858.CD010529.pub3 http://www.ncbi.nlm.nih.gov/pubmed/32315458?tool=bestpractice.com [88]Tan C, Sedrakyan A, Browne J, et al. The evidence on the effectiveness of management for malignant pleural effusion: a systematic review. Eur J Cardiothorac Surg. 2006 May;29(5):829-38. https://academic.oup.com/ejcts/article/29/5/829/363581 http://www.ncbi.nlm.nih.gov/pubmed/16626967?tool=bestpractice.com
Analgesia efetiva, incluindo o uso de lidocaína intrapleural, é obrigatória.[89]Sherman S, Ravikrishnan KP, Patel AS, et al. Optimum anesthesia with intrapleural lidocaine during chemical pleurodesis with tetracycline. Chest. 1988 Mar;93(3):533-6. http://www.ncbi.nlm.nih.gov/pubmed/3342661?tool=bestpractice.com A administração segura de agentes que induzem a sedação consciente, como benzodiazepínicos, também deve ser considerada, garantindo o monitoramento apropriado com oximetria de pulso.
A pleurodese química provavelmente não será bem-sucedida se houver "encarceramento pulmonar", que ocorre quando uma parte do pulmão não consegue se reexpandir até a parede torácica, geralmente devido à restrição da pleura visceral decorrente de doença ativa. No caso de malignidade, isso pode ser causado por inflamação da pleura. Nessas condições, a drenagem com cateter de demora pode ser indicada. O tratamento da condição subjacente também deve ser otimizado o máximo possível. Todos os hospitais devem ter uma diretriz local de pleurodese.
drenagem intercostal (drenagem por cateter pleural)
Em pacientes com derrame pleural maligno recorrente refratário ao tratamento oncológico, o uso de um cateter pleural pode ser útil no alívio dos sintomas respiratórios, na diminuição da taxa de internação e na realização com sucesso de pleurodese.[91]Harris K, Chalhoub M. The use of a PleurX catheter in the management of recurrent benign pleural effusion: a concise review. Heart Lung Circ. 2012 Nov;21(11):661-5. http://www.ncbi.nlm.nih.gov/pubmed/22898594?tool=bestpractice.com O tratamento da condição subjacente também deve ser otimizado o máximo possível.
O cateter pleural de demora (CPD) é a intervenção preferencial quando há falha da pleura parietal e visceral em se opor uma a outra. CPDs também são úteis na ausência de encarceramento pulmonar, permitindo o tratamento ambulatório sem a necessidade de internação hospitalar.
Embora a pleurodese não seja a meta terapêutica primária para tratamento com CPD, uma revisão sistemática relatou uma taxa geral de pleurodese espontânea de 45%;[92]Tremblay A, Mason C, Michaud G. Use of tunnelled catheters for malignant pleural effusions in patients fit for pleurodesis. Eur Respir J. 2007 Oct;30(4):759-62. https://erj.ersjournals.com/content/30/4/759.long http://www.ncbi.nlm.nih.gov/pubmed/17567670?tool=bestpractice.com no entanto, ao limitar os critérios de inclusão a pacientes que podem ser candidatos para pleurodese (reexpansão ≥80% e sobrevida ≥90 dias), as taxas de pleurodese sobem para 70%.[93]Van Meter ME, McKee KY, Kohlwes RJ. Efficacy and safety of tunneled pleural catheters in adults with malignant pleural effusions: a systematic review. J Gen Intern Med. 2011 Jan;26(1):70-6. https://link.springer.com/article/10.1007%2Fs11606-010-1472-0 http://www.ncbi.nlm.nih.gov/pubmed/20697963?tool=bestpractice.com
derrame benigno recorrente
toracoscopia clínica ou cirúrgica
Derrames pleurais benignos recorrentes não são comuns, mas podem ocorrer em diversas condições, como doenças inflamatórias, infecciosas ou outras doenças sistêmicas (por exemplo, insuficiência cardíaca congestiva, hidrotórax hepático, pós-transplante pulmonar, pós-cirurgia de revascularização miocárdica e pleurisia exsudativa crônica).
Deve-se considerar toracoscopia para fins diagnósticos se o paciente não estiver melhorando, se a causa do derrame for desconhecida, se houver suspeita de tuberculose ou se a citologia for negativa quando houver suspeita de malignidade pleural.[12]Saguil A, Wyrick K, Hallgren J. Diagnostic approach to pleural effusion. Am Fam Physician. 2014 Jul 15;90(2):99-104. https://www.aafp.org/afp/2014/0715/p99.html http://www.ncbi.nlm.nih.gov/pubmed/25077579?tool=bestpractice.com
Tradicionalmente, a toracoscopia é realizada por cirurgiões, mas a toracoscopia clínica rígida ou semirrígida é uma alternativa segura, simples e precisa.[53]Mohan AC, Chandra S, Agarwal D, et al. Utility of semirigid thoracoscopy in the diagnosis of pleural effusions: a systematic review. J Bronchology Interv Pulmonol. 2010 Jul;17(3):195-201. http://www.ncbi.nlm.nih.gov/pubmed/23168883?tool=bestpractice.com
Uma metanálise da utilidade da toracoscopia semirrígida em derrames pleurais exsudativos não diagnosticados (seguida de toracocentese com ou sem biópsia pleural cega) constatou uma sensibilidade combinada de 91%, com especificidade de 100%.[54]Agarwal R, Aggarwal AN, Gupta D. Diagnostic accuracy and safety of semirigid thoracoscopy in exudative pleural effusions: a meta-analysis. Chest. 2013 Dec;144(6):1857-67. http://www.ncbi.nlm.nih.gov/pubmed/23928984?tool=bestpractice.com

Escolha um grupo de pacientes para ver nossas recomendações
Observe que as formulações/vias e doses podem diferir entre nomes e marcas de medicamentos, formulários de medicamentos ou localidades. As recomendações de tratamento são específicas para os grupos de pacientes. Ver aviso legal
O uso deste conteúdo está sujeito ao nosso aviso legal