História e exame físico
Principais fatores diagnósticos
comuns
presença de fatores de risco
Os fatores de risco incluem sexo feminino, história familiar de fenômeno de Raynaud (FR) e/ou de doença do tecido conjuntivo, presença de doença do tecido conjuntivo, lesão por vibração, exposição prolongada ao frio/congelamento das extremidades, clima mais frio, tabagismo, isquemia, doença de Buerger, glaucoma e enxaqueca.
dor ou desconforto nos dedos
Sintoma manifesto comum.
parestesia digital
As parestesias podem ocorrer quando os dedos estão a reaquecer. Porém, as parestesias são comuns e inespecíficas; sendo assim, o FR não deve ser considerado em um paciente com parestesia na mão sem uma história de palidez bem demarcada dos dedos.[4]
palidez dos dedos
Deve estar presente para que seja feito o diagnóstico de FR primário e secundário.[29]
descoloração vermelha e/ou azul dos dedos
Pelo menos uma deve estar presente para que seja feito o diagnóstico de FR primário e secundário.[29]
capilares dilatados no leito ungueal
Ocorre principalmente no FR secundário; se presente, o FR secundário deve ser considerado até prova em contrário. Os capilares dilatados resultam de perda de capilares com hiperplasia secundária e hipertrofia dos vasos sanguíneos remanescentes. Esses capilares podem aparecer, à inspeção, como marcas distintas de caneta vermelha que são observadas, com frequência, em torno das cutículas.
[Figure caption and citation for the preceding image starts]: Capilares dilatados visíveis no leito unguealDa coleção pessoal da Dra. Janet Pope; usado com permissão [Citation ends].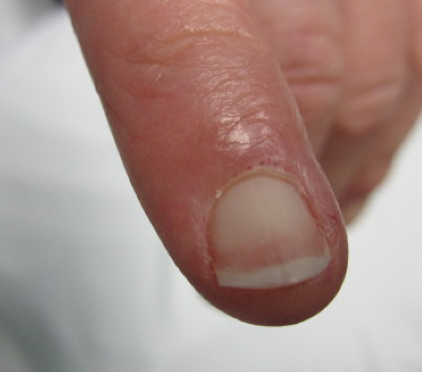
descoloração bem definida
Em todos os casos de FR existem áreas bem definidas de palidez, que depois apresentam cianose seguida por rubor.[29]
ampliação dos leitos ungueais
Frequentemente observa-se a presença de capilares dilatados nos leitos ungueais que parecem marcas de caneta vermelha em torno das cutículas. Esse achado é altamente específico do FR secundário, embora não seja sensível. Se positivo, auxilia no diagnóstico do FR secundário.[30]
Outros fatores diagnósticos
Incomuns
pirose
Pode indicar FR secundário.
disfagia
Pode indicar FR secundário.
mãos inchadas
Pode indicar FR secundário.
pele rígida
Pode indicar FR secundário.
artralgia
Pode indicar FR secundário.
fotossensibilidade
Pode indicar FR secundário.
úlceras orais/nasais
Pode indicar FR secundário.
alopécia
Pode indicar FR secundário.
erupção cutânea em forma de borboleta
Pode indicar FR secundário.
esclerodactilia
Pode, raramente, ser uma complicação do FR frequente e de longa duração, mas se não se apresentar em um paciente com doença do tecido conjuntivo, a rigidez da pele é geralmente distal em relação às articulações interfalângicas proximais (ou seja, não se dá no dedo todo).
telangiectasia
Pode indicar FR secundário.
dor torácica pleurítica
Pode indicar FR secundário.
úlceras digitais
Uma conhecida complicação do FR. Em geral, acredita-se que a presença de ulceração digital descarta um diagnóstico de FR primário, caso ocorra ulceração, uma causa secundária deve ser investigada.
nódulos digitais
Uma conhecida complicação do FR.
reabsorção dos tufos digitais
Uma conhecida complicação do FR.
gangrena da ponta do dedo ou do dedo
Uma conhecida complicação do FR.
lesões vermelhas dolorosas salientes nas pontas dos dedos
Algumas vezes, as características do FR são acompanhadas de frieiras (perniose), mas essa é uma afecção à parte, com áreas vermelhas salientes nas pontas dos dedos das mãos ou dos pés no frio, frequentemente semelhantes ao congelamento das extremidades. Elas podem cicatrizar com descamação, podem ser dolorosas, podem ser cíclicas e, com frequência, são várias.
autoamputação
Uma conhecida complicação do FR. Praticamente só ocorre no FR secundário.
Fatores de risco
Fortes
mulheres
história familiar
doença do tecido conjuntivo
uso de determinados medicamentos
O FR induzido por medicamentos pode ser causado por vários medicamentos, incluindo betabloqueadores, clonidina, ergotamina, certos quimioterápicos (por exemplo, bleomicina, cisplatina, vincristina), ciclosporina e estimulantes (por exemplo, cafeína, cocaína, anfetaminas). Há dados limitados disponíveis sobre a prevalência.[7]
lesão por vibração
A prevalência de FR parece aumentar com a exposição à vibração no local de trabalho.[2][20][21]
A lesão por vibração (chamada também de síndrome da vibração de mãos e braços) ocorre com o uso repetido de aparelho vibratório portátil. A operação de britadeiras e outras causas de lesão por vibração aumentam o risco de desenvolver FR.[22] Ela pode causar dormência, formigamento e dor, e pode persistir mesmo depois de parar de exercer a profissão. Ocorre com mais frequência com ferramentas com uma determinada amplitude de aceleração e se usadas por períodos mais longos. Não há um teste diagnóstico, por isso a história e o FR observado podem ser úteis.[23]
Doença de Buerger
Até 40% dos pacientes com doença de Buerger (também conhecida como tromboangeíte obliterante) apresentam FR.[6] A doença de Buerger envolve inflamação repetida e trombose das artérias ou arteríolas digitais. O tabagismo é um grande fator de risco, e mascar tabaco também é um risco. É mais comum nos homens e, geralmente, entre os 20 e os 40 anos.[24] Consulte Doença de Buerger.
Fracos
exposição prolongada ao frio/congelamento das extremidades
Houve relatos de caso de início do FR após congelamento das extremidades, e um estudo de base populacional relata uma associação significativa entre FR e congelamento das extremidades prévio.[25] Consulte Congelamento das extremidades.
clima mais frio
A prevalência do FR é mais alta nos climas mais frios.[21]
isquemia
A isquemia vascular (por exemplo, síndrome do roubo da subclávia ou doença vascular periférica) pode causar o FR.
enxaqueca
O FR pode ser mais comum nas pessoas que sofrem de enxaqueca.[3]
glaucoma
O FR pode ser mais comum nas pessoas que têm glaucoma.
O uso deste conteúdo está sujeito ao nosso aviso legal