Os esquemas de tratamento variam dependendo do estádio do câncer. Os cânceres iniciais localizados (T1/T2, N0) podem ser tratados com cirurgia ou radioterapia, com sobrevida similar.[59]Roosli C, Tschudi DC, Studer G, et al. Outcome of patients after treatment for a squamous cell carcinoma of the oropharynx. Laryngoscope. 2009 Mar;119(3):534-40.
http://www.ncbi.nlm.nih.gov/pubmed/19235752?tool=bestpractice.com
[75]Cosmidis A, Rame JP, Dassonville O, et al; Groupement d'Etudes des Tumeurs de la Tête et du Cou (GETTEC). T1-T2 N0 oropharyngeal cancers treated with surgery alone: a GETTEC study. Eur Arch Otorhinolaryngol. 2004 May;261(5):276-81.
http://www.ncbi.nlm.nih.gov/pubmed/14551793?tool=bestpractice.com
[76]Parsons JT, Mendenhall WM, Stringer SP, et al. Squamous cell carcinoma of the oropharynx: surgery, radiotherapy, or both. Cancer. 2002 Jun 1;94(11):2967-80.
https://onlinelibrary.wiley.com/doi/full/10.1002/cncr.10567
http://www.ncbi.nlm.nih.gov/pubmed/12115386?tool=bestpractice.com
A escolha da modalidade de tratamento geralmente depende do tamanho do tumor primário e da localização na orofaringe. Os cânceres locorregionalmente avançados podem ser tratados com cirurgia seguida por radioterapia com ou sem quimioterapia pós-operatória ou quimiorradioterapia concomitante, com desfechos iguais.[77]Soo KC, Tan EH, Wee J, et al. Surgery and adjuvant radiotherapy vs concurrent chemoradiotherapy in stage III/IV nonmetastatic squamous cell head and neck cancer: a randomised comparison. Br J Cancer. 2005 Aug 8;93(3):279-86.
https://www.nature.com/articles/6602696
http://www.ncbi.nlm.nih.gov/pubmed/16012523?tool=bestpractice.com
Os cânceres irressecáveis são tratados com quimiorradioterapia, enquanto os cânceres com metástases à distância são tratados com quimioterapia para paliação. Deve-se considerar a terapia combinada de imunoterapia com quimioterapia à base de platina no contexto de câncer de cabeça e pescoço recorrente/metastático, pois foi demonstrado que isso proporciona um benefício de sobrevida.[78]Xu Q, Huang S, Yang K. Combination immunochemotherapy for recurrent or metastatic head and neck squamous cell carcinoma: a systematic review and meta-analysis. BMJ Open. 2023 Jun 13;13(6):e069047.
https://bmjopen.bmj.com/content/13/6/e069047
http://www.ncbi.nlm.nih.gov/pubmed/37311638?tool=bestpractice.com
Os pacientes devem ser tratados em centros especializados em cabeça e pescoço por uma equipe multidisciplinar que inclui otorrinolaringologistas, oncologistas clínicos e de radioterapia, e patologistas da fala e linguagem para otimizar os desfechos oncológico e funcional.[41]Nguyen NP, Vos P, Lee H, et al. Impact of tumor board recommendations on treatment outcome for locally advanced head and neck cancer. Oncology. 2008;75(3-4):186-91.
http://www.ncbi.nlm.nih.gov/pubmed/18841033?tool=bestpractice.com
Deverão ser solicitados um hemograma completo, o perfil químico e o nível de albumina e pré-albumina para avaliar o estado nutricional do paciente antes do tratamento em razão da esperada mucosite causada por radioterapia ou disfagia após a cirurgia
A National Comprehensive Cancer Network (NCCN) recomenda manter o número mínimo de modalidades de tratamento, de modo a minimizar a toxicidade relacionada ao tratamento e preservar a função.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Por essa razão, as evidências de extensão extranodal ou múltiplos linfonodos que justificarão a adição de quimioterapia normalmente são usadas como justificativas para oferecer tratamento não cirúrgico inicial.
Ao usar radioterapia, a NCCN recomenda uma radioterapia de intensidade modulada para minimizar os danos a estruturas críticas.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
A desintensificação do tratamento para o câncer orofaríngeo p16+ merece ser considerada, mas nesta fase, só deve ser feita como parte de um ensaio clínico.[79]Adelstein DJ, Ismaila N, Ku JA, et al. Role of treatment deintensification in the management of p16+ oropharyngeal cancer: ASCO provisional clinical opinion. J Clin Oncol. 2019 Jun 20;37(18):1578-89.
https://ascopubs.org/doi/10.1200/JCO.19.00441
http://www.ncbi.nlm.nih.gov/pubmed/31021656?tool=bestpractice.com
Pacientes com tumores associados ao papilomavírus humano (HPV) respondem melhor ao tratamento e, portanto, estão sendo investigados para redução da terapia.[7]Fakhry C, Westra W, Li S, et al. Improved survival of patients with human papillomavirus-positive head and neck squamous cell carcinoma in a prospective clinical trial. J Natl Cancer Inst. 2008 Feb 20;100(4):261-9.
https://academic.oup.com/jnci/article/100/4/261/908311
http://www.ncbi.nlm.nih.gov/pubmed/18270337?tool=bestpractice.com
[80]Nichols AC, Faquin WC, Westra WH, et al. HPV-16 infection predicts treatment outcome in oropharyngeal squamous cell carcinoma. Otolaryngol Head Neck Surg. 2009 Feb;140(2):228-34.
http://www.ncbi.nlm.nih.gov/pubmed/19201294?tool=bestpractice.com
[81]Lassen P, Eriksen JG, Hamilton-Dutoit S, et al. Effect of HPV-associated p16INK4A expression on response to radiotherapy and survival in squamous cell carcinoma of the head and neck. J Clin Oncol. 2009 Apr 20;27(12):1992-8.
http://www.ncbi.nlm.nih.gov/pubmed/19289615?tool=bestpractice.com
Com algumas exceções, os esquemas de tratamento para cânceres negativos para HPV e positivos para HPV são similares.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Tratamento do câncer orofaríngeo negativo para HPV
Estádio inicial (T1/T2, N0, doença M0)
Os pacientes podem ser tratados com cirurgia inicial ou radioterapia.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Embora nenhum estudo randomizado tenha comparado as duas modalidades, estudos retrospectivos relataram controle local similar e taxas de sobrevida de 80% a 90%.[59]Roosli C, Tschudi DC, Studer G, et al. Outcome of patients after treatment for a squamous cell carcinoma of the oropharynx. Laryngoscope. 2009 Mar;119(3):534-40.
http://www.ncbi.nlm.nih.gov/pubmed/19235752?tool=bestpractice.com
[75]Cosmidis A, Rame JP, Dassonville O, et al; Groupement d'Etudes des Tumeurs de la Tête et du Cou (GETTEC). T1-T2 N0 oropharyngeal cancers treated with surgery alone: a GETTEC study. Eur Arch Otorhinolaryngol. 2004 May;261(5):276-81.
http://www.ncbi.nlm.nih.gov/pubmed/14551793?tool=bestpractice.com
[76]Parsons JT, Mendenhall WM, Stringer SP, et al. Squamous cell carcinoma of the oropharynx: surgery, radiotherapy, or both. Cancer. 2002 Jun 1;94(11):2967-80.
https://onlinelibrary.wiley.com/doi/full/10.1002/cncr.10567
http://www.ncbi.nlm.nih.gov/pubmed/12115386?tool=bestpractice.com
A escolha da modalidade de tratamento depende do tamanho do tumor primário e da localização na orofaringe. Tumores na linha média ou próximos a ela (ou seja, tumores na base da língua, parede posterior da faringe, palato mole e amígdala invadindo a base da língua) correm risco de metástase contralateral e justificam tratamento bilateral.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Historicamente, a cirurgia para câncer orofaríngeo requeria a divisão da mandíbula ou uma faringotomia para fornecer acesso à fossa tonsilar (amigdaliana) inferior ou à base da língua.[Figure caption and citation for the preceding image starts]: Grande tumor na base da língua não passível de cirurgia robótica, requereu abordagem transhioide aberta na base da línguaDo acervo da Dr Linda X. Yin; usado com permissão [Citation ends].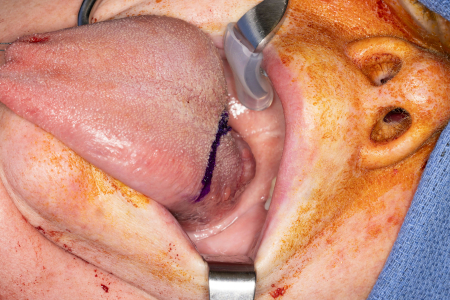 [Figure caption and citation for the preceding image starts]: Abordagem transhioide aberta para grande tumor na base da línguaDo acervo da Dr Linda X. Yin; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Abordagem transhioide aberta para grande tumor na base da línguaDo acervo da Dr Linda X. Yin; usado com permissão [Citation ends].
A cirurgia robótica transoral (TORS) é uma técnica inovadora para câncer orofaríngeo em estádio inicial que permite poupar a mandíbula em comparação com a cirurgia convencional.[82]Parikh A, Lin D, Goyal N. Clinical outcomes of transoral robotic-assisted surgery for the management of head and neck cancer. Robot Surg. 2023 Feb 20;2(2015):95-105.
https://www.tandfonline.com/doi/full/10.2147/RSRR.S70549
[Figure caption and citation for the preceding image starts]: Tonsilectomia robótica de campo amplo usando robô Da Vinci SPDo acervo da Dr Linda X. Yin; usado com permissão [Citation ends].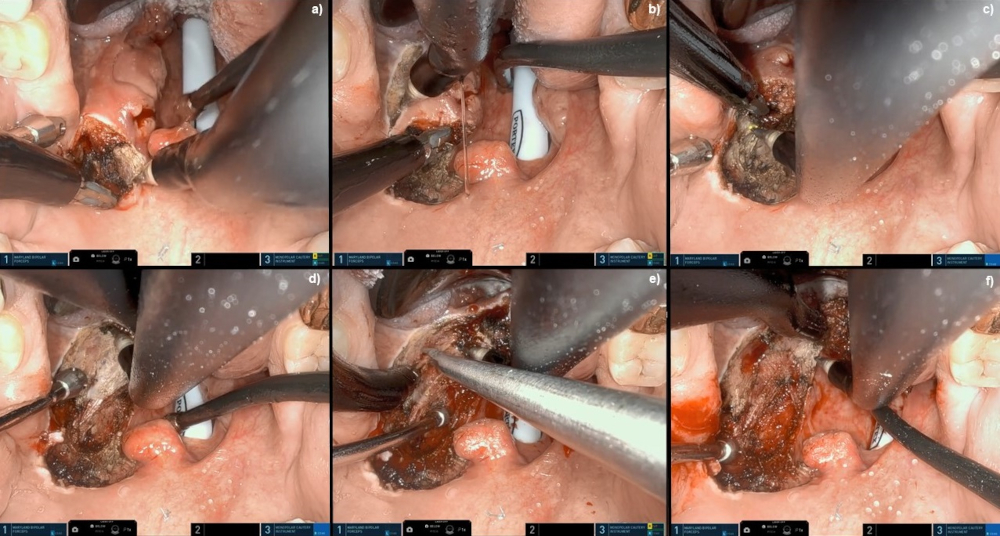 [Figure caption and citation for the preceding image starts]: Ressecção robótica da base da língua usando robô Da Vinci SPDo acervo da Dr Linda X. Yin; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Ressecção robótica da base da língua usando robô Da Vinci SPDo acervo da Dr Linda X. Yin; usado com permissão [Citation ends].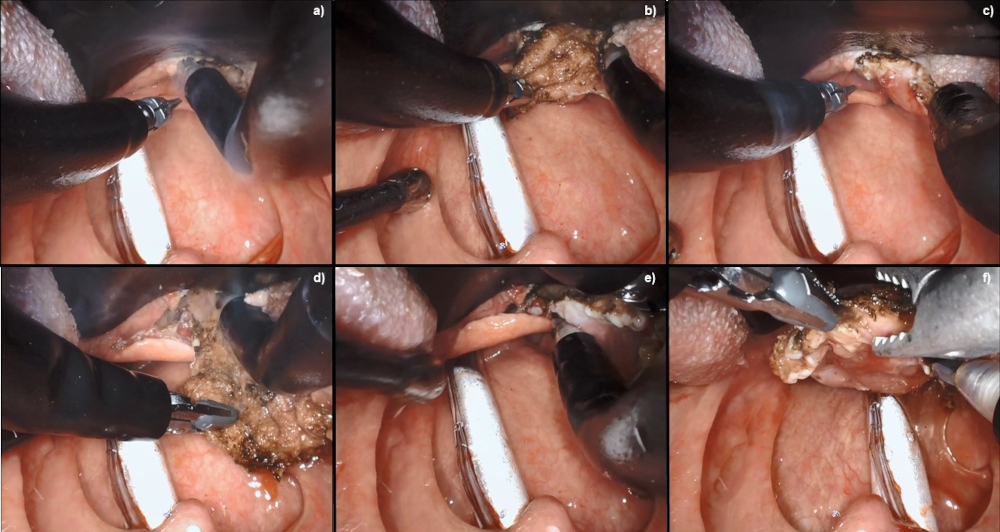
Os resultados preliminares são promissores; no entanto, são necessários mais dados.[83]Park DA, Lee MJ, Kim SH, et al. Comparative safety and effectiveness of transoral robotic surgery versus open surgery for oropharyngeal cancer: a systematic review and meta-analysis. Eur J Surg Oncol. 2020 Apr;46(4 pt a):644-9.
http://www.ncbi.nlm.nih.gov/pubmed/31627931?tool=bestpractice.com
[84]Nguyen AT, Luu M, Mallen-St Clair J, et al. Comparison of survival after transoral robotic surgery vs nonrobotic surgery in patients with early-stage oropharyngeal squamous cell carcinoma. JAMA Oncol. 2020 Oct 1;6(10):1555-62.
https://jamanetwork.com/journals/jamaoncology/fullarticle/2769670
http://www.ncbi.nlm.nih.gov/pubmed/32816023?tool=bestpractice.com
Acredita-se amplamente que a TORS esteja associada a desfechos funcionais pós-operatórios significativamente melhores, relacionados à fala, deglutição e necessidade de traqueostomia.
Localmente avançado: ressecável (T1-T2, doença N1-N3 ou T3-T4a, doença N0-N3, doença M0)
Pacientes com câncer orofaríngeo ressecável localmente avançado podem ser tratados com cirurgia, seguida por radioterapia pós-operatória com ou sem quimioterapia, ou com quimiorradioterapia concomitante sem cirurgia.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Um estudo randomizado com neoplasias de cabeça e pescoço localmente avançadas demonstrou controle local e sobrevida similares nas duas modalidades.[77]Soo KC, Tan EH, Wee J, et al. Surgery and adjuvant radiotherapy vs concurrent chemoradiotherapy in stage III/IV nonmetastatic squamous cell head and neck cancer: a randomised comparison. Br J Cancer. 2005 Aug 8;93(3):279-86.
https://www.nature.com/articles/6602696
http://www.ncbi.nlm.nih.gov/pubmed/16012523?tool=bestpractice.com
Embora o número de pacientes com câncer orofaríngeo fosse pequeno, o estudo corroborou com a igual efetividade de ambas as modalidades relatada em estudos retrospectivos.[85]Denittis AS, Machtay M, Rosenthal DI, et al. Advanced oropharyngeal cancer treated with surgery and radiotherapy: oncologic outcome and functional assessment. Am J Otolaryngol. 2001 Sep-Oct;22(5):329-35.
http://www.ncbi.nlm.nih.gov/pubmed/11562884?tool=bestpractice.com
[86]Lim YC, Hong HJ, Baek SJ, et al. Combined surgery and postoperative radiotherapy for oropharyngeal squamous cell carcinoma in Korea: analysis of 110 cases. Int J Oral Maxillofac Surg. 2008 Dec;37(12):1099-105.
http://www.ncbi.nlm.nih.gov/pubmed/18722091?tool=bestpractice.com
[87]Nguyen NP, Vos P, Smith HJ, et al. Concurrent chemoradiation for locally advanced oropharyngeal cancer. Am J Otolaryngol. 2007 Jan-Feb;28(1):3-8.
http://www.ncbi.nlm.nih.gov/pubmed/17162122?tool=bestpractice.com
A sobrevida varia de 50% a 60% em 3-5 anos pela alta taxa de metástases à distância (de 20% a 40%).[77]Soo KC, Tan EH, Wee J, et al. Surgery and adjuvant radiotherapy vs concurrent chemoradiotherapy in stage III/IV nonmetastatic squamous cell head and neck cancer: a randomised comparison. Br J Cancer. 2005 Aug 8;93(3):279-86.
https://www.nature.com/articles/6602696
http://www.ncbi.nlm.nih.gov/pubmed/16012523?tool=bestpractice.com
[85]Denittis AS, Machtay M, Rosenthal DI, et al. Advanced oropharyngeal cancer treated with surgery and radiotherapy: oncologic outcome and functional assessment. Am J Otolaryngol. 2001 Sep-Oct;22(5):329-35.
http://www.ncbi.nlm.nih.gov/pubmed/11562884?tool=bestpractice.com
[86]Lim YC, Hong HJ, Baek SJ, et al. Combined surgery and postoperative radiotherapy for oropharyngeal squamous cell carcinoma in Korea: analysis of 110 cases. Int J Oral Maxillofac Surg. 2008 Dec;37(12):1099-105.
http://www.ncbi.nlm.nih.gov/pubmed/18722091?tool=bestpractice.com
[87]Nguyen NP, Vos P, Smith HJ, et al. Concurrent chemoradiation for locally advanced oropharyngeal cancer. Am J Otolaryngol. 2007 Jan-Feb;28(1):3-8.
http://www.ncbi.nlm.nih.gov/pubmed/17162122?tool=bestpractice.com
[88]Adelstein DJ, Saxton JP, Lavertu P, et al. A phase III randomized trial comparing concurrent chemotherapy and radiotherapy with radiotherapy alone in resectable stage III and IV squamous cell head and neck cancer: preliminary results. Head Neck. 1997 Oct;19(7):567-75.
http://www.ncbi.nlm.nih.gov/pubmed/9323144?tool=bestpractice.com
O benefício de adicionar quimioterapia à radioterapia em todos os locais anatômicos de neoplasias de cabeça e pescoço foi demonstrado por uma metanálise recente. Pacientes com câncer orofaríngeo tiveram uma melhora de sobrevida de 8.1% em 5 anos.[89]Blanchard P, Baujat B, Holostenco V, et al. Meta-analysis of chemotherapy in head and neck cancer (MACH-NC): a comprehensive analysis by tumour site. Radiother Oncol. 2011 Jul;100(1):33-40.
http://www.ncbi.nlm.nih.gov/pubmed/21684027?tool=bestpractice.com
A toxicidade elevada da modalidade combinada poderá ser atenuada com técnicas modernas de radioterapia que diminuem a dose de radioterapia nos órgãos normais. A cisplatina é o agente de quimioterapia de primeira linha preferido, administrado em conjunto com a radioterapia.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
[90]Margalit DN, Anker CJ, Aristophanous M, et al. Radiation therapy for HPV-positive oropharyngeal squamous cell carcinoma: an ASTRO clinical practice guideline. Pract Radiat Oncol. 2024 Sep-Oct;14(5):398-425.
https://www.practicalradonc.org/article/S1879-8500(24)00139-5/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/39078350?tool=bestpractice.com
Existem muitos esquemas de quimioterapia usados para quimiorradioterapia concomitante. Ainda se desconhece qual desses esquemas é superior. A quimiorradioterapia concomitante pode ser administrada sem ou após a quimioterapia de indução, dependendo da preferência do oncologista.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Alguns médicos preferem uma quimioterapia de indução medicamentosa tripla, embora o risco de toxicidade seja maior.
Localmente avançado: irressecável (T4b, qualquer N, doença M0)
Pacientes com neoplasias de cabeça e pescoço irressecáveis localmente avançadas devem ser tratados com quimiorradioterapia concomitante, se viável. Estudos randomizados e uma metanálise demonstram melhor sobrevida e controle local com quimiorradioterapia concomitante quando comparada com radioterapia apenas.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
[91]Budach V, Stuschke M, Budach W, et al. Hyperfractionated accelerated chemoradiation with concurrent fluorouracil-mitomycin is more effective than dose-escalated hyperfractionated accelerated radiation therapy alone in locally advanced head and neck cancer: final results of the Radiotherapy Cooperative Clinical Trials Group of the German Cancer Society 95-06 Prospective Randomized Trial. J Clin Oncol. 2005 Feb 20;23(6):1125-35.
https://ascopubs.org/doi/full/10.1200/jco.2005.07.010
http://www.ncbi.nlm.nih.gov/pubmed/15718308?tool=bestpractice.com
[92]Bensadoun RJ, Benezery K, Dassonville O, et al. French multicenter phase III randomized study testing concurrent twice-a-day radiotherapy and cisplatin/5-fluorouracil chemotherapy (BiRCF) in unresectable pharyngeal carcinoma: results at 2 years (FNCLCC-GORTEC). Int J Radiat Oncol Biol Phys. 2006 Mar 15;64(4):983-94.
http://www.ncbi.nlm.nih.gov/pubmed/16376489?tool=bestpractice.com
[93]Staar S, Rudat V, Stuetzer H, et al. Intensified hyperfractionated accelerated radiotherapy limits the additional benefit of simultaneous chemotherapy: results of a multicentric randomized German trial in advanced head-and-neck cancer. Int J Radiat Oncol Biol Phys. 2001 Aug 1;50(5):1161-71. [Erratum in: Int J Radiat Oncol Biol Phys 2001 Oct 1;51(2):569.]
http://www.ncbi.nlm.nih.gov/pubmed/11483325?tool=bestpractice.com
[94]Semrau R, Mueller RP, Stuetzer H, et al. Efficacy of intensified hyperfractionated and accelerated radiotherapy and concurrent chemotherapy with carboplatin and 5-fluorouracil: updated results of a randomized multicentric trial in advanced head-and-neck cancer. Int J Radiat Oncol Biol Phys. 2006 Apr 1;64(5):1308-16.
http://www.ncbi.nlm.nih.gov/pubmed/16464538?tool=bestpractice.com
[95]Denis F, Garaud P, Bardet E, et al. Final results of the 94-01 French Head and Neck Oncology and Radiotherapy Group randomized trial comparing radiotherapy alone with concomitant chemoradiotherapy in advanced-stage oropharynx carcinoma. J Clin Oncol. 2004 Jan 1;22(1):69-76.
https://ascopubs.org/doi/full/10.1200/jco.2004.08.021
http://www.ncbi.nlm.nih.gov/pubmed/14657228?tool=bestpractice.com
[96]Calais G, Alfonsi M, Bardet E, et al. Randomized trial of radiation therapy versus concomitant chemotherapy and radiation therapy for advanced-stage oropharynx carcinoma. J Natl Cancer Inst. 1999 Dec 15;91(24):2081-6.
https://academic.oup.com/jnci/article/91/24/2081/2964959
http://www.ncbi.nlm.nih.gov/pubmed/10601378?tool=bestpractice.com
[97]Brizel DM, Albers ME, Fisher SR, et al. Hyperfractionated irradiation with or without concurrent chemotherapy for locally advanced head and neck cancer. N Engl J Med. 1998 Jun 18;338(25):1798-804.
https://www.nejm.org/doi/full/10.1056/NEJM199806183382503
http://www.ncbi.nlm.nih.gov/pubmed/9632446?tool=bestpractice.com
[98]Pignon JP, le Maitre A, Maillard E, et al; MACH-NC Collaborative Group. Meta-analysis of chemotherapy in head and neck cancer (MACH-NC): an update on 93 randomised trials and 17,346 patients. Radiother Oncol. 2009 Jul;92(1):4-14.
http://www.ncbi.nlm.nih.gov/pubmed/19446902?tool=bestpractice.com
As combinações mais comuns de quimioterapia foram fluoruracila e cisplatina, fluoruracila e carboplatina, e fluoruracila e mitomicina.[91]Budach V, Stuschke M, Budach W, et al. Hyperfractionated accelerated chemoradiation with concurrent fluorouracil-mitomycin is more effective than dose-escalated hyperfractionated accelerated radiation therapy alone in locally advanced head and neck cancer: final results of the Radiotherapy Cooperative Clinical Trials Group of the German Cancer Society 95-06 Prospective Randomized Trial. J Clin Oncol. 2005 Feb 20;23(6):1125-35.
https://ascopubs.org/doi/full/10.1200/jco.2005.07.010
http://www.ncbi.nlm.nih.gov/pubmed/15718308?tool=bestpractice.com
[92]Bensadoun RJ, Benezery K, Dassonville O, et al. French multicenter phase III randomized study testing concurrent twice-a-day radiotherapy and cisplatin/5-fluorouracil chemotherapy (BiRCF) in unresectable pharyngeal carcinoma: results at 2 years (FNCLCC-GORTEC). Int J Radiat Oncol Biol Phys. 2006 Mar 15;64(4):983-94.
http://www.ncbi.nlm.nih.gov/pubmed/16376489?tool=bestpractice.com
[93]Staar S, Rudat V, Stuetzer H, et al. Intensified hyperfractionated accelerated radiotherapy limits the additional benefit of simultaneous chemotherapy: results of a multicentric randomized German trial in advanced head-and-neck cancer. Int J Radiat Oncol Biol Phys. 2001 Aug 1;50(5):1161-71. [Erratum in: Int J Radiat Oncol Biol Phys 2001 Oct 1;51(2):569.]
http://www.ncbi.nlm.nih.gov/pubmed/11483325?tool=bestpractice.com
[94]Semrau R, Mueller RP, Stuetzer H, et al. Efficacy of intensified hyperfractionated and accelerated radiotherapy and concurrent chemotherapy with carboplatin and 5-fluorouracil: updated results of a randomized multicentric trial in advanced head-and-neck cancer. Int J Radiat Oncol Biol Phys. 2006 Apr 1;64(5):1308-16.
http://www.ncbi.nlm.nih.gov/pubmed/16464538?tool=bestpractice.com
[95]Denis F, Garaud P, Bardet E, et al. Final results of the 94-01 French Head and Neck Oncology and Radiotherapy Group randomized trial comparing radiotherapy alone with concomitant chemoradiotherapy in advanced-stage oropharynx carcinoma. J Clin Oncol. 2004 Jan 1;22(1):69-76.
https://ascopubs.org/doi/full/10.1200/jco.2004.08.021
http://www.ncbi.nlm.nih.gov/pubmed/14657228?tool=bestpractice.com
[96]Calais G, Alfonsi M, Bardet E, et al. Randomized trial of radiation therapy versus concomitant chemotherapy and radiation therapy for advanced-stage oropharynx carcinoma. J Natl Cancer Inst. 1999 Dec 15;91(24):2081-6.
https://academic.oup.com/jnci/article/91/24/2081/2964959
http://www.ncbi.nlm.nih.gov/pubmed/10601378?tool=bestpractice.com
[97]Brizel DM, Albers ME, Fisher SR, et al. Hyperfractionated irradiation with or without concurrent chemotherapy for locally advanced head and neck cancer. N Engl J Med. 1998 Jun 18;338(25):1798-804.
https://www.nejm.org/doi/full/10.1056/NEJM199806183382503
http://www.ncbi.nlm.nih.gov/pubmed/9632446?tool=bestpractice.com
[99]Posner MR, Hershock DM, Blajman CR, et al; TAX 324 Study Group. Cisplatin and fluorouracil alone or with docetaxel in head and neck cancer. N Engl J Med. 2007 Oct 25;357(17):1705-15.
https://www.nejm.org/doi/full/10.1056/NEJMoa070956
http://www.ncbi.nlm.nih.gov/pubmed/17960013?tool=bestpractice.com
A sobrevida em três anos no grupo de quimiorradioterapia concomitante variou de 40% a 55%, e o controle locorregional foi de 58% a 70% para a modalidade combinada.[92]Bensadoun RJ, Benezery K, Dassonville O, et al. French multicenter phase III randomized study testing concurrent twice-a-day radiotherapy and cisplatin/5-fluorouracil chemotherapy (BiRCF) in unresectable pharyngeal carcinoma: results at 2 years (FNCLCC-GORTEC). Int J Radiat Oncol Biol Phys. 2006 Mar 15;64(4):983-94.
http://www.ncbi.nlm.nih.gov/pubmed/16376489?tool=bestpractice.com
[96]Calais G, Alfonsi M, Bardet E, et al. Randomized trial of radiation therapy versus concomitant chemotherapy and radiation therapy for advanced-stage oropharynx carcinoma. J Natl Cancer Inst. 1999 Dec 15;91(24):2081-6.
https://academic.oup.com/jnci/article/91/24/2081/2964959
http://www.ncbi.nlm.nih.gov/pubmed/10601378?tool=bestpractice.com
[97]Brizel DM, Albers ME, Fisher SR, et al. Hyperfractionated irradiation with or without concurrent chemotherapy for locally advanced head and neck cancer. N Engl J Med. 1998 Jun 18;338(25):1798-804.
https://www.nejm.org/doi/full/10.1056/NEJM199806183382503
http://www.ncbi.nlm.nih.gov/pubmed/9632446?tool=bestpractice.com
No entanto, a quimiorradioterapia concomitante é associada a toxicidade significativa de grau 3 a 4, predominante mucosite (até 71%) e efeitos hematológicos adversos (até 32%).[92]Bensadoun RJ, Benezery K, Dassonville O, et al. French multicenter phase III randomized study testing concurrent twice-a-day radiotherapy and cisplatin/5-fluorouracil chemotherapy (BiRCF) in unresectable pharyngeal carcinoma: results at 2 years (FNCLCC-GORTEC). Int J Radiat Oncol Biol Phys. 2006 Mar 15;64(4):983-94.
http://www.ncbi.nlm.nih.gov/pubmed/16376489?tool=bestpractice.com
[96]Calais G, Alfonsi M, Bardet E, et al. Randomized trial of radiation therapy versus concomitant chemotherapy and radiation therapy for advanced-stage oropharynx carcinoma. J Natl Cancer Inst. 1999 Dec 15;91(24):2081-6.
https://academic.oup.com/jnci/article/91/24/2081/2964959
http://www.ncbi.nlm.nih.gov/pubmed/10601378?tool=bestpractice.com
Ainda não está claro qual o esquema de quimioterapia ou esquema de radioterapia fracionada é ideal. As doses de fluoruracila, cisplatina e carboplatina variam, embora a dose de mitomicina seja fixa. A dose de radioterapia variou de 70 Gy (uma vez ao dia) a 75 Gy (duas vezes ao dia).
Em resumo, o padrão de cuidados para pacientes com tumor irressecável baseia-se em quimioterapia baseada em platina concomitante com radioterapia. Um esquema padrão é uma dose alta de cisplatina a cada 21 dias concomitante com radioterapia, embora pacientes com capacidade funcional insatisfatória possam necessitar de uma dose baixa de cisplatina ou carboplatina semanalmente. Outra opção é a quimioterapia de indução medicamentosa tripla, com docetaxel, cisplatina e fluoruracila, seguida por quimiorradioterapia concomitante com cisplatina ou carboplatina semanal.[99]Posner MR, Hershock DM, Blajman CR, et al; TAX 324 Study Group. Cisplatin and fluorouracil alone or with docetaxel in head and neck cancer. N Engl J Med. 2007 Oct 25;357(17):1705-15.
https://www.nejm.org/doi/full/10.1056/NEJMoa070956
http://www.ncbi.nlm.nih.gov/pubmed/17960013?tool=bestpractice.com
[100]Adelstein DJ, Li Y, Adams GL, et al. An intergroup phase III comparison of standard radiation therapy and two schedules of concurrent chemoradiotherapy in patients with unresectable squamous cell head and neck cancer. J Clin Oncol. 2003 Jan 1;21(1):92-8.
http://www.ncbi.nlm.nih.gov/pubmed/12506176?tool=bestpractice.com
A adição de docetaxel à quimioterapia de indução de cisplatina e fluoruracila resultou em uma sobrevida mediana de 71 meses, em comparação com os 30 meses para a quimioterapia de indução de cisplatina e fluoruracila seguida por quimiorradioterapia concomitante. O controle local também foi superior na modalidade de indução medicamentosa tripla, embora tenha sido relatada maior toxicidade hematológica. Uma metanálise confirmou a superioridade do esquema de indução tripla.[101]Blanchard P, Bourhis J, Lacas B, et al; Meta-Analysis of Chemotherapy in Head and Neck Cancer, Induction Project, Collaborative Group. Taxane-cisplatin-fluorouracil as induction chemotherapy in locally advanced head and neck cancers: an individual patient data meta-analysis of the meta-analysis of chemotherapy in head and neck cancer group. J Clin Oncol. 2013 Aug 10;31(23):2854-60.
https://ascopubs.org/doi/full/10.1200/jco.2012.47.7802
http://www.ncbi.nlm.nih.gov/pubmed/23835714?tool=bestpractice.com
Entretanto, ainda se desconhece o esquema quimiorradioterápico ideal, pois esses esquemas não foram diretamente comparados.
Metástases à distância na apresentação (qualquer T, qualquer N, doença M1)
Os pacientes com metástases à distância devem ser tratados com terapia direcionada, se adequados, e quimioterapia se não adequados à terapia direcionada. Deve-se considerar a terapia combinada de imunoterapia com quimioterapia à base de platina no contexto de câncer de cabeça e pescoço metastático, pois foi demonstrado que isso proporciona um benefício de sobrevida.[78]Xu Q, Huang S, Yang K. Combination immunochemotherapy for recurrent or metastatic head and neck squamous cell carcinoma: a systematic review and meta-analysis. BMJ Open. 2023 Jun 13;13(6):e069047.
https://bmjopen.bmj.com/content/13/6/e069047
http://www.ncbi.nlm.nih.gov/pubmed/37311638?tool=bestpractice.com
A quimioterapia convencional geralmente é um agente derivado da platina combinado com fluoruracila. Como resultado do ensaio clínico KEYNOTE-048, a quimioimunoterapia agora é o padrão de cuidados nas neoplasias de cabeça e pescoço irressecáveis recorrentes ou metastáticas. Em pacientes com doença metastática com coloração de PD-L1 alta (escore CPS >1), a imunoterapia isolada também pode ser considerada como tratamento de primeira linha.[102]Burtness B, Harrington KJ, Greil R, et al. Pembrolizumab alone or with chemotherapy versus cetuximab with chemotherapy for recurrent or metastatic squamous cell carcinoma of the head and neck (KEYNOTE-048): a randomised, open-label, phase 3 study. Lancet. 2019 Nov 23;394(10212):1915-28.
http://www.ncbi.nlm.nih.gov/pubmed/31679945?tool=bestpractice.com
O inibidor de checkpoint imunológico pembrolizumabe, como agente único ou combinado com a quimioterapia com platina e fluoruracila, é o tratamento de primeira linha preferido nesse grupo de pacientes.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Tratamento do câncer orofaríngeo positivo para HPV
Estádio inicial (T0-T2, N0 ou N1, doença M0)
Os pacientes podem ser tratados com cirurgia inicial ou radioterapia.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Embora nenhum estudo randomizado tenha comparado as duas modalidades, estudos retrospectivos relataram controle local similar e taxas de sobrevida de 80% a 90%.[59]Roosli C, Tschudi DC, Studer G, et al. Outcome of patients after treatment for a squamous cell carcinoma of the oropharynx. Laryngoscope. 2009 Mar;119(3):534-40.
http://www.ncbi.nlm.nih.gov/pubmed/19235752?tool=bestpractice.com
[75]Cosmidis A, Rame JP, Dassonville O, et al; Groupement d'Etudes des Tumeurs de la Tête et du Cou (GETTEC). T1-T2 N0 oropharyngeal cancers treated with surgery alone: a GETTEC study. Eur Arch Otorhinolaryngol. 2004 May;261(5):276-81.
http://www.ncbi.nlm.nih.gov/pubmed/14551793?tool=bestpractice.com
[76]Parsons JT, Mendenhall WM, Stringer SP, et al. Squamous cell carcinoma of the oropharynx: surgery, radiotherapy, or both. Cancer. 2002 Jun 1;94(11):2967-80.
https://onlinelibrary.wiley.com/doi/full/10.1002/cncr.10567
http://www.ncbi.nlm.nih.gov/pubmed/12115386?tool=bestpractice.com
A escolha da modalidade de tratamento depende do tamanho do tumor primário e da localização na orofaringe. Tumores na linha média ou próximos a ela (ou seja, tumores na base da língua, parede posterior da faringe, palato mole e amígdala invadindo a base da língua) correm risco de metástase contralateral e justificam tratamento bilateral.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Historicamente, a cirurgia para câncer orofaríngeo requeria a divisão da mandíbula ou uma faringotomia para fornecer acesso à fossa tonsilar (amigdaliana) inferior ou à base da língua.
A TORS é uma técnica inovadora para câncer orofaríngeo em estádio inicial que permite poupar a mandíbula em comparação com a cirurgia convencional.[82]Parikh A, Lin D, Goyal N. Clinical outcomes of transoral robotic-assisted surgery for the management of head and neck cancer. Robot Surg. 2023 Feb 20;2(2015):95-105.
https://www.tandfonline.com/doi/full/10.2147/RSRR.S70549
Os resultados preliminares são promissores; no entanto, são necessários mais dados.[83]Park DA, Lee MJ, Kim SH, et al. Comparative safety and effectiveness of transoral robotic surgery versus open surgery for oropharyngeal cancer: a systematic review and meta-analysis. Eur J Surg Oncol. 2020 Apr;46(4 pt a):644-9.
http://www.ncbi.nlm.nih.gov/pubmed/31627931?tool=bestpractice.com
[84]Nguyen AT, Luu M, Mallen-St Clair J, et al. Comparison of survival after transoral robotic surgery vs nonrobotic surgery in patients with early-stage oropharyngeal squamous cell carcinoma. JAMA Oncol. 2020 Oct 1;6(10):1555-62.
https://jamanetwork.com/journals/jamaoncology/fullarticle/2769670
http://www.ncbi.nlm.nih.gov/pubmed/32816023?tool=bestpractice.com
Acredita-se amplamente que a TORS esteja associada a desfechos funcionais pós-operatórios significativamente melhores, relacionados à fala, deglutição e necessidade de traqueostomia.
Com os pacientes HPV-positivos apresentando-se em estado funcional melhor e com melhor sobrevida, as abordagens cirúrgicas são frequentemente consideradas com a ideia de que a radioterapia, como modalidade de tratamento, pode ser reservada para uma recorrência futura. Além disso, esses pacientes podem viver mais com os efeitos tardios da radioterapia.
Localmente avançado: ressecável (T3/T4 ou presença de doença nodal além de linfonodo único <3 cm)
Pacientes com câncer orofaríngeo ressecável localmente avançado podem ser tratados com cirurgia, seguida por radioterapia pós-operatória com ou sem quimioterapia, ou com quimiorradioterapia concomitante sem cirurgia. Um estudo randomizado com neoplasias de cabeça e pescoço localmente avançadas demonstrou controle local e sobrevida similares nas duas modalidades.[77]Soo KC, Tan EH, Wee J, et al. Surgery and adjuvant radiotherapy vs concurrent chemoradiotherapy in stage III/IV nonmetastatic squamous cell head and neck cancer: a randomised comparison. Br J Cancer. 2005 Aug 8;93(3):279-86.
https://www.nature.com/articles/6602696
http://www.ncbi.nlm.nih.gov/pubmed/16012523?tool=bestpractice.com
Embora o número de pacientes com câncer orofaríngeo fosse pequeno, o estudo corroborou com a igual efetividade de ambas as modalidades relatada em estudos retrospectivos.[85]Denittis AS, Machtay M, Rosenthal DI, et al. Advanced oropharyngeal cancer treated with surgery and radiotherapy: oncologic outcome and functional assessment. Am J Otolaryngol. 2001 Sep-Oct;22(5):329-35.
http://www.ncbi.nlm.nih.gov/pubmed/11562884?tool=bestpractice.com
[86]Lim YC, Hong HJ, Baek SJ, et al. Combined surgery and postoperative radiotherapy for oropharyngeal squamous cell carcinoma in Korea: analysis of 110 cases. Int J Oral Maxillofac Surg. 2008 Dec;37(12):1099-105.
http://www.ncbi.nlm.nih.gov/pubmed/18722091?tool=bestpractice.com
[87]Nguyen NP, Vos P, Smith HJ, et al. Concurrent chemoradiation for locally advanced oropharyngeal cancer. Am J Otolaryngol. 2007 Jan-Feb;28(1):3-8.
http://www.ncbi.nlm.nih.gov/pubmed/17162122?tool=bestpractice.com
A sobrevida varia de 50% a 60% em 3-5 anos pela alta taxa de metástases à distância (de 20% a 40%).[77]Soo KC, Tan EH, Wee J, et al. Surgery and adjuvant radiotherapy vs concurrent chemoradiotherapy in stage III/IV nonmetastatic squamous cell head and neck cancer: a randomised comparison. Br J Cancer. 2005 Aug 8;93(3):279-86.
https://www.nature.com/articles/6602696
http://www.ncbi.nlm.nih.gov/pubmed/16012523?tool=bestpractice.com
[85]Denittis AS, Machtay M, Rosenthal DI, et al. Advanced oropharyngeal cancer treated with surgery and radiotherapy: oncologic outcome and functional assessment. Am J Otolaryngol. 2001 Sep-Oct;22(5):329-35.
http://www.ncbi.nlm.nih.gov/pubmed/11562884?tool=bestpractice.com
[86]Lim YC, Hong HJ, Baek SJ, et al. Combined surgery and postoperative radiotherapy for oropharyngeal squamous cell carcinoma in Korea: analysis of 110 cases. Int J Oral Maxillofac Surg. 2008 Dec;37(12):1099-105.
http://www.ncbi.nlm.nih.gov/pubmed/18722091?tool=bestpractice.com
[87]Nguyen NP, Vos P, Smith HJ, et al. Concurrent chemoradiation for locally advanced oropharyngeal cancer. Am J Otolaryngol. 2007 Jan-Feb;28(1):3-8.
http://www.ncbi.nlm.nih.gov/pubmed/17162122?tool=bestpractice.com
[88]Adelstein DJ, Saxton JP, Lavertu P, et al. A phase III randomized trial comparing concurrent chemotherapy and radiotherapy with radiotherapy alone in resectable stage III and IV squamous cell head and neck cancer: preliminary results. Head Neck. 1997 Oct;19(7):567-75.
http://www.ncbi.nlm.nih.gov/pubmed/9323144?tool=bestpractice.com
O benefício de adicionar quimioterapia à radioterapia em todos os locais anatômicos de neoplasias de cabeça e pescoço foi demonstrado por uma metanálise recente. Pacientes com câncer orofaríngeo tiveram uma melhora de sobrevida de 8.1% em 5 anos.[89]Blanchard P, Baujat B, Holostenco V, et al. Meta-analysis of chemotherapy in head and neck cancer (MACH-NC): a comprehensive analysis by tumour site. Radiother Oncol. 2011 Jul;100(1):33-40.
http://www.ncbi.nlm.nih.gov/pubmed/21684027?tool=bestpractice.com
A toxicidade elevada da modalidade combinada poderá ser atenuada com técnicas modernas de radioterapia que diminuem a dose de radioterapia nos órgãos normais. A cisplatina é o agente de quimioterapia de primeira linha preferido, administrado em conjunto com a radioterapia.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
[90]Margalit DN, Anker CJ, Aristophanous M, et al. Radiation therapy for HPV-positive oropharyngeal squamous cell carcinoma: an ASTRO clinical practice guideline. Pract Radiat Oncol. 2024 Sep-Oct;14(5):398-425.
https://www.practicalradonc.org/article/S1879-8500(24)00139-5/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/39078350?tool=bestpractice.com
Existem muitos esquemas de quimioterapia usados para quimiorradioterapia concomitante. Ainda se desconhece qual desses esquemas é superior. A quimiorradioterapia concomitante pode ser administrada sem ou após a quimioterapia de indução, dependendo da preferência do oncologista.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Alguns médicos preferem uma quimioterapia de indução medicamentosa tripla, embora o risco de toxicidade seja maior.
Evidências de ensaios clínicos randomizados e controlados realizados com pacientes com câncer orofaríngeo positivo para HPV demonstraram que cetuximabe associado a radioterapia foi inferir a cisplatina associada a radioterapia (em termos de sobrevida global).[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
[103]Gillison ML, Trotti AM, Harris J, et al. Radiotherapy plus cetuximab or cisplatin in human papillomavirus-positive oropharyngeal cancer (NRG Oncology RTOG 1016): a randomised, multicentre, non-inferiority trial. Lancet. 2018 Nov 15;393(10166):40-50.
http://www.ncbi.nlm.nih.gov/pubmed/30449625?tool=bestpractice.com
[104]Mehanna H, Robinson M, Hartley A, et al. Radiotherapy plus cisplatin or cetuximab in low-risk human papillomavirus-positive oropharyngeal cancer (De-ESCALaTE HPV): an open-label randomised controlled phase 3 trial. Lancet. 2018 Nov 15;393(10166):51-60.
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(18)32752-1/fulltext
http://www.ncbi.nlm.nih.gov/pubmed/30449623?tool=bestpractice.com
Assim, cetuximabe associado a radioterapia não é mais recomendado para esse grupo de pacientes.
Metástases à distância na apresentação (qualquer T, qualquer N, doença M1)
Os pacientes com metástases à distância devem ser tratados com terapia direcionada, se adequados, e quimioterapia se não adequados à terapia direcionada. Deve-se considerar a terapia combinada de imunoterapia com quimioterapia à base de platina no contexto de câncer de cabeça e pescoço metastático, pois foi demonstrado que isso proporciona um benefício de sobrevida.[78]Xu Q, Huang S, Yang K. Combination immunochemotherapy for recurrent or metastatic head and neck squamous cell carcinoma: a systematic review and meta-analysis. BMJ Open. 2023 Jun 13;13(6):e069047.
https://bmjopen.bmj.com/content/13/6/e069047
http://www.ncbi.nlm.nih.gov/pubmed/37311638?tool=bestpractice.com
A quimioterapia convencional geralmente é um agente derivado da platina combinado com fluoruracila. Como resultado do ensaio clínico KEYNOTE-048, a quimioimunoterapia agora é o padrão de cuidados nas neoplasias de cabeça e pescoço irressecáveis recorrentes ou metastáticas. Em pacientes com doença metastática com coloração de PD-L1 alta (escore CPS >1), a imunoterapia isolada também pode ser considerada como tratamento de primeira linha.[102]Burtness B, Harrington KJ, Greil R, et al. Pembrolizumab alone or with chemotherapy versus cetuximab with chemotherapy for recurrent or metastatic squamous cell carcinoma of the head and neck (KEYNOTE-048): a randomised, open-label, phase 3 study. Lancet. 2019 Nov 23;394(10212):1915-28.
http://www.ncbi.nlm.nih.gov/pubmed/31679945?tool=bestpractice.com
O inibidor de checkpoint imunológico pembrolizumabe, como agente único ou combinado com a quimioterapia com platina e fluoruracila, é o tratamento de primeira linha preferido nesse grupo de pacientes.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Pacientes com doença recorrente
Em pacientes com doença recorrente após terapia local prévia sem evidências de metástases a distância, o resgate com cirurgia, radioterapia ou quimiorradioterapia pode ser considerado individualmente, tendo em conta a toxicidade do tratamento.[105]Bumpous JM. Surgical salvage of cancer of the oropharynx after chemoradiation. Curr Oncol Rep. 2009 Mar;11(2):151-5.
http://www.ncbi.nlm.nih.gov/pubmed/19216847?tool=bestpractice.com
[106]Watkins JM, Shirai KS, Wahlquist AE, et al. Toxicity and survival outcomes of hyperfractionated split-course reirradiation and daily concurrent chemotherapy in locoregionally recurrent, previously irradiated head and neck cancers. Head Neck. 2009 Apr;31(4):493-502.
http://www.ncbi.nlm.nih.gov/pubmed/19156831?tool=bestpractice.com
Pacientes com doença recorrente após tratamento definitivo devem ser submetidos a tratamento de resgate com imunoterapia (com ou sem quimioterapia), caso não sejam candidatos à cirurgia definitiva ou quimiorradioterapia. Deve-se considerar a terapia combinada de imunoterapia com quimioterapia à base de platina no contexto de câncer de cabeça e pescoço recorrente, pois foi demonstrado que isso proporciona um benefício de sobrevida.[78]Xu Q, Huang S, Yang K. Combination immunochemotherapy for recurrent or metastatic head and neck squamous cell carcinoma: a systematic review and meta-analysis. BMJ Open. 2023 Jun 13;13(6):e069047.
https://bmjopen.bmj.com/content/13/6/e069047
http://www.ncbi.nlm.nih.gov/pubmed/37311638?tool=bestpractice.com
O inibidor de checkpoint imunológico pembrolizumabe está aprovado nos EUA como tratamento de primeira linha para carcinoma de células escamosas de cabeça e pescoço recorrente, metastático ou irressecável em adultos, em conjunto com quimioterapia baseada em platina e fluoruracila, ou como agente isolado em indivíduos cujos tumores expressam PD-L1 com um escore positivo combinado ≥1. Também está aprovado nos EUA como agente isolado para o tratamento de pacientes com carcinoma de células escamosas de cabeça e pescoço, recorrente ou metastático, com progressão da doença durante ou após quimioterapia com platina. A NCCN dá suporte a essas recomendações.[2]National Comprehensive Cancer Network. NCCN clinical practice guidelines in oncology: head and neck cancers [internet publication].
https://www.nccn.org/professionals/physician_gls/default.aspx
Na Europa, pembrolizumabe está aprovado como agente isolado ou em combinação com a quimioterapia baseada em platina e fluoruracila, como tratamento de primeira linha do carcinoma de células escamosas de cabeça e pescoço recorrente, metastático ou irressecável em adultos cujos tumores expressam PD-L1 com um escore positivo combinado ≥1. Também está aprovado na Europa como agente isolado para o tratamento do carcinoma de células escamosas de cabeça e pescoço recorrente ou metastático em adultos cujos tumores expressam PD-L1 com escore de proporção do tumor ≥50% e evolução durante ou após a quimioterapia baseada em platina. As aprovações se basearam nos resultados do ensaio clínico KEYNOTE-048.[102]Burtness B, Harrington KJ, Greil R, et al. Pembrolizumab alone or with chemotherapy versus cetuximab with chemotherapy for recurrent or metastatic squamous cell carcinoma of the head and neck (KEYNOTE-048): a randomised, open-label, phase 3 study. Lancet. 2019 Nov 23;394(10212):1915-28.
http://www.ncbi.nlm.nih.gov/pubmed/31679945?tool=bestpractice.com
O NICE também recomenda pembrolizumabe como uma opção para câncer de células escamosas de cabeça e pescoço recorrente metastático ou irressecável não tratado em adultos cujos tumores expressam PD‑L1 com escore positivo combinado ≥1 somente se pembrolizumabe for administrado em monoterapia, sendo interrompido após 2 anos de tratamento ininterrupto ou antes se a doença evoluir e a empresa fornecer pembrolizumabe conforme acordo comercial.[107]National Institute for Health and Care Excellence. Pembrolizumab for untreated metastatic or unresectable recurrent head and neck squamous cell carcinoma. Nov 2020 [internet publication].
https://www.nice.org.uk/guidance/ta661
O NICE recomenda o nivolumabe como uma opção para o tratamento do carcinoma de células escamosas recorrente ou metastático de cabeça e pescoço em pacientes nos quais a doença evoluiu até 6 meses após receberem quimioterapia à base de platina.[108]National Institute for Health and Care Excellence. Nivolumab for treating recurrent or metastatic squamous cell carcinoma of the head and neck after platinum-based chemotherapy. Oct 2021 [internet publication].
https://www.nice.org.uk/guidance/ta736/chapter/1-Recommendations
 [Figure caption and citation for the preceding image starts]: Abordagem transhioide aberta para grande tumor na base da línguaDo acervo da Dr Linda X. Yin; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Abordagem transhioide aberta para grande tumor na base da línguaDo acervo da Dr Linda X. Yin; usado com permissão [Citation ends].
 [Figure caption and citation for the preceding image starts]: Ressecção robótica da base da língua usando robô Da Vinci SPDo acervo da Dr Linda X. Yin; usado com permissão [Citation ends].
[Figure caption and citation for the preceding image starts]: Ressecção robótica da base da língua usando robô Da Vinci SPDo acervo da Dr Linda X. Yin; usado com permissão [Citation ends].