Abordagem
A aparência clínica é importante para o diagnóstico. A aparência das lesões orais varia de acordo com o tipo de candidíase.
Candidíase pseudomembranosa
Tais lesões são placas pastosas brancas ou amareladas, e bastante aderentes à mucosa oral. Uma característica clínica útil do tipo pseudomembranoso é a capacidade de raspar as placas brancas da superfície. A remoção da placa por raspagem pode revelar uma base eritematosa ou uma superfície com sangramento. Embora as lesões possam ocorrer em qualquer parte da mucosa oral, elas se apresentam mais comumente no palato, mucosa bucal e dorso da língua. Os sintomas são geralmente leves e podem incluir uma sensação de queimação e sabor desagradável na boca (tipicamente descrito como salgado ou amargo).[1][Figure caption and citation for the preceding image starts]: Candidíase pseudomembranosa no diabetesDo acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].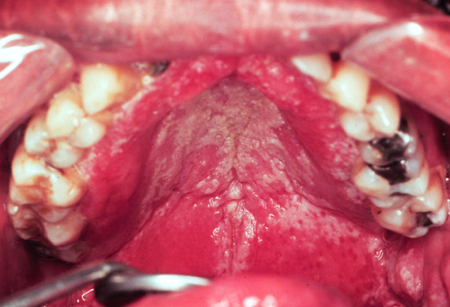 [Figure caption and citation for the preceding image starts]: Candidíase pseudomembranosa no vírus da imunodeficiência humana (HIV)Do acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].
[Figure caption and citation for the preceding image starts]: Candidíase pseudomembranosa no vírus da imunodeficiência humana (HIV)Do acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].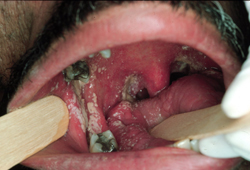
Candidíase eritematosa
Este tipo de candidíase é mais comum do que a candidíase pseudomembranosa, mas muitas vezes é negligenciada clinicamente. As lesões são atróficas, planas e vermelho vivo no palato, e aparecem como áreas irregulares de perda de papilas filiformes no dorso da língua, ou como áreas com pontos avermelhados na mucosa bucal. Muitas vezes, não há componente branco ou, se um componente branco estiver presente, não é uma característica proeminente. Pacientes com candidíase eritematosa frequentemente se queixam de sensibilidade oral e sensação de queimação.[1]
Estomatite por dentadura
Encontra-se em associação com próteses dentais removíveis. Caracteriza-se por graus variados de eritema confinados ao contorno da prótese, podendo ser acompanhados de hemorragia petequial. Os pacientes com estomatite por dentadura são geralmente assintomáticos.[1][Figure caption and citation for the preceding image starts]: Candidíase sob uma dentadura maxilar parcialDo acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].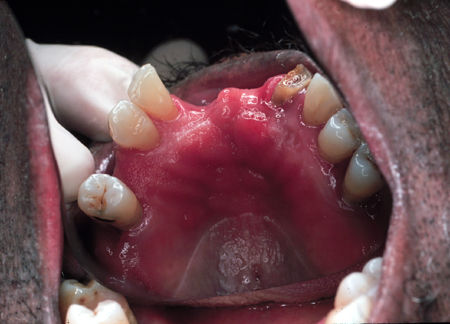
Queilite angular
A aparência típica da queilite angular é a de rachaduras, úlceras ou fissuras crostosas, irradiando dos cantos da boca. Frequentemente, estas lesões são moderadamente dolorosas. É observada com frequência em idosos com perda de dimensão vertical nos cantos da boca.[1]
Consulte Queilite angular.
Tipos menos comuns
Os tipos de candidíase menos comuns podem ter apresentações específicas alternativas. As lesões de glossite romboide mediana (também conhecidas como atrofia papilar central) são assintomáticas e têm um contorno romboide bem demarcado na face dorsal central da língua.[1]
O eritema gengival linear é outro tipo incomum. As lesões se apresentam na forma de uma faixa de eritema contínua ou irregular, envolvendo a borda da gengiva livre.[2][3][4] As lesões são persistentes, mesmo com a remoção da placa e a melhora dos cuidados orais domésticos.
Identificação dos fatores de risco
Em muitas circunstâncias, os fatores de risco podem estar evidentes a partir da história ou dos exames físicos, como confirmação de infecção por vírus da imunodeficiência humana (HIV), hipossalivação/xerostomia, uso de dentaduras, desnutrição, malignidade avançada, quimioterapia ou radioterapia para câncer, gestação ou antibioticoterapia ou terapia imunossupressora recente. Na ausência de fatores de risco evidentes, as investigações a seguir podem ser indicadas em adultos com candidíase oral:
Urinálise, glicose sanguínea aleatória ou em jejum, ou teste de tolerância à glicose para excluir diabetes
teste de HIV
Sialometria
Painel eletrolítico para excluir endocrinopatia (por exemplo, diabetes mellitus, hipoparatireoidismo, gestação, hipoadrenalismo).
Mesmo quando pacientes com fatores de risco médicos conhecidos de candidíase orofaríngea não apresentarem sintomas orais, recomenda-se um exame físico a fim de estabelecer se existem lesões assintomáticas presentes. Isso é especialmente importante para pacientes imunocomprometidos, nos quais a candidíase orofaríngea, se não tratada, pode se tornar focalmente invasiva ou disseminada.
Exames laboratoriais
O diagnóstico da candidíase oral é feito por meio de exames microscópicos de amostras de esfregaço superficial. Pode-se efetuar uma preparação em câmara úmida com hidróxido de potássio no consultório e ver a lâmina diretamente sob o microscópio. Muitas vezes, essa é a primeira investigação. No entanto, quando os médicos não dispõem das instalações no consultório para realizar este teste, ou se houver a necessidade de um registro mais permanente, a amostra de esfregaço pode ser enviada ao laboratório, solicitando uma coloração de ácido periódico de Schiff das raspagens fixas das lesões, para visualização microscópica das hifas ou da forma de levedura da Candida. Na candidíase eritematosa, as hifas de Candida superficiais são poucas, mas nas formas pseudomembranosas, elas são numerosas, e mais propensas a resultarem em um teste de esfregaço positivo.
Se a amostra de esfregaço for negativa para Candida, isso pode ser devido a uma amostra de esfregaço inadequada ou uma infecção que invadiu profundamente o tecido. Nesta situação, pode-se realizar uma biópsia da lesão. Os exames histológicos das amostras do tecido demonstram hifas de Candida, estendendo-se para a camada de células espinhosas do epitélio, com paraceratose acentuada, acantose e espongiose, bem como uma resposta neutrofílica na submucosa.[24]
Pode-se utilizar a cultura de amostra de enxágue bucal para a vigilância micológica, a fim de determinar o nível de transmissão da candidíase e o risco de infecção entre os pacientes que não receberiam, de outra forma, uma terapia antifúngica profilática.[15] Geralmente, ela não é indicada para casos de candidíase oral se o diagnóstico for possível através do quadro clínico ou por exames de esfregaço. A Candida está presente na flora normal, então quando é realizada uma cultura, deve-se considerar um crescimento da levedura de moderado a intenso para a intervenção.[53] Isso resulta em aproximadamente ≥400 unidades formadoras de colônia/mL.
Geralmente, o teste de suscetibilidade in vitro não é indicado para a candidíase orofaríngea, mas é mais útil para tratar de infecção refratária devido a espécies não albicans da Candida.[54]
Identificação de doença invasiva
A candidíase orofaríngea pode estar associada à candidíase esofágica, sobretudo no quadro da infecção por HIV.[55] Dessa forma, os pacientes que apresentam sinais e sintomas como queimação retroesternal, disfagia ou odinofagia devem ser avaliados para se verificar se há possível envolvimento esofágico.Embora o diagnóstico possa ser estabelecido por meio de tratamento empírico com base nos sintomas e na resposta ao tratamento, pode ser necessário realizar uma endoscopia digestiva alta para determinar se, de fato, o paciente apresenta envolvimento esofágico. O diagnóstico pode envolver visualização direta de placas ou ulceração superficial da mucosa esofágica e esfregaço fúngico. O diagnóstico definitivo da candidíase esofágica requer exame histopatológico das amostras de biópsia e confirmação por cultura fúngica e especiação.[17]
Para obter mais informações sobre candidíase esofágica em pessoas vivendo com HIV, consulte Infecções oportunistas relacionadas ao HIV.
O uso deste conteúdo está sujeito ao nosso aviso legal