Etiologia
Espécies de Candida são consideradas flora normal nos tratos gastrointestinal e geniturinário em humanos, bem como patógenos fúngicos.[22] A colonização patológica está ligada a fatores como extremos de idade e imunidade comprometida.[22]
A maioria dos casos de candidíase orofaríngea se deve à Candida albicans. Este é um fungo dimórfico, consistindo de células em leveduras esféricas ou ovoides, ou formas de hifas alongadas.[1][22] Embora as formas de levedura e hifa possam ser observadas na infecção por Candida (especialmente nos tipos eritematosos), é a forma de hifa que geralmente está associada à invasão do tecido do hospedeiro.[22]
Um pequeno subconjunto de casos é devido a uma ou mais espécies alternativas, como C glabrata, C tropicalis, C pseudotropicalis, C parapsilosis, C guilliermondii, C krusei ou C dubliniesis, C lusitaniae e C auris.[22] Em pacientes com infecção recorrente, pode ocorrer uma substituição das cepas por um novo genótipo de C albicans ou substituição da espécie por uma espécie de Candida que não seja albicans.[21] Está bem estabelecido que essas mudanças levarão ao desenvolvimento de infecção refratária, sobretudo resistência aos azóis.[23]
Fisiopatologia
O estabelecimento da infecção requer diversos eventos, incluindo tigmotropismo (detecção de contato) e conexão às células epiteliais, bem como penetração intercelular através da secreção de enzimas proteases, mais especificamente aspartil-proteases secretoras e fosfolipase B.[24][25]
A capacidade da Candida de colonizar e infectar os tecidos orais requer defeitos locais e sistêmicos específicos nas respostas imunes hospedeiras. Nas pessoas saudáveis, diversos mecanismos de defesa imunológicos e não imunológicos são coletivamente responsáveis pelas propriedades antifúngicas do ambiente oral. Dentre eles, estão:
Diversas propriedades especiais de saliva (veja abaixo)
Presença de proteínas antimicrobianas
Inibição do crescimento da cândida pelos ceratinócitos
Resposta de hipersensibilidade do tipo tardia à C albicans mediada pelas células T.[21][26]
Os aspectos não imunológicos da saliva incluem:
Desbridamento mecânico, facilitado por mucinas e proteoglicanos salivares
Um pH próximo do neutro que reduz a adesão fúngica às superfícies epiteliais e também reduz a expressão do genes virulentos da C albicans
Proteínas antibacterianas, como a lisozima, lactoferrina, histatinas, calprotectina e inibidor da protease secretada por leucócitos.[21]
A saliva também contém imunoglobulina A (IgA) e IgA secretória salivar Candida específica, mas sua efetividade geral na inibição do crescimento da cândida em pessoas imunocomprometidas não está clara.[27]
O ceratinócito não fornece somente uma barreira física para a infecção por C albicans, mas também secreta diversos fatores de crescimento e citocinas. Eles desempenham um papel crítico na resposta inflamatória na superfície epitelial.[28][29]
Por fim, a resposta de uma célula auxiliar T1 (Th1) CD4+ intacta à C albicans e o aumento, através das células T CD4+, das funções de monócitos/macrófagos e polimorfonucleares parece ser necessário para a eliminação da candidíase orofaríngea.[21][30]
A C albicans é capaz de fazer a transição de sua forma comensal para patogênica em grande parte através da formação de biofilme.[22]
Classificação
Classificação clínica usualmente aceita por tipo
Pseudomembranosa[1]
Geralmente conhecida como 'sapinho'.
Associada com antibioticoterapia e imunossupressão.
Envolve invasão fúngica oportunista das camadas mais superficiais da mucosa escamosa.
Aparece na forma placas pastosas brancas ou amareladas bastante aderentes à mucosa oral.
A remoção da placa por raspagem pode revelar uma base eritematosa ou uma superfície com sangramento.
Mais comumente encontrado na mucosa bucal, dorsal da língua e palato.
A evolução clínica pode ser aguda ou crônica.[Figure caption and citation for the preceding image starts]: Candidíase pseudomembranosa no diabetesDo acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].
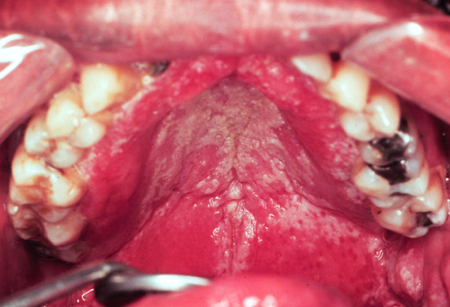 [Figure caption and citation for the preceding image starts]: Candidíase pseudomembranosa no vírus da imunodeficiência humana (HIV)Do acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].
[Figure caption and citation for the preceding image starts]: Candidíase pseudomembranosa no vírus da imunodeficiência humana (HIV)Do acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].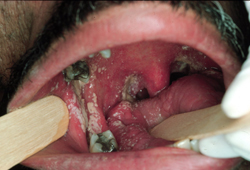
Eritematosa[1]
Mais comum que a candidíase pseudomembranosa, embora muitas vezes negligenciada clinicamente.
Pode estar associada a antibioticoterapia, imunossupressão ou xerostomia, ou pode surgir espontaneamente.
Nenhum componente branco ou, se presente, o componente branco não é um recurso proeminente.
Aparece na forma de lesões atróficas, planas, avermelhadas e ardentes no palato, em áreas irregulares de perda de papilas filiformes no dorso da língua ou áreas com pontos avermelhados da mucosa bucal.
A evolução clínica pode ser aguda ou crônica.
Estomatite por dentadura[1]
Observada sob próteses removíveis.
Relacionada a pacientes que usam suas próteses continuamente com limpeza mínima.
Permanece controverso, pois podem não ser devido à infecção por Candida; a dentadura geralmente é positiva na cultura, mas a mucosa não é. Pode resultar da resposta do tecido a patógenos que vivem sob a prótese.
A aparência da lesão pode ser lisa e aveludada ou nodular.
Caracterizada por graus variados de eritema que estão confinados ao contorno da prótese.
Pode ser acompanhada de hemorragia petequial.[Figure caption and citation for the preceding image starts]: Candidíase sob uma dentadura maxilar parcialDo acervo de Fariba Younai, UCLA School of Dentistry, Los Angeles [Citation ends].
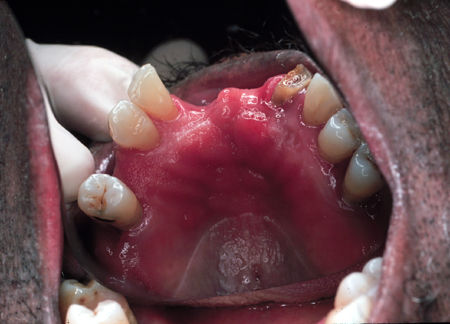
Queilite angular[1]
Consiste de rachaduras, úlceras ou fissuras crostosas irradiando de ângulos da boca.
Pode estar associada a imunossupressão ou perda da dimensão vertical, ou pode surgir espontaneamente.
A perda da dimensão vertical é tipicamente observada entre idosos. A saliva se acumula em dobras profundas nos cantos da boca, criando um ambiente úmido que favorece uma infecção por fungos.
Também observada em diversos tipos de estados de deficiência nutricional e vitamínica.
Clinicamente, as lesões são moderadamente dolorosas.
Tipos menos comuns
Glossite romboide mediana (também conhecida como atrofia papilar central)[1]
Forma de candidíase observada como uma área eritematosa com contorno romboide na parte central do aspecto dorsal da língua.
Pode estar associada à imunossupressão ou pode surgir espontaneamente.
Essa lesão geralmente é simétrica e a superfície pode ser lisa ou lobulada.
Hiperplásica (também conhecida como leucoplasia por candidíase)[1]
Essa forma de candidíase oral é a menos comum, e é considerada um tanto controversa. Alguns acreditam que é causada pela sobreposição de Candida em lesões ceratóticas existentes; no entanto, outros acreditam que a Candida seja capaz de induzir uma lesão hiperceratótica isoladamente.
Pode aparecer como uma mancha branca que não pode ser removida; neste caso, é apropriado o termo candidíase hiperplásica crônica.
Se manifestar-se com áreas vermelhas e brancas mistas (manchadas), pode ter potencial displásico.
Pode estar associada à imunossupressão ou pode surgir espontaneamente.
Eritema gengival linear (EGL)
O EGL é uma manifestação periodontal específica relacionada ao HIV.
Apresenta-se na forma de uma faixa contínua ou irregular de eritema envolvendo a borda da gengiva livre.[2][3][4]
As lesões são persistentes, mesmo com a remoção da placa e a melhora dos cuidados orais domésticos.
O EGL está relacionado à invasão dos tecidos gengivais pela C albicans e o avanço da decomposição do tecido periodontal, que também se correlaciona com o avanço da doença HIV.
Candidíase mucocutânea[1]
Condição rara associada a disfunção imunológica esporádica ou, mais raramente, hereditária.
Geralmente apresenta-se com placas brancas espessas que não descamam e áreas de vermelhidão na língua, mucosa bucal e palato.
Pode estar associada a anormalidades endócrinas, incluindo hipotireoidismo, hipoparatireoidismo, hipoadrenalismo e diabetes mellitus.
O uso deste conteúdo está sujeito ao nosso aviso legal