მიდგომა
სიმპტომები ტიპურად ვლინდება დაინფიცირებულ პარტნიორტან დაუცველი სქესობრივი კავშირიდან 4-7 დღის შემდეგ. ზოვიერთ პაციენტს უვითარდება პაპულებ, რომლებიც ალაგდება სპონტანურად (უფრო ხშირია ქალებში). სხვა პაციენტებში ხდება პროგრესირება პუსტულებამდე, რომელიც მერე წყლულდება (უფრო ხშირია მამაკაცებში). დიაგნოზი კლასიკურად ეფუძნება კლინიკურ ნიშნებსა და გამომწვევი ორგანიზმის იზოლირებას.
სავარაუდო დიაგნოზი შეიძლება დადგინდეს, თუ ვლინდება ყველა ქვემოთ ჩამოთვლილი: 1 ან მეტი მტკივნეული გენიტალური წყლული; მუქი ველის მიკროსკოპია ან პირდაპირი ფლუორესცენტული ანტისხეულების ტესტირება Treponema pallidum გამოსავლენად წყლულში და სეროლოგია ათაშანგზე, რომელიც ტარდება წყლულის გამოჩენიდან 7-14 დღის შემდეგ, უარყოფითია; გენიტალური წყლულის კლინიკური სურათი ლიმფადენიტით ან მის გარეშე შეესაბამება შანკროიდს; და წყლული უარყოფითია მარტივი ჰერპესის ვირუსზე (HSV).[40]
თუმცა, კლინიკური ნიშნები არასპეციფიკურია, ორგანიზმის კულტურა შესაძლოაეფექტური იყოს და შერეული ინფექციები ხშირია. HSV და სიფილისის ინფექცია უნდა გამოირიცხოს ყველა პაციენტში.[41][42][43][44][45][46]
ანამნეზი.
სიმპტომების დაწყება
სიმპტომების ტიპურად ვლინდება დაუცველი სქესობრივი კავსირიდან 4-7 დღის შემდეგ. დრო ბოლოსქესობრივი კავშირიდან სიმპტომების დაწყებამდე უნდა დადგინდეს. ტიპურად, პროდრომი არა რის დამახაისატებელი. სიფრთხილეა საჭირო, როდესაც დაზიანებები წყლულდება ან მტკივნეული ხდება ან სიმპტომები ვითარდება.
დაზიანებები
პაციენტები უჩივიან მტკივნეულ გენიტალურ წყლულს, საზარდულის მტკივნეულობას ან ნაკლების სიხშირით ჩირქოვან გამონადენს. საზარდულის მტკივნეულობა უფრო ხშირია მამაკაცებში. წყლულები შესაძლოა უმტკივნეულო იყოს ქალებში, განსაკუთრებით, თუ ისინი ვლინდება საშოს კედლებსა ან საშვილოსნოს ყელში.
დაკავშირებული სიმპტომები
კონსტიტუციური სიმპტომები, როგორიცაა ცხელება ან გამონაყარი ჩვეულებრივ არ არის.[13][22] ქალებს შესაძლოა ქონდეთ უფრო საეჭვო სიმპტომები, როგორიცაა დიზურია, გამონადენი საშოდან, ტკივილი სქესობრივი კონტაქტის დროს, ჰემატოქეზია ან ტკივილი დეფეკაცია.
სქესობრივი ანამნეზი
მნიშვნელოვან ნიშნებს მიეკუთვნება ბოლო სქესობრივი აქტის თარიღი, დაუცველი სქესობრივი კონტაქტის ანამნეზი პირთან ენდემური ზონიდან, კონდომის გამოყენება, კონტაქტი სექს-მუშაკთან (თვითონ ან პარტნიორი), აივ სტატუსი, სხვა სქესობრივად გადამდები დაავადებების ანამნეზი, სოციალური ანამნეზი ალკოჰოლის და ნარკოტიკების გამოყენების ჩათვლით და ნებისმიერი მდგომარეობის არსებობა, რომლებიც აზიანებს იმუნურ სისტემას.
მოგზაურობის ისტორია
უნდა გავითავალისწინოთ დაავადებების ლოკალური პრევალენტობა ან მოგზაურობა ენდემურ მიდამოში.
ფიზიკური გამოკვლევა
წყლულები ჩვეულებრივ 1-2 სმ-ია და მკვეთრად დემარკირებული საზღვრები აქვთ დაკბილული, აშრევებადი კიდეებით და მყიფე ფუძით. ფუძე შესაძლოა დაფარული იყოს მონაცცრისფრო ან მოყვითალო ექსუდატით. ინდურაცია არ არის.
მამაკაცებში წყლულების უმეტესობა განთავსებულია ჩუჩაზე ან ლაგამზე ან გვირგვინის ღარზე. ნაკლები სიხშირით ზიანდება ასოს თავი, ტანი, ხვრელი ან ანუსი. გართულებები, როგორიცაა ფიმოზი და მეორადი ბაქტერიული ინფექცია შესაზლოა არსებობდეს.[13][15][22][47] შესაძლოა არსებობდეს ურეთრული გამონადენი, მაგრამ იშვიათად.
ქალებში წყლულები ჩვეულებრივ არის სასქესო ბაგეების ლაგამზე, ბაგეებზე, ვესტიბულსა ან კლიტორზე. შესაძლოა არსებობდეს უფრო ფართო პერიურეთრული წყლულები. საშოს კედლები და საშვილოსნოს ყელი უნდა დავათვალიეროთ, რადგანაც ეს დაზიანებები ხშირად უმტკივნეულოა და შეუმჩნევლად გაივლის. ქალ პაციენტებს ნაკლებად უვითარდებათ წყლულები. შესაძლოა იყოს ვაგინალური გამონადენი.
სხვა ტიპის წყლულები მოიცავს გიგანტურ (>2 სმ) ან მცოცავ წყლულებს, ფოლიკულურ წყლულებს ან პაპულებს წამოწეული კიდეებით, რომლებიც გავს მეორადი სიფილისის ფართო კონდილომას. დაზიანებები შესაძლოა იყოს <1-5 მმ დიამეტრში, რაც გავს HSV დაზიანებებს; და შესაძლოა წარმოქმნას "მკოცნავი დაზიანებები" მოპირდაპირე ზედაპირებზე. ვეზიკულები არ აღინიშნება.
ხშირად ვლინდება საზარდულის მტკივნეული ლიმფადენიტი. ის ცალმხრივია შემთხვევათა დაახლოებით ორ მესამედში. გვიანდელ სტადიებზე შესაძლოა გამოვლინდეს ფლუქტუაციური ლიმფადენიტი (ბუბონები).
ექსტრაგენიტალური დაზიენებები იშვიათია, ჩვეულებრივ ვითარდება აუტოინოკულაციის შედეგად და აზიანებს ბარძაყებს, თითებს, პირხახას ან სარძევე ჟირკვლებს (ქალებში).[13][47]Haemophilus ducreyi დაფიქსირდა აგრეთვე როგორც არასქესობრივი გზით გადაცემული კიდურის წყლულების ეტიოლოგიური აგენტი ტროპიკული გრანულომისთვის ენდემურ ქვეყნებში.[2][3][4][5][6][7][8][16][Figure caption and citation for the preceding image starts]: წყლულებიასოზე დაკავშირებულია შანკროიდთანადაპტირებულია ჯ. მილერიდან, საზოგადოებრივი ჯანმრთელობის გამოსახულების ბიბლიოთეკა, CDC (1974) [Citation ends].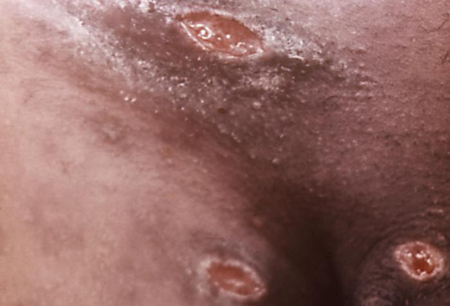 [Figure caption and citation for the preceding image starts]: სიფილისის მსგავსი შანკროიდის პუსტულაადაპტირებულია საზოგადოებრივი ჯანმრთელობის გამოსახულების ბიბლიოტეკიდან, CDC (1971) [Citation ends].
[Figure caption and citation for the preceding image starts]: სიფილისის მსგავსი შანკროიდის პუსტულაადაპტირებულია საზოგადოებრივი ჯანმრთელობის გამოსახულების ბიბლიოტეკიდან, CDC (1971) [Citation ends].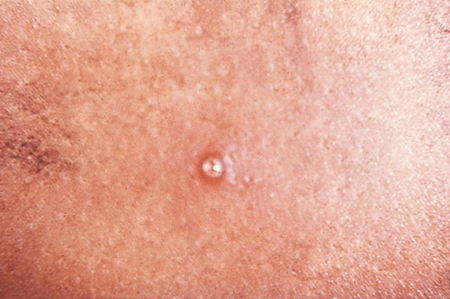 [Figure caption and citation for the preceding image starts]: Haemophilus ducreyi ინფექციასთან დაკავშირებული ბუბონებიადაპტირებულია ს. ლინდსლიდან, საზოგადოებრივი ჯანმრთელობის გამოსახულების ბიბლიოთეკა, CDC (1971) [Citation ends].
[Figure caption and citation for the preceding image starts]: Haemophilus ducreyi ინფექციასთან დაკავშირებული ბუბონებიადაპტირებულია ს. ლინდსლიდან, საზოგადოებრივი ჯანმრთელობის გამოსახულების ბიბლიოთეკა, CDC (1971) [Citation ends].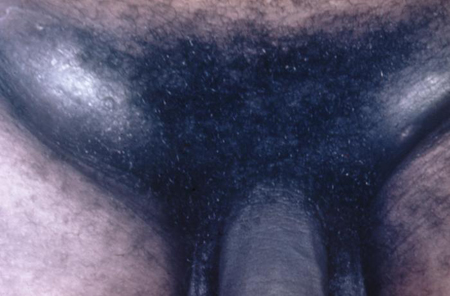
ნიმუშის შეგროვება
გენიტალური ნაცხები
წყლულის ფუძე ირეცხება სტერილური ხსნარით. ქსოვილი გროვდება წყლულის გაწმენდილი ფუძიდან და აშრევებული კიდეებიდან დაკრონით, ბამბით ან კალციუმის ალგინატის წკირით. შესაძლებელია გამოვიყენოთ მარყუჟები, თუმცა მირებული მასალა შესაძლოა შეუსაბამო აღმოჩნდეს. ოთხი ნიმუში უნდა იყოს აღებული. ნებისმიერი ურეთრული ან ვაგინალური გამონადენის ნაცხი უნდა იყოს აღებული. ნიმუშები წყლულების ფუძიდან უფრო მეტ შედეგს გვაძლევენ, ვიდრე ბუბონიდან.
ოთახის ტემპერატურაზე, H ducreyi ცოცხალი რჩება წკირზე მხოლოდ 2-4 საათის განმავლობაში. ამიტომ, კულტურის ფინჯნებზე დაუყოვნებლივ უნდა მოხდეს ინოკულაცია და წკირები მოთავსდეს PCR ანალიზისთვის მშრალ, სტერილურ მილში. თუ PCR ნიმუშის დამუშავება სწრაფად ვერ მოხერხდა, ის უნდა გაიყინოს -70°C-ზე.
ბუბინის ასპირატი
ჩირქოვანი მასალის ასპირაციისთვის უნდა გამოვიყენოთ შპრიცი. ნემსი უნდა შევიყვანოთ ნორამლურ ქსოვილში დაბინძურების შესამცირებლად.
თუ შესაძლებელია, კულტურის ფინჯნებზე დაუყოვნებლივ უნდა მოხდეს ინოკულაცია და ნაცხები მოთავსდეს PCR ანალიზისთვის მშრალ, სტერილურ მილში. თუ PCR ნიმუშების დამუშავება ვერ მოხერხდა სწორად, ის უნდა გაიყინოს - 70°C-ზე.
ოთახის ტემპერატურაზე, H ducreyi ცოცხალი რჩება სატრანსპორტო გარემიში მხოლოდ 24 საათის განმავლობაში. თუმცა, თუ გარემო ინახება 4°C ტემპერატურაზე, H ducreyi ცოცხალი დარჩება 4 დღემდე.[48][49]
H ducreyi დეტექცია
გრამის საღებავით
კლასიკური სურათია გრამ-უარყოფითი კოკობაცილების ან წვრილი ბაცილების დალაგება რკინიგზის მსგავსი პარალელური ზოლების ან ჯაჭვის სახით. 'თევზების გუნდის' დამახასიათებელი განლაგების დროს არის გრძელი პარალელური სვეტები უჯრედებს შორის ან უჯრედების გრძელის ჯაქჭვები. გრამის წესით შეღებვა არ არის საიმედო ნიშანი (სენსიტიურობა 5%-63%; სპეციფიკურობა 51%-99%) გენიტალური წყლულების უმეტესობის პოლიმიკრობული ფლორის გამო.[50][Figure caption and citation for the preceding image starts]: Haemophilus ducreyi გრამის წესით შეღებვაადაპტირებულია გ. ჰემონდიდან, საზოგადოებრივი ჯანმრთელობის გამოსახულების ბიბლიოთეკა, CDC (1978) [Citation ends].
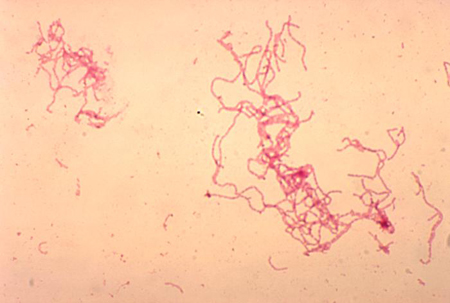
კულტივირება
ეს სადიაგნოსტიკო სტანდარტია შედარებით დაბალი სენსიტიურობის დროს (53%-92%).[51] ორგანიზმი მომთხოვნია გარემოს მიმართ და რთულია მისი კულტივაცია. სპეციალური ნიადაგია აუცილებელი ოპტიმალური ზრდისთვის. 2 სხვადასხვა ტიპის ნიადაგის გამოყენება ზრდის სენსიტიურობას.[51] H ducreyi აღდგენა უმჯობესდება, თუ კილტურირება მოხდება 1-ზე მეტი ტიპის ნიადაგზე (MH-HB და/ან GC-HgS). 3 მიკროგრამი/მლ ვანკომივინი ემატება სხვა ბაქტერიების ზრდის ინჰიბიციისთვის.
ამინომჟავების განსაზღვრა
აშშ-ში არ არსებობს სურსათისა და წამლის სააგენტოს (FDA) მიერ დადადსტურებული PCR ტესტები H ducreyi-თვის. თუმცა, ზოგიერთმა კლინიკურმა ლაბორატორიამ შეიმუშავა საკუთარი PCR ტესტი და ჩაატარა დამადასტურებელი კვლევები გენიტალურ ნიმუშებზე.[40] სენსიტიურობა (98%) და სპეციფიკურობა (53% to 90%) შანკროიდის გასარკვევად უკეთესია, ვიდრე სხვა მეთოდები.[52][53][54][55] შემუშავდა მულტიპლექსური PCR ტესტები, რომლებიც რამდენიმე მიკროორგანიზმის ერთდროულად ტესტირების საშუალებას იძლევა, მათ შორის, H ducreyi და HSV.[56][57] ეს ტექნოლოგიები ხელმისაწვდომია რეფერალურ ლაბორატორიებში.
სეროლოგია
ხელმისაწვდომია სეროლოგიური ტესტები H ducreyi წინააღმდეგ ანტისხეულების დასადგენად. ეს არ განასხვავებს მიმდინარე ინფექციას წარსულისგან და დარეზერვებული იმ შემთხვევებისთვის, როდესაც კულტურა არ არის სადიაგნოსტიკო. სეროლოგია სასარგებლოა სეროპრევალენტობის კვლევებისთვის.
დამატებითი ლაბორატორიული კვლევები
კვლევები ალტერნატიული ან თანამდევი დიაგნოზის გამოსარიცხად
HSV დეტექცია: PCR ან ვირუსის კულტურა უნდა ჩატარდეს HSV ინფექციის გამოსარიცხად. ბიოფსიის ცენკის ნაცხი შესაძლოა გამოიყენებოდეს HSV სადიაგნოსტიკოდ გაურკვეველ შემთხვევებში. მას მრავალბირთვიანი გიგანტური უჯრედების და ეოზინოფილური ინტრაუჯრედული ჩანართი სხეულების შემცველი ეპითელური უჯრედების დამახასიათებელი შესახედაობა აქვს. ეს ტესტი გამოიყენება მხოლოდ როდესაც ჰერპესზე ძლიერი ეჭვი არსებობს და PCR ანალიზი და ვირუსული კულტურები არადამაჯერებელია.[Figure caption and citation for the preceding image starts]: ნიმუშის ცენკის ანალიზი გვიჩვენებს მრავალბირთვიან გიგანტურ უჯრედებს, რაც ჰერპეს ვირუსის არსებობაზე მიუთითებსადაპტირებულია წყაროდან: J. Miller, Public Health Image Library, CDC (1975) [Citation ends].
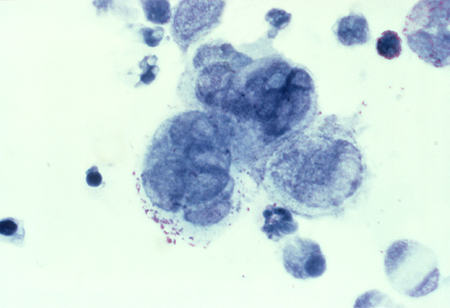
Treponema pallidum (ათაშანგი) გამოვლენა: კლასიკურად, არატრეპონემული ტესტები, როგორიცაა პლაზმის სწრაფი რეაგინი, გამოიყენება თავდაპირველად, როდესაც დიოაგნოზზე გვაქვს ეჭვი. დადებითი ანალიზები არასპეციფიკურია და უნდა დადასტურდეს ტრეპონემული ანალიზით, რაც სპეციფიკურად განსაზღვრავს ანტისხეულებზე T pallidum-ის მიმართ. ბოლო დროს, ზოგიერთი კლინიკური ლაბორატორია იყენებს ათაშანგის საპირისპირო ალგორითმს, სადაც ტრეპონემის ანტისხეულების ავტომატური სპეციფიკური ტესტი, როგორიცაა ტრეპონემის იმუნოფერმენტული ანალიზი (EIA), თავდაპირველად ტარდება სისხლის შრატზე; პლაზმის სწრაფი რეაგინის ტესტირება შემდეგ ტარდება, როდესაც სპეციფიკური ანტისხეულების ტესტი დადებითია. ანალიზი უნდა გამეორდეს 3 თვეში, თუ სიფილისის საწყისი ანალიზი უარყოფითია.
აივ ანალიზი: სანკროიდი მნიშვნელოვანი კოფაქტორია აივ-ის გავრცელებისთვის და აივ სტატუსი უნდა შეფასდეს ექიმთან მისვლისას. თუ საწყისი ანალიზი უარყოფითია, ის უნდა გამეორდეს 3 თვეში.
სხვა ტესტები H ducreyi დეტექციისთვის
ანტიმიკრობული მგრძნობელობის ანალიზი: ის შესაძლოა ჩატარდეს აგარის გაზავებით ან E-ანალიზის სახით.[49] არ გამოიყენება რუტინულად H ducreyi კულტურის მიღების სირთულის, სტანდარტიზაციის არარსებობის და ინტერპრეტაციული გაიდლაინების არარსებობის გამო. კვლევებმა აჩვენა ინ ვიტრო რეზისტენტობა ტეტრაციკლინებზე, სულფონამიდებზე, პენიცილინებზე და ამოქსიცილინ/კლავულანატზე. თუმცა, იზოლატების უმეტესობა რჩება მგრძნობიარე რიფამპიცინის, ქინოლონების, მაკროლიდების და სტრეპტომიცინის მიმართ.[15][58][59]
იმუნოფლუორესცენტული დეტექცია: წყლულის მასალის პირდაპირი და არაპირდაპირი იმუნოფლუორესცენტული ტესტირება ჩატარდა H ducreyi გამოსავლენად. მონოკლონური ანტისხეულები შექმნილია ლიპო-ოლიგოსაქარიდის ან HbA ანტიგენების გამპსავლენად. თუმცა, ეს ანალიზები კომერციულად ხელმისაწვდომი არაა. კულტურასთან შედარებით, ამ მეთოდის სენსიტიურობა 93%-ია წყლულის ნიმუშებისთვის, მაგრამ სპეციფიკურობა სუსტია (63%).[1]
ამ მასალის გამოყენება ექვემდებარება ჩვენს განცხადებას