Abordaje
En las mujeres embarazadas Rh negativas, en las que el fenotipo paterno Rh es positivo o desconocido, debe considerarse la posibilidad de que se aloinmunicen y produzcan anticuerpos eritrocitarios. Los análisis clínicos para detectar la presencia de anticuerpos contra eritrocitos son confirmatorios.
Evaluación clínica
Todas las mujeres embarazadas RhD negativas (si el feto tiene un padre Rh-positivo) corren el posible riesgo de aloinmunización y eritroblastosis. Los factores de riesgo de sensibilización materna al antígeno RhD incluyen: antecedentes de un feto Rh positivo de una madre Rh negativa; procedimientos fetales invasivos; hemorragia fetomaterna; traumatismo placentario; aborto espontáneo, amenazado o inducido; omisión (o dosificación inadecuada) de una inmunoprofilaxis Rh adecuada tras un evento obstétrico potencialmente inmunizante en un embarazo anterior o actual; y multiparidad.
La realización de una anamnesis materna precisa es un paso importante para evaluar el riesgo potencial de sensibilización o de anemia fetal en un embarazo actual. La investigación debe comenzar con preguntas sobre embarazos anteriores, fenotipo paterno (si se conoce), antecedentes de transfusiones de sangre, administración de inmunoprofilaxis Rh y resultados obstétricos y neonatales de todos los embarazos.
Si bien la respuesta inmune primaria de la madre a la sensibilización por el antígeno D generalmente es débil, puede ser muy superior cuando se genera una respuesta inmune secundaria por la presencia del antígeno en un embarazo posterior. Por lo tanto, el riesgo de anemia fetal e hidropesía fetal inmunitaria (acumulación anormal de líquido en 2 o más compartimentos fetales) aumenta con el aumento de la paridad.[2][26][30] Cuando existen antecedentes de hidropesía en un embarazo previo, es probable que se repita a una edad gestacional más temprana. Cuando ha habido un episodio de hidropesía o un mortinato debido a la presencia de anticuerpos anti-D por incompatibilidad Rh, la probabilidad estimada de muerte intrauterina de otro feto con RhD positivo es del 90% si no se administra un tratamiento.[39]
Análisis clínicos
Grupo sanguíneo y detección de anticuerpos
En la primera visita prenatal, se examina a todas las mujeres para determinar el grupo sanguíneo ABO, el tipo de Rh y la presencia de anticuerpos de eritrocitos.[23][40] También se recomienda repetir las pruebas de anticuerpos RhD a todas las mujeres RhD negativas no sensibilizadas a las 24-28 semanas de gestación, a menos que se sepa que el padre biológico es RhD negativo.[40] Un cribado positivo de anticuerpos eritrocitarios en una madre con sangre Rh negativo exige la realización de pruebas diagnósticas adicionales, incluida la identificación del anticuerpo y la medición del título.
Una prueba de detección de anticuerpos Rh identificable en una madre Rh negativa debe incitar al fenotipado y genotipado paternos (si la paternidad es segura). Un padre con sangre Rh positiva puede ser homocigótico o heterocigótico para el antígeno D. En este último caso, el riesgo de transmisión del gen RhD (y por tanto, el riesgo de incompatibilidad Rh) al feto es del 50%, frente al 100% si es homocigótico. En caso de genotipo paterno heterocigoto RhD positivo o desconocido, el tipo Rh fetal se determina a partir de células de líquido amniótico o de ADN fetal libre en la circulación materna.[41]
En pacientes sensibilizados, el título de anticuerpos séricos maternos es una orientación sobre la gravedad de la enfermedad. El American College of Obstetricians and Gynecologists afirma que un título crítico (título asociado con un riesgo significativo de enfermedad hemolítica grave del feto y del recién nacido, e hidropesía) se considera entre 1:8 y 1:32 en la mayoría de los centros.[41] Si el título inicial de anticuerpos es 1:8 o inferior, el paciente puede ser monitorizado con una evaluación del título cada 4 semanas.[41] Sin embargo, los títulos seriados no son adecuados para monitorizar el estado fetal cuando la madre ha tenido un feto o neonato previamente afectado.[41]
Evaluación de la hemorragia fetomaterna
Se puede utilizar una prueba de rosetas para descartar la hemorragia fetomaterna importante. Si los resultados son positivos, la prueba de Kleihauer-Betke (elución ácida) o la citometría de flujo pueden medir la cantidad de sangre fetal en la circulación materna. Dichas evaluaciones pueden llevarse a cabo en diversas circunstancias, como en madres Rh negativas no sensibilizadas portadoras de un feto RhD positivo (o cuando se desconoce el estado RhD del feto) tras el nacimiento; eventos sensibilizantes que se produzcan después de las 20 semanas de gestación; o eventos potencialmente asociados a traumatismo placentario y alteración de la interfase fetomaterna (p. ej., desprendimiento prematuro de placenta, traumatismo abdominal cerrado, cordocentesis, placenta previa con sangrado).[23][28][42]
Ultrasonido fetal y toma de muestras de sangre
La anemia fetal debida a la incompatibilidad Rh puede diagnosticarse midiendo la velocidad sistólica máxima de la arteria cerebral media (ACM). El pronóstico de anemia de moderada a grave por ultrasonido Doppler presenta una sensibilidad del 100% y una tasa de falsos positivos del 12%.[30][43] Una alta velocidad del flujo sanguíneo para la edad gestacional es una indicación para la toma de muestras percutáneas de sangre del cordón umbilical (si hay una fuerte sospecha de anemia).
La toma de muestras de sangre fetal a través de la venopunción del cordón umbilical (cordocentesis) o de la vena intrahepática permite la medición directa del hematocrito y la hemoglobina fetal.
La información definitiva sobre la gravedad de la anemia orientará el tratamiento adecuado del feto, que permita salvarle la vida, a través de la transfusión fetal intrauterina.[44]
La exploración física por ultrasonido del feto en riesgo de incompatibilidad Rh puede revelar edema subcutáneo, ascitis, derrame pleural o derrame pericárdico, todos coherentes con la presencia de anemia fetal grave en el feto afectado.[45]
El cribado no invasivo de anemia fetal con ecografía Doppler ha suplantado la amniocentesis en serie para espectrofotometría en los países desarrollados, pero puede no estar disponible en todas las demás regiones. Cuando se ha utilizado, el análisis espectral del líquido amniótico a una densidad óptica de 450 nanómetros (AOD450) mide el nivel de bilirrubina como indicador indirecto de la hemólisis fetal. Liley propuso un esquema de manejo que incluía tres zonas basadas en la edad gestacional entre 27 y 42 semanas. Cuando se utiliza para la monitorización de la enfermedad fetal, se realizan procedimientos seriales en intervalos de 10 días a 2 semanas, que continúan hasta el parto.[16] Queenan y colegas propusieron una curva AOD450 modificada entre la semana 14 y la 40. La curva de Queenan ha mostrado un mejor valor predictivo que la curva de Liley en la anemia grave.[29][Figure caption and citation for the preceding image starts]: Aumento de la velocidad en la arteria cerebral media, coherente con anemia fetal graveOttawa Hospital; utilizado con el consentimiento de la paciente [Citation ends].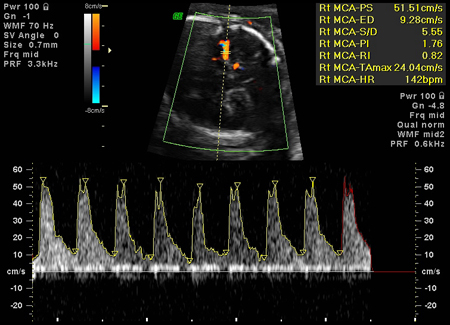 [Figure caption and citation for the preceding image starts]: Hidropesía fetal con ascitis y hepatomegalia (flecha) diagnosticadas mediante ultrasonido prenatalOttawa Hospital; utilizado con el consentimiento de la paciente [Citation ends].
[Figure caption and citation for the preceding image starts]: Hidropesía fetal con ascitis y hepatomegalia (flecha) diagnosticadas mediante ultrasonido prenatalOttawa Hospital; utilizado con el consentimiento de la paciente [Citation ends].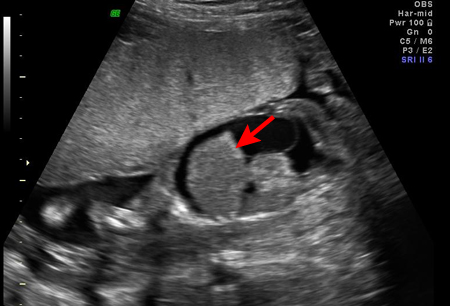
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad