Abordaje
El tratamiento de la sospecha de TIH se basa en el índice 4T:
≥4 indicando una probabilidad clínica alta o intermedia de TIH, o
≤3, lo que indica una baja probabilidad de TIH.
[Figure caption and citation for the preceding image starts]: Algoritmo diagnóstico para trombocitopenia inducida por heparinaCreado por el BMJ Knowledge Centre [Citation ends].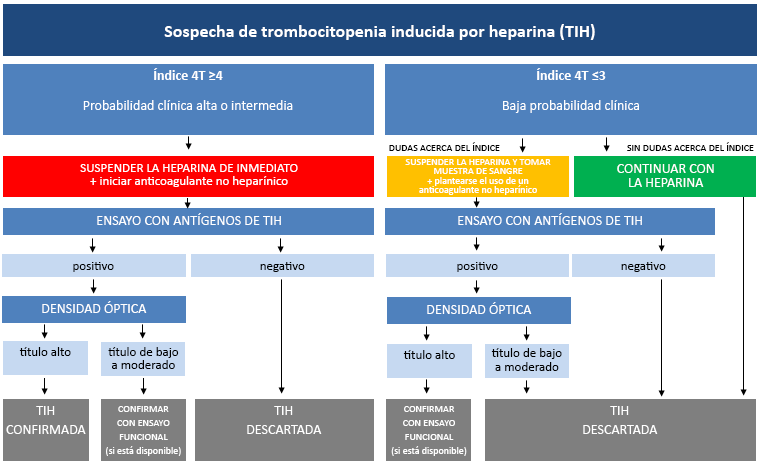
Sospecha de TIH con índice 4T ≥4, o TIH aguda confirmada.
Si un paciente presenta sospecha de TIH y un índice 4T de probabilidad intermedia o alta (es decir, ≥4), todas las fuentes de heparina (incluida la heparina de bajo peso molecular [HBPM]) deben interrumpirse inmediatamente (incluida la heparina utilizada para el lavado de las líneas) y debe enviarse una muestra de sangre para la confirmación del TIH por parte del laboratorio.[37]
Algunos médicos no saben que la HBPM está contraindicada en pacientes con TIH sospechada o confirmada, por lo que es importante reiterar que no se debe continuar o iniciar un tratamiento con la HBPM en estos pacientes.
Si se ha iniciado un antagonista de la vitamina K (p. ej., la warfarina), se debe administrar la vitamina K por vía oral o intravenosa y descontinuar el antagonista de la vitamina K. Los antagonistas de la vitamina K por sí solos no impedirán el desarrollo de la trombosis asociada a la TIH. Además, aumentan el riesgo de gangrena venosa si se utilizan sin superposición con otros anticoagulantes no heparínicos en pacientes con TIH confirmado que no han logrado la recuperación de las plaquetas.[56]
Se debe iniciar un anticoagulante no heparínico antes de disponer del resultado del ensayo de TIH (aunque el paciente no presente actualmente una trombosis).[37] Las dosis terapéuticas de un anticoagulante no heparínico deben administrarse a los pacientes con un índice 4T de alta probabilidad (≥6), y a los pacientes con un índice 4T de probabilidad intermedia (4 ó 5) que no tienen un alto riesgo de sangrado.[37] Las dosis terapéuticas deben continuarse si se confirma la TIH. Los pacientes con un índice 4T de probabilidad intermedia que corren un alto riesgo de sangrado pueden recibir dosis profilácticas de un anticoagulante no heparínico mientras esperan los resultados del ensayo de TIH.[37] Sin embargo, una vez confirmada la TIH, la dosis debe aumentarse a niveles terapéuticos si es posible.[37]
Elección del anticoagulante no heparínico
La elección del anticoagulante no heparínico depende de factores clínicos, como si es necesaria una cirugía cardíaca o una intervención coronaria percutánea (ICP), la presencia de insuficiencia renal y embarazo. También puede depender de otros factores como son el coste, la disponibilidad y la posibilidad de monitorizar el efecto del anticoagulante.
Las opciones de anticoagulantes no heparínicos incluyen argatroban, fondaparinux, bivalirudina, danaparoid y los anticoagulantes orales directos (DOAC) rivaroxaban y apixaban.[37] El fondaparinux y los DOAC no están autorizados para el tratamiento de la TIH. Sin embargo, se sabe que el fondaparinux es un anticoagulante seguro para la profilaxis (en pacientes sin TIH o con TIH remota).
A pesar de los raros informes sobre la TIH inducida por el fondaparinux, en estudios de observación se informa del uso satisfactorio del fondaparinux para tratar el TIH, y se considera que es un anticoagulante sin heparina.[2][3] Una historia de TIH inducida por fondaparinux debe ser descartada antes de su uso.
La evidencia observacional acumulada sugiere que los DOAC rivaroxabán, apixabán y dabigatrán pueden ser seguros y eficaces para el tratamiento de la TIH.[57][58] La mayoría de los informes publicados han sido sobre el rivaroxabán.[59][60] El edoxaban se ha informado en un único estudio de caso para el tratamiento de la TIH, por lo que no puede recomendarse su uso para esta indicación.[61] Sin embargo, es conocido que el edoxabán es un anticoagulante seguro para la profilaxis (en pacientes sin TIH o con TIH remota).
Cirugía cardíaca o ICP[37]
Se deberá retrasar la cirugía cardíaca no urgente hasta que el paciente presente anticuerpos asociados con trombocitopenia inducida por heparina (TIH) negativos (es decir, aproximadamente 60-100 días según el tipo de ensayo de TIH utilizado).[37] Las opciones para estos pacientes incluyen argatroban, bivalirudina, fondaparinux o un DOAC (rivaroxaban, apixaban o dabigatran).[37]
Una vez que se programa la cirugía, se puede usar heparina durante una cirugía cardíaca en pacientes con antecedentes previos de TIH si los anticuerpos asociados con TIH están negativos, pero la exposición a la heparina deberá limitarse al procedimiento con anticoagulantes no heparínicos utilizados de manera perioperatoria.
En aquellos pacientes que requieren cirugía cardíaca, se indica bivalirudina. Habitualmente, el uso se limita al procedimiento con otras alternativas no heparínicas utilizadas de manera perioperatoria.
Los pacientes que requieren ICP deberán tratarse con bivalirudina o, de forma alternativa, también con argatrobán como opción de segunda línea.
Insuficiencia renal[37]
El argatrobán es el anticoagulante no heparínico de preferencia en pacientes con insuficiencia renal. La bivalirudina es una opción alternativa (puede ser necesaria una reducción de la dosis).
El argatroban también puede utilizarse en pacientes que requieren diálisis. El danaparoide o la bivalirudina son opciones alternativas (puede ser necesario reducir la dosis). Una vez que las plaquetas se hayan normalizado, puede utilizarse la hemodiálisis con anticoagulación de citrato regional o los lavados salinos en lugar de los anticoagulantes no heparínicos.
Mujeres embarazadas o en periodo de lactancia[42][43][62]
No está aprobado el uso de ningún anticoagulante no heparínico en mujeres embarazadas o que están en periodo de lactancia materna.
Danaparoid y fondaparinux se han utilizado en este contexto; sin embargo, los datos disponibles que apoyan esta práctica son limitados.
Sospecha de trombocitopenia inducida por heparina (TIH) con índice 4T ≤3
Un índice 4T bajo (es decir, ≤3) por sí solo tiene un alto valor predictivo negativo; las guías de práctica clínica recomiendan no realizar pruebas de laboratorio en estos pacientes.[37][42][43]
La heparina (incluida la HBPM) puede continuarse según sea necesario si:
NO existe incertidumbre sobre la puntuación de las 4T, y/o
el clínico decide que no es necesaria una prueba TIH.
Se debe considerar la realización de pruebas para la TIH si:[37][44]
hay incertidumbre sobre la puntuación (por ejemplo, faltan múltiples recuentos de plaquetas, la historia de exposición reciente a la heparina no está clara, causas potenciales concurrentes de trombocitopenia).
La heparina debe suspenderse inmediatamente si:
la sospecha clínica es lo suficientemente alta como para justificar que el clínico solicite una prueba.
Mientras se esperan los resultados de los ensayos, se puede iniciar un anticoagulante no heparínico alternativo en aquellos pacientes que requieran una anticoagulación continua. Los DOAC (rivaroxabán, apixabán o dabigatrán) y el fondaparinux son preferibles (dependiendo de la indicación) al argatroban o la bivalirudina hasta que se confirme la TIH, porque tienen un menor riesgo de sangrado y son menos costosos.
Recuperación de plaquetas
Por lo general, se considera que la recuperación de plaquetas se produce cuando los niveles plaquetarios han vuelto a ser >150 × 10⁹/L (>150 × 10³/microlitro), o bien al recuento de plaquetas inicial anterior del paciente si era <150 × 10⁹/L (<150 × 10³/microlitro). La duración del tratamiento para trombocitopenia inducida por heparina (TIH) confirmada es un aspecto controvertido. En pacientes con trombosis provocada por TIH, se recomiendan 3 meses de tratamiento anticoagulante no heparínico. En pacientes sin trombosis, la terapia anticoagulante sin heparina debe continuar al menos hasta la recuperación de las plaquetas.[37][43]
La recuperación de las plaquetas indica que se ha detenido la generación de trombina en curso. La American Society of Hematology (ASH) denomina TIH A subaguda al estado posterior a la recuperación plaquetaria, pero anterior a que el ensayo funcional sea negativo.[37] Las opciones de tratamiento para la TIH A subaguda en pacientes no embarazadas incluyen los DOAC (rivaroxabán, apixabán, dabigatrán); los antagonistas de la vitamina K (p. ej., warfarina) son una alternativa.[37]
La warfarina se considera segura durante la lactancia. Los DOAC no deben tomarse durante la lactancia debido a la incertidumbre sobre la transferencia a la leche materna. Se debe comenzar con una dosis baja de warfarina solo después de la recuperación de las plaquetas y se superpone con argatroban, danaparoid, bivalirudin o fondaparinux durante un mínimo de 5 días hasta que la proporción normalizada internacional (INR) sea terapéutica. El argatroban prolonga el INR; por lo tanto, debe consultarse a un especialista para orientación en el cambio a la warfarina. No es necesario el solapamiento cuando se cambia de DOAC a warfarina; sin embargo, el cambio entre anticoagulantes orales debe realizarse bajo la orientación de un especialista y teniendo en cuenta las circunstancias individuales del paciente.
El fondaparinux es otra opción para el tratamiento continuo; sin embargo, requiere inyecciones subcutáneas. Se lo prefiere a la warfarina en mujeres embarazadas, pero son escasos los datos sobre su seguridad. Se debe consultar a un especialista para obtener orientación sobre la superposición con el fondaparinux porque la evolución a lo largo del tiempo será diferente en función del anticoagulante inicial.
TIH remota
Los pacientes con antecedentes de TIH pueden requerir tromboprofilaxis durante los ingresos médicos o tras una intervención quirúrgica. Las guías de práctica clínica de la ASH recomiendan utilizar un anticoagulante no heparínico (p. ej., DOAC o fondaparinux) en lugar de heparina no fraccionada o HBPM.[37]
El uso de este contenido está sujeto a nuestra cláusula de exención de responsabilidad